Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. vol.83 no.2 Ciudad Autónoma de Buenos Aires abr. 2015
COMUNICACIÓN BREVE
Feocromocitomas y paragangliomas: experiencia de un hospital general de Buenos Aires
Pheochromocytomas and Paragangliomas: Experience of a Buenos Aires General Hospital
Silvina Santoro1, Yandry Palma1, Marta Barontini2, Roberto Amicucci3, Roberto Lamy3, Susana Lupi1
1 División Endocrinología, Hospital General de Agudos “José M. Ramos Mejía”. Buenos Aires, Argentina
2 Centro de Investigaciones Endocrinológicas (CEDIE-CONICET). Buenos Aires, Argentina
3 Servicio de Cirugía, Hospital General de Agudos “José M. Ramos Mejía”. Buenos Aires, Argentina
Dirección para separatas: Dra. Silvina Santoro - Hospital General de Agudos “José M. Ramos Mejía” - Urquiza 609 - (1221) CABA, Argentina - Tel. 011 15 40350389 - e-mail: silvinasantoro@yahoo.com.ar
Recibido: 15/04/2014
Aceptado: 16/07/2014
RESUMEN
Se presenta la casuística de feocromocitomas y paragangliomas seguidos en la División Endocrinología del Hospital General de Agudos “José M. Ramos Mejía” entre 1994 y 2014. Fueron diagnosticados y tratados 22 pacientes, 17 mujeres y 5 varones. Dieciséis presentaron signosintomatología habitual, 2 necrosis isquémicas de miembros asociadas y 4 se hallaban normotensos (3 incidentalomas y uno con hiperglucemia y astenia). En todos los pacientes los niveles de catecolaminas o metanefrinas urinarias se encontraban elevados. Doce pacientes exhibieron localización adrenal única (8 derechas y 4 izquierdas), 5 fueron bilaterales y 5 extraadrenales. Diez pacientes eran portadores de síndromes familiares. Once pacientes fueron operados por vía laparoscópica y 11 convertidos al procedimiento convencional, por tamaño o sangrado. En el seguimiento ulterior, cuatro pacientes tuvieron recurrencia bioquímica, dos con recidiva local, uno metastásica y otro sin localización. En esta comunicación de nuestra experiencia institucional se enfatiza en la importancia del abordaje multidisciplinario en el tratamiento de esta patología.
Palabras clave: Feocromocitoma; Paraganglioma; Cirugía; Hipertensión; Catecolaminas; Incidentaloma
ABSTRACT
We report pheochromocytoma and paraganglioma case studies followed-up in the Hospital General de Agudos “José M. Ramos Mejía” Division of Endocrinology between 1994 and 2014. Twenty two patients were diagnosed and treated, 17 women and 5 men. Sixteen patients presented with typical signs and symptoms, 2 had associated ischemic limb necrosis, and 4 were normotensive (3 with incidentalomas and 1 with hyperglycemia and asthenia). Elevated urinary catecholamine and metanephrine levels were found in all patients. Twelve patients exhibited unilateral adrenal disease (8 right and 4 left), 5 had bilateral disease and 5 extra-adrenal disease. Ten patients had familial syndromes. Eleven patients underwent laparoscopic surgery and 11 required conversion to laparotomy due to tumor size or bleeding. During follow-up, biochemical recurrence was observed in four patients, two with local recurrence, one with metastasis, and one with untraceable tumor. This report of our institutional experience emphasizes the importance of a multidisciplinary approach to treat this disease.
Key words: Pheochromocytoma; Paraganglioma; Surgery; Hypertension; Catecholamine; Incidentaloma
Abreviaturas
A Adrenalina
AVM Ácido vanililmandélico
FEO Feocromocitoma
HTA Hipertensión arterial
NA Noradrenalina
PGL Paraganglioma
INTRODUCCIÓN
Los feocromocitomas (FEO) y los paragangliomas (PGL) son tumores secretores de catecolaminas que se originan, respectivamente, en las células cromafines de las glándulas adrenales y en el sistema ganglionar simpático y parasimpático. (1, 2)
Constituyen una de las causas reconocidas de hipertensión de origen endocrino, con una frecuencia media comunicada del 0,5%, con alta morbimortalidad y clínica proteiforme. (3)
El presente trabajo tiene por objetivo dar a conocer la experiencia de 20 años en el diagnóstico, tratamiento y evolución de FEO y PGL de la División Endocrinología del Hospital General de Agudos “José M. Ramos Mejía”, con enfoque en formas de presentación y complicaciones primarias de la enfermedad y de su tratamiento.
MATERIAL Y MÉTODOS
Se analizaron en forma retrospectiva las historias clínicas de pacientes que fueron derivados a la División Endocrinología del Hospital General de Agudos “José M. Ramos Mejía” con diagnóstico presuntivo y luego confirmado de FEO o PGL (1994 hasta 2014), procediéndose a un análisis estadístico descriptivo.
Las determinaciones de adrenalina (A) y noradrenalina (NA) urinarias se realizaron por método fluorométrico; valores normales: 0-8,5 mg/día y 18-100 mg/día, respectivamente. Las de ácido vanililmandélico (AVM) se efectuaron por espectrofotometría; valor normal: 1,8-8,5 mg/día. Las metanefrinas urinarias se determinaron por cromatografía líquida de alta resolución (HPLC); valor normal: 39 a 606 mg/día.
Se consideró al paciente libre de enfermedad cuando transcurridos 15 días del tratamiento quirúrgico presentara catecolaminas en rango normal y permanecieran así en un control semestral. Se definió enfermo persistente al paciente que no negativizara catecolaminas tras el tratamiento inicial. Se consideró enfermedad recurrente cuando luego de un período de negatividad las catecolaminas volvieran a positivizarse.
Ante evidencia de persistencia y/o recurrencia bioquímica se procedió de rutina a la localización de la enfermedad. Se definió enfermedad recurrente a la localizada en áreas de tejido cromafín (sistema ganglionar simpático y glándulas adrenales) y metástasis, a la situada en órganos en los que normalmente no existe tejido cromafín.
Se emplearon los programas Microsoft Excel de Windows 8 y Primer 2000.
RESULTADOS
De los 22 pacientes diagnosticados y tratados, 17 eran mujeres y 5 varones, con una mediana de edad al diagnóstico de 37 años (17-69 años).
Dieciséis pacientes (73%) presentaron signosintomatología habitual: hipertensión (HTA) sostenida o en paroxismos, palpitaciones, sudoración y flushing. La tensión arterial de estos pacientes se presentó en el rango de 140/90 mm Hg a 200/100 mm Hg. Mayormente se encontraban tratados con bloqueantes cálcicos (18/22). Cuatro pacientes recibían tratamiento concomitante con alfabloqueantes, dos con alfabloqueantes más betabloqueantes y uno con diuréticos tiazídicos.
Dos pacientes 9% juntamente con la HTA presentaron necrosis isquémica de miembros. Una de ellas con necrosis parcial de ambos antepiés (que revirtió después de la cirugía) y otra con amputación supracondílea del miembro inferior derecho previa al diagnóstico de FEO adrenal izquierdo, en el contexto de una crisis hipertensiva paroxística, asociada con cefalea y flushing.
Un paciente se presentó con HTA asociada con agenesia renal homolateral al FEO.
Cuatro pacientes (18%) se presentaron normotensos, uno de ellos con hiperglucemia y astenia como únicas expresiones. Los otros tres (14%) se diagnosticaron en el contexto de un incidentaloma adrenal.
Desde 1994, en nuestro hospital se realiza cirugía laparoscópica; en 11 pacientes se requirió la conversión a laparotomía por tamaño de la pieza o sangrado importante. En la mayoría de los pacientes se evidenció HTA intraquirúrgica por la manipulación tumoral (13 de 20 pacientes, 59%) y 19 pacientes (86%) evolucionaron con hipotensión en el posquirúrgico inmediato. El promedio de tiempo de internación fue de 6 a 10 días en caso de cirugía laparoscópica y de 4 a 5 días para las laparotomías.
Todos los pacientes, a excepción de uno, presentaban NA, A o AVM urinarios elevados. Cinco pacientes, el 23%, presentaron NA en rango normal, otro 23% presentó A en rango normal y tres pacientes (12,5%), AVM en cifras normales. El rango de NA urinaria prequirúrgica fue de 19 a 2.678 pg, con una media de 738 pg diarios, el de A fue de 0 a 986 pg, con una media de 223 pg diarios y, finalmente, el de AVM fue de 0 a 60,4 mg con una media de 20 mg diarios. En la paciente que presentó catecolaminas urinarias normales, el diagnóstico se efectuó por determinación de metanefrinas urinarias y séricas elevadas.
El tamaño tumoral fue de entre 23 y 91 mm, con predominio de tumores superiores a 39 mm.
Con respecto a la prevalencia de FEO o PGL esporádicos versus familiares, 12 pacientes presentaron tumores esporádicos (55%) y 10 de tipo familiar (45%), de los cuales 4 eran MEN 2 A, 2 VHL y 4 PGL por mutación de la SHDB.
Dos pacientes presentaron tumores malignos (9%), uno con metástasis óseas en forma sincrónica y el restante con metástasis hepáticas a los 15 años de la cirugía inicial. La localización de las metástasis se definió por resonancia magnética nuclear.
Catorce pacientes continúan en seguimiento (rango 10 meses-20 años, mediana 11 años). En el posquirúrgico inmediato, 14 pacientes normalizaron su tensión arterial, 3 continuaron hipertensos con cifras menores que en el prequirúrgico y una paciente, que presentaba persistencia de la enfermedad por metástasis óseas al diagnóstico, empeoró su hipertensión.
En el seguimiento posterior, cuatro pacientes, el 18%, presentaron recurrencia bioquímica de su enfermedad. Dos de ellos requirieron una segunda cirugía para completar la inicial. En uno de los pacientes se llevó a cabo una nefrectomía homolateral para poder extirpar el tumor adrenal. La tercera paciente presentó FEO con persistencia local, y metástasis hepáticas y retroperitoneales a los 15 años del diagnóstico inicial. Una cuarta paciente presentó recurrencia bioquímica en los niveles de NA, con aumento marginal de esta a los 5 años del tratamiento inicial, pero sin constatarse localización hasta la actualidad. Esta paciente se encuentra en triple esquema antihipertensivo con amlodipina, losartán y doxazocina con respuesta adecuada. Los dos pacientes con metástasis (ya mencionados) fallecieron, en el paciente con metástasis sincrónicas a la cirugía inicial el deceso se produjo cerca del diagnóstico y tratamiento inicial; en el otro paciente ocurrió a los 15 años de efectuado el diagnóstico e iniciado el tratamiento.
En la Figura 1 se muestra la evolución a largo plazo.
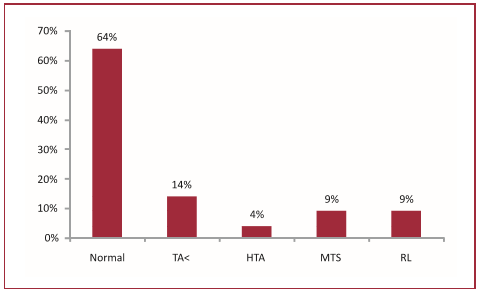
Fig. 1. Evolución de la enfermedad y tasa de recurrencia. El paciente que persistió hipertenso fue por presencia de metástasis sincrónicas al diagnóstico y cirugía inicial. Los dos pacientes con metástasis fallecieron. NORM: Normotensos. TA <: Tensión arterial menor que en el prequirúrgico. HTA: Hipertensión arterial. MTS: Metástasis. RL: Recurrencia local.
El resto de los pacientes se hallan libres de enfermedad y todos se encuentran normotensos a excepción de tres que presentan HTA leve, considerada esencial, controlada con un fármaco. Cuatro abandonaron los controles y cuatro fallecieron, uno por complicaciones de carcinoma medular de tiroides, dos como consecuencia de su enfermedad metastásica avanzada (una con diagnóstico concomitante al FEO con persistencia de la enfermedad y otra luego de 15 años del tratamiento inicial) y uno por causa desconocida.
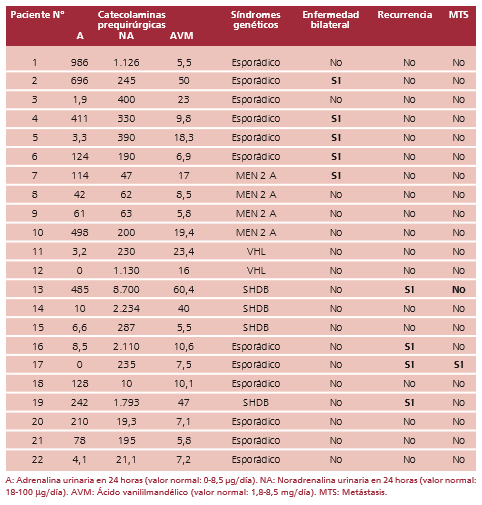
En la Tabla 1 se muestra la correlación entre niveles de catecolaminas prequirúrgicas y enfermedad asociada con síndromes genéticos, tasa de bilateralidad, recurrencia y metástasis.
Tabla 1. Correlación entre niveles de catecolaminas prequirúrgicas y síndromes genéticos, enfermedad bilateral, recurrencia y metástasis
DISCUSIÓN
En la experiencia local en el manejo de los FEO y PGL durante 20 años en la División Endocrinología del Hospital General de Agudos “José M. Ramos Mejía” que presentamos, a diferencia de lo descripto en la bibliografía, la prevalencia de FEO como parte de síndromes genéticos fue del 45% en nuestra población frente a tasas comunicadas inferiores al 30%. (1, 4)
En tanto, las similitudes de nuestra casuística con lo publicado son varias. Se observó una prevalencia mayor de tumores adrenales, con mayor afectación de la suprarrenal derecha. (1) La tasa de pacientes presentados como incidentalomas fue del 13% versus el 10% en la bibliografía. (5) Asimismo, el 18% de los pacientes se presentaron normotensos, similar a lo publicado. (1) La clínica general, el tamaño tumoral promedio y la evolución posquirúrgica fueron comparables a lo hallado en la bibliografía. (6-11) Sin embargo, en nuestra experiencia se observó una tasa alta de conversión a laparotomía y de HTA intraquirúrgica, posiblemente atribuible a la menor experiencia en los primeros años de esta casuística en el manejo de la patología. (11)
Otro dato llamativo en nuestra experiencia es la presentación de dos pacientes con necrosis isquémica de miembros vinculada al FEO. Se han comunicado solo 12 casos de necrosis isquémica (cardíaca, intestinal y de extremidades, desde dedos hasta cuatro miembros) y gran variabilidad evolutiva, desde la amputación masiva seguida de muerte hasta la restitución completa. (12) El mecanismo propuesto es la vasoconstricción sostenida durante crisis adrenérgicas prolongadas por liberación de NA. (13) Sus posibles secuelas son importantes pero reversibles con el bloqueo alfa, y debe considerarse la posibilidad de un FEO en un paciente con isquemia de miembros e HTA. Asimismo, se refuerza la importancia del bloqueo alfa en los pacientes con FEO hasta la resolución quirúrgica de su patología.
Existen limitaciones en el presente estudio. Por tratarse de un estudio de naturaleza retrospectiva, la población fue heterogénea en relación con las pruebas diagnósticas empleadas, tanto bioquímicas como de imaginología, además de existir un sesgo de derivación que puede explicar la mayor prevalencia de enfermedad genética.
Es de fundamental importancia tener en cuenta que el diagnóstico, el tratamiento y el control evolutivo del paciente portador de un FEO o un PGL en manos de un equipo multidisciplinario, representado por el aporte endocrinológico, cardiológico, bioquímico, quirúrgico y de biología molecular, permite optimizar el manejo y disminuir la elevada morbimortalidad de esta patología. Asimismo, considerando la creciente prevalencia de formas familiares de FEO o PGL, es importante mencionar que un abordaje integral permitiría también un consejo genético adecuado y un mejor manejo en la descendencia de sujetos afectados.
Declaración de conflicto de intereses
(Ver formularios de conflicto de intereses del autor en la web/ Material suplementario).
1. Zuber SM, Kantorovich V, Pacak K. Hypertension in pheochromocytoma: characteristics and treatment. Endocrinol Metab Clin North Am 2011;40:295-311. http://doi.org/dbzncq [ Links ]
2. Manger WM. The protean manifestations of pheochromocytoma. Horm Metab Res 2009;41:658-63. http://doi.org/cxxfb5 [ Links ]
3. Lenders JWM, Eisenhofer G, Mannelli M, et al. Phaeochromocytoma. Lancet 2005;366:665-75. http://doi.org/djtqkx [ Links ]
4. Lefevre E, Foulkes S. Genetic management of pheochromocytoma and paraganglioma syndromes. Current Oncology 2014;21:360-5. [ Links ]
5. Zeiger M, Thompson G, Duh Q, et al. AACE/AAES Adrenal Incidentaloma guidelines. Endocr Pract 2009;15(Suppl 1). [ Links ]
6. Brouwers FM, Lenders J W, Eisenhofer G, Pacak K. Pheochromocytoma as an endocrine emergency. Rev Endocr Metab Disord 2003;4:121-8. http://doi.org/c48jtj [ Links ]
7. Brilakis ES, Young WF Jr, Wilson J W, Thompson GB, Munger TM. Reversible catecholamine-induced cardiomyopathy in a heart transplant candidate without persistent or paroxysmal hypertension. J Heart Lung Transplant 1999;18:376-80. http:// doi.org/b7m7qd [ Links ]
8. Pacak K. Approach to the patient. Preoperative management of the pheochromocytoma patient. J Clin Endocrinol Metab 2007;92:4069-79. http://doi.org/dkdkc4 [ Links ]
9. Conzo G, Musella M, Corcione F, De Palma M, Ferraro F, Palazzo A, et al. Laparoscopic adrenalectomy, a safe procedure for pheochromocytoma. A retrospective review of clinical series. Int J Surg 2013;11:152-6. http://doi.org/wp7 [ Links ]
10. Streeten DH, Anderson GH. Mechanisms of orthostatic hypotension and tachycardia in patients with pheochromocytoma. Am J Hypertens 1996;9:760-9. http://doi.org/bc3mdb [ Links ]
11. Pacak K, Eisenhofer G, Ahlman H, Bornstein SR, Gimenez-Roqueplo A P, Grossman AB, et al; International Symposium on Pheochromocytoma. Pheochromocytoma: recommendations for clinical practice from the First International Symposium. October 2005. Nat Clin Pract Endocrinol Metab 2007;3:92-102. http://doi.org/djph8q [ Links ]
12. Tack CJ, Lenders J W. Pheochromocytoma as a cause of blue toes. Arch Intern Med 1993;153:2061. [ Links ]
13. Lutchman D, Buchholz S, Keightley C. Phaeochromocytoma-associated critical peripheral ischaemia. Intern Med J 2010;40:150-3. [ Links ]














