INTRODUCCIÓN
Desde sus inicios, (1) el implante valvular aórtico per-cutáneo experimentó numerosas modificaciones hasta volverse un tratamiento seguro, eficaz y con resultados predecibles en pacientes con estenosis aórtica grave sintomática con alto riesgo quirúrgico. (2-4) Actualmente, presenta indicaciones universalmente aceptadas y es una nueva herramienta terapéutica en la práctica cardiológica habitual. (5) El implante valvular aórtico percutáneo por vía transfemoral (IVAP-TF) representa el abordaje de elección, debido a la mayor simplicidad técnica y a los mejores resultados reportados sobre otras vías de acceso. (6)
A pesar de esto, existen controversias con respecto a la sistemática más adecuada para concretar el procedimiento. Inicialmente, el IVAP se realizaba bajo anestesia general (AG), el acceso por vía quirúrgica y control con ecocardiografía transesofágica (ETE). (6) Con la evolución de los dispositivos y la mayor experiencia de los operadores, muchos se están inclinando a un abordaje minimalista caracterizado por el uso de anestesia local (AL) con sedación consciente o sin esta, el acceso por vía percutánea y sin utilizar ETE intraprocedimiento. (7-9).
Recientemente, se han conocido reportes de centros de gran envergadura que han demostrado, en su experiencia, la factibilidad de llevar a cabo el IVAP-TF utilizando AL. (10-12) Si bien esta es una alternativa atractiva para el manejo de pacientes de alto riesgo, los resultados clínicos reportados son controvertidos. (13-16)
En este trabajo, se evalúa la seguridad y la eficacia del IVAP-TF realizado bajo AL con sedación consciente (AL + SC) versus AG.
MATERIAL Y MÉTODOS
Población
En nuestra institución, el programa de IVAP comenzó en el año 2009. En este análisis unicéntrico y retrospectivo se incluyeron los pacientes que ingresaron en forma programada y que fueron abordados por vía transfemoral hasta diciembre de 2016. Los dispositivos valvulares utilizados fueron Core-Valve® (Medtronic, Minneapolis, MN) y Lotus Valve System® (Boston Scientific Corporation, Marlborough, MA). Los datos demográficos, clínicos, de imágenes y de seguimiento fueron volcados prospectivamente en la base de datos del servicio de cardiología intervencionista.
Los casos fueron evaluados y seleccionados por un equipo multidisciplinario (Heart Team), conformado por cardiólogos clínicos e intervencionistas, cirujanos cardiovasculares y expertos en imágenes y valvulopatías sobre la base del riesgo quirúrgico, comorbilidades, índices de fragilidad, expectativa de vida y la factibilidad del abordaje por vía transfemoral.
La evaluación de la anatomía valvular previa al procedimiento ha variado con los años. La sistemática actual incluye un ecocardiograma transtorácico (ETT) y una angiotomo-grafía multicorte para la evaluación del acceso femoral, la medición del anillo aórtico (diámetro del anillo, patrón de calcificación, distancia a las arterias coronarias) y una evaluación preliminar de las arterias coronarias. En caso de ser necesario, se realiza una angiografía coronaria selectiva, un aortograma o una angiografía iliofemoral.
Los procedimientos se realizaron en la sala de hemodina-mia y estuvieron involucrados: cardiólogos intervencionistas, un anestesista y un ecocardiografista.
Tras la intervención, se realizó un seguimiento clínico a los 30 días y al año.
Manejo anestésico
La anestesia del paciente sometido a un IVAP-TF puede realizarse mediante la administración de AG o AL. En ambos casos, implementamos el monitoreo avanzado, debido a las características clínicas de esta población y para la detección precoz de las posibles complicaciones asociadas al procedimiento. Este incluye electrocardiograma, saturación de oxígeno, capnografía (paciente en asistencia respiratoria mecánica), presión arterial (usualmente radial) y vía central para colocación de marcapasos transitorio.
Los fármacos utilizados para alcanzar una sedación adecuada sin comprometer la ventilación espontánea son midazolam en dosis titulables entre 0,01 a 0,05 mg/kg más fentanilo en dosis de 0,5 a 2 ug/kg. Esto suele suplementarse con sevoflurano inhalado a través de cánula nasal con un flujo de oxígeno a 4-6 l/ min. El criterio fue ir de menor a mayor, dado que la conversión a AG es factible si se cuenta con todos los elementos necesarios. En este caso, se profundiza el plano anestésico, por lo general con propofol y relajación con neuromuscular con rocuronio, manejando las variables que aseguren una adecuada estabilidad hemodinámica (precarga, frecuencia cardíaca, presión arterial), y evitando la hipotensión arterial y la taquicardia.
Definiciones
Toda la información en nuestra base de datos ha sido revisada para asegurar la clasificación de los desenlaces de seguridad y eficacia de acuerdo con las definiciones del Valve Academic Research Consortium-2 (VARC-2). (17).
Los principales tiempos durante la estadía hospitalaria fueron tomados de la historia clínica electrónica de la institución: - Días de internación total: Tiempo en días desde el
ingreso hasta el alta sanatorial. - Días de internación en unidad de cuidados intensivos (UCI): Tiempo en días desde el ingreso a la UCI en el posprocedimiento hasta el pase a un área de menor complejidad o el alta sanatorial. - Tiempo total del procedimiento: Tiempo en minutos desde la realización del primer acceso vascular hasta la salida del paciente de la sala.
Análisis estadístico
Las variables cualitativas se expresan como porcentajes y se analizaron con la prueba de chi-cuadrado o la prueba exacta de Fisher, según corresponda. Las variables cuantitativas fueron sometidas a diferentes pruebas de normalidad antes de decidir su tratamiento: Prueba de Kolmogorov-Smirnov o la prueba de Shapiro-Wilk y el análisis del histograma (asimetría, curtosis, valor de z de la asimetría y la curtosis). Aquellas con distribución normal se describen como media ± desviación estándar (DS) y se analizaron por medio de la prueba de t-Student, mientras que las que no cumplen con dicha condición se expresan como mediana ± rango intercuartílico (RIC) y se analizaron por medio de U-prueba de Mann-Whitney.
Los desenlaces clínicos de seguridad y eficacia a 30 días se compararon por el método de Kaplan-Meier. Todos los estadísticos fueron evaluados a dos colas, y se consideró significativo un valor de p < 0,05. El análisis estadístico se realizó con el programa SPSS (versión 22.0, IBM, Armonk, New York).
Consideraciones éticas
El trabajo fue evaluado y aprobado por el Comité de Ética de la Institución.
RESULTADOS
Se incluyeron 121 pacientes de los cuales 55 recibieron AG (45,5%) y 66 (54,5%) AL + SC. En la Tabla 1 se describen las características clínicas y demográficas de la población. Si bien no se observaron diferencias significativas en el riesgo medido por STS, el grupo AG presentó mayor gravedad sintomática en función de la clasificación de la New York Heart Association. La función ventricular fue similar en ambos grupos; sin embargo, en el grupo AG se evidenció mayor gradiente medio medido por ETT. Por su parte, el grupo AL + SC
presentó una tendencia a mayor enfermedad pulmonar obstructiva crónica.
La tasa global de uso de ETE fue alta (87,6%), y se encontraron diferencias significativas entre ambos grupos (AG 96,4% vs. AL + SC 80,3%, p 0,008), como así también, en la realización del acceso por vía percutánea (AG 63,6% vs. AL + SC 100%, p < 0,0001. Estas diferencias reflejan los cambios progresivos que fueron ocurriendo en nuestra sistemática (Figura 1).
Los resultados intraprocedimiento y hospitalarios se detallan en la Tabla 2. La tasa de éxito del dispositivo similar en ambos grupos (AG 82,9% vs. AL + SC 83,5%, p 0,82). Por su parte, las tasas de insuficiencia aórtica (IAo) moderada cuantificada por ETT (realizado en las primeras 24 h de finalizado el procedimiento) fueron similares en ambos grupos (AG 10,9% vs. AL + SC 12,1%, p 0,83). Ningún paciente presentó IAo grave residual. Tampoco se observaron diferencias en los desenlaces de seguridad y eficacia a 30 días de acuerdo con la clasificación VARC-2 (Tabla 2).
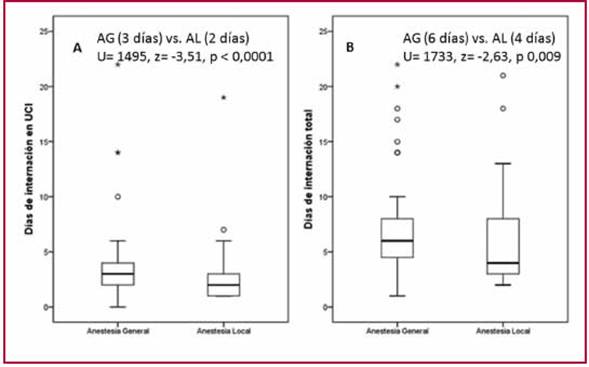
Los principales tiempos medidos durante la estadía hospitalaria se detallan en la Tabla 3. En el grupo AL + SC, se observó una reducción del 20,4% en el tiempo total del procedimiento (AG 155,6 min vs. AL + SC 123,9 min, p 0,004). Asimismo, el tiempo de internación en UCI (AG 3 vs. AL + SC 2 días, p 0,001) y los días de internación total (AG 6 vs. AL + SC 4 días, p 0,009) fueron significativamente mayores en el grupo AG (Figura 2).
La mortalidad global a 30 días fue del 5%, sin diferencias significativas entre ambos grupos (AG 7,3% vs. AL + SC 3%, p 0,28).
La necesidad de rotación a AG se presentó en 2 pacientes (3,1%) por complicaciones vasculares mayores que requirieron de pronta resolución quirúrgica.

Fig. 1 Evolución de la sistemática de trabajo en nuestra institución. A. Modificaciones en el método anestésico. B. Modificaciones en el uso de ETE. C. Modificaciones en la vía de acceso.
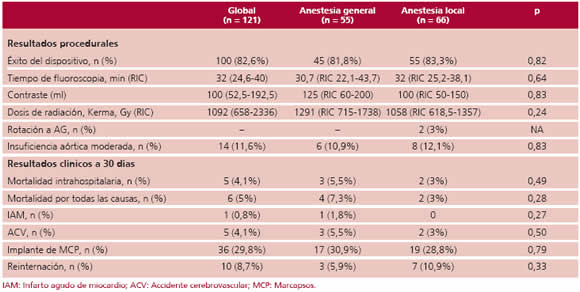
Tabla 2 Resultados procedurales y desenlaces de seguridad y eficacia según la clasificación VARC-2 a 30 días
DISCUSIÓN
Sobre la base de nuestros resultados, el uso de AL + SC administrada por un anestesiólogo experimentado parece ser una alternativa segura y eficaz al uso de AG en el IVAP-TF. Hemos observado que la AL confiere menor tiempo total de procedimiento, como así también, menos días de internación en UCI y de internación total. Además, no se evidenciaron diferencias significativas en los desenlaces de seguridad y eficacia a los 30 días.
En nuestra institución, iniciamos el programa de IVAP utilizando AG con intubación orotraqueal, el acceso se efectuaba por vía quirúrgica y el ETE se realizaba en el 100% de los casos para controlar la intervención. Esta sistemática predominó hasta el año 2012, momento en el que habíamos efectuado el 28,1% de los procedimientos. Desde entonces, motivados por la mayor experiencia de la institución, la evolución de los dispositivos valvulares y la implementación de dispositivos de cierre percutáneo, nuestra sistemática de trabajo se ha ido modificando progresivamente hacia una estrategia minimalista (Figura 2).
Si bien la factibilidad de llevar a cabo el IVAP bajo AL ha sido demostrada previamente, (10, 11, 12) no existen datos provenientes de estudios aleatorizados que hayan evaluado la seguridad y la eficacia del procedimiento comparando ambos métodos anestésicos. (18) Más aún, la información deriva de estudios observacionales con resultados intraprocedimiento y clínicos muy heterogéneos. (19)
En nuestra población, no observamos diferencias significativas en la mortalidad a 30 días y resultados similares fueron reportados en publicaciones con períodos de seguimiento más prolongados. (14, 20) Sin embargo, algunos autores encontraron mayor mortalidad a corto plazo en el grupo AG. (16, 21) Cabría esperar que, por el diseño de estos estudios, las diferencias basales entre ambos grupos y la marcada tendencia al uso de AG en países como Estados Unidos, (22) estas diferencias pudieran ser la expresión de un sesgo de selección. En nuestra serie, el grupo AG presentó mayor gravedad sintomática. Aunque el riesgo quirúrgico cuantificado por STS ha sido similar, seguimos utilizando AG en pacientes seleccionados que presentan dificultad respiratoria y no pueden tolerar el decúbito durante el procedimiento. Por todo esto, consideramos imprudente afirmar que la AG conlleve, por sí sola, a un aumento de la mortalidad en el IVAP hasta contar con información de mayor calidad. Incluso, una revisión sistemática publicada recientemente no encontró diferencias en este desenlace a 30 los días. (19)
Una de las ventajas atribuibles a la AG en el IVAP es la utilización de ETE para guiar el procedimiento. (23) Sería lógico esperar que esto favorezca una mayor precisión del implante y la prevención de la disfunción valvular. En este sentido, se ha reportado que la AL se asocia con una mayor tasa de IAo mayor que leve. (14, 16, 19) Si bien las razones no están completamente dilucidadas, algunos autores la han atribuido a la menor utilización de ETE. (14) En nuestra serie, el uso de ETE fue mayor en los pacientes con AG. Sin embargo, no observamos diferencias significativas en la tasa de IAo mayor que leve. En lo referente a nuestra sistemática, el 87,6% de los procedimientos fueron guiados por ETE y el uso de este método ha sido muy frecuente en el grupo AL (80,3%), al igual que en otras publicaciones con resultados similares. (20) Contrariamente, en el registro FRANCE-2 el grupo AL presentó una mayor tasa de IAo y el uso de ETE en este grupo fue tan solo del 16%. (13) Es importante destacar que, si bien el uso de ETE ha sido una variable protectora sobre la manifestación de IAo, (24) existen otros factores que podrían condicionar los resultados. (25, 26) En este mismo sentido, algunos autores hallaron diferencias significativas con respecto a la necesidad de implante de marcapasos definitivo a favor de los pacientes abordados con AG, aunque en nuestra experiencia no hemos evidenciado diferencias al respecto. (19)
Un dato de fundamental importancia es la disminución del tiempo de procedimiento en el grupo AL, coincidentemente con otros reportes. (15, 23, 27, 28) Esto tiene un impacto sustancial en la planificación operativa de la sala de hemodinamia, lo que permite optimizar los recursos humanos, materiales y de tiempo.
Por otra parte, hemos observado una disminución significativa del tiempo de internación en UCI y de internación total en los pacientes del grupo AL. Es bien conocido que la hospitalización prolongada trae aparejada numerosas complicaciones, muchas de las cuales no están relacionadas al problema de admisión. (29, 30) El reposo en cama, en pacientes añosos, provoca una pérdida acelerada de la masa muscular, disminución del volumen plasmático y de la ventilación, todo lo cual favorece un aumento en la prevalencia de complicaciones, tales como caídas de propia altura, delirio, úlceras por presión e infecciones intrahospitalarias. (31-33) En el IVAP, la tasa de delirio se estima entre el 21% y el 56% y los que lo desarrollan presentan más días de internación, mayor mortalidad y una alta tasa de derivación a centros de rehabilitación (61%). (34, 35) Por todo esto, consideramos de suma importancia la movilización precoz de los pacientes, de ser posible en las primeras 12 h y el alta temprana con un estrecho seguimiento ambulatorio.
Finalmente, la tasa de conversión a AG fue del 3,1%, en todos los casos por complicaciones vasculares mayores durante el procedimiento. La tasa reportada en la bibliografía oscila entre 2,2%-16,7% (19) y las principales razones fueron arritmias cardíacas/ hipotensión/paro cardíaco (37,5%), complicaciones vasculares mayores (16,1%), conversión del acceso a vía quirúrgica (16,1%), complicaciones respiratorias (16,1%), agitación del paciente (7,1%), trauma laríngeo por ETE (7,1%). (16)
A la luz de estos resultados, consideramos de fundamental importancia la adecuada planificación del procedimiento y la selección de la sistemática de trabajo adaptada a cada paciente y a la experiencia propia de cada centro. Algunos autores sugieren que, como parte de un abordaje minimalista, el procedimiento debería ser llevado a cabo sin contar con la presencia de un anestesiólgo en la sala. (36) En nuestro punto de vista, si bien son cada vez menos frecuentes, el IVAP tiene potenciales complicaciones que podrían resultar catastróficas. (37, 38) Desde la perspectiva de la seguridad del paciente, consideramos invaluable el trabajo en equipo para poder afrontarlas de forma rápida y efectiva.
Nuestro estudio tiene importantes limitaciones dignas de mención. Ante todo, por su naturaleza obser-vacional, los resultados podrían estar sujetos a sesgos y confundidores con respecto a variables no medidas en nuestra base de datos. Otro aspecto de fundamental importancia es que hay una división cronológica entre ambas estrategias (AG al inicio de la curva de aprendizaje) y no podemos descartar que algunas de las diferencias observadas, particularmente en los tiempos evaluados, puedan verse afectadas por la mayor madurez operativa de nuestra institución. Finalmente, cabe destacar que en nuestra sistemática de trabajo la AG continúa siendo el método de preferencia en pacientes que no pueden tolerar adecuadamente el decúbito durante el procedimiento, lo cual indefectiblemente genera un sesgo de selección que podría justificar la tendencia reportada en el desenlace combinado a favor del uso de AL + SC.
CONCLUSIONES
Sobre la base de los resultados de este estudio uni-céntrico, el IVAP por vía transfemoral realizado con AL + SC es una alternativa factible al uso de AG. Específicamente, (a) no se observaron diferencias en la tasa de eventos clínicos a 30 días, (b) el tiempo total de procedimiento y el tiempo de recuperación fueron menores en el grupo AL, (c) el grupo AL tuvo menor tiempo de internación en UCI e internación total y (d) la tasa de conversión a AG fue del 3,1%.