INTRODUCCIÓN
En las ultimas decadas hemos asistido al progreso tanto de los procedimientos técnicos como del cuidado clínico de los pacientes con cardiopatías congénitas, lo cual ha traido un aumento de la sobrevida.
Martin y cols. inician su artículo de revisión con la siguiente frase: Estamos condenados por nuestro propio éxito…, que refleja plenamente el momento en el que nos encontramos con respecto a la patología cardíaca congénita.1
Las complicaciones que afectan a esta población son variadas; un subgrupo de particular interés lo constituyen los pacientes que aun habiendo sido sometidos a un procedimiento de reparación, se hallan en una etapa terminal y se los considera para trasplante.
Desde 1999 las cifras porcentuales de trasplante en pacientes con CC crecieron del 2% al 4% sobre todos los trasplantes reportados a la Sociedad Internacional de Trasplante Cardíaco y Pulmonar (ISHLT - International Society of Heart and Lung Transplantation)) y constituyen el 11% de los trasplantes realizados en receptores menores de 40 años.2,3
La decisión de incluir a un paciente con CC en lista de espera para trasplante reviste gran complejidad. En primer lugar, no existen guías ni evidencia contundente al respecto. La decisión se sustenta en series de casos, registros unicéntricos y opiniones de expertos.4. La mayoría de las veces las causas por las que se plantea el trasplante no son las convencionales para pacientes adultos con CA, y las variables que determinan el avance en las listas no son las que se presentan en estos pacientes.
Existe también cierto preconcepto sobre que el trasplante en estas patologías es demasiado complejo y no tiene buenos resultados, por lo cual solo se debería intentar ante situaciones extremas, que por otra parte, muchas veces son las que lo contraindican. Hay un amplio espectro de patologías que se agrupan dentro de las CC y que pueden conducir a la necesidad de considerar un trasplante, pero no existe un momento bien definido para realizarlo en cada una de ellas. 5
MATERIAL Y MÉTODOS
Se llevó adelante un análisis retrospectivo de la base de datos institucional, y se recabaron los datos de los pacientes adultos (mayores de 18 años) que fueron evaluados para trasplante cardíaco por causa de una patología cardíaca congénita.
Las variables cuantitativas se describen como media y desvío estándar, o mediana e intervalo intercuartilo según correspondiera. No se realizaron análisis estadísticos de diferencias porque eran pocos pacientes.
RESULTADOS
Desde que se creó el programa de CC del Adulto en febrero de 2015 en el Hospital Italiano de Buenos Aires, se encuentran en seguimiento 207 pacientes. El 22% padecen patologías catalogadas como complejas, en las cuales se recomienda que el seguimiento sea llevado adelante en centros de alta complejidad y por profesionales especializados en cardiopatías congénitas.5 La mediana de edad es de 33 años (IC25-75: 25-43) para el total de los pacientes, y de 28 años (IC25-75: 24-35) para aquellos con patologías complejas.
Han requerido evaluación para trasplante 11 pacientes. Las condiciones por las que lo hicieron fueron complicaciones del bypass total de ventrículo derecho en sus diversas formas, 5 pacientes; con transposición de grandes arterias (d-TGA) operada con cirugía de Senning y disfunción del ventrículo sistémico, 2 pacientes; otros 2 pacientes con transposición congénitamente corregida (l-TGA). Una paciente con dextrocardia, situs inversus (SI), ventrículo único derecho y válvula aurículo-ventricular (AV) única con estenosis pulmonar grave intervenida en la infancia con cirugía de Glenn en la que nunca se completó el bypass. Y por último, un paciente con enfermedad de Ebstein. (Tabla 1)
Tabla 1 Cardiopatía congénita, edad a la evaluación, cirugías previas, tiempo desde la cirugía reparadora y causa que lo lleva a la indicación de trasplante.
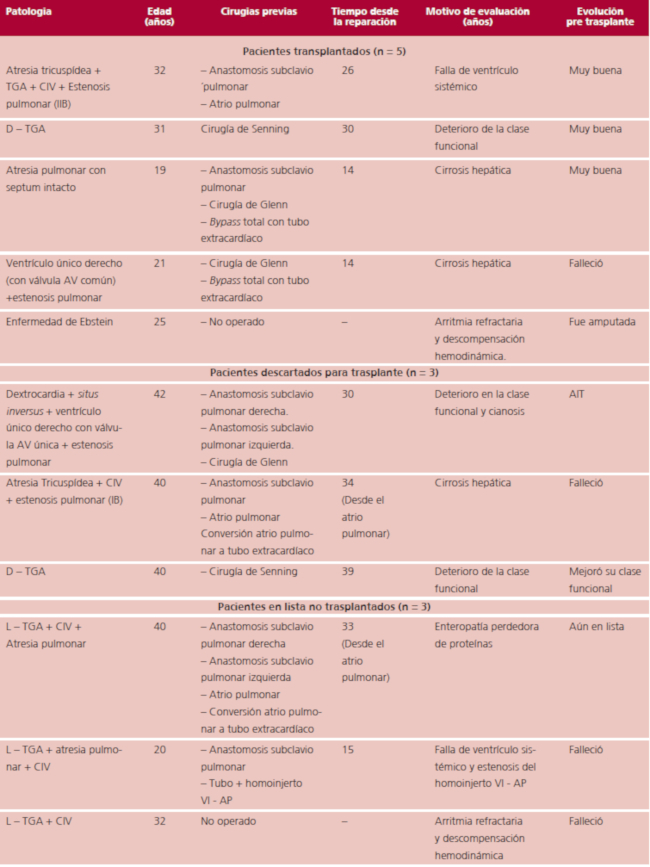
D-TGA: Transposición de grandes arterias. L-TGA: Transposición congénitamente corregida de grandes arterias. CIV: Comunicación interventricular. AV: Aurículo ventricular.
Las causas por las que se los evaluaba para trasplante entre los pacientes con circulación de tipo Fontán-Kreutzer fueron, la falla de ventrículo sistémico (1 caso), la enteropatía perdedora de proteínas (1 caso) y la cirrosis hepática (3 casos). De estos últimos un caso se consideró no apto para trasplante debido a que el equipo interpretó que presentaba un riesgo clínico quirúrgico inaceptable. Ambos pacientes con antecedentes de d-TGA y corrección oximétrica se evaluaron por falla de ventrículo sistémico y deterioro de la clase funcional.
Los pacientes con l-TGA lo hicieron, uno por disfunción de un homoinjerto colocado por atresia pulmonar, complicado con endocarditis, y el restante por falla del ventrículo sistémico y arritmia recidivante con descompensación hemodinámica. El paciente portador de SI y ventrículo único con estenosis pulmonar, que solo tiene cirugía de Glenn, se evaluó por deterioro de la capacidad funcional, cianosis y arritmias recurrentes pero fue desestimado por riesgo inaceptable.
Finalmente el paciente con enfermedad de Ebstein lo hizo por arritmias refractarias a tratamiento médico y electrofisiológico y disfunción ventricular derecha. (Tabla 1)
De los tres pacientes que fueron desestimados para trasplante, el by pass de ventrículo derecho, falleció a los dos años por causa vinculada con su hepatopatía. El otro paciente con SI y ventrículo único presentó accidente isquémico transitorio (AIT) y se halla actualmente en clase funcional III-IV, y el tercero mejoró su estado funcional y por el momento no se lo ingresó a la lista.
En cuanto a los tres pacientes que ingresaron a la lista y no se trasplantaron, los dos pacientes con l-TGA, fallecieron estando en lista. Uno fue por un accidente cerebrovascular hemorrágico presumiblemente vinculado a su endocarditis, y el otro por arritmia y falla de ventrículo sistémico. Este último requirió de asistencia ventricular. El tiempo en lista fue de 10 días en el primer caso, y de 3 días en el segundo, que pasó a emergencia luego de la colocación del dispositivo. La paciente con enteropatía perdedora de proteínas aún se halla en lista electiva.
Finalmente, fueron trasplantados cinco pacientes. La mediana de días en lista fue de 41 (IC25 - 75 34-94 días) para aquellos en lista de urgencia; de 27 (1 paciente) para la emergencia, y aún no se trasplantó ningún paciente en lista electiva.
La media de tiempo de bomba fue de 245 minutos (IC95 157-333) y de clampeo de 247 minutos (IC95 198 -296 min). En dos de los tres pacientes con fisiología de ventrículo único fue necesario el paro circulatorio. Un paciente falleció durante la internación, se trató de un paciente con circulación de Fontan-Kreutzer y cirrosis, que tras un trasplante técnicamente complejo evolucionó con sangrado intraoperatorio grave, falla del injerto y requerimiento de asistencia circulatoria. El paciente presentó accidente cerebrovascular durante el posquirúrgico y evolucionó a la muerte encefálica el día 6 poscirugía.
El paciente con la enfermedad de Ebstein presentó una embolia distal en el miembro inferior izquierdo que evolucionó con isquemia grave del mismo y requirió de amputación infrapatelar.
El seguimiento promedio de los pacientes trasplantados fue de 590 días (1,6 años), y su sobrevida actual es del 80%. Los pacientes externados no han requerido reinternación por complicación alguna, y no ha habido pérdidas en el seguimiento.

Fig. 1 Programa de trasplantes enadultos con cardiopatías congénitas. (Instituto de Medicina Cardiovascular del Hospital Italiano de Buenos Aires. 2015-2018).
DISCUSIÓN
Los portadores de cardiopatías congénitas constituyen una población compleja en lo que a trasplante se refiere, debido a sus características propias y distintivas. Esas características les atribuyen un riesgo peritrasplante muy elevado. Aunque en el corto plazo (30 días postrasplante) la mortalidad es mayor que en los pacientes trasplantados por otras etiologías, (16% para cardiopatías congénitas vs 10% para las isquémicas, por ejemplo), en el largo plazo esta relación se invierte, y se equipara ya entre los 5 y los 8 años postrasplante. De hecho, la sobrevida media postrasplante para los pacientes con cardiopatías congénitas que sobrevivieron el primer año es de 20 años, marcadamente mejor que para las demás etiologías.3,6
Las nuevas guías de manejo recomiendan que los médicos cardiólogos que siguen a estos pacientes deberían derivarlos tempranamente a un centro de referencia cuando se comienza a vislumbrar la opción del trasplante. Hacen hincapié en la importancia de considerar la posibilidad del trasplante o la asistencia ventricular, como respaldo, previo a indicar nuevas cirugías reparadoras o paliativas de alto riesgo.5
No existe en estas patologías una variable que prediga el momento indicado para realizar el trasplante ni el riesgo que tendrá. El empeoramiento de la prueba de ejercicio cardiopulmonar, el requerimiento recurrente de hospitalizaciones, los síntomas de insuficiencia cardíaca, la enteropatía perdedora de proteínas o la cirrosis podrían ser variables que nos indiquen la necesidad de un trasplante, pero no predicen el momento justo.6
Ante la pregunta: ¿todas las cardiopatías congénitas tienen el mismo riesgo a la hora de un trasplante?, la respuesta es no; existen numerosos registros que documentan que los pacientes que van a trasplante con fisiología biventricular tienen significativamente menor mortalidad tanto a los 30 días como al año de efetuado el trasplante con respecto a los que tienen una fisiología univentricular. 7,8
En un estudio sobre predictores de muerte en pacientes con Fontan fallidos que requieren trasplantes, Griffiths y col. hallaron que aquellos que iban al trasplante por disfunción ventricular, presentaron menor mortalidad que los que lo hicieron por hepatopatía o enteropatía perdedora de proteínas. A su vez, entre aquellos a los que no se les indicó el trasplante por sus comorbilidades, los pacientes con disfunción ventricular tuvieron menor mortalidad que los pacientes que iban al trasplante por otras causas.9
Este tipo de pacientes presentan alteraciones anatómicas y antecedentes quirúrgicos que hacen que el cirujano se deba enfrentar con un tórax hostil al momento de realizar la cirugía, y así aumentar los tiempos quirúrgicos y la posibilidad de complicaciones.
Si bien en nuestra muestra no ha sido así, la espera en lista para los pacientes con cardiopatías congénitas suele ser más prolongada que para pacientes con cardiopatías adquiridas. Esto se da básicamente porque los criterios de urgencia o emergencia han sido elaborados teniendo en cuenta la problemática o las complicaciones de los pacientes con cardiopatías adquiridas, en su mayoría vinculadas a la falla ventricular izquierda y sus necesidades terapéuticas.
Los portadores de cardiopatías congénitas en general pasan más tiempo en lista de espera, en un estadio de urgencia menor, tienen significativamente menor probabilidad de ser trasplantados, y mayor mortalidad estando en lista que aquellos que aguardan por otras etiologías. 10,11. En un análisis llevado a cabo sobre el registro UNOS (United Network for Organ Sharing) entre 2005 y 2009 Everitt y cols. hallaron en mayores de 18 años, que los pacientes con cardiopatías adquiridas tienen el 50% más de probabilidades de trasplantarse en cualquier momento dado, que los pacientes con cardiopatías congénitas.
A su vez, el acceso a dispositivos de asistencia ventricular y cardio-desfibriladores está subexplotado en esta población. Esto tiene por consecuencia que un gran porcentaje de las muertes sean debidas a muerte súbita y a falla de otros parénquimas debido a una pobre perfusión tisular, con condiciones general y nutricional peores que ensombrece el pronóstico peritrasplante. 12
Debido al gran número de intervenciones que han afrontado en el transcurso de su vida, estos pacientes tienen una elevada posibilidad de encontrarse sensibilizados. La literatura afirma que una sensibilización mayor al 10% tiene peor pronóstico, y cuando es mayor al 25% tiene mayor mortalidad. Si bien la sensibilización no se dio en todos nuestros pacientes, aquellos que sí se encontraban sensibilizados presentaban un porcentaje promedio del 49%. A su vez, en los pacientes con cardiopatías congénitas se ha observado que el manejo de la inmunosupresión es menos estricto que en otras etiologías, con menor tasa de inducción y utilización de corticoides.4
CONCLUSIONES
Concluimos que es necesario ser económico con la indicación de recirugías, no esperar al deterioro extremo del paciente para considerar el trasplante, manejar en forma correcta la inmunosupresión, y, sobre todo, adaptar las listas de espera para que se consideren las condiciones de riesgo de los pacientes con cardiopatías congénitas. Así, se podría mejorar considerablemente la sobrevida inmediata luego del trasplante. Si logramos mejorar los resultados a 30 días postrasplante potenciaremos la expectativa y la calidad de vida de nuestros pacientes.















