INTRODUCCIÓN
En los últimos años, se ha observado un incremento de la evidencia acerca de la indicación de la sustitución valvular aórtica por vía percutánea. Esta evolución incluyó en sus inicios pacientes inoperables - alto riesgo, 1,2 posteriormente se extendió hacia grupos de riesgo intermedio, 3,4,5 y, recientemente, hacia poblaciones de bajo riesgo. 6,7
La elección del tipo de intervención (sustitución valvular abierta convencional o implante valvular aórtico percutáneo-IVAP) en sujetos que presentan síntomas atribuidos a la estenosis aórtica (EA) requiere una minuciosa evaluación cardiovascular y sistémica, que incluye conceptos como fragilidad, expectativa de vida y calidad de vida luego del procedimiento. Para ello, resulta fundamental la composición de equipos multidisciplinarios con el fin de una correcta estratificación del riesgo del paciente y la elección del mejor tipo de abordaje en cada caso. 8,9
Durante muchos años, la estratificación del pronóstico del paciente sometido a una intervención valvular aórtica fue basada en el puntaje de la Sociedad de Cirujanos Torácicos Estadounidenses (STS, Society of Thoracic Surgeons). 10 Dicha puntuación fue diseñada para casos de cirugías cardíacas abiertas y no considera múltiples variables presentes en pacientes con EA candidatos a una alternativa terapéutica como IVAP.
Las normativas europeas, norteamericanas y latinoamericanas recomiendan el IVAP en pacientes con puntajes de alto riesgo y como una alternativa a la cirugía de reemplazo valvular en pacientes con puntaje de riesgo intermedio, 8,9,11 basados en los resultados favorables provenientes de estudios aleatorizados. Sin embargo, en la actualidad existe escasa información que referencie los desenlaces del IVAP en Latinoamérica.
El objetivo de este estudio consistió en reconocer las características de los pacientes sometidos a IVAP en Latinoamérica y valorar los desenlaces de la intervención según el riesgo estimado por el puntaje STS.
MATERIAL Y MÉTODOS
Se realizó un análisis del registro multicéntrico latinoamericano de IVAP que incluyó pacientes portadores de EA grave sintomática, en forma continua de cinco centros, a partir de marzo de 2009 a diciembre de 2018, a los cuales se les implantó una válvula aórtica percutánea.
Para ser incorporados al registro, los centros debieron realizar más de 100 procedimientos al momento de la inclusión y disponer de los requisitos recomendados para un centro especializado en valvulopatías. 9 Para la definición de la gravedad de la EA se utilizaron las normativas europeas de valvulopatías. 9
La indicación de IVAP fue realizada en cada caso por un equipo multidisciplinario dispuesto por cada centro, que incorpora al menos un cardiólogo clínico, un cardiólogo intervencionista, un cirujano cardiovascular y un especialista en imágenes cardiovasculares. Dicho equipo evaluó el riesgo quirúrgico utilizando diferentes puntajes de riesgo así como considerando variables no comprendidas en estos. Los pacientes portadores de enfermedad coronaria concomitante fueron tratados según decisión del equipo multidisciplinario. Se incluyeron todas las válvulas protésicas según el centro y el período de implantación. Los procedimientos de urgencia se definieron como los pacientes admitidos en contexto de cuadro de insuficiencia cardíaca persistente y refractaria a tratamiento ambulatorio que requieren resolución en la misma internación.
Para este análisis se estratifica la población en función del riesgo quirúrgico evaluado por el puntaje STS -PROM. Se definieron tres grupos, en función de los puntos de corte del STS-PROM establecidos: riesgo alto (RA, mayor del 8%), riesgo intermedio (RI, entre el 4% y el 8%) y riesgo bajo (RB, menor del 4%).
Se excluyeron del análisis los casos de aorta bicúspide e insuficiencia aórtica pura.
Todos los sujetos recibieron similar esquema antitrombótico (aspirina y clopidogrel previo y durante seis meses posteriores, heparina no fraccionada durante el procedimiento). Las definiciones de eventos relacionados con el procedimiento (sangrados, trombosis, infarto, accidente cerebrovascular, insuficiencia valvular) se realizaron en función de la clasificación VARC-2. 12
Análisis estadístico
Las variables discretas se describen como números y porcentajes y fueron evaluadas mediante la prueba de chi-cuadrado o la prueba exacta de Fisher, según correspondiera; las variables continuas se describen como media y desviación estándar (DE) o mediana y rango intercuartilo de acuerdo a su tipo de distribución y se analizaron mediante la prueba de t-Student o la de Mann-Whitney, según corresponda.
Para evaluar la correlación entre el año del procedimiento y la proporción de sujetos de riesgo bajo, intermedio o alto, se utilizó el estadístico chi2 de tendencias. Se utilizó el programa EpiInfo V7.2.0.1 y se consideró significativo un valor de p <0,05.
RESULTADOS
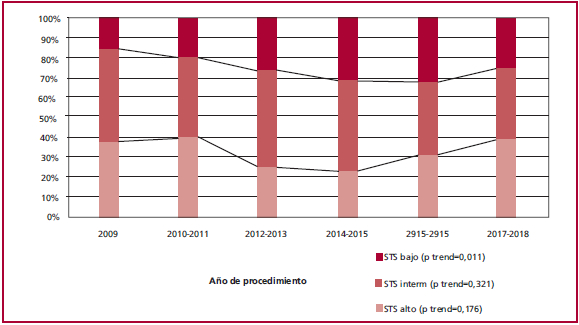
Se incluyeron en el análisis 770 pacientes, la mitad del sexo femenino (50,2%), con una mediana de edad de 81 años (RIC 75,6-85,7). Del total, 230 pacientes (29,8%) fueron incluidos en el grupo AR (STS-PROM medio 11 [9,3-16,7]); 339 pacientes (44%), al riesgo intermedio (STS-PROM medio 6 [4,8-6,71]); y los restantes 201 (26,1%), al bajo riesgo (STS-PROM medio 2,7 [2-3,24]). Como se observa en la Figura 1, la proporción de pacientes de bajo riesgo, se ha incrementado significativamente a lo largo del período del registro (ptrend 0,011).
Las características basales de los pacientes se encuentran resumidas en la Tabla 1. El grupo alto riesgo presentó una mayor proporción de comorbilidades, desarrolló una sintomatología más limitante (clase funcional NYHA 4 en RA 33,9%; RI 15,9%; RB 5,4%, p: 0,001), y prevalecieron los procedimientos de urgencia. (AR: 26%; RI: 17,5%; RB: 13%, p: 0,0004). Dentro de las características ecocardiográficas, el gradiente medio transaórtico fue menor en el AR (AR: 43,08 mmHg ± 14,4; RI 47,1 mmHg ± 15,2; RB 47,8 mmHg ± 16,4; p: 0,003) con similar área valvular (RA: 0,68 [0,57-0,80], RI: 0,70 [0,53-0,80], RB: 0,70 [0,60-0,80], p: 0,08) y presión sistólica de arteria pulmonar (RA: 40 mmHg [33-50], RI: 37 [30-49], RB: 43 [31-55], p: 0,42).
Tabla 1 Características basales
| Riesgo según puntaje STS | ||||
|---|---|---|---|---|
| Alto | Intermedio | Bajo | p | |
| Edad (mediana RI) | 82 (79-86) | 82 (79-86) | 80 (75-83) | 0,03 |
| Hipertensión (%) | 196 (85,2) | 290 (85,5) | 160 (79,6) | 0,12 |
| Tabaquismo (%) | 25 (11) | 78 (7) | 38 (19) | 0,001 |
| Dislipemia (%) | 147 (64) | 203 (60) | 112 (56) | 0,1 |
| Diabetes (%) | 75 (32,6) | 80 (23,5) | 46 (22,8) | 0,03 |
| Historia de cáncer (%) | 35 (15,2) | 60 (17,6) | 21 (10,4) | 0,08 |
| ICC previa (%) | 156 (67,8) | 166 (48,9) | 84 (41,7) | 0,001 |
| NYHA 4 (%) | 78 (33,9) | 54 (15,9) | 11 (5,4) | 0,01 |
| Fibrilación auricular previa (%) | 49 (21,3) | 46 (13,8) | 31 (15,5) | 0,057 |
| BCRI previo (%) | 27 (11,8) | 37 (11) | 23 (11,6) | 0,35 |
| Marcapasos definitivo (%) | 32 (14) | 35 (10,3) | 12 (6) | 0,01 |
| Enfermedad coronaria grave (%) | 131 (56,9) | 166 (49) | 95 (47,2) | 0,09 |
| IAM previo (%) | 50 (21,7) | 49 (14,5) | 22 (11) | 0,0072 |
| ATC previa (%) | 77 (33,4) | 109 (32,1) | 51 (25,3) | 0,15 |
| Cirugía cardíaca previa (%) | 54 (23,4) | 37 (11) | 35 (17,4) | 0,006 |
| ACV (%) | 7 (3) | 15 (4,4) | 7 (3,5) | 0,364 |
| EPOC (%) | 69 (30) | 82 (24,1) | 32 (16) | 0,003 |
| Enfermedad vascular periférica (%) | 48 (20,8) | 76 (22,4) | 23 (11,4) | 0,005 |
| FSVI (%) | 50,5-14,4 | 56-12,1 | 58,5-11,1 | 0,001 |
Se adoptó en la mayoría de los procedimientos el acceso femoral (95%), y se decidió una estrategia de sedo-analgesia en un tercio de estos; resultó mayor su uso en el riesgo intermedio (RA: 33,3%; RI: 40,6%; RB 25,6%, p: 0,03). El acceso percutáneo prevaleció en el 69% de los pacientes tratados, y se observó una tendencia de mayor proporción a menor riesgo (RA: 30,2%; RI: 34%; RB 35,7%, p: 0,059). Se utilizó guía ecocardiográfica en el 60% de las intervenciones, principalmente en el grupo de pacientes de alto riesgo quirúrgico (Tabla 2). Durante el procedimiento se realizó predilatación mediante valvuloplastia, con diferencias entre los grupos (RA: 47,3%; RI: 62,2%; RB 63,6%, p: 0,0004). Se implantaron en el 80% válvulas autoexpandibles (n= 616) y se obtuvo una proporción uniforme entre los grupos. Del total de válvulas implantadas, el 23% (n = 177) resultaron ser reposicionables sin diferencias a través de los grupos.
Tabla 2 Características del procedimiento
| Riesgo según puntaje STS | ||||
|---|---|---|---|---|
| Alto | Intermedio | Bajo | p | |
| Procedimiento electivo (%) | 170 (74) | 280 (82,5) | 175 (87) | 0,0004 |
| TAVI en válvula biológica (%) | 19 (8,26) | 9 (2,65) | 8 (3,98) | 0,006 |
| Acceso transfemoral (%) | 221 (96) | 315 (93) | 193 (96) | 0,166 |
| Guía ETE (%) | 144 (62,6) | 204 (60,1) | 116 (57,7) | 0,0027 |
| Valvulopastia pre (%) | 109 (47,3) | 211 (62,2) | 128 (63,6) | 0,0004 |
| Valvuloplastia post (%) | 72 (31,3) | 95 (28) | 53 (26,3) | 0,47 |
| Soporte hemodinámico (%) | 33 (14,3) | 52 (15,3) | 13 (6,46) | 0,0022 |
Las tasas de eventos a 30 días se describen en la Tabla 3. Se evidenció una tendencia en la reducción de la mortalidad a través de los grupos de riesgo a nivel intrahospitalario (p: 0,053). Tanto en el grupo de alto como en el de bajo riesgo se observó a través del período de inclusión del registro una reducción de la mortalidad significativa (Figura 2).
Tabla 3 Resultados a 30 días
| Riesgo según puntaje STS | ||||
|---|---|---|---|---|
| Alto | Intermedio | Bajo | p | |
| Necesidad 2° válvula (%) | 3 (1,3) | 12 (3,54) | 5 (2,49) | 0,256 |
| Taponamiento (%) | 8 (3,48) | 18 (5,31) | 8 (3,98) | 0,54 |
| Oclusión coronaria intrahospitalaria (%) | 1 (0,43) | 1 (0,29) | 1 (0,50) | 0,92 |
| Complicaciones vasculares mayores (%) | 17 (7,39) | 17 (5,01) | 6 (2,99) | 0,11 |
| Sangrado mayor (%) | 23 (10) | 41 (12,09) | 13 (6,47) | 0,108 |
| ACV incapacitante (%) | 4 (1,74) | 4 (1,18) | 6 (2,99) | 0,314 |
| Necesidad de nuevo marcapaso (%) | 39 (17) | 62 (18,30) | 40 (20) | 0,749 |
| Insuficiencia aórtica posimplantación mod.-grave (%) | 13 (5,6) | 14 (4,1) | 10 (5) | 0,3 |
| 2 (0,86) | 0 | 2 (1) | ||
| Mortalidad intrahospitalaria (%) 30 días (%) | 22 (9,57) | 20 (5,92) | 8 (3,98) | 0,053 |
| 24 (10,4) | 22 (6,48) | 12 (5,9) | 0,154 | |
DISCUSIÓN
Luego del análisis de una cohorte de pacientes que recibieron IVAP en centros de Latinoamérica, destacamos los siguientes hallazgos: a) Se observa una gran diversidad de riesgo desde el inicio del registro, a partir de la decisión de un equipo multidisciplinario, con tendencia a un incremento en la proporción de riesgos menores y b) reducción de la mortalidad a lo largo del período de inclusión del registro en los extremos de riesgo.
En la última década el auge IVAP modificó tanto la calidad de vida y pronóstico de los pacientes, así como la práctica diaria. A pesar de que el reemplazo quirúrgico continúa siendo el tratamiento de elección en nuestra región, 13 el implante percutáneo ha encontrado un campo de acción fértil en los pacientes en que el tratamiento estándar se limita por motivos vinculados a edad avanzada, al deterioro de la capacidad funcional o a la presencia de comorbilidades.
El estudio EuroHeart y la experiencia de la Universidad de Michigan corroboran el alto porcentaje de pacientes portadores de EA sintomática sin resolución quirúrgica, y aducen como principal limitación las comorbilidades (50%). Sin embargo, al calcular el riesgo operativo de estos pacientes, la mitad de ellos presentaban riesgos bajos a moderados. 14,15 Esto advierte que la selección heterogénea de pacientes candidatos para el IVAP en el mundo real, como la realizada en nuestra experiencia, considera una multiplicidad de factores que va más allá del riesgo calculado, y reconoce en “los scores” una parcialidad de la realidad que podría llevar a resoluciones terapéuticas imprecisas para el paciente. La elección terapéutica actualmente radica en una multiplicidad de factores. Dentro de ellos, la edad, la anatomía, el riesgo de complicaciones y la durabilidad se imponen en la decisión terapéutica, tanto en forma individual como congeniados, y modifican los parámetros que rigieron la indicación quirúrgica en décadas previas.
La efectividad de la técnica endovascular se ha venido evaluando y reperfilando en los últimos años, y demostró resultados alentadores a través de todos los riesgos. 1,2,3,4,5,6,7 A pesar de que la forma de inclusión de la población en los trabajos aleatorizados y nuestro registro sin disímiles, ya que en el último los pacientes no eran equiparables frente a la resolución quirúrgica, una de las principales consideraciones en los pacientes de menor riesgo resulta ser la expectativa de vida y la durabilidad valvular. En los pacientes incluidos en nuestro registro, la edad mínima fue de 75 años, que corresponde a una expectativa de vida de 7 años, con una incidencia de reoperación de válvula biológica quirúrgica de un 3%-5%. 16,17 Este punto final clínico infraestima la incidencia de deterioro estructural de la válvula, concepto evaluado actualmente en el seguimiento de los pacientes portadores de IVAP para establecer su durabilidad. Este índice representa una pequeña proporción (3,2%-7% a 7 años) en el grupo endovascular, y se considera la expectativa de vida de los pacientes tratados así como el mayor riesgo de deterioro de este estrato. 18,19,20
Por otro lado, vale destacar que nuestro registro incluye procedimientos desde el inicio del programa de implante percutáneo en la región y atraviesa un período de aprendizaje tanto de los operadores, de la técnica, como del equipo a cargo del cuidado posintervención. En el registro STS/ACC TVT, que incluye a más de 40 000 pacientes, se evidenció una asociación inversa entre número de casos y eventos. Esta asociación fue más pronunciada durante los primeros 100 casos, lo que indica el efecto del aprendizaje. 21,22 Asimismo, la experiencia francesa, publicada por Auffret y col., describe también una reducción de la mortalidad (10,1% vs. 5,4%, p: 0,001) a lo largo del programa nacional.
Además de aducir un incremento en la experiencia, cambio tecnológico y metodología (minimalismo), uno de los grandes cambios fue el tipo de población incluida al programa. (23) En nuestro trabajo, se refleja un incremento en la inclusión de pacientes con un riesgo menor, lo que contribuye al cambio en los resultados y permite una mayor proporción de la población alcanzar una terapéutica eficaz que conlleva una mejor calidad de vida.
Como limitaciones del registro, debemos ser conscientes que no contamos con una clasificación unificada de fragilidad, como también de características no convencionales que hicieron a la decisión terapéutica. Dicha falta interfiere en el completo conocimiento del paciente individual. Por otro lado, la elección de centros incluidos en el registro fue arbitraria y el número escaso, por lo que se obtuvo una realidad parcial de la región. Sin embargo, consideramos un inicio en el conocimiento de datos en la región sobre una patología tan prevalente y una técnica en continuo desarrollo en el mundo.