INTRODUCCIÓN
La diabetes mellitus tipo 2 (DM2) está aumentando en forma significativa en todo el mundo. 1 Acorde con los datos de la última Encuesta Nacional de Factores de Riesgo (ENFR), en Argentina se observó un incremento en la prevalencia de diabetes autorreportada de 8,4% en 2005 a 12,7% en 2018. 2 La DM2 siempre generó interés en el ámbito cardiológico, pero en los últimos años la aparición de nuevos fármacos con impacto sobre la mortalidad cardiovascular ha puesto a la cardiología en un rol protagónico en el enfoque terapéutico de las personas con DM2. 3 Las guías de práctica clínica recomiendan un abordaje multifactorial y transdisciplinario, actuando tanto sobre la glucemia como sobre el resto de los factores de riesgo (FR) para obtener el mayor beneficio posible en la reducción de la mortalidad y de las complicaciones, como se observó en el estudio Steno-2. 4
El objetivo del estudio fue conocer las características clínicas, la enfermedad cardiovascular (ECV) y el tratamiento de las personas con DM2 en el consultorio de cardiología.
MATERIAL Y MÉTODOS
Se realizó un estudio observacional de corte transversal, entre los meses de mayo y julio de 2019, donde se incluyeron los dos primeros pacientes con diagnóstico de DM2 de cada día de atención en un consultorio de cardiología. Se preespecificó incluir al menos 20 pacientes por investigador. Se excluyeron los pacientes internados, con diabetes tipo 1, diabetes secundaria, embarazadas, antecedentes de enfermedades mentales y los que rechazaron el ingreso al protocolo. Se valoraron las características clínicas y variables de laboratorio. En el material adjunto se pueden observar las definiciones preespecificadas y utilizadas en este registro. Se utilizó un formulario online (Google Forms). Cada investigador recibió un instructivo, las definiciones, el protocolo y una clave única para ingresar a los pacientes.
Se consideró adecuado el control terapéutico como una TA <140/90 mmHg, HbA1c ≤7%, LDL <100 mg/dl (sin ECV) y LDL <70 mg/dl (con ECV).
Consideraciones éticas
El estudio se llevó a cabo de acuerdo con los principios éticos para la investigación de la declaración de Helsinki 2003. La participación fue voluntaria y previa firma de un consentimiento informado.
Análisis estadístico
Se utilizó estadística descriptiva cuantitativa y cualitativa según la distribución de los datos (frecuencia, media, desvío estándar). La estadística inferencial utilizó los métodos de Chi2, t de Student o Mann-Whitney según las diferentes características de las variables. Se realizo un análisis de regresión múltiple para evaluar la influencia relativa de los factores cualitativos asociados a la ECV. Se ingresaron las variables que demostraron asociación significativa en el análisis de regresión simple. Se definió como significativa una p <0,05. Se utilizó EPI INFO 7.0.
RESULTADOS
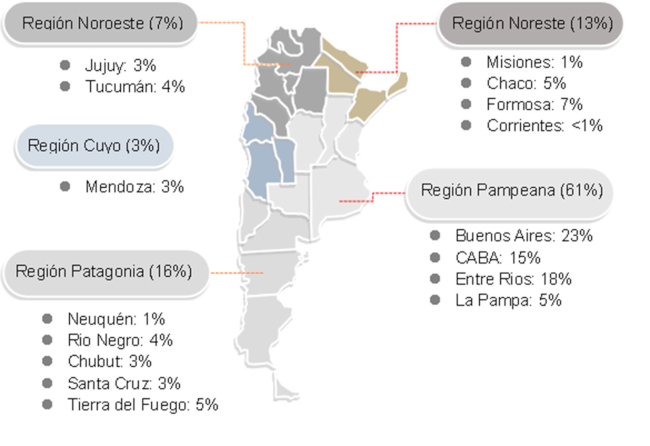
Participaron 44 investigadores de 17 provincias de la Argentina (Figura 1). Durante los meses del estudio fueron asistidos 8406 personas de las cuales 1189 (14,1%) presentaban DM2. De esta población el 58% (n = 694) fueron incluidos en el registro.
La edad media fue de 64.7 ± 10.5 años, varones 58,5%, tiempo de evolución de la DM2 de 10.7 ± 9.3 años, índice de masa corporal (IMC) de 32 ± 5,9 kg/m2, HbA1c de 7,3% ± 1,6 y tensión arterial sistólica (TAS) 135 ± 16,1 mmHg y 80 ± 9,2 mmHg para la diastólica (TAD). En relación con las complicaciones crónicas el 48,1% presentaba ECV y 40,9% enfermedad microvascular (31,4% nefropatía, 10,5% retinopatía, 8,3% neuropatía, 3,3% pie diabético). El 90,8% de los pacientes contaban con seguro médico (prepaga u obra social). En la Tabla 1 se puede observar las características de la población general y en los subgrupos, acorde con la presencia o no de ECV.
Tabla 1 Características generales: ECV + 335 p ECV - 359. Características basales parte 1
| General | Total | Con ECV | Sin ECV | p |
|---|---|---|---|---|
| Hombres | 406 (58.5%) | 230 (68.7%) | 176 (49%) | 0.001 |
| Edad >60 años | 460 (66%) | 253 (76.9%) | 207 (56.7%) | 0.001 |
| Tiempo de evolución DM2 (años) | 10.7 | 12 | 8.9 | 0.001 |
| Tiempo de DM2 >10 años | 257 (37.1%) | 142 (43.3%) | 115 (31.6%) | 0.0001 |
| HTA | 631 (90.9%) | 311 (92.8%) | 320 (89.1%) | 0.03 |
| Dislipidemia | 549 (79.1%) | 285 (85.3%) | 264 (73.3%) | 0.001 |
| IMC 25-29.9 | 218 (31.4%) | 119 (35.5%) | 99 (27.6%) | 0.003 |
| IMC >30 | 417 (60.1%) | 182 (54.6%) | 235 (65.1%) | 0.002 |
| Obesidad Abdominal | 543 (78.5%) | 253 (75.5%) | 290 (80.8%) | 0.2 |
| Sedentarismo | 400 (57.6%) | 188 (56.1%) | 212 (59%) | 0.2 |
| Tabaquismo | 61 (8.8%) | 23 (6.8%) | 38 (10.5%) | 0.004 |
| ExTabaquista | 226 (32.5%) | 136 (40.6%) | 90 (25%) | 0.001 |
| General | Total | Con ECV | Sin ECV | p |
| Ingesta de <5 porc. de | 348 (50.1%) | 168 (50.1%) | 180 (50%) | 0.4 |
| frutas y verd. | ||||
| TAS mmHg media (DE) | 135.1 (16.1) | 133 (16.9) | 136.4 (15.3) | 0.02 |
| TAD mmHg media (DE) | 80 (9.2) | 79.2 (9.2) | 80.6 (9.2) | 0.04 |
| TA <140/90 | 428 (61.6%) | 215 (65.3%) | 213 (58.3%) | 0.02 |
| HbA1c media (DE) | 7.2 (1.6) | 7.17 (1.4) | 7.27 (1.7) | 0.3 |
| HbA1c <7% | 388 (55.9%) | 187 (56.8%) | 201 (55.1%) | 0.3 |
| LDL mg/dl media (DE) | 97.3 (40.3) | 88.6 (37) | 105.4 (41) | 0.001 |
| LDL <100 mg/dl | 406 (58.5%) | 226 (68.7%) | 180 (49.3%) | 0.001 |
| LDL <70 mg/dl | 198 (28.5%) | 130 (39.5%) | 68 (18.6%) | 0.001 |
| Clearence de creatinina media (DE) | 82.5 (34) | 76.3 (32) | 89.6 (37) | 0.001 |
| Daño microvascular | 282 (40.6%) | 179 (54.4%) | 103 (28.2%) | 0.001 |
| Nefropatía | 218 (31.4%) | 144 (43.7%) | 74 (20.3%) | 0.001 |
| Retinopatía | 73p (10.5%) | 49p (14,6%) | 24p (6,6%) | 0.001 |
| Neuropatía | 58p (8,3%) | 38p (11,5%) | 20p (5,5%) | 0.002 |
| Pie diabético | 23p (3,3%) | 15 (4,4%) | 8p (2,2%) | 0.04 |
DE - Desvío estándar
LDL - Lipoproteina de baja densidad
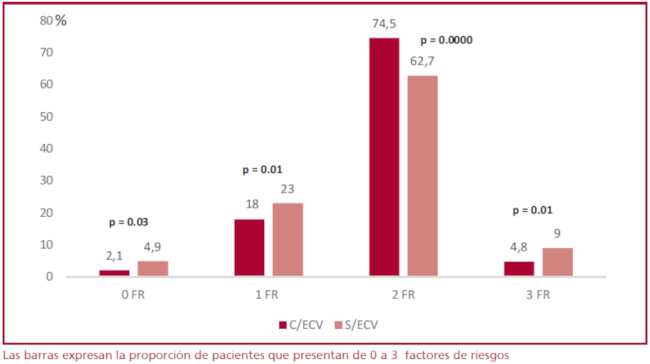
El 70% de los pacientes presentaban dos o más FR (hipertensión arterial, dislipidemia, tabaquistas/extabaquistas), independientemente de la presencia de ECV (Figura 2).
En relación con el seguimiento de la diabetes, en el 63,7% era efectuado por especialistas en endocrinología/diabetología, 23% por clínicos/generalistas y 12,2% por cardiólogos. Con respecto al compromiso cardiovascular, el antecedente más prevalente fue la cardiopatía isquémica (34%), seguido de la insuficiencia cardíaca (IC) (27%), enfermedad vascular periférica (EVP) (7%), accidente cerebro vascular (ACV) (4%) y fibrilación auricular (2,7%). En un análisis multivariado las variables que presentaron asociación independiente con la ECV resultaron: edad (OR 1,04 IC 95% 1,02-1,06 p = 0,001), el sexo masculino (OR 2,.2 IC 95% 1,4-2,8 p 0,001) y el daño microvascular (OR 2,5 IC 95% 1,6-3,1 p 0,001).
Entre los pacientes con ECV observamos que el 71% presentaba compromiso de un territorio vascular, 23% dos territorios y, 6% 3 territorios.
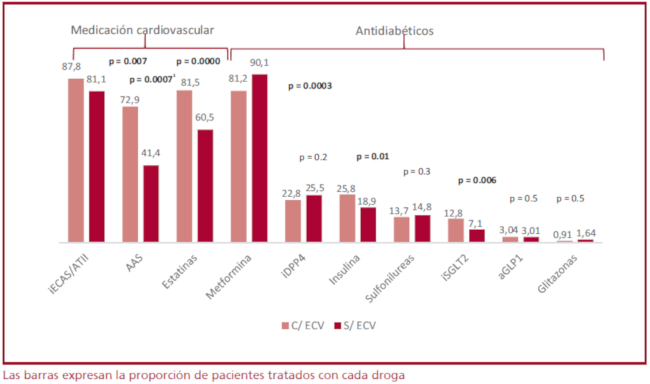
En la Figura 3 podemos observar el tratamiento farmacológico en general y en los subgrupos con o sin ECV. El 45% de los pacientes recibía monoterapia (41% con metformina) y 22% se encontraba con, al menos, dos antidiabéticos orales.
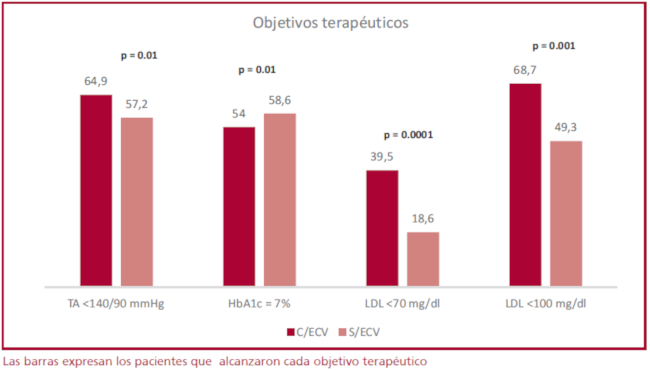
En la Figura 4 se describen los objetivos terapéuticos en relación con la presencia o no de ECV. El 14,2% de los pacientes con ECV presentaba un triple objetivo de TA < 140/90+ HbA1c ≤ 7% + LDL < 70 mg/dl y el 18,8% de los pacientes sin ECV presentaba el triple objetivo de TA < 140/90 + HbA1c ≤ 7%+LDL < 100 mg/dl.
DISCUSIÓN
La DM2 aumenta de 2 a 4 veces el riesgo de eventos cardiovasculares y es uno de los principales factores de riesgo de enfermedad aterosclerótica. 5
Nuestro estudio es el primero en el país en obtener datos epidemiológicos de pacientes con DM2 en el consultorio de cardiología. La prevalencia de DM2 entre los pacientes evaluados resultó del 14,1%, un valor bajo en relación con el 19,3% de la reportada por la IV Encuesta Nacional de Factores de Riesgo (ENFR) para el rango de edad correspondiente a nuestro trabajo, 2 considerando a su vez, que la mitad de la población presentó ECV, condición que está asociada a una mayor prevalencia de DM2. Probablemente esto responda a una reducida derivación a cardiología o bien una baja pesquisa de DM2 en los pacientes con ECV.
En nuestro estudio solo uno de cada 10 cardiólogos tenía un rol activo en el control de la glucemia; este hallazgo podría explicarse en la disponibilidad de especialistas, aunque no podemos descartar que muchos cardiólogos formen parte de equipos de tratamiento multidisciplinarios.
En relación con los FR pudimos observar, como era esperable, su elevada prevalencia; de hecho, más de la mitad de la muestra presentaba 2 o más FR asociados. La HTA y el exceso de peso estuvo presente en 9 de cada 10 pacientes con DM2, datos similares a los hallados en el registro FRADYC. 6 Particular atención nos merece el tabaquismo, no solo por su conocida asociación con la ECV, sino por la alta penetración que encontramos en nuestra población: uno de cada dos pacientes con ECV y un tercio entre aquellos sin ECV tuvieron exposición al tabaco.
La ECV es frecuente en las personas con DM2 y es la principal causa de mortalidad. 7 La presencia de ECV resultó elevada en nuestro registro comparado con la media estimada en otros estudios. 8 Esta diferencia podría tener relación con la población evaluada. Por otro lado, en los pacientes con ECV se observó mayor prevalencia de sexo masculino, HTA, dislipidemia, obesidad abdominal y sedentarismo, así como también mayor presencia de todas las complicaciones microvasculares. Otro factor que podría explicar la alta prevalencia de ECV es el tiempo de evolución de la DM2, más prolongado que otros registros como el DISCOVER9 e IDMPS. 10
En una revisión de Einarson y col. se observó que la entidad cardiovascular más prevalente fue la enfermedad coronaria, seguida por la insuficiencia cardíaca y la patología cerebrovascular. 8 En nuestra población obtuvimos resultados similares, y fue la enfermedad coronaria la ECV más prevalente, seguida por la IC y la EVP. Por otro lado, se registró un bajo porcentaje de ACV, posiblemente vinculado a la baja prevalencia de fibrilación auricular y el adecuado control de la presión arterial.
Al analizar el número de territorios vasculares afectados, la mayoría presentaba compromiso de un solo lecho vascular, principalmente el territorio coronario, similar a otros estudios epidemiológicos. 11 Cabe considerar que en este estudio no se realizó una pesquisa sistemática de ateromatosis subclínica, lo cual podría explicar el alto compromiso de un solo lecho vascular.
Las complicaciones microvasculares comparten mecanismos de daño con la ECV (disfunción endotelial, bajo grado de inflamación, alteraciones reológicas) y su presencia empeora el pronóstico de los pacientes con DM2. 12 En este sentido, hallamos una fuerte relación entre la presencia de ECV y las complicaciones microvasculares; de hecho, más de la mitad de los pacientes con ECV tuvieron daño microvascular, y fue la nefropatía la más frecuente. Esta asociación podría ser mayor, dado que muchas de estas complicaciones fueron obtenidas por autorreporte.
En lo que respecta al control metabólico, la media de HbA1c fue 7,3%, valor que se asemeja al reportado por otros registros latinoamericanos. 13 El porcentaje de pacientes con HbA1c <7% fue similar al FRADYC e inferior al registro IMDPS, pese a que la población de nuestro estudio presenta una evolución de DM promedio >10 años con una alta prevalencia de complicaciones. Posiblemente, las características metabólicas y un alto porcentaje de seguimiento por especialistas podrían justificar estas observaciones. La ausencia de estandarización de la HbA1c en la Argentina podría ser otra explicación.
Al analizar el uso de fármacos cardiovasculares hallamos un elevado uso de IECA/ARAII, adecuado en el contexto de la alta prevalencia de HTA. Cifras similares se observan en los estudios DECLARE y REWIND que incluyeron una población similar a la nuestra 14,15. Asimismo, la tasa de uso de antiagregantes resultó baja en el subgrupo sin ECV, posiblemente como resultado de los últimos estudios que cuestionan el beneficio en estos pacientes. 16 El uso de estatinas en el 80% de la población sugiere ser adecuado, aunque la prescripción en los pacientes sin ECV es menor que lo esperado, en relación con las recomendaciones de las guías internacionales.17 Con respecto al tratamiento antidiabético, hallamos una alta tasa de monoterapia, y el fármaco más utilizado fue la metformina coincidente con ser el fármaco de primera elección en las recomendaciones actuales. 18 El segundo fármaco más utilizado fueron los iDDP4 seguido de las sulfonilureas, similar al registro DISCOVER (región de las Américas) 19 aunque, a diferencia de este, el uso de insulina resultó superior, posiblemente en relación con el mayor tiempo de evolución de la DM2 y el mayor porcentaje de pacientes con ECV, así como también el alto grado de control por especialistas, las posibilidades de cobertura médica y el acceso al tratamiento.
Respecto a los fármacos con beneficio cardiovascular, observamos un bajo uso de iSGLT2 y arGLP1, a pesar de que casi la mitad de la población presentaba ECV. Es posible que esto tenga múltiples explicaciones, como las dificultades en el acceso, el costo de los fármacos, la inercia médica y la persistencia de un enfoque glucocéntrico.
En los pacientes con DM2 el alcance de los objetivos terapéuticos tiene implicancias pronósticas. 20 En nuestro registro, solo el 14% de los pacientes con ECV alcanzaron la triple meta recomendada de HgA1c, TA y LDL; menor al 21% observado en el Diabetes Collaboratory Registry.21 A su vez, en el subgrupo sin ECV solo el 18,8% alcanzó la triple meta recomendada, lo que podría provocar un 60% de exceso de riesgo de eventos cardiovasculares.22 Los bajos porcentajes observados ponen de manifiesto la necesidad de implementar estrategias de abordaje multifactorial para reducir el riesgo cardiovascular.
CONCLUSIONES
La mayoría de los pacientes con DM2 presentaban dos o más factores de riesgo cardiovascular y un elevado porcentaje de complicaciones asociadas. A pesar de ser una población de muy alto riesgo, observamos un bajo alcance de los objetivos terapéuticos como también un bajo uso de fármacos con beneficio cardiovascular. Consideramos importante que los especialistas en cardiología asuman un rol más activo en el manejo integral en este grupo de pacientes.