INTRODUCCIÓN
La hipertensión arterial (HTA) es la enfermedad más prevalente y el principal factor de riesgo cardiovascular a nivel mundial. 1 Su diagnóstico se realiza, principalmente, a través de la toma de la presión arterial (PA) en el consultorio médico (C) o en el office de enfermería (E). 2 En muchos casos, para completar el diagnóstico de HTA, hacen falta mediciones domiciliarias o el monitoreo de la PA de 24 h. 3 En las mediciones realizadas durante la consulta, ya sea en el E o el C, con frecuencia hay errores de medición o de registro provocados por el observador, 4 y es este el componente más crítico de una medición precisa de la PA. 5 Una de las fallas más frecuentes es aproximar los valores de PA obtenidos a múltiplos de 10, lo que se conoce vulgarmente como el “redondeo en cero”. 6 Esto puede suceder en hasta un 79% de los registros de las mediciones realizadas con tensiómetros digitales o aneroides. 7
Unos pocos mm Hg de error sistemático en el registro de la medición de la PA pueden aumentar o disminuir en más del 50% el diagnóstico de HTA y en más del 40% el grado de control de la HTA. 8
Esta situación provoca un sub- o un sobrediagnóstico de esta enfermedad, con tratamientos y visitas al médico innecesarias, o bien con falta de tratamiento oportuno 9 y un mayor riesgo de daño de órgano blanco por HTA. 10 Además, el manejo del paciente hipertenso se realiza, fundamentalmente, teniendo en cuenta las cifras de PA basales, por lo cual es esencial la precisión en el registro de estas mediciones. 11 Se ha demostrado que con los tensiómetros digitales es menos común el registro de la PA terminada en cero que con los tensiómetros aneroides. 12,13,14 Por otro lado, al evitar la preferencia de redondear los registros de PA a cifras terminadas en cero se logra un mayor control de los pacientes hipertensos en el primer nivel de atención. 15
Este trabajo da cuenta de un estudio descriptivo de corte transversal efectuado entre febrero y diciembre de 2018 con el objetivo de constatar cuántos registros de PA terminaban en cero, en E y en C, en las mediciones realizadas con tensiómetros digitales automáticos en personas evaluadas en dos centros de atención primaria de la salud de la ciudad de Salta, Argentina. También se estudió si había diferencias estadísticamente significativas entre los promedios de PA calculados para las mediciones en E con respecto a las efectuadas en C; cuántos pacientes hipertensos tenían la PA no controlada, por E y por C; cuántas personas presentaban HTA de novo, por E y por C; y qué tipo de medicación recibían los pacientes con HTA.
MATERIAL Y MÉTODOS
El estudio fue descriptivo, transversal y prospectivo. El trabajo se realizó en dos centros de atención primaria de la salud de la ciudad de Salta, Argentina, y abarcó el período de febrero a diciembre de 2018.
Al estudio ingresaron personas de ambos sexos, ≥18 años, por un muestreo no probabilístico por conveniencia, que acudieron a la consulta espontáneamente (y no solo por HTA) en las instituciones participantes del proyecto. Los individuos que no firmaron el consentimiento escrito informado no fueron incluidos en el estudio. Tampoco se incluyeron pacientes embarazadas.
Se definió la presencia de HTA previa por interrogatorio. Los pacientes no tenían la PA controlada si presentaban cifras de PA sistólica ≥140 mm Hg y/o de PA diastólica ≥90 mm Hg. Se consideró HTA de novo si el paciente no refería HTA previa y presentaba cifras de PA sistólica ≥140 mm Hg y/o PA diastólica ≥90 mm Hg.
Se realizaron 2 mediciones de PA por paciente, primero en E y luego en C, en forma independiente. Tanto en E como en C se utilizó un tensiómetro digital automático validado marca OMROM modelo Hem 7220®.
En C se siguieron las recomendaciones de las guías de práctica clínica para una correcta toma de la PA, 2 a saber: reposo de 5 minutos en el consultorio; toma de la PA con el paciente sentado, con la espalda apoyada, el brazo sin ropa y a la altura del corazón (se midió la PA en el brazo dominante), con los pies apoyados en el piso y sin cruzar las piernas; se le preguntó si tenía deseos de orinar, en caso afirmativo, el paciente vació la vejiga antes de la toma de PA; el brazalete del tensiómetro fue colocado a dos traveses de dedo del pliegue del codo y se constató que el manguito del tensiómetro cubriera las 2/3 partes de la circunferencia del brazo; no se habló al paciente durante la medición y tampoco se permitió que hablara. No se constató que se hubieran seguido las normas de una correcta medición de la PA según las guías de práctica clínica en las mediciones de E.
Análisis estadístico
Los datos fueron resumidos mediante medidas de tendencia central y dispersión para las variables cuantitativas. Las variables cualitativas fueron resumidas mediante frecuencias absolutas y analizadas mediante la prueba Chi cuadrado de independencia. Las comparaciones de las variables cuantitativas se realizaron con la prueba no paramétrica de Wilcoxon para muestras apareadas. Esta prueba fue utilizada debido a que los datos no tenían distribución normal, según el análisis realizado con la prueba de Shapiro-Wilk modificada. Se utilizó el programa estadístico Infostat. 16 El nivel de significación empleado fue, en todos los casos, del 5%.
Consideraciones éticas
El protocolo del estudio y el modelo de consentimiento escrito informado fueron aprobados por la Comisión Provincial de Investigación en Ciencias de la Salud del Ministerio de Salud de la Provincia de Salta. En este trabajo de investigación se respetó la Ley 25.326 de Protección de Datos Personales de Argentina.
RESULTADOS
Se estudiaron 311 individuos, 189 (60,77%) femeninos y 122 (39,23%) masculinos. Presentaban una edad media de 56,15 ± 13,8 años, (rango: 18 a 91). Se realizaron en total 622 mediciones de PA.
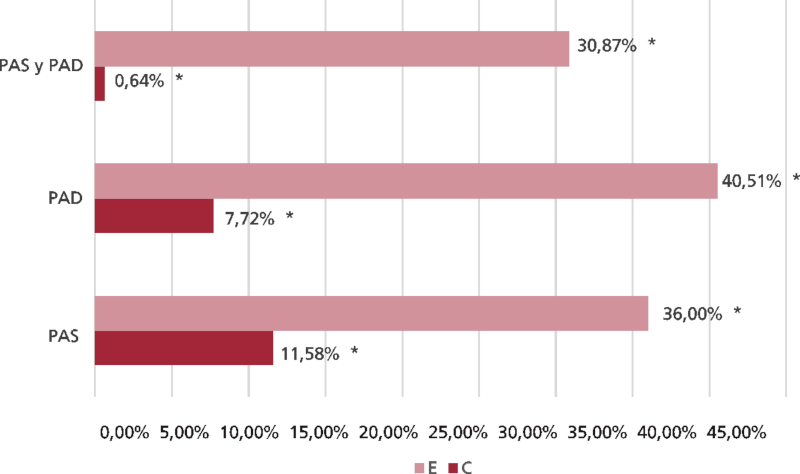
Los registros de PA terminados en cero tuvieron las siguientes frecuencias: PA sistólica en E, 36%; PA diastólica en E, 40,51%; PA sistólica en C, 11,58% y PA diastólica en C, 7,72% (p <0,0001). La PA sistólica y diastólica terminaron simultáneamente en cero en 97 (30,87%) personas en E y en 2 (0,64%) en C (p <0,0001) (Figura 1). En las Figuras 2 y 3 se observa la frecuencia porcentual de registros terminados en cero, esto es, de PA sistólica de 120, 130, 140 y 150 mm Hg y de PA diastólica de 60, 70, 80 y 90 mm Hg, en E y C. Hubo diferencias significativas entre C y E en la frecuencia de PA sistólica registrada como 120 y 130 mm Hg y de PA diastólica registrada como 60, 70 y 80 mm Hg.
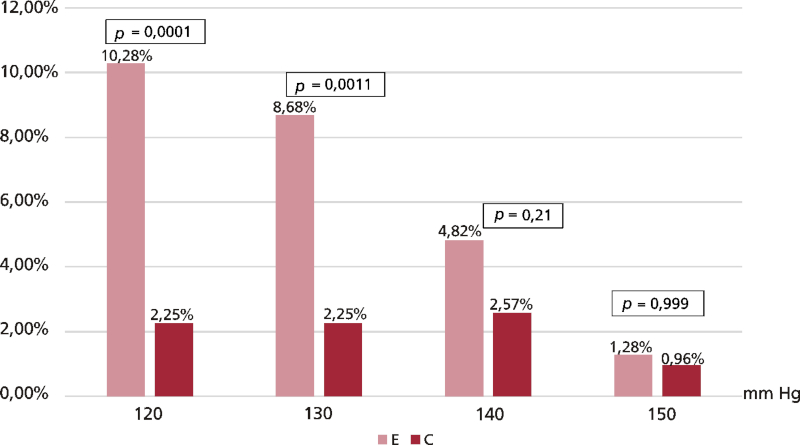
Fig. 2 Frecuencia porcentual de registros de PA sistólica terminados en cero, discriminados por valor (n: 311)
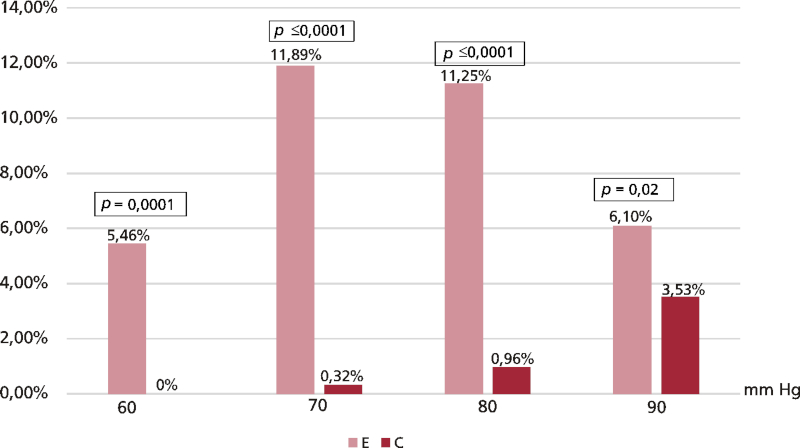
Fig. 3 Frecuencia porcentual de registros de PA diastólica terminados en cero, discriminada por valor (n: 311)
Los promedios de PA sistólica en E y en C fueron 134,4 ± 21,8 mm Hg (IC 95%: 131,96-136,84) y 142,96 ± 22,7 mm Hg (IC 95%: 140,43-145,5), respectivamente (p <0,0001). Los promedios de PA diastólica en E y en C fueron 80,75 ± 13,8 mm Hg (IC 95%: 79,21-82,3) y 87,96 ± 13,14 mm Hg (IC 95%: 86,49-89,43), respectivamente (p <0,0001).
Refirieron HTA previa 209 (67,2%) individuos, de los cuales no tenían la PA controlada 110 (52,63%) en E y 151 (72,24%) en C (p = 0,00003).
De los 102 individuos que no refirieron HTA previa, 40 presentaron HTA de novo en E (39,21 %) y 49 en C (48%) (p = 0,21).
De 209 personas que refirieron HTA previa, 37 (17,7%) estaban medicadas con una toma diaria de enalapril y 34 (16,26%) no habían tomado la medicación el día del registro de su PA.
DISCUSIÓN
El porcentaje de registros de PA terminados en cero en E fue 36% para la PA sistólica y 41% para la diastólica, mientras que en C fue del 12% y 8%, respectivamente. Es decir que en E, la PA sistólica y la PA diastólica terminaron en cero 3 y 5 veces más que en C, respectivamente. Por otro lado, en E, la PA sistólica y diastólica terminaron simultáneamente en cero en el 31% de los casos, en C esto sucedió en un 0,6%. Por lo tanto, se detectó que en E, la PA sistólica y la diastólica terminaron simultáneamente en cero con una frecuencia 48 veces mayor que en C. El porcentaje esperado de registros de PA terminados en cero con tensiómetro digital automático es del 10%. 14 Por ejemplo, en un estudio realizado en el primer nivel de atención en Canadá e Inglaterra, donde las mediciones se hicieron en E y C, los registros de PA terminados en cero con tensiómetro digital automático fueron el 11,1% para la PA sistólica y el 11,3% para la PA diastólica. 13
En un estudio donde se utilizaron tensiómetros digitales automáticos y las mediciones fueron hechas por médicos, los registros de la PA sistólica y la diastólica terminaron en cero en un 61% y 58% de los casos, respectivamente. Luego de la intervención, con las mediciones realizadas con el paciente aislado y con mayor cuidado de las normas para una buena medición de la PA, este porcentaje se redujo a 14%, tanto en la PA sistólica como en la diastólica, con porcentajes similares a los obtenidos en nuestro estudio en C. 17 Mengden informaron cifras comparables a las que hallamos en las mediciones efectuadas en C. 18 En ese estudio, las mediciones fueron hechas con un tensiómetro digital automático por enfermeros o médicos entrenados, donde tanto los registros de la PA sistólica como de la PA diastólica terminaron en cero en el 10% de los casos.
En nuestro estudio, la tendencia a consignar los registros de PA terminados en cero en E se constató al comparar los registros de PA sistólica de 120, 130, 140 y 150 mm Hg y de PA diastólica de 60, 70, 80 y 90 mm Hg, tanto en E como en C, con diferencias significativas en los registros de 120 y 130 mm Hg dentro de la primera comparación y de 60, 70 y 80 mm Hg dentro de la segunda comparación.
Se ha demostrado una mayor frecuencia de eventos cardiovasculares (accidente cerebrovascular, infarto agudo de miocardio y angina) en aquellos pacientes en los que la PA se registró con terminación preferente en cero. (13
Los promedios de PA sistólica y diastólica en E fueron significativamente menores con respecto a C. Esto se ha comprobado en otro estudio, y ha sido atribuido a una reacción de alarma en presencia del médico o la médica. 19 Esta puede ser la razón por la que detectamos más frecuentemente PA no controlada en los pacientes con HTA en C con respecto a E. De todas maneras, el porcentaje de detección de esta situación en C (72%) está cerca del porcentaje de detección de HTA no controlada en el último estudio poblacional realizado en Argentina, que fue del 76%. 20 Como en nuestro estudio no se realizó monitoreo ambulatorio ni domiciliario de la PA, no se puede descartar que haya habido efecto de “bata blanca” en los pacientes con la PA no controlada y en los que presentaron HTA de novo.
Aunque no se constató que se hubieran seguido las guías de práctica clínica para una correcta medición de la PA en E, ni se realizó un entrenamiento especial de los enfermeros participantes antes del estudio, se estima que esta situación no resta valor a nuestros hallazgos, ya que, tal vez, reflejen mejor el “mundo real” de esta práctica de diagnóstico en nuestro lugar de estudio. Hay que tener en cuenta la gran carga de trabajo que tienen los enfermeros en los centros de salud donde se realizó el estudio, lo que determina poco tiempo para realizar la medición y el registro correcto de la PA. Esto puede influir en la tendencia a registrar la medición en cifras terminada en cero. 21 De todos modos, en nuestro estudio, hubiera sido mejor la capacitación previa de los enfermeros en la correcta toma de PA según las guías de práctica clínica para disminuir la influencia de otros confundidores en los resultados.
Podría ser una limitación de nuestro estudio que los médicos intervinientes conocían los objetivos de la investigación, por lo tanto, podría haber un sesgo de observación, aunque, en definitiva, se compararon las cifras exactas de PA obtenidas con tensiómetros digitales en C con respecto a las mediciones registradas en E.
En nuestro estudio, el 18% de los pacientes estaba tomando enalapril en una sola toma diaria, cuando las guías de práctica clínica recomiendan hacerlo en dos tomas diarias. 2 Por otro lado, el 16% de los/las pacientes hipertensos no habían tomado la medicación el día que se les controló la PA.
CONCLUSIONES
La HTA es una enfermedad muy prevalente. La 4.a Encuesta Nacional de Factores de Riesgo en Argentina (2018), realizada en personas de 18 años o más, mostró un aumento en la prevalencia con respecto a la encuesta nacional anterior (2013): de 34,1% pasó a 34,6%. 22 Una correcta toma de la PA mejora el control en los pacientes hipertensos, como lo demostró la institución de salud norteamericana Kaiser Permanente Northern California, que reportó una mejoría en el control desde un 44% a un 90%. 23 Un error de medición de 5 mm Hg puede ser motivo para clasificar incorrectamente como hipertensas a 84 millones de personas en todo el mundo. 21)
Según la Declaración de posición del Grupo de la Comisión Lancet de HTA, mejorar la calidad de las mediciones de la PA es una medida clave para responder a la carga mundial que representa la HTA. 4
Se estima que para evaluar la verdadera magnitud de la tendencia a aproximar los valores de PA obtenidos a múltiplos de 10, tanto por parte de los médicos como de los enfermeros, sería conveniente realizar un estudio con cegamiento de los objetivos en el personal de salud interviniente en la toma de la PA.
Los resultados de este estudio refuerzan la necesidad de la capacitación permanente de los enfermeros y los médicos, tanto en el pregrado como en el posgrado, para una correcta toma de la PA, teniendo en cuenta que la medición exacta de la PA es considerada uno de los exámenes más importantes de la práctica sanitaria 5. Se debe hacer un énfasis especial en el registro exacto de la cifra obtenida con el tensiómetro. Se ha comprobado que las capacitaciones reducen la preferencia de registrar la PA con un dígito terminal. 24