INTRODUCCIÓN
A finales de diciembre de 2019 se describieron en Wuhan los primeros casos de neumonía por un nuevo Coronavirus denominado Coronavirus-2, causante de síndrome respiratorio agudo grave (SARS-CoV-2) el cual se extendió rápidamente por todo el mundo, y obligó a la Organización Mundial de la Salud (OMS) a declarar, el 11 de marzo de ese año a esa enfermedad (COVID-19) como pandemia global. 1
En la República Argentina el primer caso positivo forzó a las autoridades sanitarias a establecer las medidas necesarias para su contención y mitigación, dentro de las cuales el Aislamiento Social Preventivo y Obligatorio (ASPO) fue una de las principales. 2 El ASPO comenzó el día 20 de marzo de 2020 por decreto presidencial en todo el territorio nacional, y fue inicialmente más intenso en el Área Metropolitana de Buenos Aires y, posteriormente, en el resto del país (especialmente en grandes centros urbanos) a causa de la dispersión de la enfermedad. 2,3
El ASPO implicó distanciamiento social, aislamiento en domicilio, limitaciones a la circulación y cambios en la modalidad de la actividad laboral y educativa, con unas pocas excepciones para quienes fueron considerados “trabajadores esenciales” para el sostenimiento de la sociedad, dentro de los cuales se encontraban los trabajadores de la salud de todo el país 2,3. Todo ello condicionó efectos psicológicos negativos, como estrés psicosocial, ansiedad, depresión y sensación de burnout en toda la población, y no fueron los trabajadores de la salud de la Argentina una excepción 4,5,6,7,8,9.
Este estudio es un proyecto conjunto entre los consejos de Aspectos psicosociales en cardiología y de Insuficiencia cardíaca e hipertensión pulmonar de la Sociedad Argentina de Cardiología (SAC), que tuvo como objetivo describir el impacto psicológico y de los hábitos de vida en los trabajadores de la salud de Argentina como consecuencia de la pandemia por SARS-CoV-2.
MATERIAL Y MÉTODOS
Diseño
Estudio de corte transversal, multicéntrico, realizado desde junio a septiembre de 2020, que incluyó por medio de una encuesta autoadministrada anónima a trabajadores de la salud de Argentina.
Recolección de datos
La recolección de datos se realizó mediante un cuestionario electrónico autoadministrado diseñado especialmente, y con acceso exclusivo por los investigadores, cuyos datos fueron incorporados de manera automática a la base central (Ver ANEXO). Se consideró el consentimiento personal implícito por el solo hecho de completar la encuesta, en la que se incluyeron preguntas sobre datos demográficos, aspectos laborales y especialidades, 10 disponibilidad de elementos de bioseguridad laboral, escalas diagnósticas para la detección de ansiedad, depresión y sensación de burnout, estilos de vida, y relaciones personales.
Escalas para screening poblacional de trastornos mentales
Se utilizó la escala para el Trastorno de Ansiedad Generalizada 7 (GAD 7) para el screening poblacional de ansiedad 11,12, el cuestionario sobre salud del paciente 9 (PHQ 9) para la depresión mayor y menor 13,14,15,16,17,18, y el puntaje Mini Z para evaluar la sensación de burnout. 19 (Ver Anexo).
Análisis estadístico
Se realizó el análisis descriptivo de las variables continuas, expresadas como media y desvío estándar o mediana y rango intercuartilos, dependiendo de su distribución. La normalidad de esas variables fue evaluada mediante herramientas gráficas (histogramas, gráficos de distribución normal, entre otras) y el test de Shapiro-Wilk. Las variables categóricas se expresaron mediante números y porcentajes. Se calculó el α de Cronbach de las herramientas diagnósticas (GAD 7, PHQ 9, Mini Z) para valorar su confiabilidad, considerada adecuada si era mayor que 0,8. Se utilizó el software SPSS 24 (IBM) y los paquetes “Pandas”, “Wordcloud” y “Matplotlib” de Python.
RESULTADOS
Se encuestó a 1221 trabajadores de la salud, con una mediana de edad de 42 años (RIQ 34,5-52) y un rango etario de 22 a 77 años; el 65,9% era de sexo femenino. El 77,2% de los encuestados residían en en la Ciudad Autónoma de Buenos Aires (CABA) y en la provincia de Buenos Aires (53,4% y 23,8%, respectivamente).
Aspectos laborales
El 66,7% de los encuestados se reconocieron a sí mismos como médicos o enfermeros especialistas, mientras que el 10,2% eran residentes. El 41,1% de los encuestados eran trabajadores asistenciales en el ámbito de las especialidades clínicas, el 29,8% eran médicos de unidades de cuidados intensivos o unidades coronarias y el 10,2%, kinesiólogos o enfermeros. El 10,1% de los encuestados eran trabajadores del ámbito quirúrgico y el 5,1%, trabajadores no asistenciales (docencia, investigación y administración en salud). Las especialidades más frecuentemente encuestadas fueron cardiología (25,2%), enfermería (7,3%) y clínica médica (6,4%). Las restantes especialidades se presentan en la Tabla 1.
Tabla 1 Especialidades del personal de salud encuestado (según listado de especialidades de la Asociación Médica Argentina, tomado de referencia #10)
| Especialidades (según índice de especialidades del ministerio de Salud de la Nación) | –Frecuencia individual | –Frecuencia acumulada |
|---|---|---|
| Cirugía infantil (cirugía pediátrica), Endocrinólogo infantil, Gastroenterólogo infantil, Terapista intensivo infantil, Psiquiatría infanto juvenil, Infectólogo infantil, Cardiólogo infantil, Oncólogo infantil, Nefrólogo infantil, Medicina legal, Medicina nuclear, Alergia e Inmunología, Cirugía de cabeza y cuello, Cirugía de tórax (cirugía torácica), Cirugía vascular periférica, Coloproctología, Farmacología clínica, Fisiatría (medicina física y rehabilitación), Geriatría, Neurocirugía, Radioterapia o Terapia radiante, Toxicología, Urología, Anatomía patológica, Hemoterapia e inmunohematología, Infectología, Medicina del trabajo, Reumatología, Hematología, Nefrología, Neurología, Bioquimica, Cirugía plástica y reparadora, Otorrinolaringología, Angiología general y Hemodinamia, Cirugía cardiovascular, Oftalmología | –<1% | –11,9% |
| Oncología, Neumonología, Ortopedia y traumatología, Psiquiatría, Endocrinología, Gastroenterología, Técnico/a en prácticas cardiológicas, Dermatología, Nutrición, Anestesiología, Terapia intensiva, Cirugía general, Medicina general y/o medicina de familia, Neonatología | –1-2,5% | –32,9% |
| Kinesiologia, Odontologia, Diagnóstico por imágenes, Psicologia, – Pediatría general, Gineobstetricia | –2,6-5% | –61% |
| Clínica médica, Enfermería | –5,1-10% | –74,7% |
| Cardiología | –>10% | –100% |
Cuando se interrogó acerca de la modalidad de atención a los pacientes ambulatorios, el 28,1% de los médicos manifestó seguir con consultas presenciales, 23,8% por medio de la telemedicina y 17,1% combinaban ambos métodos. El 30,6% de los médicos encuestados refirió que la atención por medios digitales les generaba ansiedad en grado variable, y similar cantidad de profesionales manifestaron que no continuarían con esta modalidad luego de la pandemia.
En cuanto a los ingresos, 498 encuestados (40,8%) trabajaban en relación de dependencia, el 31,9% eran trabajadores autónomos, y el 25,7% tenían ambos tipos de ingresos.
Al interrogar sobre la bioseguridad laboral, el 51,8% manifestó que en sus lugares de trabajo no se cumplían todas las recomendaciones de la OMS en cuanto a la disponibilidad de equipos de protección personal (EPP). En lo referente a la sensación de seguridad brindada por los EPP provistos, solamente 340 trabajadores (27,8%) afirmaron que se sentían totalmente protegidos.
Screening poblacional de ansiedad, depresión y burnout
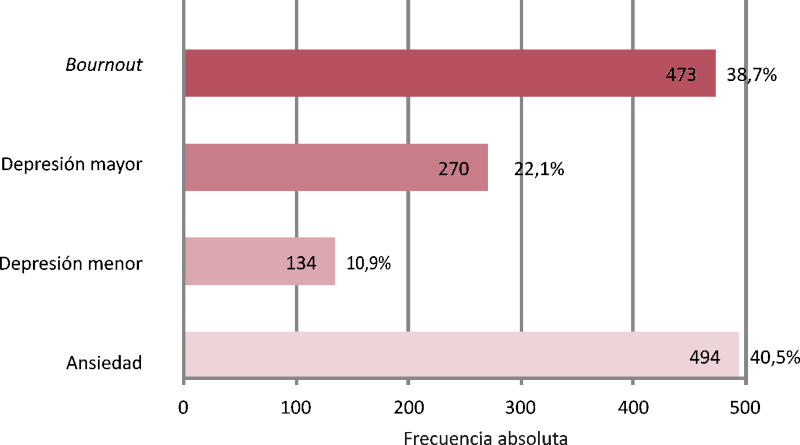
De acuerdo con las escalas de screening poblacional descritas previamente, hemos detectado las siguientes prevalencias en la población encuestada (Figura 1):
Ansiedad: 40,5% de la muestra (494 encuestados) presentó síntomas de ansiedad medida por el cuestionario GAD 7 (α de Cronbach 0,91).
Depresión: Según el PHQ 9 (α de Cronbach 0,90), se detectó depresión mayor en el 22,1% (270 casos) y depresión menor en el 10,9% (134 casos) de los encuestados. Encontramos que 55 encuestados (4,5%) manifestaban ideación suicida más de la mitad de los días de la semana o todos los días.
Sensación de burnout: el cuestionario Mini Z (α de Cronbach 0,728) reveló una prevalencia de burnout del 38,7%.
Hábitos y estilo de vida
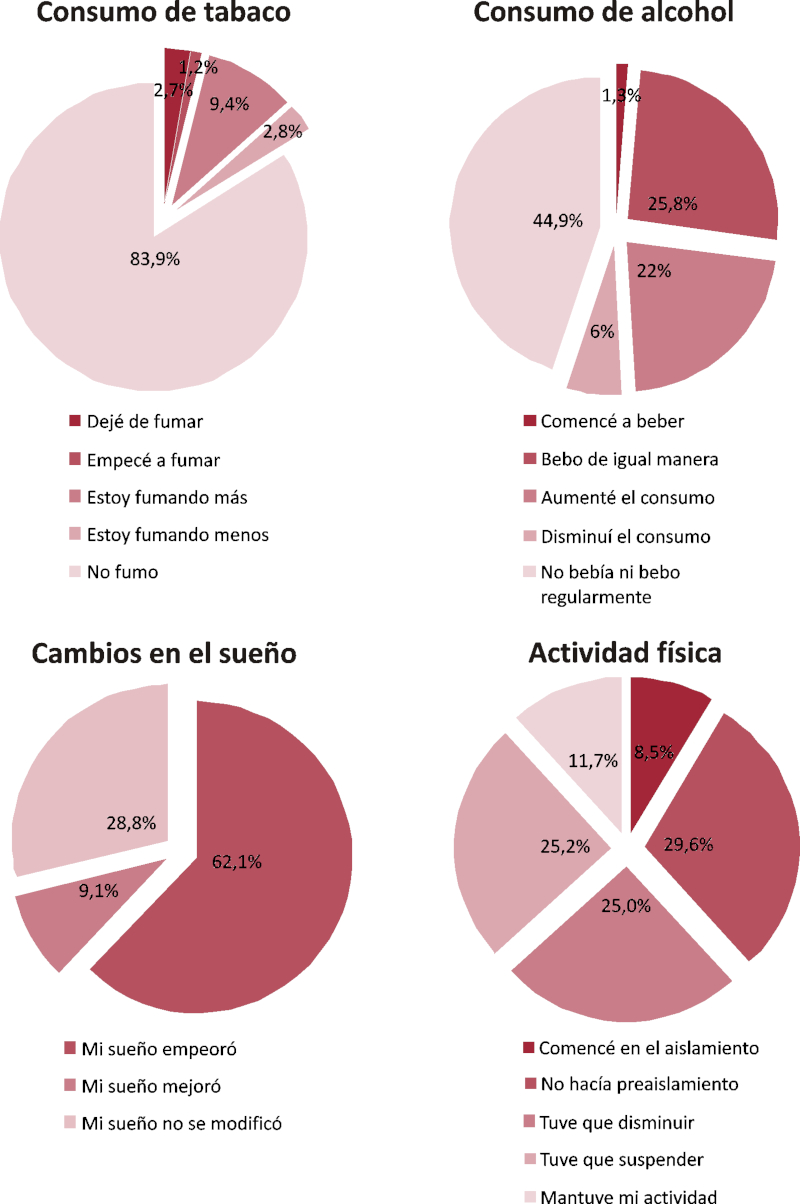
Se detectó que el 13,4% del personal encuestado era tabaquista activo previamente al ASPO, aunque el 9,4% aumentó su consumo posteriormente, mientras que el 1,2% inició el hábito. El consumo de alcohol experimentó un incremento en el 22% de los encuestados. El deterioro en la calidad y la cantidad del sueño fue declarado por 758 (62,1%) de las personas encuestadas. El 50,2% tuvo que suspender o disminuir drásticamente la actividad física que realizaba habitualmente (Figura 2).
Estrategias para enfrentar el estrés
El ejercicio físico fue la estrategia para mitigar el estrés más utilizada por los encuestados (24,9%), seguida por la psicoterapia (16,5%) y la meditación (15,2%). Sin embargo, otras estrategias no saludables para controlarlo fueron el uso de ansiolíticos (11,3%) o antidepresivos (2,9%), el inicio o el aumento del tabaquismo (4,1%) y el consumo de alcohol (7%).
Relaciones personales
El 21,9% decidió aislarse de su familia. Asimismo, el 18,4% manifestó que su relación afectiva con un conviviente había empeorado. El 40,4% (493 encuestados) sufrió algún grado de discriminación por ser personal de salud. La fuente de la discriminación se pudo recabar en 190 personas, y la más frecuente eran los vecinos (61 casos), seguido por colegas (40 casos) y la propia familia (29 casos).
DISCUSIÓN
La pandemia por SARS-CoV-2 y las medidas sanitarias dispuestas por las autoridades sanitarias para su control condicionaron efectos psicológicos negativos innegables en toda la población de Argentina, por su carácter incontrolable e impredecible, su letalidad desconocida inicialmente y por la falta de información confiable o con sustento científico acerca de esta problemática.
En los trabajadores de la salud, debemos agregar el impacto del cambio abrupto en las estrategias de atención ambulatoria, la reorganización de los servicios de internación, el aprendizaje obligado del uso de los EPP, la discriminación por parte de la sociedad por ser supuestos “contagiadores” de la enfermedad (40,4% de discriminación reportada en nuestra cohorte), y la sensación de saturación inminente del sistema de salud como amenaza latente.
En este sentido se debe destacar que solo la mitad de los encuestados declaró tener todos los EPP y medidas de bioseguridad recomendadas en su ámbito laboral, y que aún menos individuos (27,8%) se sentían protegidos por estas medidas. Es decir que los trabajadores de la salud pueden percibir temor e inseguridad ante la amenaza del posible contagio, incluso con la disponibilidad de todas las medidas de bioseguridad laboral.
Además, las nuevas modalidades laborales ambulatorias -como la telemedicina- que han sido un gran recurso para mantener la continuidad asistencial de los pacientes, y laboral de los profesionales de la salud, representaron un verdadero desafío para quienes las llevaron a cabo, en comparación con el modelo tradicional presencial, al punto tal que el 30,6% de los médicos encuestados refirió que la atención por telemedicina les generaba ansiedad y que no la continuarían tras la finalización de la pandemia.
En este sentido investigadores argentinos reportaron en 1059 personas de la población general encuestadas durante el mes de junio de 2020, síntomas de depresión en el 81% y ansiedad en el 76,5% de los trabajadores de la salud encuestados. 20 El “Informe preliminar N° 1 Chile - Síntomas depresivos y malestar psicológico”, mostró que de 954 trabajadores de la salud el 31,4% reportó síntomas depresivos moderados o graves, el 7,1% reportó haber tenido ideas suicidas, y el 54,8% tendrían algún trastorno mental común (ansioso, depresivo, adaptativo); cifras dos a tres veces superiores a las encontradas en estudios previo a la pandemia en Chile. 21 En el ámbito internacional, el UK Household Longitudinal Study mostró que la prevalencia de distress psicológico aumentó de 19,4% en 2017-2019 a 30,6% en abril 2020, y los grupos más gravemente afectados eran mujeres, jóvenes, asiáticos y personas con menor nivel de educación. 22
En un metaanálisis que incluyó a 60 458 trabajadores de la salud que asistían a pacientes con SARS/ MERS/COVID-19, el 62,5% reportó “preocupaciones generales de salud”, 43,7% miedo, 37,9% insomnio, 37,8% malestar psicológico, 34,4% burnout, 29% cuadros ansiosos, 26,3% síntomas depresivos, 20,7% fenómenos típicos del trastorno de estrés postraumático, 16,1% somatización, y 14% sentimientos de ser objeto de estigmatización. 23
Estos resultados son equiparables a nuestro trabajo, y evidencian elevados índices de síntomas de tipo ansiedad, depresión y burnout que deben ponernos en alerta en términos de salud mental: 22,1% de depresión mayor y 4,5% con ideación suicida. Estos resultados son similares a los presentados por el estudio chileno y el metaanálisis 21,23 previamente mencionado, aunque claramente superiores a los relevados en 2018 por el “Estudio epidemiológico de salud mental en población general de la República Argentina” (depresión mayor en el 8,7% , trastornos de ansiedad en el 16,4% y trastornos globales del estado de ánimo en el 12,3%). 24 La constante amenaza del posible contagio entre el personal de salud aún con el uso correcto de los EPP, la mayor carga de horas laborales semanales y la prohibición de vacaciones para el personal de salud desde el inicio del ASPO, podría sin duda, justificar que el 38,7% de los encuestados refirió burnout en nuestro relevamiento.
En simultáneo, la pandemia y el ASPO se asociaron a un elevado porcentaje de hábitos y estilos de vida no saludables, como tabaquismo, consumo de alcohol, trastornos del sueño, sedentarismo, empeoramiento de las relaciones interpersonales y consumo de ansiolíticos y antidepresivos, superiores a los datos argentinos reportados previamente a la pandemia, cuando el 10,4% presentó algún tipo de trastorno por abuso de sustancias. 24
Los datos relevados con respecto al tabaquismo y el consumo de alcohol en el mundo son variables. En el UK Household Longitudinal Study el tabaquismo disminuyó (RR = 0,9, IC 95% 0,8-1) contrariamente a nuestros hallazgos, y la proporción de personas que beben alcohol 4 o más veces por semana aumentó (RR = 1,4, IC95% 1,3-1,5). 22 En otra encuesta inglesa con 3632 participantes, 2243 consumían alcohol antes de la pandemia, de los que 9,4% dejaron de beber, 30,3% bebían más y 13,7% menos, mientras que el 5,8% de los no bebedores comenzaron a beber por el aislamiento (p <0,001); simultáneamente, respecto del consumo de cigarrillos, 15,4% fumaban antes de la pandemia, de los cuales 1% dejó de fumar, 7,4% reportaron fumar más y 2,% menos desde el inicio de la pandemia. 25 En Australia el 20% reportó estar tomando más alcohol (18,1% de las mujeres y 15,5% de los varones) y el 27% menos. 26
Respecto de la calidad de sueño, el estudio argentino de Giardino y colaboradores informó mala calidad de sueño en el 84,7%, insomnio en el 73,7% y pesadillas en el 58,9%. 20 El Estudio Understanding Society COVID-19 mostró que la prevalencia e incidencia de pérdida del sueño fueron 24,7% y 20,2%, respectivamente, mayores en mujeres, familias con hijos pequeños, personas con dificultades económicas, individuos de raza negra y minorías étnicas. 27 Otros trabajos internacionales sobre sueño en trabajadores de la salud de distintas partes del mundo reportaron una incidencia variable pero elevada de insomnio. 28 En nuestro reporte hemos evidenciado deterioro en la calidad y la cantidad del sueño en el 62,1% de los trabajadores de la salud encuestados.
En nuestro trabajo, el 52% de los respondedores refirió que debieron disminuir o suspender la actividad física que realizaban regularmente. En un trabajo chino el 70% de los participantes reportaron que su nivel de actividad física disminuyó desde el inicio de la pandemia; presentaban cifras de sedentarismo del 54,3% vs. 40% previo a la pandemia. 29
Por el contrario, también debemos destacar que el ejercicio físico fue la estrategia más frecuente para el control de la ansiedad, seguido por la psicoterapia y la meditación en la cohorte que hemos evaluado.
Este estudio presenta algunas limitaciones que se deben mencionar. En principio no se ha logrado alcanzar el universo total de trabajadores de la salud del país y, en ese sentido, debemos destacar un posible sesgo de participación relacionado al mayor interés de quienes respondieron la encuesta. Por otra parte, hubo participación mayoritaria de trabajadores de cardiología, lo que resulta esperable sobre la base del origen societario del estudio (aunque existió participación de una gran diversidad de especialidades).
Asimismo, la mayoría de los encuestados residían en la Ciudad Autónoma de Buenos Aires y en la provincia de Buenos Aires, con menor representación del resto del país.
Por último, debemos destacar que las escalas de ansiedad, depresión y burnout utilizadas son herramientas de screening poblacional, y de ninguna manera pueden establecer un diagnóstico definitivo de esos trastornos mentales en pacientes individuales. El cuestionario mini Z es una herramienta validada en idioma inglés, pero no lo es en español para detectar burnout con una sola pregunta, lo que sumado a la baja fiabilidad calculada, debe condicionar la prevalencia reportada de burnout en este estudio a un carácter exploratorio.
CONCLUSIONES
La pandemia por SARS-CoV-2 y las medidas sanitarias adoptadas para su mitigación han acarreado una elevada prevalencia de depresión, ansiedad, burnout, tabaquismo, consumo de alcohol y sedentarismo en los trabajadores de la salud encuestados de la República Argentina. Este impacto psicofísico podría requerir apoyo de profesionales de la salud mental en forma grupal o individualizada.