INTRODUCCIÓN
El infarto agudo de miocardio es una de las principales causas de mortalidad en la Argentina. 1 La disposición de registros por patología o síndrome tiene la gran ventaja de incluir todo el espectro de la población de pacientes que representan la práctica habitual y, de esa manera, permitir evaluar la efectividad, la eficiencia y la seguridad de los tratamientos. 2 Los ensayos clínicos son extremadamente útiles para definir seguridad y eficacia, pero su validez externa muchas veces es cuestionada. 3 Nuestro mayor desafío es instrumentar la aplicación adecuada de los mejores tratamientos en la vida real por medio de las guías clínicas.
El tratamiento de reperfusión del infarto agudo de miocardio con elevación del segmento ST es tiempo dependiente. Mejorar la supervivencia implica no solo aplicar el mejor tratamiento de reperfusión, sino hacerlo en los tiempos recomendados, lo cual requiere una logística prehospitalaria. 4 Nuestro objetivo principal es discriminar cuáles son los componentes de la mortalidad global de acuerdo con los diferentes subgrupos de pacientes que recibieron, o no, tratamiento de reperfusión, y su relación con las demoras y el tiempo total de isquemia.
MATERIAL Y MÉTODOS
El Registro Continuo de Infarto Agudo de Miocardio con Elevación del ST (ARGEN-IAM-ST) 2 es un estudio prospectivo multicéntrico, de alcance nacional cuya recolección de datos se realiza en una plataforma web que es compartida por los centros que participan. Se ingresaron pacientes con IAM con elevación del segmento ST en el electrocardiograma hasta 36 h de evolución desde el inicio de los síntomas. Se obtuvieron los datos relacionados con las demoras hasta lograr un tratamiento efectivo, que fueron definidos de la siguiente manera:
Tiempo dolor-ingreso: tiempo transcurrido entre el inicio de los síntomas sugestivos de isquemia coronaria y el ingreso a la institución.
Tiempo a la reperfusión: tiempo transcurrido entre el arribo a un centro médico y el inicio de tratamiento de reperfusión:
La recolección de los datos se realizó vía web, en una ficha de formato electrónico especialmente diseñada por el Centro de Teleinformática Médica de la Federación Argentina de Cardiología (CETIFAC).
El tratamiento de reperfusión se refiere a los pacientes que recibieron trombolíticos y/o angioplastia.
Consideraciones éticas
El protocolo del registro ARGEN-IAM-ST fue aprobado por el comité de ética de la Sociedad Argentina de Cardiología y el de cada institución participante. Este registro no exige la firma del consentimiento informado, que queda a discreción de cada centro participante.
Análisis estadístico
Las variables cualitativas se presentan como frecuencias y porcentajes, con sus intervalos de confianza (IC 95%). Para la descripción de las variables cuantitativas se utilizó la media ± la desviación estándar (DE) o la mediana y el rango intercuartilo (RIC 25-75), según su distribución.
El análisis de las variables discretas se realizó por medio de tablas de contingencia y test de chi cuadrado o Fisher, y el de las variables continuas, por la prueba de t o Kruskall Wallis para datos no apareados, o mediante el análisis de la varianza (ANOVA), según correspondiera. El análisis independiente de mortalidad intrahospitalaria se realizó con regresión logística múltiple cuantificado por odds ratio (OR) e IC 95%. Se consideró significativo un valor de p <0,05. El análisis se realizó con Epi Info, Versión 7.2.2.6. El protocolo fue registrado en ClinicalTrials.gov con el número NCT2458885.
RESULTADOS
Desde el 1 de enero de 2016 hasta el 10 de septiembre de 2019 se incluyeron 2464 pacientes, atendidos en 78 centros de 19 provincias del país y la Ciudad Autónoma de Buenos Aires, con las siguientes coberturas médicas: pública (31%); prepaga y privada (16%), obra social (40%) y Programa de Asistencia Médica Integral (PAMI) (13%). El 73% de los pacientes correspondieron a unidades coronarias exclusivas y el 65% a centros con capacidad de realizar angioplastia. Las características de la población se presentan en la Tabla 1.
Tabla 1 Características clínicas asociadas a mortalidad intrahospitalaria en el IAMCEST. Características generales en la población total y diferencias entre los sobrevivientes y los fallecidos
| Variable | Total | Vivos | Muertos | Odds Ratio | IC 95% | p |
|---|---|---|---|---|---|---|
| (n = 2464) | (n = 2250) | (n = 214) | ||||
| % | % | % | ||||
| Edad (mediana y RIC) | 60 (53-67) | 60 (52-67) | 64 (58-74) | - | - | <0,001 |
| Sexo femenino | 19,9 | 18,8 | 31,7 | 2,0 | 1,4-2,7 | <0,001 |
| Edad ≥75 años | 11,8 | 10,4 | 23,3 | 2,6 | 1,8-3,6 | <0,001 |
| Factores de riesgo coronario | ||||||
| Hipertensión arterial | 58,0 | 60,3 | 69,8 | 1,5 | 1,1-2,0 | <0,01 |
| Diabetes | 24,0 | 26,6 | 41,2 | 2,2 | 1,6-3,0 | <0,001 |
| Dislipidemia | 41,0 | 46,4 | 53,1 | 1,3 | 0,9-1,7 | 0,05 |
| Tabaquismo | 45,0 | 62,0 | 51,3 | 0,6 | 0,4-0,8 | <0,001 |
| Antecedentes familiares | 18,2 | 20,4 | 13,5 | 0,6 | 0,3-0,9 | <0,05 |
| Antecedentes coronarios | ||||||
| Infarto previo | 11,0 | 11,0 | 15,5 | 1,4 | 0,9-2,1 | 0,05 |
| Angina crónica estable | 3,4 | 3,4 | 4,6 | 1,3 | 0,6-2,7 | 0,41 |
| Angioplastia previa | 9,8 | 9,7 | 10,2 | 1,0 | 0,6-1,6 | 0,80 |
| CRM previa | 1,6 | 1,4 | 2,8 | 1,9 | 0,8-4,6 | 0,14 |
| Otros antecedentes | ||||||
| Insuficiencia cardíaca | 2,1 | 1,7 | 8,2 | 4,9 | 2,7-9,1 | <0,001 |
| EPOC | 3,3 | 2,9 | 7,5 | 2,7 | 1,5-4,7 | <0,001 |
| Uso previo de aspirina >7días | 12,6 | 13,5 | 26,4 | 2,2 | 1,5-3,2 | <0,001 |
| Uso previo de aspirina ≤7días | 8,7 | 10,1 | 16,3 | 1,7 | 1,0-2,7 | <0,05 |
| Localización del infarto | ||||||
| Anterior | 36,7 | 36,4 | 39,2 | 1,12 | 0,8-1,4 | 0,46 |
| Killip y Kimball al ingreso | ||||||
| I | 75,7 | 83,1 | 23,7 | 0,06 | 0,04-0,08 | <0,001 |
| II | 13,9 | 13,2 | 25,7 | 2,2 | 1,6-3,1 | <0,001 |
| III | - | - | - | - | - | - |
| IV | 7,5 | 3,6 | 50,4 | 26,8 | 18,8-38,1 | <0,001 |
| Dolor ingreso ≤180 minutos | 60,8 | 62,2 | 50 | 0,60 | 0,45-0,80 | <0,001 |
RIC: Rango intercuartilo
DE: desviación estándar, CRM: Cirugía de revascularización miocárdica, EPOC: Enfermedad Pulmonar Obstructiva Crónica
La mortalidad intrahospitalaria fue de 8,68%. Los pacientes fallecidos fueron más añosos, un tercio de ellos mujeres, con mayor prevalencia de antecedentes coronarios, insuficiencia cardíaca y factores de riesgo, a excepción de tabaquismo y antecedentes familiares. El 75% de los pacientes fallecidos tuvieron insuficiencia cardíaca, de acuerdo con el Killip de ingreso (Tabla 1).
Mortalidad diferenciada
La mortalidad de los pacientes que no recibieron tratamiento de reperfusión duplicó la de los que recibieron reperfusión (OR 2,14 IC95% 1,5-3,0 p < 0,001) (Figura 1). La mayoría de los pacientes recibieron tratamiento con angioplastia primaria con una mortalidad del 7,51%, y fibrinolíticos con una mortalidad de 9,03%, sin diferencias significativas de mortalidad entre ambas estrategias (OR 0,81, IC95% 0,56-1,18, p = ns). La angioplastia de rescate se realizó en el 33% de los pacientes trombolizados, con una mortalidad de 9,40%, y el tratamiento farmacoinvasivo solo se realizó en una pequeña proporción de pacientes trombolizados (15%) y con una mortalidad muy baja (2,99%) (Figura 1).
Tiempo de tratamiento
Los pacientes que ingresaron a una institución dentro de las 3 horas de comenzado los síntomas (61%) tuvieron una mortalidad del 7,07%, en comparación con el 11,1% en aquellos que lo hicieron más tardíamente (OR 0,60 IC95% 0,45-0,80, p <0,001). La Tabla 2 resume los diferentes tiempos de ingreso.
Tabla 2 Mortalidad de acuerdo con el tiempo de ingreso
| ≤3 horas | > 3 horas | Odds ratio | IC95% | P |
|---|---|---|---|---|
| 106/1499 | 108/967 | 0,6 | 0,4-0,8 | < 0,001 |
| (7%) | (11,1%) | |||
| ≤6 horas | > 6 horas | |||
| 150/1937 | 64/529 | 0,6 | 0,4-0,8 | <0,001 |
| (7,7%) | (12,1%) | |||
| ≤12 horas | > 12 horas | |||
| 184/2232 | 30/234 | 0,6 | 0,4-0,9 | <0,05 |
| (8,2%) | (12,8%) | |||
| ≤24 horas | > 24 horas | |||
| 203/2376 | 11/90 | 0,6 | 0,3-1,2 | 0,65 |
| (8,5%) | (12,2%) |
Los pacientes con angioplastia primaria fallecidos tuvieron un tiempo de ingreso a la institución y un tiempo total de isquemia mayor que los sobrevivientes, sin diferencias en el tiempo puerta-balón, aunque este se encuentra prolongado de acuerdo con las recomendaciones de las guías, como se observa en la Figura 2 A. No se detectaron diferencias en los pacientes tratados con fibrinolíticos, aunque también se observó que el tiempo puerta-aguja y el tiempo total de isquemia se encontraron aumentados con respecto a las recomendaciones. (Figura 2 B).
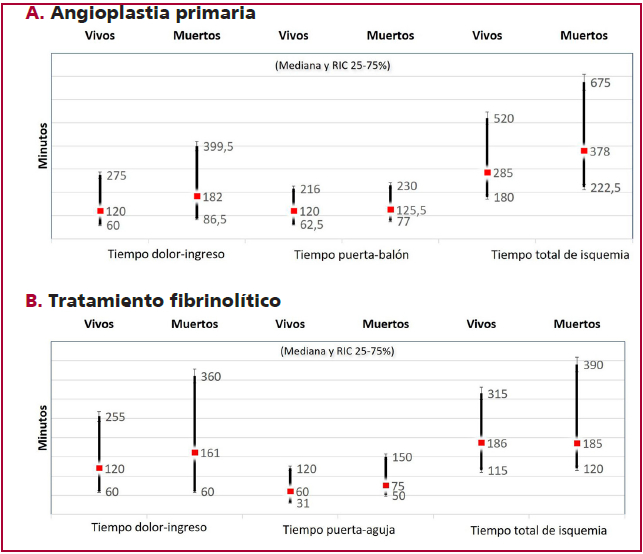
Fig. 2 Tiempos al tratamiento de reperfusión y tiempo total de isquemia según la terapéutica recibida.
Los pacientes que recibieron angioplastia de rescate fallecidos tuvieron un tiempo puerta-balón y tiempo total de isquemia muy prolongados con respecto a los sobrevivientes (647 minutos versus 320 minutos, p = 0,04 y 800 minutos versus 516 minutos, p = 0,06, respectivamente). Los tratados con estrategia farmacoinvasiva tuvieron un tiempo total de isquemia de 800 minutos (RIC 495-1274); los dos pacientes fallecidos tuvieron un tiempo puerta balón menor (215 minutos versus 540 minutos, p = 0,07) y un menor tiempo total de isquemia (687 minutos versus 800 minutos, p = ns); dado el escaso número de pacientes y la baja mortalidad no se pueden descartar los sesgos de inclusión.
Análisis multivariado
Las variables independientes asociadas a mayor mortalidad fueron la edad, el sexo femenino y la insuficiencia cardíaca expresada como Killip de ingreso mayor a 1, y resultaron protectores el tratamiento de reperfusión y el ingreso a la institución dentro de las 3 horas de haber comenzado los síntomas (Tabla 3).
DISCUSIÓN
La incidencia de mortalidad intrahospitalaria del registro ARGEN-IAM-ST es de 8,7%, que resulta del promedio entre la angioplastia primaria (7,5%), el tratamiento trombolítico (9,0%), la angioplastia de rescate (9,0%), el tratamiento farmacoinvasivo (3,0%) y los pacientes no reperfundidos (15,4%). Esta mortalidad permanece sin variaciones en los últimos 10 años en los registros realizados por la Sociedad Argentina de Cardiología y la Federación Argentina de Cardiología 5,6,7,8,9. Recientemente se publicó la mortalidad comparada entre el Reino Unido y Suecia en 842 897 pacientes, con síndrome coronario agudo con o sin elevación del ST entre 2003 y 2013. Incluyeron en Suecia 60 712 pacientes (SWEDEHEART) y en el Reino Unido 263 159 pacientes (MINAP) con IAMCEST 10. Estos datos no reflejan la situación actual en particular en el Reino Unido, pero nos pueden servir para comparar algunos aspectos con nuestro registro.
Reportaron menor tasas de revascularización (angioplastia primaria o cirugía de revascularización) en el Reino Unido en comparación con Suecia, 43,8% versus 74,9%,respectivamente; sin embargo, la reperfusión a expensas de angioplastia primaria o fibrinolíticos fue mayor en el Reino Unido (78,9% versus 75,7% p <0,05). La probabilidad neta estandarizada de muerte entre el ingreso y 1 mes fue mayor en el Reino Unido: 8,0% (IC 95% 7,4-8,5) frente a 6,7% (IC 95% 6,5-6,9) en Suecia. La mortalidad en el registro ArgenIAM-ST es más elevada, aunque nuestra población es mucho más joven que la de Suecia y la del Reino unido, (60,2 ± 11,7 años versus 68,9 ± 12,6 y 65,8 ± 13,6 años, respectivamente) y la tasa de reperfusión en nuestro registro es mayor (88%).2
Probablemente nuestro registro incluye centros de alta calidad de atención, vinculados a las sociedades científicas y no son representativos de nuestra comunidad. A pesar de todo ello nuestra mortalidad es más elevada. Estos datos condicen con los tiempos prolongados de isquemia tanto en los sobrevivientes como en los fallecidos.
El registro es una herramienta fundamental para poder medir la efectividad de los tratamientos y comprender el desfasaje entre la evidencia y la práctica clínica 11,12. Indudablemente sin esta herramienta universal no vamos a poder establecer políticas públicas nacionales.
El IAMCEST pertenece a las patologías cuya supervivencia es tiempo dependiente: en forma ideal requiere que el paciente consulte dentro de las 3 horas de haber comenzado los síntomas y aplicar el tratamiento de reperfusión en el menor tiempo posible, ya sean trombolíticos con un tiempo puerta-aguja menor a 30 minutos o una angioplastia primaria con un tiempo puerta-balón menor de 90 minutos. En el mundo real es muy difícil cumplir con estos tiempos. 13 En el registro se puede observar que el 40% de los pacientes consulta por fuera de los 180 minutos lo que se asocia a una mayor mortalidad.
Hemos observado que el tiempo total de isquemia se asocia a mayor mortalidad y se prolonga mucho más en aquellos pacientes transferidos. 14 En la actualidad la forma de poder resolver este complejo problema es trabajar en logística prehospitalaria y regionalización como lo ha demostrado la iniciativa Stent-Save a Life! en nuestro país 15 que logró una baja mortalidad (3,5%) en los pacientes tratados dentro de las 3 horas de haber comenzado los síntomas. Sin embargo, la mortalidad global sigue siendo elevada (7%), semejante a la de los pacientes tratados con angioplastia primaria de nuestro registro (7,5%).
En la actualidad el tratamiento farmacoinvasivo ha demostrado ser exitoso y comparable a los resultados de la angioplastia primaria siempre y cuando se disponga de TNK y se realice una angioplastia de rescate a 1/3 de los pacientes que no tienen criterios de reperfusión. 16
El estudio STREAM demostró una mortalidad de alrededor de 4,5% en pacientes con un tiempo total de isquemia de 100 minutos para una estrategia farmacoinvasiva y 179 minutos para la angioplastia primaria. En el registro el tiempo total de isquemia para los trombolíticos fue alrededor de 180 minutos, y para la angioplastia primaria de 285 minutos para los sobrevivientes y 378 minutos para los fallecidos. Es evidente que el doble de mortalidad del registro se correlaciona con tiempos totales muy prolongados.
Es muy llamativo que en un país con largas distancias como la Argentina, la utilización del tratamiento farmacoinvasivo sea tan baja, y que no haya sido una opción estratégica. 17,18. Aun cuando en nuestro registro la mortalidad de los pacientes con estrategia farmacoinvasiva fue más baja, su aplicación fue restringida y el grupo muy seleccionado. La utilidad de esta estrategia en forma comunitaria no ha sido evaluada en el contexto argentino.
A un total de 443 pacientes se les realizó tratamiento trombolítico, y a un 33% de ellos, angioplastia de rescate con un tiempo total de isquemia de 8,9 h, lo que justifica la elevada mortalidad comparada con los estudios aleatorizados nombrados y una baja mortalidad en los pacientes reperfundidos con trombolíticos llevados a realizar angioplastia (TTI = 13,3 h); pero de ninguna manera se puede considerar el tratamiento farmacoinvasivo, sin tener en cuenta a aquellos que no reperfunden y necesitan realizar el procedimiento en menos de 2 h.
La Argentina es un país con más de 300 centros de hemodinamia 19 y, paradójicamente la mortalidad es muy elevada. La falta de políticas públicas que permitan actuar frente a la emergencia del infarto agudo de miocardio explica probablemente esta problemática sanitaria. Recientemente se ha publicado el estudio REGIBAR 20 que pone en perspectiva esta problemática, dado que realizando una proyección de la cantidad total de muertos por IAM en el país 21 observamos que la mortalidad intrahospitalaria solo representa el 15% de la mortalidad global por infarto.
Limitaciones del estudio
El registro ARGEN-IAM-ST es un estudio cuya principal limitación es que no representa la situación global del país dado que es voluntario y asociado a los centros afiliados a las sociedades científicas. Asimismo, carece de auditoría externa que permita validar sus resultados.
CONCLUSIONES
Nuestro registro deja algunos problemas relevantes abiertos que requieren una solución comunitaria en línea con la propuesta del plan Sumar. 22
Se deben aplicar políticas públicas que estimulen la consulta precoz.
Los centros que administran trombolíticos deben reducir a la mitad la demora puerta-aguja.
Los centros que aplican angioplastia primaria deben reducir significativamente los tiempos puertabalón.
Los trombolíticos deben ser la primera opción cuando la demora a la derivación para angioplastia primaria sea mayor a 120 minutos para reducir los tiempos totales de isquemia.
















