INTRODUCCIÓN
La pandemia causada por el virus SARS-CoV-2, o COVID-19, ha modificado drásticamente la vida de las personas 1 y la atención médica en el ámbito de la internación y del consultorio. 2 En el último año las consultas ambulatorias para controles post COVID-19 representaron una porción muy importante del total de consultas.
Las manifestaciones clínicas de la infección por COVID-19 abarcan desde síntomas respiratorios leves hasta afectación pulmonar y sistémica grave. 3 La presencia de enfermedades preexistentes, factores de riesgo cardiovascular y mayor edad, han demostrado ser predictores de una peor evolución clínica, mayor admisión a unidades de cuidados intensivos y mortalidad. 4
Algunas publicaciones han observado que una proporción significativa de pacientes presenta en la etapa de convalecencia algún tipo de secuela o síntoma persistente, respiratorio, cardíaco o neurológico. 5 Se ha reportado hasta 90% de pacientes con síntomas persistentes que pueden prolongarse hasta 6 meses posteriores a la etapa aguda. 6,7 No existe aún consenso respecto de la definición de COVID-19 Post Agudo. El Estudio de Síntomas de COVID lo ha definido como la persistencia de síntomas más allá de 3 semanas del inicio de la infección. 8
No está establecido qué estudios realizar para evaluar secuelas o daño cardiovascular luego de la infección aguda. En la actualidad el seguimiento de estos pacientes en su etapa de convalecencia se realiza en base a consenso de expertos, no existiendo aún un proceso basado en evidencia clínica. 9,10
Se han publicado diferentes estudios que hablan del compromiso cardíaco evaluado por resonancia magnética cardíaca (RMC) en pacientes que sufrieron una infección por COVID-19. 11 Puntmann y colaboradores reportaron compromiso cardíaco evaluado por RMC del 78%. 12 En un estudio retrospectivo con 26 pacientes recuperados de cuadros moderados, Huang y colaboradores observaron un 58% de hallazgos patológicos en la RMC. 13 Rajpal y colaboradores reportaron en 26 atletas recuperados de cuadros leves un 15% de miocarditis y 30% con algún hallazgo patológico en la RMC. 14 Sin embargo, publicaciones recientes reportan presencia de compromiso cardíaco por RMC en menos del 3% de los pacientes 15,16,17. Algunos de estos trabajos 15 incluyeron ecocardiograma Doppler color transtorácico (ETT) y encontraron afectación cardíaca por este método en un 0,9%. Esta heterogeneidad en la prevalencia de compromiso cardíaco aún no tiene una respuesta definitiva.
OBJETIVOS
Objetivo primario: Evaluar la prevalencia de compromiso cardíaco en la etapa de convalecencia de la enfermedad por COVID-19 a través de un ecocardiograma Doppler.
Objetivos secundarios: a) Analizar la asociación entre la gravedad del cuadro agudo por COVID-19 y los hallazgos ecocardiográficos patológicos en la convalecencia; b) Analizar la asociación entre la presencia de síntomas persistentes post-COVID y dichos hallazgos ecocardiográficos.
MATERIAL Y MÉTODOS
Estudio analítico, observacional y prospectivo desarrollado en un centro ambulatorio de cardiología en la provincia de Buenos Aires, Argentina.
Se incluyeron pacientes consecutivos no seleccionados que consultaron al centro con diagnóstico de COVID-19 acorde a las definiciones del Ministerio de Salud de la República Argentina 18 (confirmación de laboratorio o criterio clínico/ epidemiológico) que se encontraban en etapa de convalecencia de la enfermedad, habiendo transcurrido 15 a 120 días del diagnóstico.
Se excluyeron los pacientes que presentaban otra causa conocida o posible de enfermedad cardíaca: miocardiopatía isquémico-necrótica, hipertrófica, restrictiva o dilatada, valvulopatías graves, o cualquier otra cardiopatía grave.
Se realizó una anamnesis pesquisando factores de riesgo cardiovascular, antecedentes de relevancia, gravedad de la enfermedad por COVID-19, y presencia de síntomas persistentes en la etapa de convalecencia, considerando como tales: disnea de esfuerzo, palpitaciones, molestia precordial y/o astenia, no referidos previamente. Se realizó examen físico, electrocardiograma (ECG), ETT, laboratorio y radiografía de tórax. En pacientes con sintomatología persistente o con hallazgos patológicos en estudios complementarios se recomendó agregar al laboratorio biomarcadores de daño miocárdico e inflamatorios, u otros estudios como ECG Holter de 24 hs o prueba de esfuerzo.
Los ETT fueron realizados por especialistas que llevan a cabo un mínimo de 500 estudios/año. En casos de duda diagnóstica los estudios fueron revisados por otro profesional. Como parte del ETT se evaluaron sistemáticamente las velocidades pico sistólicas tisulares (onda S´ del DTI) de las paredes del ventrículo izquierdo (VI), como subrogante de disfunción de fibra, considerando como definitivamente alterado un valor <7 cm/s septal o <8 cm/s lateral, anterior o inferior.
Se consideraron hallazgos compatibles con compromiso cardíaco post COVID-19 a la presencia en el ETT de: Fracción de eyección del VI (FEVI) ≤52% en hombres o ≤54% en mujeres, trastornos regionales de motilidad parietal, o derrame pericárdico desconocidos previamente.
Frente a hallazgos ecocardiográficos patológicos o arritmia ventricular se sugirió solicitar RMC para confirmar la presencia de compromiso cardíaco, considerado como tal la disfunción ventricular izquierda, el derrame pericárdico, y/o realce tardío con gadolinio con patrón no isquémico, asociado o no a edema miocárdico.
Para el presente trabajo, se realizó un análisis exploratorio en el subgrupo de pacientes a los cuales se les realizó una RMC. No obstante, la solicitud de éste y otros estudios complementarios quedó a criterio del médico tratante.
La infección por COVID-19 se consideró leve cuando se presentaron síntomas, pero sin evidencia de neumonía; moderada en aquellos pacientes con evidencia clínicoradiológica de neumonía con o sin necesidad de internación en sala general, y grave cuando hubo internación en unidad de cuidados intensivos con o sin necesidad de asistencia respiratoria mecánica (ARM).
Análisis estadístico
Las variables continuas se expresaron como media ± desviación estándar (DE), mientras que las variables categóricas se expresaron como porcentajes. Los datos continuos entre dos grupos se analizaron con la prueba de la t o con la de MannWhitney-Wilcoxon, según la distribución de las variables. El análisis de los datos categóricos se realizó con la prueba de chi cuadrado o el test de Fisher.
La asociación entre la gravedad del COVID-19 y los hallazgos ecocardiográficos patológicos fue evaluada con análisis multivariado, con ajuste por las variables clínicas que en el análisis univariado mostraron diferencias significativas. No se realizó un análisis multivariado para analizar la asociación entre los síntomas persistentes y hallazgos ecocardiográficos ya que no hubo diferencias significativas en las variables ecocardiográficas de interés en el univariado.
Se definió estadísticamente significativo un valor de p <0,05 (prueba de dos colas). Para el análisis estadístico se utilizó el programa STATA 13 (Stata Corp, College Station, TX).
RESULTADOS
Desde septiembre de 2020 hasta mayo de 2021, se incluyeron 600 pacientes en el estudio (edad media 41 ± 14,8 años, 48% sexo masculino). Las características de la población se detallan en la Tabla 1. La mediana de tiempo entre el diagnóstico de COVID-19 y el ingreso al estudio fue de 40 días (rango 16-120 días).
Tabla 1 Características basales de la población
| N = 600 | |
|---|---|
| Edad, años (media ± DE) | 41,7 (14,8) |
| Sexo masculino (%) | 48,6 |
| IMC, media (DE) | 26,16 (4,9) |
| Colesterol total, mg/dl ,media (DE) | 196,1 (38,2) |
| LDL, mg/dl , media (DE) | 116,7 (33,2) |
| HDL, mg/dl , media (DE) | 55,9 (14,5) |
| TA sistólica, mmHg , media (DE) | 121,2 (14,8) |
| TA diastólica, mmHg, media (DE) | 73,4 (9,4) |
| Hipertensión arterial (%) | 18,6 |
| Diabetes (%) | 6,5 |
| Dislipidemia (%) | 21,2 |
| Tabaquismo activo (%) | 7,2 |
| Extabaquismo (%) | 11,8 |
| Obesidad (IMC >30) (%) | 16,8 |
| Uso de IECA/ARA II (%) | 9 |
| Uso de Aspirina (%) | 3,3 |
Abreviaturas: ARA II: Antagonistas de receptor de angiotensina II; IECA: Inhibidores de la enzima convertidora de angiotensina; IMC: índice de masa corporal; TA = tensión arterial. DE: Desviación estándar
Respecto al cuadro agudo de COVID-19, el 3,7% de los pacientes cursó asintomático, 81,8% presentó cuadros leves, 12,6% moderados, y 1,9% graves, con sólo 0,6% con requerimiento de ARM (Figura 1).
Veintinueve pacientes (4,8%) presentaron hallazgos patológicos en el ETT no conocidos previamente, compatibles con compromiso cardíaco post COVID-19. De estos, se observó disfunción ventricular izquierda en 18 pacientes (62%), trastorno de motilidad parietal en 4 pacientes (13,8%), ambos hallazgos en 3 pacientes (10,4%) y derrame pericárdico en 4 pacientes (13,8%).
Los pacientes con cuadros agudos de COVID-19 moderados-graves presentaron más trastornos de la motilidad parietal (4,3 % versus 0,5%, p = 0,02) y más derrame pericárdico (4,3 % versus 0,24 %, p = 0,01). En el análisis multivariado, ajustando por edad y factores de riesgo cardiovascular (diabetes, dislipidemia, hipertensión arterial e índice de masa corporal), esta diferencia perdió significancia estadística. No hubo diferencias en la función sistólica ventricular izquierda evaluada por FEVI ni en el análisis de la velocidad tisular sistólica como subrogante de disfunción de fibra, entre cuadros agudos moderados-graves versus leves-asintomáticos; únicamente la pared anterior mostró una velocidad de onda S´ menor en los pacientes que cursaron cuadros moderados-graves que, si bien alcanzó significación estadística, podría no tener relevancia clínica dado que el valor se encuentra dentro de parámetros normales. (Tabla 2).
Tabla 2 Hallazgos clínicos y ecocardiográficos según la gravedad de la infección aguda por COVID-19
| COVID | COVID | p | |
|---|---|---|---|
| Asintomático - Leve | Moderado - Grave | ||
| (N = 413) | (N = 70) | ||
| Edad, años, media (DE) | 40,8 (14,6) | 50,9 (14,1) | <0,005 |
| IMC, media (DE) | 25,8 (4,8) | 28,2 (5,1) | <0,005 |
| Sexo masculino (%) | 52,8 | 47,1 | 0,38 |
| Hipertensión Arterial (%) | 16 | 32,9 | 0,001 |
| Tabaquismo (%) | 7,3 | 7,1 | 0,98 |
| Diabetes (%) | 5,8 | 12,9 | 0,03 |
| Dislipidemia (%) | 19,1 | 23,3 | 0,016 |
| DD VI, mm, media (DE) | 46,1 (5,2) | 46,5 (4,4) | 0,566 |
| DS VI, mm, media (DE) | 28,1 (4,6) | 28,1 (5,1) | 0,990 |
| Fracción acortamiento, media (DE) | 0,39 (0,07) | 0,40 (0,09) | 0,530 |
| Septum, mm, media (DE) | 9,1 (1,6) | 9,8 (1,8) | <0,005 |
| Pared posterior, mm, media (DE) | 8,3 (1,3) | 8,6 (1,4) | 0,041 |
| Área aurícula izquierda, cm2, media (DE) | 16,9 (3,2) | 17,6 (3,4) | 0,093 |
| Fracción de eyección, %, media (DE) | 64,0 (6,2) | 63,4 (6,4) | 0,472 |
| Onda E mitral, m/s, media (DE) | 0,82 (0,18) | 0,70 (0,22) | <0,005* |
| Onda A mitral, m/s, media (DE) | 0,61 (0,45) | 0,69 (0,19) | 0,166 |
| S´ septal, cm/s, media (DE) | 9,9 (2,4) | 9,3 (1,4) | 0,161 |
| e´ septal, cm/s, media (DE) | 12,2 (3,7) | 10,6 (2,9) | 0,015 |
| a´ septal, cm/s, media (DE) | 9,2 (2,9) | 10,0 (2,9) | 0,169 |
| S´ lateral, cm/s, media (DE) | 11,7 (2,8) | 11,5 (2,3) | 0,756 |
| S´ anterior, cm/s, media (DE) | 10,7 (2,2) | 10,6 (1,7) | 0,021* |
| S´ inferior, cm/s, media (DE) | 9,8 (1,7) | 9,5 (1,6) | 0,058 |
| Relación E/e´, media (DE) | 7,2 (2,4) | 6,9 (2,3) | 0,411 |
| S´ del VD, cm/s, media (DE) | 14,4 (3,0) | 14,8 (2,7) | 0,476 |
| TAPSE, mm, media (DE) | 25,4 (3,7) | 24,7 (4,3) | 0,262 |
| DD VD, mm, media (DE) | 25,2 (5,7) | 23,3 (4,1) | 0,052 |
| Presión sistólica pulmonar, mmHg ,media (DE) | 21,5 (5,3) | 23,9 (5,4) | 0,03 |
| Índice de Tei del VD, media (DE) | 0,91 (2,1) | 0,48 (0,04) | 0,744 |
| FAC de área del VD, media (DE) | 0,49 (0,06) | 0,47 (0,06) | 0,429 |
| Insuficiencia aórtica, % (n) | 3,4 (14) | 2,9 (2) | 0,584 |
| Insuficiencia mitral, % (n) | 24,2 (100) | 28,6 (20) | 0,435 |
| Disfunción diastólica del VI, % (n) | 5,1 (21) | 7,1 (5) | 0,489 |
| Derrame pericárdico, % (n) | 0,24 (1) | 4,3 (3) | 0,01 |
| Disfunción sistólica de VI, % (n) | 3,6 (15) | 7,1 (5) | 0,17 |
| Trastornos de motilidad parietal, % (n) | 0,5 (2) | 4,3 (3) | 0,02 |
Abreviaturas: DD : diámetro diastólico; DS : diámetro sistólico; FAC: cambio de área fraccional; IMC: índice de masa corporal; TAPSE: excursión sistólica del plano del anillo tricuspídeo; VD: Ventrículo Derecho; VI: ventrículo izquierdo DE: desviación estándar
* Mantuvo significancia estadística en el análisis multivariado.
En total se solicitaron 23 RMC. Quince de estos pacientes (65,2%) presentaron algún hallazgo compatible con compromiso cardíaco post COVID-19. De estos, presentaron realce tardío con gadolinio intramiocárdico con patrón no isquémico 6 pacientes (40%), disfunción ventricular izquierda 2 pacientes (13,3%), ambos hallazgos 2 pacientes (13,3%) y derrame pericárdico 5 pacientes (33,3%). Considerando a la RMC como “patrón de oro”, el ecocardiograma mostró una sensibilidad del 67%, una especificidad del 63%, y un valor predictivo positivo del 70% para diagnosticar compromiso cardíaco.
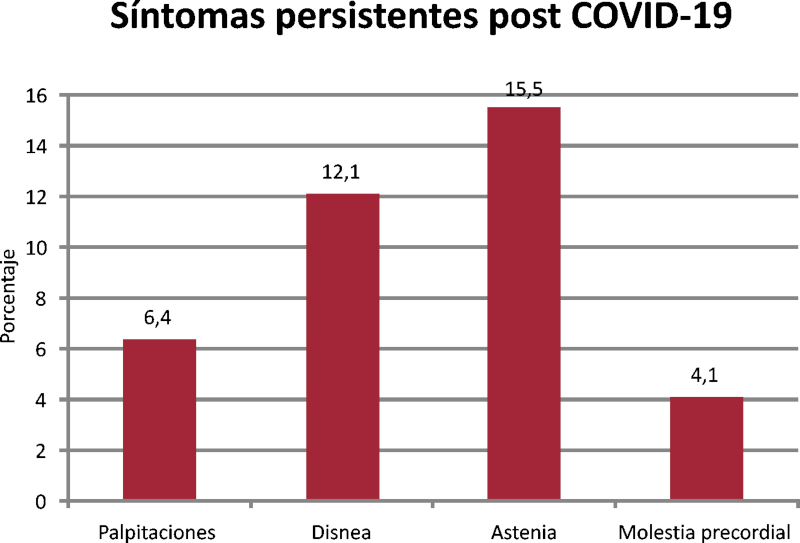
Al momento de su inclusión, el 28,6% de los pacientes refería síntomas persistentes, presentando palpitaciones el 6,4%, disnea el 12,1%, astenia el 15,5% y molestia precordial el 4%. (Figura 2). No hubo asociación entre la persistencia de síntomas en la etapa de convalecencia y los hallazgos ecocardiográficos patológicos (Tabla 3).
Tabla 3 Hallazgos ecocardiográficos de según la persistencia de síntomas post COVID-19
| Con síntomas persistentes (N = 126) | Sin síntomas persistentes (N = 315) | p | |
|---|---|---|---|
| DD VI, mm, media (DE) | 46,1 (5,0) | 46,5 (4,8) | 0,485 |
| DS VI, mm, media (DE) | 27,8 (4,6) | 28,3 (4,7) | 0,290 |
| Fracción acortamiento, media (DE) | 0,40 (0,08) | 0,39 (0,08) | 0,431 |
| Septum, mm, media (DE) | 9,4 (1,7) | 9,1 (1,6) | 0,07 |
| Pared posterior, mm, media (DE) | 8,3 (1,3) | 8,4 (1,3) | 0,585 |
| Área aurícula izquierda, cm2, media (DE) | 17,0 (2,8) | 16,9 (3,3) | 0,746 |
| Fracción de eyección, %, media (DE) | 63,7 (6,2) | 64,3 (5,4) | 0,279 |
| Onda E mitral, m/s, media (DE) | 0,79 (0,21) | 0,81 (0,19) | 0,597 |
| Onda A mitral, m/s, media (DE) | 0,62 (0,16) | 0,58 (0,16) | 0,009 |
| S´ septal, cm/s, media (DE) | 9,9 (2,2) | 9,9 (2,4) | 0,980 |
| e´ septal, cm/s, media (DE) | 11,8 (3,4) | 12,2 (3,8) | 0,385 |
| a´ septal, cm/s, media (DE) | 9,5 (2,5) | 9,2(3,0) | 0,571 |
| S´ lateral, cm/s, media (DE) | 11,4 (2,5) | 11,9 (2,9) | 0,199 |
| S´ anterior, cm/s, media (DE) | 11,0 (2,4) | 11,0 (2,4) | 0,930 |
| S´ inferior, cm/s, media (DE) | 9,8 (1,5) | 10,0 (1,9) | 0,641 |
| Relación E/e´, media (DE) | 7,3 (2,3) | 7,1 (2,5) | 0,657 |
| S´ del VD, cm/s, media (DE) | 14,3 (2,3) | 14,5 (3,2) | 0,621 |
| TAPSE, mm, media (DE) | 25,0 (3,7) | 25,6 (4,0) | 0,242 |
| DD VD, mm, media (DE) | 25,2 (5,5) | 24,4 (5,2) | 0,339 |
| Presión sistólica pulmonar, mmHg ,media (DE) | 22,8 (5,2) | 21,3 (5,3) | 0,101 |
| Índice de Tei del VD, media (DE) | 0,40 (0,02) | 0,42 (0,08) | 0,540 |
| FAC de área del VD, media (DE) | 0,49 (0,06) | 0,48 (0,06) | 0,529 |
| Insuficiencia aórtica, % (n) | 0,8% (5) | 3,8% (12) | 0,09 |
| Insuficiencia mitral, % (n) | 22,2% (28) | 25,1% (79) | 0,527 |
| Disfunción diastólica del VI, % (n) | 6,4% (8) | 4,4 (14) | 0,468 |
| Derrame pericárdico, % | (n) 2,4% (3) | 0,32% (1) | 0,07 |
| Disfunción sistólica de VI, % (n) | 7% (9) | 3,1% (10) | 0,06 |
| Trastornos de motilidad parietal, % | (n) 2,4 (3) | 0,6% (2) | 0,143 |
Abreviaturas: IMC: índice de masa corporal; DD: diámetro diastólico; VI: ventrículo izquierdo; DS: diámetro sistólico; TAPSE: excursión sistólica del plano del anillo tricuspídeo; VD: Ventrículo Derecho; FAC: cambio de área fraccional. DE: desviación estándar
DISCUSIÓN
La evaluación y seguimiento de los pacientes que cursaron una infección por COVID-19 plantea desafíos e interrogantes que no tienen aún respuestas definitivas. En nuestro estudio observamos compromiso cardíaco en el 4,8% de los pacientes evaluados por ETT. Este porcentaje es claramente inferior a los observados en los primeros estudios donde los pacientes fueron evaluados con RMC, 12,13,14 pero más cercano a los de estudios más recientes. 15,16,17
Dado que el protocolo de ETT fue muy detallado y exhaustivo y que los ETT fueron realizados por observadores entrenados y con experiencia, no encontramos que el valor de la tasa de compromiso cardíaco esté afectado por la calidad de los ETT realizados. Tampoco la edad, el estado de salud previo ni el tiempo de evolución al momento de la evaluación de los pacientes, parecen haber sido factores que expliquen esta diferencia. Las hipótesis para explicar la discrepancia respecto de las elevadas tasas publicadas inicialmente son:
La RMC utilizada en esos reportes podría detectar miocarditis y procesos fibróticos leves que no comprometen la función ventricular ni producen trastornos de la motilidad significativos y derrames pericárdicos leves, que podrían no ser detectados por el ETT. La RMC también podría identificar hallazgos no vinculados a la infección por COVID-19. 11
Los pacientes incluidos en los primeros estudios cursaron una infección más grave que los incluidos en éste y otros estudios recientes.
Otros factores como la población estudiada hay trabajos que sólo incluyeron atletas universitarios 15,16,17, diseño y tamaño de los diferentes estudios, tiempo entre la infección aguda y la evaluación, gravedad de la infección aguda y distintas definiciones de compromiso cardíaco, entre otras causas, pueden ser motivo adicional de la heterogeneidad en la prevalencia de compromiso cardíaco publicada.
Los pacientes con cuadros de COVID-19 moderadosgraves presentaron más compromiso cardíaco en el ETT. No obstante, esta relación pierde significación estadística en el análisis multivariado. Esto puede estar generado por el bajo número de hallazgos patológicos registrados, pero también podría estar vinculado a que los pacientes moderados-graves tenían una mayor prevalencia de factores de riesgo cardiovascular que los pacientes que desarrollaron cuadros leves.
En nuestro estudio un alto porcentaje de pacientes (casi 1 de cada 3) presentaron síntomas persistentes en el control post-COVID, en concordancia con publicaciones recientes. 5,8 La oficina de estadísticas del Reino Unido ha publicado que aproximadamente el 21% de los pacientes presentaban síntomas persistentes por más de 5 semanas luego de la infección por COVID-19, de los cuales la astenia y la disnea fueron los más frecuentes. 19 La persistencia de síntomas luego de la recuperación de la etapa aguda, cuadro conocido como síndrome COVID-19 post agudo o “long COVID”, presenta grandes variaciones en su estimación debido a las diferencias en los métodos de reclutamiento, períodos de seguimiento y tamaños de muestra de los estudios. 20 La presencia de síntomas persistentes en el síndrome post-COVID no fue predictor de compromiso cardíaco en nuestro estudio (no observamos asociación entre estos y hallazgos anormales del ETT). La afectación cardíaca posiblemente guarde más relación con la gravedad del cuadro clínico inicial y con las características basales y riesgo cardiovascular del paciente.
¿Tenemos que evaluar a los pacientes luego de la infección por COVID-19? Entendemos que la respuesta es afirmativa. De acuerdo con nuestro estudio, casi un tercio de los pacientes que cursen esta infección tendrá síntomas persistentes que afectarán su calidad de vida. Casi un 5% de los pacientes tendrá hallazgos patológicos de significancia clínica en el ETT, pero la presencia de síntomas persistentes no permite seleccionar los pacientes a evaluar dado que en nuestro estudio no se asoció a mayor compromiso cardíaco que en pacientes asintomáticos.
Los hallazgos del ETT tienen la suficiente relevancia como para considerar un enfoque diferente respecto de un paciente con un ETT normal. Habrá que considerar un seguimiento distinto, otros estudios complementarios y una vuelta a la actividad física posiblemente más lenta y controlada, particularmente en personas que realicen ejercicio moderado e intenso o en deportistas. Otro aspecto no menor de la evaluación, es el efecto de reaseguro a pacientes con estudios normales preocupados por haber cursado la enfermedad y más aún, a aquellos que tienen síntomas persistentes. Este reaseguro puede tener efectos positivos en la clínica y en la emocionalidad de los pacientes, permitiéndoles un retorno más temprano a su trabajo y actividades físicas. Adicionalmente, esta evaluación representa una oportunidad de encuentro médico y control de salud, cuyo impacto evaluaremos en futuras publicaciones.
¿Qué debería incluir esta evaluación de pacientes post COVID-19? Dada la incidencia de esta infección y la necesidad de un testeo para un importante número de personas, es necesario definir una evaluación adecuada que permita detectar aquellos casos que requieran consideraciones clínicas especiales. El ETT representa una herramienta útil para el diagnóstico de daño cardíaco post COVID-19, es un estudio de bajo costo y accesible en términos de disponibilidad de equipos y personal entrenado. Si bien su sensibilidad es inferior a las de la RMC, una publicación reportó que los síntomas cardiopulmonares y las alteraciones en el ETT resultaron la mejor manera de seleccionar los pacientes que tendrán compromiso cardíaco en la RMC (OR de 3 y 37, respectivamente). 15 La RMC es un estudio más costoso, menos accesible y podría detectar casos que no requieran un manejo clínico diferenciado. En nuestro estudio, que incluyó pacientes no seleccionados, el ETT permitió, en el marco de una enfermedad que tiene una tasa muy alta de pacientes con síntomas persistentes, identificar a aquellos a los cuales hay que investigar más profundamente, seguir de forma más estrecha y ser cautelosos al momento de permitirles el reinicio de actividad física intensiva.
Será necesario seguir acumulando información para poder definir la mejor manera de evaluar a los pacientes luego de la infección por COVID-19, de modo de utilizar los recursos, que son escasos, de una manera costo-efectiva. Estudios futuros que permitan conocer la evolución en el mediano y largo plazo de estos pacientes, permitirán el diagnóstico, atención, y políticas de salud pública más adecuadas 21.
Por todo lo expuesto, consideramos necesario realizar una evaluación sistemática de los pacientes que cursaron una infección por COVID-19, y la misma debería incluir siempre el interrogatorio respecto de síntomas cardiopulmonares y un ETT.
Limitaciones
Nuestro estudio tiene varias limitaciones:
Es un estudio realizado en una sola institución.
Pacientes más graves pudieron completar su evaluación en el centro donde estuvieron internados; al tratarse de un centro ambulatorio los pacientes incluidos pudieron ser menos graves. A su vez, los pacientes que consultaron podrían estar más interesados en su salud, ser más cuidadosos y saludables, lo cual contribuye a seleccionar una subpoblación del espectro de pacientes con COVID-19 menos enferma.
CONCLUSIONES
La prevalencia de compromiso cardíaco evaluado mediante ecocardiograma en la etapa de convalecencia de la enfermedad por COVID-19 fue de un 4,8%. Si bien se observó relación entre la gravedad del cuadro clínico durante la infección y el compromiso cardíaco, la significancia de este dato no se sostuvo luego de realizar el análisis multivariado. La mayor prevalencia de hallazgos ecocardiográficos patológicos observada en los pacientes con cuadros iniciales de mayor gravedad podría explicarse por la mayor prevalencia de factores de riesgo en dicha población. Cerca de un tercio de los pacientes presentaron síntomas persistentes al momento de su inclusión en el estudio. No hubo relación entre la persistencia de síntomas y daño cardíaco.