INTRODUCCIÓN
Si bien no se han realizado estudios clínicos randomizados que comparen la cirugía reparadora de la válvula mitral (VM) versus el reemplazo en pacientes con insuficiencia mitral (IM) de tipo degenerativo, los beneficios de la preservación valvular han sido demostrados por un gran número de estudios clínicos retrospectivos. 1,2 En la mayoría de los hospitales de nuestro medio, se ha producido un aumento lento pero constante en los procedimientos de reparación de la válvula mitral, aunque todavía existe una gran disparidad en la adopción de esta técnica sobre todo en los casos complejos. La durabilidad de la reparación de la VM en la IM de tipo degenerativo ha sido un tema de intenso interés en la última década. Ahora es posible reconocer los factores asociados con la recurrencia temprana y tardía de la regurgitación severa post reparación. 3 Esto último, ha permitido el desarrollo de grupos quirúrgicos con más experiencia en el manejo de casos complejos, con la necesidad de utilizar nuevas técnicas de reparación valvular. 4 Con el propósito de maximizar la durabilidad a largo plazo de la reparación, es necesario a) considerar la indicación de cirugía en etapas más tempranas, b) efectuar una corrección completa de las lesiones patológicas, c) utilizar la anuloplastia mitral en forma sistemática, d) emplear las nuevas técnicas de reparación y e) no tolerar regurgitación residual post plástica. 5
El objetivo global de este estudio es el de analizar los resultados alejados de la reparación de la VM en la IM de tipo degenerativo en un centro monovalente especializado.
Son objetivos específicos evaluar: 1- la sobrevida alejada según tipo de valva afectada y su relación con los síntomas preoperatorios. 2- la recurrencia de IM moderada o grave en el seguimiento. 3- el periodo de libertad de IM según la valva reparada. 4- la necesidad de reintervención en el seguimiento.
MATERIAL Y MÉTODOS
Diseño del estudio: El presente reporte es un análisis retrospectivo de una cohorte prospectiva, en la cual se incluyeron consecutivamente todos los pacientes operados entre enero de 2008 y diciembre de 2019, con IM de tipo degenerativo.
Población: Criterios de inclusión: Pacientes mayores de 18 años, con IM degenerativa grave, con o sin enfermedad coronaria y con cirugía de Maze en fibrilación auricular.
Criterios de exclusión: pacientes con afectación de válvula aórtica, post endocarditis, IM de tipo funcional o de causa isquémica o reumática.
Procedimientos: Para este reporte la población fue dividida en dos periodos, de acuerdo con la factibilidad de reparar la VM a través de los años: periodo I (PI) que comprende desde 2008 a 2013, y periodo II (PII) desde 2014 a 2019. La información completa de los pacientes fue recolectada en forma prospectiva y consecutiva en una base de datos del servicio de cirugía cardíaca, diseñada con esa finalidad, y que incluye definiciones preestablecidas de todas las variables de interés y puntos finales.
Se realizó un seguimiento clínico postoperatorio precoz y alejado, para analizar la sobrevida y la incidencia de eventos, a través de comunicación directa con el paciente, su familia, el médico de cabecera y la revisión de las historias clínicas en nuestra institución. Los eventos postoperatorios tempranos se definieron según las guías de las sociedades quirúrgicas. Se evaluaron mortalidad hospitalaria, infección esternal profunda (mediastinitis), infarto agudo de miocardio (IAM) posoperatorio, accidente cerebrovascular (ACV), reoperación por sangrado e insuficiencia renal con requerimiento de diálisis. Se definió mortalidad hospitalaria a la ocurrida durante el periodo de internación o dentro de los 30 días de la cirugía. Se efectuó un ecocardiograma transesofágico intraoperatorio en todos los pacientes, con el propósito de confirmar el mecanismo de la IM y a su vez evaluar el resultado inmediato de la reparación en quirófano. Adicionalmente, se efectuó un seguimiento ecocardiográfico anual utilizando un equipo Phillips Epiq 7 (Philips Medical Systems, Andover, MA) con transductor Matrix 5-1. Se evaluó la función ventricular y los diámetros ventriculares, área y volumen de la aurícula izquierda y se cuantificó la IM por métodos cualitativos y cuantitativos según las guías ASE. 6 Se utilizó la clasificación de Carpentier para determinar el mecanismo de la IM: Tipo I (movimiento valvar normal, dilatación anular - perforación), Tipo II (movimiento valvar excesivo, prolapso - flail) y tipo III (movimiento valvar restringido). 7
Se recolectaron todos los datos y cambios ecocardiográficos encontrados en el último estudio realizado durante el seguimiento alejado.
Análisis estadístico
Las características preoperatorias de los pacientes se expresan como media ± desviación estándar, mediana y rango intercuartil (RIC) o prevalencia (en porcentaje), según corresponde.
Se analizó la sobrevida alejada a 10 años según el tipo de valva reparada y su relación con los síntomas preoperatorios, se examinó la incidencia de recurrencia de IM moderada-grave, el periodo de libertad de esta complicación según tipo de valva afectada y la necesidad de reintervención en el seguimiento. Las curvas de sobrevida libre de eventos se construyeron con el método de Kaplan-Meier. Las diferencias en las curvas tiempo-evento entre ambos grupos se analizaron mediante log Rank test. Se consideró significación estadística con p <0,05
RESULTADOS
Se incluyeron 457 pacientes. La edad promedio fue 64,9 ± 12,2 años y el 61,1% era de sexo masculino. Las características basales de la población están descriptas en la Tabla 1. Un total de 305 pacientes fueron asintomáticos o presentaban síntomas leves antes de la cirugía; el 83% tenía ritmo sinusal y la función ventricular fue normal (fracción de eyección ventricular izquierda, FEVI, >60%) en el 70% de los pacientes operados. La cirugía reparadora mitral se efectuó como procedimiento electivo en el 86,9% de los pacientes. Como procedimientos asociados, se realizó cirugía coronaria en el 24,9% y cirugía de Maze en el 14,4% de los casos.
Tabla 1 Características Basales de la población en estudio.
| n | % | ||
|---|---|---|---|
| Edad, años (n = 457) | <45 | 30 | 6,6 |
| 45-60 | 119 | 26,0 | |
| 61-75 | 242 | 53,0 | |
| >75 | 66 | 14,4 | |
| Fecha de Cirugía | PI: 2008-2013 | 179 | 41,6 |
| PII: 2014-2019 | 278 | 58,4 | |
| CRM | 114 | 24,9 | |
| Plástica Tricúspide | 26 | 5,7 | |
| Reemplazo de Aorta | 5 | 1,1 | |
| Cierre de CIA | 3 | 0,7 | |
| Cirugía de MAZE | 66 | 14,4 | |
| Otras cirugías | 8 | 1,8 | |
| Cirugía Electiva | 397 | 86,9 | |
| Clase Funcional preop. | Asintomático | 74 | 16,2 |
| I/II | 241 | 52,7 | |
| III/IV | 142 | 31,1 | |
| Diabetes | 37 | 8,1 | |
| Hipertensión Arterial | 251 | 54,9 | |
| Dislipemias | 284 | 40,3 | |
| Ritmo sinusal | 380 | 83,2 | |
| Ritmo cardiaco | Fibrilación auricular | 71 | 15,5 |
| Marcapasos Definitivo | 6 | 1,3 | |
| FEVI | ≥60% | 321 | 70,2 |
| 40-59% | 121 | 26,5 | |
| 20-39% | 13 | 2,8 | |
| <20% | 2 | 0,4 | |
| Insuficiencia Tricúspide | No o Leve | 446 | 97,6 |
| Moderada o Grave | 11 | 2,4 | |
| Valva Afectada | Posterior | 275 | 60,6 |
| Anterior | 84 | 18,5 | |
| Dilatación anular | 49 | 10,8 | |
| Bivalva | 46 | 10,1 | |
| Cambio Mixomatoso | No o Leve | 21 | 4,6 |
| Moderado | 354 | 78,0 | |
| Grave | 79 | 17,4 | |
| Calcificación de anillo | 21 | 4,60 | |
CRM: cirugía de revascularización miocárdica, CIA: comunicación inter-auricular. FEVI: Fracción de eyección ventricular izquierda
En la Tabla 2 se detallan los aspectos de técnica quirúrgica utilizada y los resultados hospitalarios tempranos. El porcentaje de reparación fue significativamente mayor en la valva posterior : 96,4 % (n = 275) que en la anterior/bivalva, 84,1% (n = 182) , p <0,001.
Tabla 2 A Tipo de Técnicas quirúrgicas utilizadas. B resultados Hospitalarios
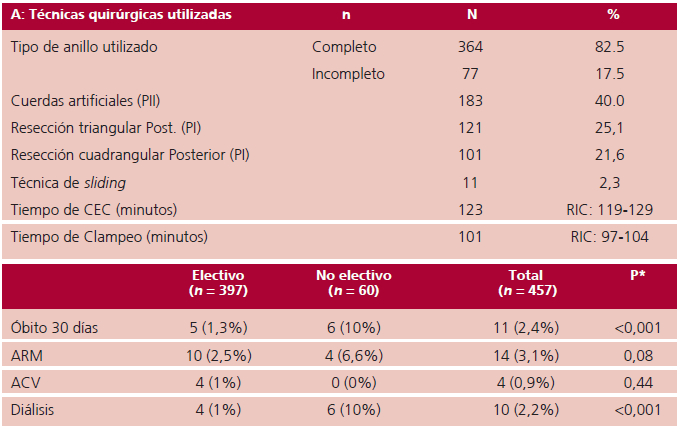
*electivos vs no electivos
ARM: asistencia respiratoria > 48hrs., ACV: accidente cerebro vascular, PI: Primer Periodo, P II: Segundo Periodo de tiempo de cirugías. CEC: circulación extracorpórea
En el periodo I se efectuó resección valvar posterior, triangular o cuadrangular en la mayoría de los casos, el 47% (n = 222). En el periodo II se incrementó la utilización de cuerdas artificiales (Gore-Tex sutures W.L.Gore&Associates Inc, Elkton Maryland), en el 40% (n = 183) de los pacientes, con menor resección y mayor respeto del tejido valvar como estrategia de reducción del prolapso. La mayoría de los pacientes fue intervenido a través de una esternotomía convencional, mientras que en el 12% (n = 55) se efectuó técnica quirúrgica mini invasiva. Se realizó anuloplastia en la mayoría de los pacientes de esta serie, utilizando anillo protésico completo en el 82% de los casos, y más recientemente, se utilizó anillo protésico incompleto.
Al comparar el porcentaje de reparabilidad según los dos periodos de tiempo de la cirugía, no hubo diferencias significativas en la factibilidad de la reparación de la valva posterior: P I: 98,3% (n = 121) vs. P II: 95,1% (n = 157), p = 0,53. Por el contrario, la factibilidad de reparar la valva anterior o bivalva a través del tiempo fue diferente: P 1: 62,1% (n=58) vs. P 2: 87,5% (n = 121), p = 0,04 (Fig. 1 a y b). Se destaca el aumento en el uso de cuerdas artificiales como técnica de elección para reducción del prolapso valvar durante el PII y la consiguiente disminución de las técnicas de resección triangular o cuadrangular, más usadas en la etapa inicial del estudio.
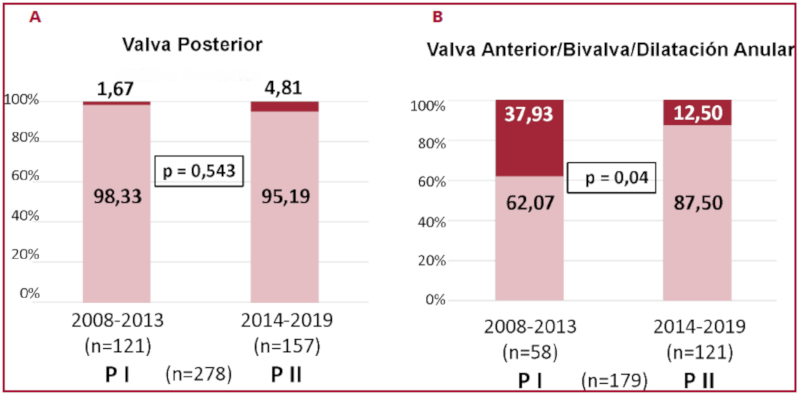
Fig. 1 A, factibilidad de reparación de valva posterior y B, de valva anterior y bivalva en dos periodos del tiempo del estudio. P I: primer periodo, PII: segundo periodo de tiempo. Color claro: porcentaje de pac en que se pudo efectuar reparación mitral exitosa. Color oscuro: porcentaje de pacientes en que no se efectuó reparación.
El estudio transesofágico intraoperatorio post reparación registró un 72,3% (330/457) de los pacientes sin IM residual, un 23,5% (107/457) con IM leve, en 2,4% (12/457) con IM residual moderada y en 1,8% (8/457) con IM grave.
El porcentaje de conversión a reemplazo valvular en el quirófano fue del 8,5% (39/457); cabe destacar que, en algunos casos, fue decisión del cirujano actuante proceder con el reemplazo valvular directamente sin evaluación ecocardiográfica intraoperatoria. El seguimiento clínico fue completo en el 98,7% de los pacientes, mediana 3,0 años (RIC 4,1años). La sobrevida alejada a 10 años de seguimiento fue superior al 90% para el grupo total de pacientes. No existió diferencia significativa en la sobrevida alejada según el tipo de valva reparada: valva anterior 94 ± 2,2% vs. valva posterior 95 ± 2,1 %, p=0,54 (Fig. 2a). Los pacientes con disnea clase funcional NYHA III-IV (n=142, el 31%), la mayor parte de ellos con FEVI < 60%, tuvieron mayor riesgo de mortalidad en el seguimiento: 13,9 ± 4,1% vs. 2,7 ± 1,2%, Log-Rank test p=0,001 (Fig. 2b).
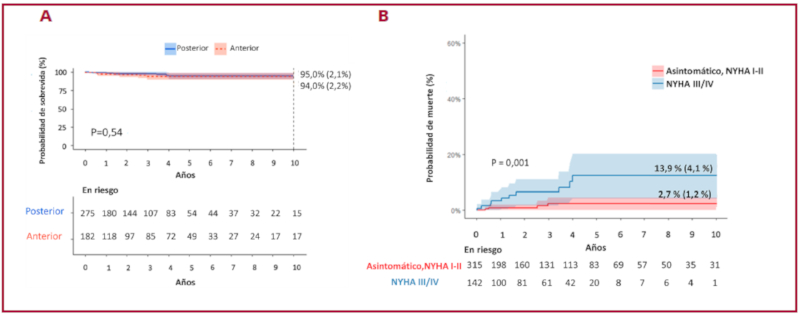
Fig. 2 A. Sobrevida alejada según tipo de valva reparada y B. Riesgo de mortalidad al seguimiento según presencia de síntomas clínicos preoperatorios.
El seguimiento ecocardiográfico fue completo en el 84,3% de los pacientes. Cabe destacar que en más del 95% de los pacientes intervenidos se obtuvo un estudio ecocardiográfico inicial dentro de los treinta días del postoperatorio. En el seguimiento alejado se registró una incidencia de IM moderada-grave del 4,7% (18/376); 15 de los 18 desarrollaron IM moderada y 3 IM grave. El riesgo de recurrencia de IM moderada-grave a 10 años fue del 14,6 ± 4,3%; la libertad de recurrencia fue del 90 ± 3,4% en los pacientes con afectación de la valva posterior y del 80 ± 8,5% para el grupo con afectación de valva anterior, p=0,97. (Fig. 3 a y 3 b)
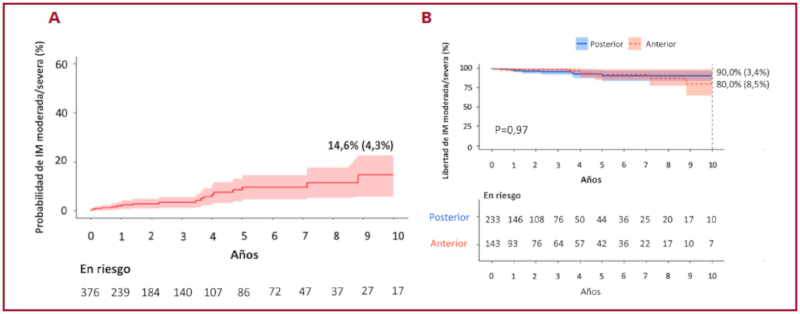
Fig. 3 A. Riesgo de recurrencia de Insuficiencia mitral moderada-grave y B. Periodo de libertad de insuficiencia mitral moderada-grave según tipo de valva reparada al seguimiento alejado
Los cambios mixomatosos en válvulas mitrales reparadas fueron considerados moderados en el 78% (n=354) y severos (Enfermedad. de Barlow) en el 17,4% (n=79); en el resto de los pacientes estos cambios fueron considerados leves (deficiencia fibroelástica). Por último, el riesgo alejado de reintervención post reparación fue del 4,7% ± 3,3 %.
DISCUSIÓN
Se ha demostrado que la cirugía reparadora de la válvula mitral mejora sustancialmente los resultados y reduce la mortalidad de los pacientes con IM grave por enfermedad degenerativa. 8 Además, este tipo de cirugía de preservación se ha relacionado con una reducción del riesgo de tromboembolismo y con una mejora en la sobrevida alejada, incluso en pacientes de edad avanzada. 9,10
Este es un estudio retrospectivo sobre un grupo consecutivo de 457 pacientes con IM grave de tipo degenerativo en quienes se realizó cirugía reparadora de la VM. Se realizó seguimiento clínico en la gran mayoría de los pacientes, y se comprobó una sobrevida a 10 años del 95%, sin diferencia significativa según el tipo de valva reparada. Watt y col. sugieren, en un estudio multicéntrico de seguimiento alejado, que la cirugía plástica de la VM restaura la expectativa de vida prevista para la población general, independientemente de la edad. 11 La cirugía reparadora temprana en el paciente asintomático sin complicaciones, es decir sin la presencia de dilatación y/o disfunción ventricular, sin fibrilación auricular o hipertensión pulmonar, se asocia con una mayor sobrevida libre de eventos cardiovasculares en el seguimiento a 10 años. 12 Hannan y col. en un reciente meta análisis, demostraron que este grupo de pacientes con IM grave, asintomáticos y sin compromiso de la función ventricular, tienen una mejor sobrevida alejada que el grupo de pacientes sometidos a reemplazo valvular. 13 Las recientes guías de la ACC/AHA recomiendan la cirugía temprana en este grupo de pacientes siempre y cuando se pueda realizar una reparación valvular con un 95% de éxito y una mortalidad hospitalaria no superior al 1%. 14 En nuestra serie más del 65% de los pacientes operados fueron considerados asintomáticos o con síntomas leves y con una FEVI superior al 60%; esto demuestra la tendencia de nuestro grupo a indicar la cirugía en las etapas iniciales de la enfermedad mitral degenerativa. El análisis de los resultados del periodo más reciente (PII) demuestra que en este grupo de pacientes la factibilidad de reaparición fue del 92,5% con una mortalidad hospitalaria del 1,3%. Enriquez-Sarano y col. en su ya clásica publicación, identificaron predictores cuantitativos con valor pronóstico para sobrevida alejada, muy relacionados con el momento quirúrgico y con la presencia de signos preoperatorios de disfunción ventricular izquierda, que afectan negativamente la sobrevida alejada post reparación. 15
Nuestro grupo, en un reporte anterior de pacientes con IM grave, identificó al grado de disnea preoperatoria como un predictor independiente de menor sobrevida alejada en el análisis multivariado. 16 En esta serie los pacientes con clase funcional III-IV (el 31%), la mayor parte de ellos con disfunción ventricular izquierda tuvieron mayor riesgo de mortalidad alejada, datos que coinciden con la mayoría de las publicaciones sobre reparación de VM y disfunción ventricular. 17
La patofisiología de la IM y el tipo de valva comprometida son factores que afectan la durabilidad de la reparación en la enfermedad mitral de tipo degenerativo. 18 Varios grupos quirúrgicos describen que el tratamiento del prolapso de valva posterior tiene superiores resultados comparado a los de valva anterior o bivalva. 19 Esto último permite suponer reparación exitosa y ha sido motivo de indicación del tratamiento quirúrgico en forma precoz cuando el compromiso estaba localizado en la valva posterior. 20 Similares resultados obtuvimos en la etapa inicial de nuestra experiencia, en que los pacientes con plástica mitral secundaria a enfermedad degenerativa de la valva posterior tuvieron mayor sobrevida y una menor incidencia de reoperación en el seguimiento alejado. 21
En los últimos años, esto ha cambiado debido al desarrollo de nuevas técnicas quirúrgicas, como la utilización de cuerdas artificiales y el empleo de nuevos conceptos técnicos, como respetar en vez de resecar tejido valvar. Este nuevo enfoque permitió aumentar la factibilidad de reparar con éxito los casos complejos con compromiso difuso de ambas valvas mitrales. 22 Cetinkaya y col. demostraron que, en pacientes con IM por prolapso de valva posterior, la utilización de cuerdas artificiales sin resección valvar fue superior a las técnicas tradicionales de resección. 23 Similares resultados fueron publicados por varios grupos quirúrgicos. 24,25,26 En nuestra serie se evidencia el cambio en la técnica quirúrgica a través del tiempo: realizamos resección valvar en la etapa inicial y en los últimos años utilizamos cuerdas artificiales en la mayoría de nuestras cirugías de reparación, lo que se acompañó de un significativo aumento en la factibilidad de reparar con éxito el prolapso de valva anterior y bivalva. (PI: 62% vs PII: 87%, p = 0,04). Si bien la factibilidad de efectuar una correcta reparación mitral avalaría la indicación de cirugía precoz, es muy importante considerar la incidencia de recurrencia de la IM en el seguimiento alejado. Aunque algunas series han demostrado que la necesidad de reoperación post reparación tiene una incidencia del 0,5 % al 1% anual, esta no parece ser una forma completa de analizar esta complicación. 27,28 El seguimiento ecocardiográfico y la detección de IM moderada-grave es la única forma de evaluar su incidencia, analizar el mecanismo de recurrencia, poder identificar predictores y evaluar el impacto de esta sobre el remodelado ventricular y sobre la sobrevida alejada. 29 Suri y col. demostraron que la recurrencia de IM moderada o mayor post reparación tiene una incidencia del 13,3% a 15 años de seguimiento con una necesidad de reintervención del 6,9%. Esto último fue un predictor negativo de remodelado ventricular y menor sobrevida alejada (HR: 1,72). Los autores destacan que la incidencia de recurrencia en su serie es marcadamente menor en los últimos años, producto del empleo de las nuevas técnicas quirúrgicas. 30 En nuestra serie se identificaron 18 (4,7%) pacientes con recurrencia de IM moderada-grave en el seguimiento ecocardiográfico alejado luego del estudio inicial realizado dentro de los 30 días del postoperatorio. No se encontró diferencia significativa en el periodo de libertad de IM moderada-grave según el tipo de valva reparada en esta serie. El riesgo de recurrencia de IM moderada - grave a 10 años fue del 14,6%, cifra compartida por la mayoría de las publicaciones.
Este estudio tiene las limitaciones de ser observacional, retrospectivo y de un único centro, y no se pueden descartar sesgos de selección en la indicación quirúrgica. Se pudo efectuar un seguimiento clínico, presencial o telefónico, en la mayoría de los pacientes; sin embargo, el seguimiento ecocardiográfico solo fue posible en 84% de los pacientes, lo cual limita la posibilidad de identificar predictores independientes de recurrencia de IM.
CONCLUSIONES
En la mayoría de los pacientes con IM grave de tipo degenerativo fue posible efectuar una cirugía de reparación valvular exitosa. La sobrevida alejada de los pacientes fue elevada y la incidencia de recurrencia de IM moderada-grave en el seguimiento ecocardiográfico fue baja. La presencia de síntomas preoperatorios de insuficiencia cardíaca fue un indicador independiente de menor sobrevida alejada. La utilización de cuerdas artificiales como técnica de reparación en la última etapa del estudio, mejoró en forma significativa la factibilidad de reparar el prolapso de valva anterior y bivalva.















