INTRODUCCIÓN
La insuficiencia cardíaca crónica (ICC) afecta al 2-3% de la población general, pero a más del 10% de los mayores de 70 años. Es la vía final común de la mayoría de las enfermedades cardíacas no tratadas adecuadamente. 1,2 Afecta marcadamente el pronóstico; la morbimortalidad relacionada es alta y aumenta con la edad. 3 Registros de IC aguda se han realizado en diferentes países y contextos 4,5; en nuestro país el más reciente y con el mayor número de pacientes es el ARGEN IC. 6 Las hospitalizaciones son muy importantes: corresponden a las etapas más graves y potencialmente mortales, 7 y determinan la mayor parte de los costos directos e indirectos. 8
Sin embargo, la mayor parte de la vida del paciente es ambulatoria; el comportamiento diario adecuado, la adhesión a los estándares recomendados y el acceso rápido al sistema de salud determinan la evolución, y previenen hospitalizaciones. Conocimos en los últimos años registros de ICC generados en Europa, 9,10,11,12 Estados Unidos de América, 13,14 y Asia. 15 En la República Argentina, hasta el año 2017 se habían publicado 6 estudios observacionales en ICC, 16 que incluyeron entre 389 y 2754 pacientes, los de mayor número el GESICA, 17 el OFFICE IC, de la Sociedad Argentina de Cardiología, SAC 18 y el HOSPICAL II, de la Federación Argentina de cardiología, FAC. 19. A ellos debemos sumar la participación de la SAC en el Registro Europeo de Insuficiencia Cardíaca entre 2012 y 2013, 20 con la inclusión de 370 pacientes ambulatorios. En total, consideramos 9418 pacientes, 63% hombres, con edad media de 67 años, 62% en CF I-II, y una prevalencia de IC con fracción de eyección ventricular izquierda (FEVI) ≤40% del 72%, 22,2% de diabetes, 40% de etiología coronaria conocida, y tratamiento con inhibidores de la enzima convertidora de angiotensina (IECA) o bloqueantes de los receptores de angiotensina (BRA) en el 82,9%, betabloqueantes (BB) en el 53,7% y antialdosterónicos (AA) en el 56,9%. Ninguno de los registros societarios podría ser considerado verdaderamente representativo de toda la realidad argentina, ya que el área geográfica efectivamente cubierta por SAC y FAC es diferente.
En el marco de otras iniciativas SAC-FAC se diseñó un registro conjunto de ICC, el OFFICE IC AR, dirigido desde el Consejo de Insuficiencia Cardíaca e Hipertensión Pulmonar de la SAC y el Comité de Insuficiencia Cardíaca e Hipertensión Pulmonar de la FAC. Las autoridades del Registro interactuaron con los responsables de cada distrito de las dos Sociedades. Se estableció un número de médicos en cada caso, proporcional a la población distrital. Los datos de los pacientes fueron recabados en una plataforma electrónica. Los dirigentes de cada distrito establecieron con los médicos participantes de su jurisdicción el contacto inicial; los directores y coordinadores del Registro se encargaron de verificar la completitud de los datos y monitorizar el seguimiento por parte de los investigadores.
El objetivo primario del Registro fue describir el cuadro actual de la ICC en Argentina, incluyendo características de los pacientes, utilización de recursos diagnósticos y terapéuticos, adherencia a las guías de práctica y el pronóstico en un seguimiento de al menos 1 año. Fueron objetivos secundarios describir patentes de diagnóstico, tratamiento y pronóstico de acuerdo con la FEVI. Se consideró desenlace primario un compuesto de muerte cardiovascular (MCV) y hospitalización por insuficiencia cardíaca (HIC), y se exploraron en forma aislada la MCV, la HIC y la muerte de todas las causas (MTC).
MATERIAL Y MÉTODOS
Fueron incluidos pacientes con historia de ICC diagnosticada por signos, síntomas y objetivación de anormalidad cardíaca estructural o funcional (preferente, pero no exclusivamente, en un ecocardiograma), de al menos 6 meses de evolución, en seguimiento por el mismo médico en al menos 3 consultas, y libres de HIC en al menos los últimos 3 meses. Se insistió en que el ecocardiograma datara de los últimos 6 meses, y que no hubiera sido realizado en una internación. Se dividió a los pacientes de acuerdo al Consenso de la SAC de ICC de 2016, en IC con FEVI reducida, ICFER (FEVI ≤40%), IC con FEVI en el rango medio, ICFErm (FEVI 41-49%) e IC con FEVI preservada, ICFEP (FEVI ≥50%). 21 Adoptamos para esta presentación las categorías de la Definición Universal de Insuficiencia Cardíaca, que emplea los mismos valores de corte que el Consenso SAC, pero reemplaza la denominación ICFErm por IC con FEVI levemente reducida (ICFElr). 22
Los pacientes firmaron antes de ser incorporados un consentimiento informado aprobado por los Comités de Ética de ambas Sociedades. Se recabaron datos sobre sexo, edad, área geográfica, condición socioeconómica y educativa, cobertura médica, antecedentes médicos (IC, otros antecedentes cardiovasculares y no cardiovasculares relevantes), examen físico, ECG, radiografía de tórax, laboratorio, ecocardiograma y otros estudios complementarios, etiología, tratamiento farmacológico y no farmacológico. Se contactó a los pacientes en forma personal o telefónica hasta completar al menos 1 año de seguimiento, y se recabaron datos sobre muerte, HIC o internación por otra causa. (ver protocolo en Material Suplementario)
Análisis estadístico
Las variables cuantitativas se presentan como media y desviación estándar o mediana y rango intercuartilo, según que la distribución sea normal o no normal. Las medias se compararon con test de t o ANOVA, las medianas con test de Wilcoxon o Kruskal Wallis. Las variables cualitativas se presentan como porcentajes y se compararon con test de chi cuadrado o Fisher.
La asociación de variables predictoras con la dependiente se expresa como odds ratio (OR) y su correspondiente intervalo de confianza del 95% (IC 95%). La sobrevida libre de eventos se exploró en un modelo de riesgos proporcionales de Cox y se representa gráficamente mediante curvas de Kaplan Meier, comparadas con logrank test. La asociación de cada variable con la evolución se expresa como hazard ratio (HR) con su correspondiente IC 95%. En todos los casos la asociación independiente de cada variable con la variable dependiente se determinó mediante análisis multivariado. Se consideró significación estadística un valor de p <0,05.
Se empleó para el análisis el software Stata 10.0 (StataCorp 4905 Lakeway Drive College Station, Texas 77845 USA)
RESULTADOS
Participaron del Registro 100 cardiólogos de todo el país (la nómina se presenta al final del reporte), que entre noviembre de 2017 y enero de 2020 incluyeron 1004 pacientes, casi la mitad de ellos de la provincia de Buenos Aires (24,3%) o CABA (23,2%), con una participación >5% de las provincias de Corrientes (9,1%), Córdoba (7,4%), Santa Fe (6,8%), Tucumán (6,2%) y Mendoza (6%). El 74,6% eran hombres, la edad media fue 65,8 ± 12,4 años. La Tabla 1 presenta las características basales y el tratamiento de la población global. Las etiologías predominantes fueron la isquémica y la idiopática, solo 5,9% de los pacientes fueron chagásicos. Hubo amplio predominio de clase funcional NYHA I-II; el 61,7% tenía antecedente de hospitalización por IC (14% en el último año). Poco más de dos tercios de los pacientes eran hipertensos y casi un tercio tenían diabetes; más de la mitad tenían, además, otras comorbilidades significativas. Casi el 70% tenía ritmo sinusal, un cuarto de los pacientes bloqueo de rama izquierda (BRI). La FEVI se conocía en 942 pacientes (93,8%), con una media de 36,5 ± 12,6%. Se contaba con el dato de péptidos natriuréticos en un tercio de los casos, y se había buscado etiología coronaria en el 75,2%. Dos tercios de los pacientes dependían de la Seguridad Social.
Tabla 1 Características basales de la población global
| Población global n= 1004 | ||
|---|---|---|
| Edad (años) | 65,8 ± 12,4 | |
| Sexo masculino (%) | 74,6 | |
| Hipertensión (%) | 66,6 | |
| Diabetes (%) | 29,9 | |
| Fibrilación Auricular(%) | 22,6 | |
| Comorbilidades (%) | 57,4 | |
| Insuficiencia Renal (%) | 22,7 | |
| EPOC (%) | 13,4 | |
| Anemia (%) | 30,5 | |
| CF I-II (%) | 82,1 | |
| Internación previa por IC (%) | 61,8 | |
| Etiología | ||
| Isquémica (%) | 36,7 | |
| Hipertensiva (%) | 7,4 | |
| Chagas (%) | 6 | |
| Valvular (%) | 9,1 | |
| Idiopática (%) | 13,9 | |
| Otras (%) | 21,8 | |
| No filiadas (%) | 5,1 | |
| Cobertura | ||
| Ninguna (%) | 10,9 | |
| OS/PAMI (%) | 65,3 | |
| Prepago/Particular (%) | 23,8 | |
| Frecuencia cardíaca (lat/min) | 70 ± 10,6 | |
| TAS (mm Hg) | 115,6 ± 16,6 | |
| TAD (mm Hg) | 71,8 ± 10,3 | |
| Bloqueo Rama Izquierda (%) | 25,5 | |
| FEVI (%) | 36,5 ± 12,6 | |
| Filtrado glomerular según ecuación MDRD, ml/min/1,73 m2 (n=884) | 75,1 ± 32,5 | |
| Medición de PN (%) | 32,2 | |
| Búsqueda etiología coronaria (%) | 75,2 | |
| Tratamiento | ||
| Diuréticos (%) | 68,5 | |
| Betabloqueantes (%) | 89,5 | |
| IECA (%) | 33,8 | |
| BRA (%) | 23,5 | |
| SV (%) | 28,9 | |
| IECA/BRA/ SV (%) | 86,2 | |
| Antialdosterónicos (%) | 78,6 | |
| Triple terapia (%) | 69 | |
| Digoxina (%) | 11,2 | |
| Ivabradina (%) | 5,3 | |
| Estatinas (%) | 57,9 | |
| ACO (%) | 36,1 | |
| DOAC (%) | 6,3 | |
| Amiodarona (%) | 24,7 | |
| CDI (%) | 13,1 | |
| TRC (%) | 1,5 | |
| CDI-TRC (%) | 8,2 | |
EPOC: enfermedad pulmonar obstructiva crónica, CF: clase funcional, IC: insuficiencia cardíaca, OS: obra social, TAD: tensión arterial diastólica, TAS: tensión arterial sistólica, FEVI: fracción de eyección ventricular izquierda, MDRD: Modification of Diet in Renal Disease, PN: péptidos natriuréticos, IECA: inhibidores de la enzima convertidora, BRA: bloqueantes de los receptores de angiotensina, SV: sacubitril valsartán, ACO: anticoagulación oral, DOAC: anticoagulantes orales de acción directa, CDI: cardiodesfibrilador implantable, TRC: terapia de resincronización cardíaca.
Las variables continuas se presentan como media ± desviación estándar
El 68,5% de los pacientes estaba medicado con diuréticos de asa o tiazidas. Fue elevada la utilización de antagonistas neurohormonales (ANH), y el 69% recibía la combinación de 3 de ellos (triple terapia): BB, IECA/BRA o sacubitril valsartán (SV), y un AA. El uso de digoxina, ivabradina e hidralazina-nitratos fue bajo. Solo 15 pacientes recibían gliflozinas, todos ellos con diabetes. El 21,3% tenía un cardiodesfibrilador implantable (CDI) solo o combinado con resincronizador.
Diferencias entre los pacientes según la FEVI
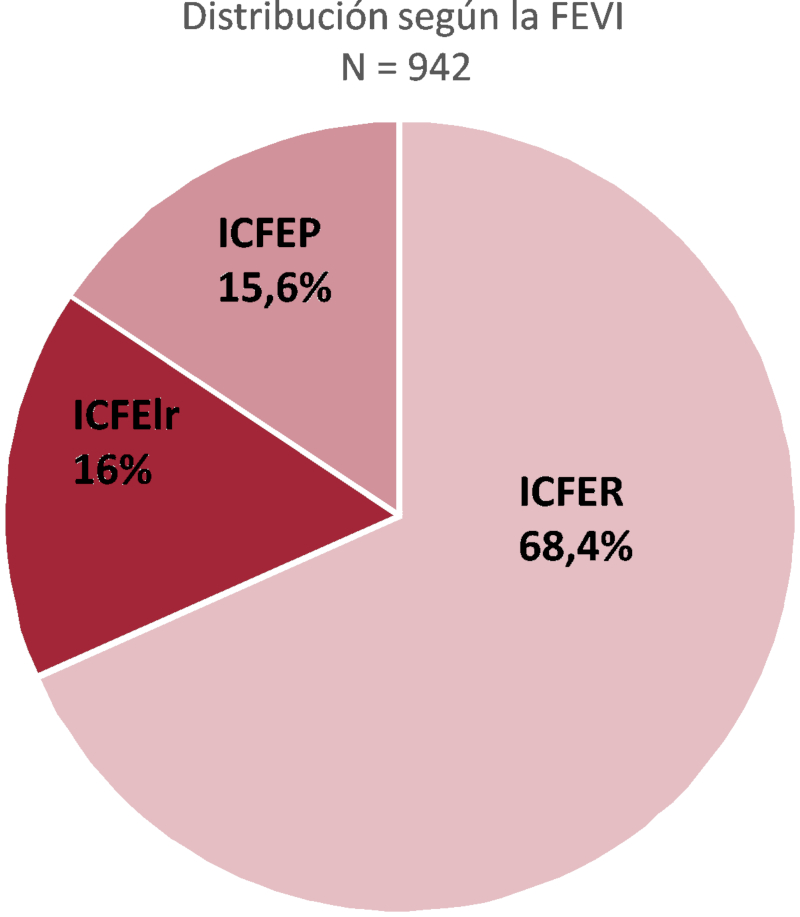
El 68,4% de los pacientes tenía ICFER, el 16 % ICFElr y el 15,6% ICFEP (Figura 1). La Tabla 2 presenta las características basales y la terapéutica según la categoría de FEVI. Con el aumento de la misma aumentó la edad, la prevalencia del sexo femenino, la presión arterial sistólica y diastólica. Fue menor la prevalencia de BRI y mayor la de CF III-IV y fibrilación auricular. No hubo diferencia en la prevalencia de hipertensión o diabetes, y tendencia a mayor prevalencia global del resto de las comorbilidades citadas. Al aumentar la FEVI disminuyeron la enfermedad coronaria y el Chagas y aumentaron las etiologías hipertensiva y valvular. No difirió la medición de péptidos natriuréticos, pero fue más frecuente la búsqueda de etiología coronaria con FEVI más baja. El uso de ANH disminuyó con el aumento de la FEVI, pero fue alto incluso en la ICFER. El empleo de SV, así como el de terapia eléctrica, se concentró lógicamente en los pacientes con ICFER.
Tabla 2 Características basales de la población de acuerdo a la categoría de FEVI
| ICFER n = 644 | ICFElr n = 151 | ICFEP n = 147 | p | ||
|---|---|---|---|---|---|
| Edad (años) | 64,6 ± 12,3 | 66,7 ± 12,2 | 70,5± 12,9 | <0,001,001 | |
| Sexo masculino (%) | 77,8 | 77,5 | 54,4 | <0,001 | |
| Hipertensión (%) | 66,2 | 70,8 | 71,4 | 0,31 | |
| Diabetes (%) | 30,3 | 27,1 | 33,3 | 0,51 | |
| Fibrilación Auricular(%) | 18,8 | 27,8 | 36,7 | <0,001 | |
| Comorbilidades (%) | 56,1 | 62,9 | 63,9 | 0,101 | |
| Insuficiencia Renal (%) | 22,5 | 21,8 | 24,5 | 0,84 | |
| EPOC (%) | 11,8 | 17,2 | 17 | 0,085 | |
| Anemia (%) | 30,8 | 34,4 | 32 | 0,67 | |
| CF I-II (%) | 82,3 | 87,4 | 71,4 | 0,001 | |
| Internación previa por IC (%) | 64,9 | 61,6,6 | 58,55 | 0,31 | |
| Etiología | <0,001 | ||||
| Isquémica (%) | 42,6 | 37,1 | 16,3 | ||
| Hipertensiva (%) | 6,8 | 6 | 13,6 | ||
| Chagas (%) | 6,5 | 6,6 | 4,8 | ||
| Valvular (%) | 6,5 | 12,5 | 19,1 | ||
| Idiopática (%) | 18,2 | 9,9 | 2 | ||
| Otras (%) | 14,6 | 25,9 | 34,7 | ||
| No filiadas (%) | 4,8 | 2 | 9,5 | ||
| Cobertura | 0,36 | ||||
| Ninguna (%) | 11,6 | 8,7 | 8,3 | ||
| OS/PAMI (%) | 65,9 | 67,3 | 62,5 | ||
| Prepago/Particular (%) | 22,5 | 24 | 29,2 | ||
| Frecuencia cardíaca (lat/min) | 70 ± 10,4 | 68,6 ± 10,9 | 70,7±11,27 ± 11,2 | 0,22 | |
| TAS (mm Hg) | 113,9 ± 16,2 | 116,6 ± 16,6 | 122,1± 18,8 | <0,001 | |
| TAD (mm Hg) | 71,1 ± 10,2 | 71,1 ± 10,6 | 74,9 ± 10,9 | <0,001 | |
| Bloqueo Rama Izquierda (%) | 30,6 | 19,9 | 14,3 | <0,001 | |
| FEVI (%) | 29,6 ± 6,9 | 44,8 ± 2,3 | 58,4 ± 6,2 | <0,001 | |
| Filtrado glomerular (MDRD), ml/min/1,73 m2 | 74,5 ± 31,5 | 77,7 ± 33,3 | 75,8 ± 37,3 | 0,59 | |
| Medición de PN (%) | 34,3 | 37,8 | 27,9 | 0,18 | |
| Búsqueda etiología coronaria (%) | 82,3 | 75,5 | 62,6 | <0,001 | |
| Tratamiento | |||||
| Diuréticos (%) | 73,6 | 61,6 | 68,7 | 0,011 | |
| Betabloqueantes (%) | 93,5 | 93,4 | 84,4 | 0,001 | |
| IECA (%) | 35,6 | 35,1 | 29,3 | 0,34 | |
| BRA (%) | 17,4 | 32,5 | 45,6 | <0,001 | |
| SV (%) | 37,9 | 21,2 | 4,7 | <0,001 | |
| IECA/BRA/SV (%) | 90,8 | 88,7 | 78,9 | <0,001 | |
| Antialdosterónicos (%) | 88,8 | 76,8 | 48,3 | <0,001 | |
| Triple terapia (%) | 79,7 | 66,2 | 36,7 | <0,001 | |
| Digoxina (%) | 11,5 | 10,6 | 11,6 | 0,95 | |
| Ivabradina (%) | 7 | 3,3 | 1,4 | 0,011 | |
| Estatinas (%) | 62 | 68,2 | 40,8 | <0,001 | |
| ACO (%) | 34,5 | 42,4 | 42,9 | 0,055 | |
| DOAC (%) | 5,6 | 7,3 | 10,9 | 0,065 | |
| Amiodarona (%) | 28,3 | 23,2 | 17 | 0,014 | |
| CDI (%) | 17,7 | 5,3 | 3,4 | <0,001 | |
| TRC (%) | 1,8 | 0 | 1,4 | 0,23 | |
| CDI-TRC (%) | 10,7 | 4,6 | 2,7 | 0,001 | |
ICFER: insuficiencia cardíaca con FE reducida; ICFElr: insuficiencia cardíaca con FE levemente reducida; ICFEP: insuficiencia cardíaca con FE preservada; EPOC: enfermedad pulmonar obstructiva crónica; CF: clase funcional; IC: insuficiencia cardíaca; OS: obra social; SV: sacubitril valsartán; TAS: tensión arterial sistólica; TAD: tensión arterial diastólica; MDRD: Modification of Diet in Renal Disease; PN: péptidos natriuréticos; IECA: inhibidores de la enzima convertidora; BRA: bloqueantes de los receptores de angiotensina; SV: sacubitril valsartán; ACO: anticoagulación oral; DOAC: anticoagulantes orales de acción directa; CDI: cardiodesfibrilador implantable; TRC: terapia de resincronización cardíaca
Seguimiento y pronóstico alejado
La mediana de seguimiento (datos disponibles en 974 pacientes, el 97%) fue de 21,2 (RIC 16-25,6) meses; el estudio se cerró definitivamente para los pacientes aún en seguimiento el 20 de enero de 2021. La incidencia de la combinación MCV/HIC fue del 22,2% (incidencia anual del 12,8%); la de HIC del 16,9% (anual 9,8%); la de MCV del 11,5% (anual 6,6%) y la de MTC del 14,6% (anual 8,4%). No hubo diferencias significativas entre las tres categorías de FEVI. (Figura 2) En análisis multivariado, los predictores independientes del punto final compuesto de MCV/HIC fueron la edad, la CF III-IV, la internación previa por IC, el BRI, la presión arterial sistólica y el uso de diuréticos (Tabla 3). La MCV representó el 78% de las muertes en forma global; el 77% en la ICFER, el 82% en la ICFElr, pero solo el 65% en la ICFEP. El 20 de marzo de 2020 se declaró en Argentina el aislamiento social preventivo y obligatorio debido a la pandemia COVID-19. En seguimientos medianos de 17,6 y 4,4 meses antes y después de dicha fecha, la incidencia anualizada de MTV/HIC fue 13,2% y 11%, la de HIC 10,1% y 8,4%, la de MCV 6,5% y 7,2% y la de MTC 8,3% y 8,4% respectivamente. Ninguna de estas diferencias fue estadísticamente significativa.
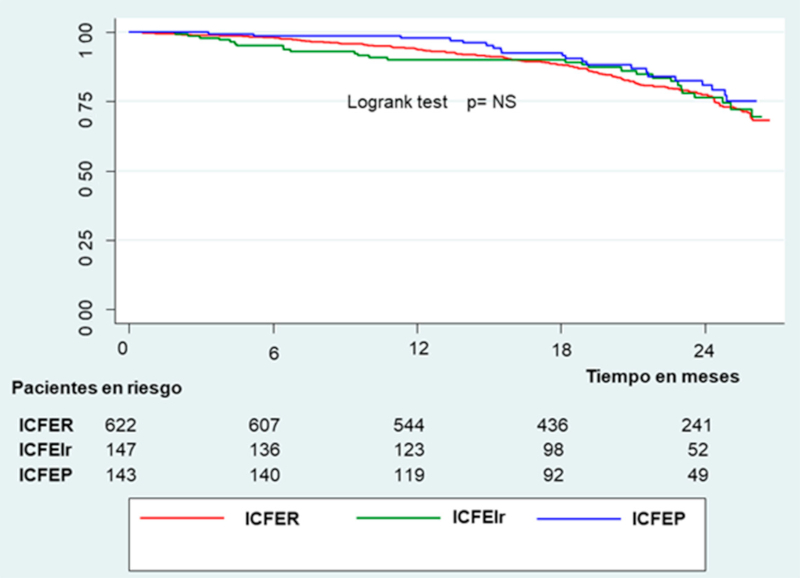
Fig. 2 Sobrevida libre de muerte cardiovascular /hospitalización por insuficiencia cardíaca según la categoría de FEVI
Tabla 3 Predictores independientes de muerte cardiovascular/ hospitalización por insuficiencia cardíaca.
| HR | IC 95% | p | |
|---|---|---|---|
| Edad (años) | 1,014 | 1,001-1,028 | 0,025 |
| CF III-IV | 1,998 | 1,471-2,713 | <0,001 |
| Internación previa por IC | 1,758 | 1,247-2,479 | 0,001 |
| Bloqueo de rama izquierda | 1,376 | 1,028-1,843 | 0,032 |
| TAS (mmHg) | 0,990 | 0,981-0,998 | 0,025 |
| Uso de diuréticos | 1,658 | 1,130-2,432 | 0,010 |
CF: clase funcional; IC: insuficiencia cardíaca; TAS: tensión arterial sistólica
DISCUSIÓN
El Registro OFFICE IC AR es el primero de ICC realizado conjuntamente por la SAC y la FAC, y el primero de ambas sociedades en tener datos de seguimiento alejado. En comparación con la cohorte argentina que participó del registro de la Sociedad Europea de Cardiología 2012-2013, la de OFFICE IC AR tuvo mayor prevalencia de hombres, similar prevalencia de CF I-II, y una edad casi 3 años mayor, coincidente con una FEVI algo más elevada (medianas de 35% vs 31%), con mayor presencia de comorbilidades. Hubo algunas diferencias en el tratamiento, con un uso ligeramente menor de BB y mayor de AA, y, lógicamente, la presencia de SV (el estudio PARADIGM-HF se publicó en 2014) 23. Las diferencias entre las 3 categorías de FEVI coinciden plenamente con las vistas en un metaanálisis de 12 estudios y 109 257 pacientes 24 que incluye entre otros al registro japonés CHART-225, el Registro europeo ESC-HF-LT 10, y un extenso registro sueco 26; así como lo reportado por el registro estadounidense PINNACLE 13. El punto en el que divergen los registros es en la proporción de cada una de las categorías de FEVI. Nuestro registro muestra notorio predominio de la ICFER (poco más de 2 de cada 3 pacientes); en este sentido se acerca al ESC-HF-LT (ICFER en el 59,8%) y difiere claramente de CHART-2 (21%), el registro sueco (54,8%) y el PINNACLE (45,4%). Este fenómeno podría explicarse porque amplia proporción de los médicos participantes eran especialistas en IC.
El registro confirma el uso casi universal del ecocardiograma en la valoración de los pacientes con ICC. Solo en un tercio de los casos se emplearon péptidos natriuréticos en la determinación diagnóstica o pronóstica. Debe tenerse en cuenta que la indicación de su uso era para el consenso SAC de 2016 IIa B, 21 y IIa C para la guía de la Sociedad Europea del mismo año. 27 De hecho, el consenso SAC planteaba su uso cuando hubiera dudas acerca del diagnóstico, severidad y pronóstico de la ICC. A la falta de una indicación imperativa debe sumarse la dificultad notable o directamente la imposibilidad de acceso al recurso en el contexto ambulatorio para gran parte de los médicos participantes (recordar que tres cuartas partes de los pacientes tenían ausencia de cobertura, o dependían de la Seguridad Social).
Llama la atención la elevada utilización de ANH, claramente indicados por las guías al momento de inicio del Registro en los pacientes con ICFER, no así en la ICFElr o la ICFEP. 21,27,28 El uso de triple terapia ANH en casi el 80% de los casos en la ICFER (Tabla 2) demuestra notable adhesión a las guías. En el registro estadounidense CHAMP-HF, 29 de 3518 pacientes con ICFER, contemporáneo al OFFICE IC AR, recibían BB el 66,8%, SV el 12,8%, SV, IECA o BRA el 72,1%, AA el 33,1% y menos del 25% triple terapia. Nuestras cifras se comparan muy ventajosamente con las citadas.
Pero, de igual modo, y más allá de las guías, cuando se trata de ICFEP, se usan en poco más del 80% BB, en casi el 80% IECA, BRA, e incluso a veces SV, en 48% AA, y en poco más de un tercio de los casos triple terapia. Este fenómeno no es exclusivo de nuestro país, se repite en otros registros, aunque con cifras algo menores. 9,10,15 Podemos en parte adjudicarlo a la presencia de comorbilidades muchas veces tratadas con ANH: hipertensión, diabetes, insuficiencia renal, sobre todo con microalbuminuria. 30,31 Es posible también que, frente a la falta de indicación de drogas específicas para tratar la ICFElr y la ICFEP los cardiólogos recurran, por analogía, a las efectivas en la ICFER.
Poco más de un cuarto de los pacientes con ICFER tenía un CDI, cifra significativamente menor que la correspondiente a pacientes semejantes del Registro ESC-LT-HF (57%), o el CHAMP-HF (42%), pero similar a la del registro español LINX. 11 Un análisis detallado del uso de CDI será motivo de una publicación específica.
Respecto del pronóstico, los pacientes de la cohorte argentina del Registro Europeo tuvieron peor evolución que los nuestros: una incidencia anual de MTC de 10,3%, y de HIC de 18,2%; expresión quizás de una FEVI menor, y de un tratamiento que desconocía el SV. Destaca en OFFICE IC AR la falta de diferencia en los diferentes puntos finales según la FEVI. Ahora bien, en todos los casos los desenlaces fueron algo menos incidentes en la ICFEP. Es posible que el uso casi universal de ANH en la ICFER haya mitigado el esperado peor pronóstico; es posible que el tamaño muestral haya reducido el poder para encontrar una diferencia. De hecho, en registros más cuantiosos 10,25 y en metaanálisis el pronóstico es peor para los pacientes con ICFER 24,32. Otro punto a destacar es que las incidencias anuales de HIC (9,8%); MCV (6,6%) y MTC (8,4%) no difirieron en demasía de las del Registro ESC-HF-LT (10,9%; 4,2% y 8,3% respectivamente), tal vez porque la proporción de las distintas categorías de FEVI no fue tan disímil. La diferente proporción de MCV según la FEVI expresa diferentes mecanismos puestos en juego. 33,34
Finalmente, los predictores independientes de MCV/HIC son los usuales. Los que hallamos han sido señalados en registros previos, y forman parte, alternativamente, de diferentes modelos pronósticos, entre ellos el derivado del estudio PARADIGM, 35 el calculador Barcelona Bio-HF 36 y el score MAGGIC. 37
Entre las fortalezas del Registro queremos resaltar que, por su carácter conjunto, su representación territorial es mayor que la de cualquier registro societario anterior; el seguimiento mediano de 21 meses con una tasa de pérdida de solo 3% da mayor certeza a los hallazgos. Respecto de las limitaciones, como toda iniciativa no basada en un reporte obligatorio de datos, depende de la voluntad de participar. El sesgo de inclusión es inevitable: la participación mayoritaria de integrantes de los Consejos de Insuficiencia Cardíaca hace que el tratamiento reportado y la evolución pueda ser mejor que los de aquellos pacientes no tratados por cardiólogos, o cardiólogos no especialistas en IC. La medición de péptidos natriuréticos no fue uniforme, pero eso es un fiel reflejo de la realidad. Respecto de la ínfima utilización de gliflozinas, baste recordar que incluso cuando el seguimiento concluyó, hacía muy pocos meses que se había publicado DAPA-HF, 38 y EMPEROR Reduced 39 no había visto la luz, e incluso era reciente la indicación perentoria de estas drogas en la diabetes con insuficiencia cardíaca. 40 Los últimos meses del seguimiento coincidieron con los primeros de la pandemia COVID 19; no tenemos indicios de que la misma haya influido en la evolución de nuestros pacientes. Pero, lógicamente, debemos tener en cuenta el corto período considerado, que el momento de mayor gravedad epidemiológica fue posterior al cierre del seguimiento, y que una investigación exhaustiva de la relación de la evolución con la pandemia no había sido prospectivamente definida.