Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de dermatología
versión On-line ISSN 1851-300X
Rev. argent. dermatol. v.89 n.4 Ciudad Autónoma de Buenos Aires oct./dic. 2008
Pustulosis exantemática aguda generalizada asociada a Epstein Barr. A propósito de un caso.
Acute generalized exanthematous pustulosis associated to Epstein Barr. A propose of a case.
A L Scaglione *, M Tellez **, A Guglielmone ***, C M Velázquez *** y V Dilsizian***
* Médica Concurrente. Servicio de Dermatología. Hospital Militar Central Dr. Cosme Argerich.
** Jefe Servicio de Dermatología. Hospital Militar Central Dr. Cosme Argerich.
*** Médicos de Planta. Servicio de Dermatología. Hospital Militar Central Dr. Cosme Argerich.
Hospital Militar Central Dr. Cosme Argerich. Av. Luis María Campos 726. Ciudad Autónoma de Buenos Aires.
e-mail: aldana_scaglione@hotmail.com
RESUMEN La pustulosis exantemática aguda generalizada (PEAG) es una rara afección de hipersensibilidad, inducida principalmente por drogas y se manifiesta por una erupción aguda de pústulas estériles, acompañada de fiebre, que regresa en pocos días luego de discontinuar el fármaco causante.
Se comunica el caso de una paciente de 23 años de edad, sin antecedentes de psoriasis que consulta por fiebre y una erupción pustulosa generalizada, asociada a la ingesta previa de amoxicilina y ácido clavulánico en el contexto de una mononucleosis infecciosa, con resolución espontánea del cuadro. El cultivo microbiológico no objetivó gérmenes patógenos.
PALABRAS CLAVE: Dermatosis pustulosa; Antibióticos; Asociación medicamentosa; Virus Epstein-Barr.
SUMMARY Acute generalized exanthematous pustulosis (AGEP) is a rare skin eruption most commonly caused by medications. It is characterized by an acute eruption of sterile pustules and it is accompanied by an episode of fever, which regresses a few days after discontinuation of the drug that caused the condition.
We report a case 23 year-old woman without history of psoriasis, that consults for fever and an acute generalized pustular eruption after amoxicillin, with clavulanic acid administration in a mononucleosis infection context, which resolved spontaneously. The microbiologic culture was negative for pathogenic germens.
KEY WORDS: Pustulose dermatosis; Antibiotics; Drug combination; Epstein-Barr virus.
INTRODUCCIÓN
El término pustulosis exantemática aguda generalizada (PEAG) fue introducido por Beylot y col en 1980, pero el primer autor en describir un caso de PEAG fue Macmillan en 1973 y lo llamó rash pustular generalizado inducido por drogas. Esta erupción de baja frecuencia y presentación aguda se caracteriza por una formación extensa de pústulas estériles no foliculares, que asientan sobre una base eritematoedematosa acompañada de fiebre y leucocitosis periférica, con resolución espontánea en pacientes sin antecedentes de psoriasis 1,2,3,4.
CASO CLÍNICO
Se presenta una paciente de 23 años que ingresa al Servicio de Urgencias por síndrome febril, 39°C, adenopatías axilares dolorosas y la presencia de un rash pustuloso en tronco, dorso, cara y región cefálica de 72 horas de evolución.
Refiere como antecedentes una faringoamigdalitis de una semana de evolución, tratada con amoxicilina en una primera etapa y luego amoxicilina junto a ácido clavulánico durante cuatro días, suspendido el día de ingreso hospitalario.
Antecedentes personales: quinta enfermedad, rubéola, varicela.
Examen físico: se observan múltiples pústulas no foliculares de 3 a 5 mm de diámetro sobre una base eritematoedematosa, que comprometen regiones anterior y posterior de tórax, sacro, nuca, cuero cabelludo y cara, agrupadas en regiones preesternal, sacro (Figs 1, 2, 3, 4 y 5). Pruriginosas. Las lesiones comenzaron en tórax anterior y luego se extendieron a regiones descriptas, dejando erosiones en cara interna de mama derecha y algunas costras en cara (Figs 5 y 6).

Fig 1: vista panorámica de múltiples pústulas que asientan sobre una base eritematosa, algunas de ellas dispersas por toda la región del tronco posterior y otras agrupadas en regiones dorsal y sacra.

Fig 2: se observan múltiples pústulas sobre una base eritematosa en región de escote y mamaria.

Fig 3: se pueden ver en detalle las características pústulas, con una distribución herpetiforme en región sacra.
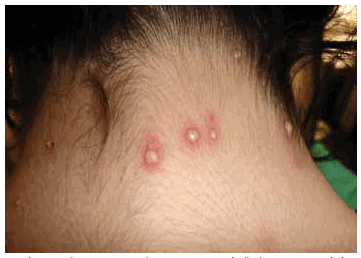
Figs 4 y 5: se observa el compromiso de nuca, cuero cabelludo y cara por dichas pústulas.
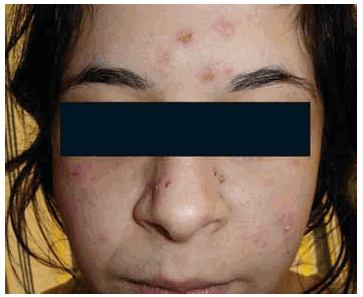
Fig 5: se aprecian lesiones costrosas en región frontal y nasal.

Fig 6: se visualiza en detalle el agrupamiento de dichas pústulas, acompañado de erosiones en mama derecha.
A nivel mucosa oral: presenta dos lesiones aftoides.
Exámenes complementarios:
Analítica general al ingreso: glóbulos blancos 16.900/mm3: neutrofilos: 79 %,
Hto: 35%, vsg: 85. En la evolución: glóbulos blancos 19.100/mm3: neutrofilos: 84.9%, Hto: 31%.
Se le realizaron serologías para hepatitis A, B, C, HIV no reactivas.
VVZ IgM negativo IgG positivo 1/80.
EBV IgM positivo IgG positivo 1/320.
ASTO: 252.
Rx tx: sin alteraciones.
Urocultivo: flora polimicrobiana. Hemocultivos: negativos.
Hisopado fauces: flora habitual. Cultivo: negativo.
Examen directo de pústula: hematíes 5-10 x campo, blancos > 25 x campo: 77% PMN (escasos piocitos). Cultivo: negativo para gérmenes patógenos.
Histopatología: dermatitis inespecífica, focalmente abcedada.
La paciente evolucionó favorablemente con remisión completa de las lesiones y normalización de parámetros de laboratorio, por lo que fue dada de alta al octavo día de su internación.
Los hallazgos clínicos, evolutivos e histopatológicos en esta paciente se ajustaron a las características que se describen en la PEAG.
El interés del caso es presentar una patología de escasa frecuencia, producida por un antibiótico de uso frecuente asociado a la infección del virus Epstein- Barr.
COMENTARIOS
La pustulosis exantemática aguda generalizada se engloba dentro de las pustulosis amicrobianas, término que hace referencia a un grupo de entidades con multitud de pústulas estériles, de inicio agudo, resolución rápida y autolimitada; comienzan en cara y flexuras de forma simétrica y suelen estar desencadenadas por fármacos o infecciones, fundamentalmente víricas 5.
La tasa de incidencia estimada es cercana de 1 a 5 casos por millón, en un año. Se desarrolla muy rápidamente un eritema difuso precedido por la sensación de prurito o ardor 6. Sobre este eritema aparecen con posterioridad docenas a cientos de pústulas no foliculares, de contenido estéril. La confluencia de las mismas puede simular el signo de Nikolsky y confundirse con la necrólisis epidérmica tóxica 6,7.
Se ha reportado linfadenopatía en algunos casos y ligera elevación de transaminasas, sin hallar compromiso en otros órganos. Este hecho permite diferenciar a la PEAG del síndrome de hipersensibilidad, que se presenta asociado al uso de anticonvulsivantes 8.
La etiología de la PEAG es en primer lugar medicamentosa entre las que se destacan antibióticos: aminopenicilinas, macrólidos; AINES, antimicóticos, bloqueantes de canales de calcio, carbamacepina. Pero también en un bajo porcentaje se atribuiría a infecciones virales: parvovirus B19, coksackie B4 y A9, Epstein-Barr; reacción de hipersensibilidad al mercurio 6,8,9 inclusive picaduras de arañas 10.
Algunos autores, sin embargo, consideran que la etiología de la PEAG se determinaría por una infección de tipo viral, siendo el rash pustuloso una sintomatología ligada a la infección más que al medicamento administrado 11.
Una explicación alternativa consiste en que los antibióticos precipitarían el rash de una infección viral no identificada. Esta hipótesis es posiblemente inapropiada en la mitad de los casos, en los que los antibióticos se han administrado como profilaxis de infecciones bacterianas o infecciones cutáneas localizadas 12. Se podría generalizar su etiopatogenia a un foco séptico medicado.
El intervalo entre la administración de la droga y el comienzo de la erupción varía desde pocas horas a días, hasta tres semanas inclusive 6. Teniendo en cuenta la diferencia existente entre los antibióticos (media 2,5 días) y los demás fármacos (media 18 días), el corto intervalo con los antibióticos reflejaría el alto número de pacientes con sensibilidad previa conocida o no a la penicilina. Las reacciones tempranas representarían un fenómeno de rellamada, mientras que las tardías podrían deberse a una sensibilización primaria 13.
La fisiopatogenia es desconocida, clásicamente es clasificada como una reacción inmunológica de tipo III con complejos circulantes y vasculitis dérmica, pero la positividad de la prueba del parche en algunos casos está a favor de un tipo IV de reacción inmunológica, con espongiosis y exocitosis 9.
En la histopatología se observan pústulas intraepidérmicas o subcórneas espongióticas asociadas a edema dérmico, vasculitis, infiltrado perivascular de eosinófilos, neutrófilos y necrosis focal de queratinocitos 14,15. La inmunofluorescencia es negativa 15.
Entre los diagnósticos diferenciales deben considerarse: psoriasis pustulosa, pustulosis generalizada aguda postestreptocóccica, impétigo herpetiforme, dermatosis pustulosa subcórnea, necrolisis epidérmica tóxica, eritema multiforme, reacciones acneiformes, exantemas virales 3,6,9,16.
No es necesario iniciar tratamiento ya que sería suficiente con retirar la causa desencadenante y aplicar terapéutica sintomática 9,16. Puede resultar eficaz el uso de sulfonas: la dapsona 100-150 mg/día resulta de utilidad recordando que en este cuadro hay neutrófilos. También es útil la pentoxifilina por vía endovenosa y en dosis de 1-3 gramos, ya que inhibe la acción del TNF, el cual se encuentra aumentado. Puede emplearse hidrocortisona 16.
1. Britschgi M, Steiner UC y col. T-cell involvement in drug-induced acute generalized exanthematous pustulosis. J Clin Invest 2001; 107 (11): 1433-1441. [ Links ]
2. Macmillan AL. Generalized pustular drug rash. Dermatologica (Basel) 1973; 146: 285-291. [ Links ]
3. Beylot C, Biulac P y Doutre MS. Pustuloses exanthématiques aigues généralisées. A propos de 4 cas. Ann Derm Vénéreol 1980; 107: 37-48. [ Links ]
4. Beylot C, Doutre MS y Beylot-Barry M. Acute generalized exanthematous pustulosis. Semin Cut Med Surg 1996; 15: 244-249. [ Links ]
5. Mallo S, Fernández E. y col. Pustulosis aguda exantemática generalizada: aportación de dos casos. Med Cut Iber Lat Am 2003; 31 (4): 246-251. [ Links ]
6. Sidoroff A y Halevy S. Acute generalized exanthematous pustulosis (AGEP). A clinical reaction pattern. J Cutan Pathol 2001; 28: 113-119. [ Links ]
7. Lin JH, Sep HM y col. Acute generalized exanthematous pustulosis with erythema multiforme-like lesions. Eur J Dermatol 2002; 12: 475-478. [ Links ]
8. Kleier RS y Breneman MD. Pustulización generalizada como manifestación del síndrome de hipersensibilidad a anticonvulsivantes. Arch Dermatol 1991; 127: 1361- 1364. [ Links ]
9. Vigliolia PA. Dematosis neutrofílicas. Act Terap Dermatol 2003; 26: 72. [ Links ]
10. Davidovici BB, Pavel D, Cagnano E y col. EuroScar; RegiScar study group. Acute generalized exanthematous pustulosis following a spider bite: report of 3 cases. J Am Acad Dermatol 2006; 55 (3): 525-529. [ Links ]
11. Rouchouse B, Bonnefoy M y col. Acute generalized exanthematous pustular dermatitis and viral infection. Dermatologica 1986; 173: 180-184. [ Links ]
12. Serra-Baldrich E y Tribó Boixareu MJ. Pustulosis exantemática aguda generalizada. Act Dermatol 1997; 7: 511-515. [ Links ]
13. Plantin P, Piette F, Le Roy JP y col. Toxicodermies exauthémetiques et pustuleuses: à propos de 6 cas, revue de la litérature. Rech Dermatol 1988; 1: 385- 394. [ Links ]
14. Roujeau JC, Biulac-Sage P, Bouseaur C y col. Acute generalized exanthematous pustulosis. Analysis of 63 cases. Arch Derm 1991; 127: 1333-1338. [ Links ]
15. McKee PH, Calonje JE y Granter SR Editores. Pathology of the Skin. Tercera Edición. Mosby. Philadelphia. Estados Unidos de Norteamérica. 2005; 154-155, 205, 212-213, 651-652. [ Links ]
16. Moreno J. PEA XIV CILAD. Málaga. España. 1999. [ Links ]














