Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de dermatología
versión On-line ISSN 1851-300X
Rev. argent. dermatol. v.91 n.1 Ciudad Autónoma de Buenos Aires ene./mar. 2010
ARTÍCULOS ORIGINALES
Sarna humana: el ácaro y sus circunstancias
Human Scabies: The Mite And Its Circumstances
GM D'Atri *, ME Candiz **, MS Lois *** y EJ Restifo ****
* Médica Dermatóloga. Instructora de Residentes.
** Médica Residente de 3º Año.
*** Médica Concurrente de 3º Año.
**** Docente Autorizado de Dermatología.
Servicio de Dermatología. Hospital "Francisco J. Muñiz". Uspallata 2272 (1282) – Ciudad Autónoma de Buenos Aires.
e-mail: gisedatri@yahoo.com.ar
RESUMEN
La sarna humana, dermatosis milenaria, nos sigue sorprendiendo en la actualidad por su capacidad para producir diversas manifestaciones clínicas, cuyo reconocimiento puede ser dificultoso para el clínico generalista y aún para el dermatólogo experimentado.
Es una enfermedad frecuente, cuyas manifestaciones dependen del delicado interjuego que existe entre el huésped, el parásito y el medio ambiente.
Realizamos una descripción de variedades poco frecuentes de escabiosis y la ilustramos a través de nueve casos.
PALABRAS CLAVES: Escabiosis Humana; Sarcoptes Scabiei.
SUMMARY
At the present time, human scabies, millenarian disease, surprised us because of its ability to produce diverse clinical manifestations, whose recognition still can be difficult for clinical and for the experienced dermatologist.
It is a common disease, whose clinical expression depends on the delicate interplay between the host, the parasite and the environment.
We present a description of rare varietes of scabies, illustrated with nine clinical cases.
Key words: Human Scabies; Sarcoptes Scabiei.
Introducción
Una enfermedad milenaria, de las primeras descritas en el mundo antiguo, quizá tan antigua como la humanidad misma 1, sigue sorprendiendo en la actualidad por su capacidad para producir una gran diversidad de manifestaciones clínicas, muchas de ellas atípicas, cuyo reconocimiento puede ser dificultoso para el clínico generalista y aún para el dermatólogo experimentado 1
OBJETIVOS
A continuación damos a conocer nueve pacientes con variedades poco frecuentes de escabiosis, a fin de valorar su polimorfismo clínico, con su correlación histopatológica y estudio de enfermedades asociadas en los casos severos, observados en el Servicio de Dermatología del Hospital Francisco J. Muñiz durante el período comprendido entre fines de 1989 y principios de 2009.
Casos clínicos
Caso Clínico 1
Varón de 44 años, con antecedentes de síndrome de Down y TBC miliar hace cuatro años, consulta por una dermatosis generalizada, polimorfa y pruriginosa.
Examen físico: eritrodermia. En el cuero cabelludo (con interrupción en el límite de implantación pilosa), región supraciliar y pabellones auriculares se destaca la presencia de abundantes escamocostras secas, blanco-amarillentas (Fig 1).
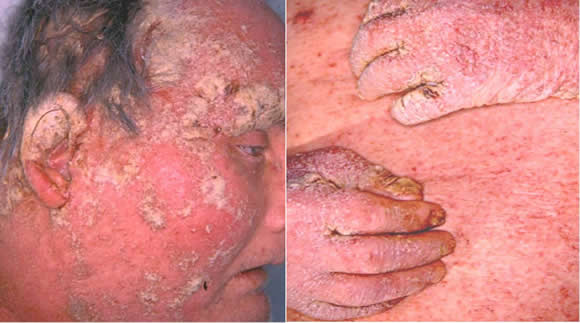
Figura 1: Sarna anérgica. Eritrodermia.
En toda la extensión del tronco y los cuatro miembros podemos observar la confluencia de numerosas pápulas eritematosas, muchas de ellas coronadas por vesículas excoriadas que dejan escasas áreas de piel sana (Fig 1). Pero es en la región distal de los miembros donde la dermatosis alcanza su máxima expresión, principalmente en el primer espacio interdigital de ambas manos, donde se aprecian escamocostras de considerable grosor, blanco-amarillentas, de aspecto yesoso y poroso. En el primer espacio interdigital de pies se repite el fenómeno, verdadero "intertrigo acariano" (Fig 2).
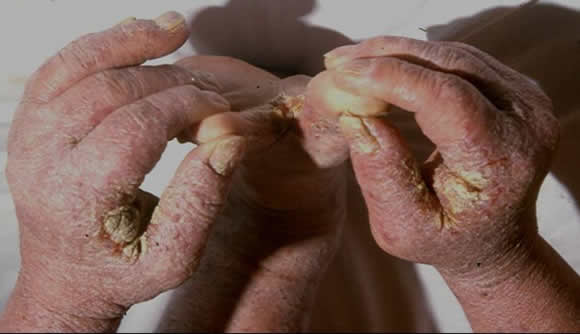
Figura 2: "Intertrigos acarianos".
Exámenes complementarios: laboratorio: eosinofilia (10%), VSG 28 mm/1ºh. PPD: (-). Escarificación de piel de área intertriginosa y uñas: abundantes Sarcoptes scabiei. Histopatología: túneles labrados en capa córnea con material acariano (Fig 3).

Figura 3: Histopatología: túneles en capa córnea con material acariano.
Tratamiento: shampoo a base de lindano 1%; luego bálsamo de Perú al 20% con cura oclusiva a nivel ungueal por diez días, de evolución favorable y desprendimiento completo de escamocostras a las 72 hs.
Caso Clínico 2
Lactante de 4 meses, desnutrido, que consulta por dermatosis pruriginosa generalizada e irritabilidad de dos meses de evolución; interpretada y tratada como dermatitis seborreica.
Examen físico: profusión de lesiones en polo cefálico, tronco y extremidades. Llama rápidamente la atención la presencia de abundantes escamocostras blanco-grisáceas, que ocupan la totalidad del cuero cabelludo dispuestas a modo de casco. En el resto del tegumento, la dermatosis cambia su aspecto y adopta un carácter papuloso.
El cuadro a través de un examen parcial podría evocar una dermatitis seborreica extendida; pero la repetición de escamocostras similares, fuera del alcance de esta patología como la eminencia hipotenar y quinto dedo de manos, asociados a intenso prurito, exceden a tal dermatosis y generan el de una acariosis (Fig 4).

Figura 4: Sarna anérgica en el lactante.
Se examinó a la madre y a la abuela que lo acompañaban y se verificó que padecían sarna vulgar.
Exámenes complementarios: laboratorio: anemia, hipoproteinemia. Escarificación de escamas de cuero cabelludo, mano y subungueal: numerosos Sarcoptes scabiei en todas sus formas.
Tratamiento: azufre precipitado al 5% por siete días más biberón suplementario. Evolución favorable, aumento de peso, sueño normal, curación de sarna.
Caso Clínico 3
Mujer de 20 años, con antecedentes de síndrome de Down, consulta por dermatosis generalizada, intensamente pruriginosa, de doce meses de evolución. Reside en área inundada, motivo por el cual los padres demoran la consulta al centro de salud.
Examen físico: dermatosis generalizada. En cuero cabelludo, gruesas escamocostras atravesadas por cabellos sanos que no cedían a la tracción, fácilmente pulverizables que conforman una "pseudotiña acariana"(Fig 5). La dermatosis afecta los pabellones auriculares y penetra el conducto auditivo externo, conformando una verdadera "otitis acariana"(Fig 5). En miembros, formaciones escamocostrosas amarillo-grisáseas, compactas, que adquieren un considerable grosor, porosas, de superficie fisurada y duras al tacto (Fig 6). El resto del tegumento toma un aspecto ictiosiforme.
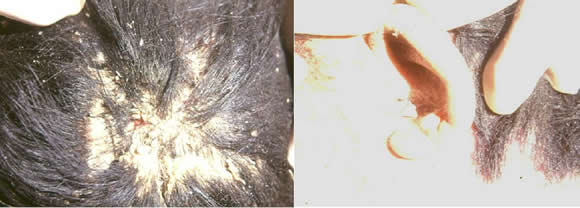
Figura 5: "Pseudotiña acariana". "Otitis acariana"

Figura 6: Escamocostras gruesas, fisuradas.
Exámenes complementarios: laboratorio: VSG: 75 mm/1ºh, eosinofilia (11%). Escarificación de escamas: innumerables Sarcoptes scabiei en todas sus formas. Histopatología: epitelio pseudohiperplásico con túneles conteniendo material acariano en su interior.
Tratamiento: shampoo a base de lindano + bálsamo del Perú 20% en vaselina por siete días. Evolución favorable.
Caso Clínico 4
Mujer de 51 años, psicótica, desnutrida, con antecedentes de psoriasis de treinta años de evolución que cumple tratamiento en forma irregular, en oportunidades con metotrexate. Se interna por eritrodermia intensamente pruriginosa.
Examen físico: eritrodermia psoriásica, con diversos grados de descamación. En cuero cabelludo las lesiones sobrepasan el límite de implantación pilosa, pero las escamas adoptan un aspecto particular, perdiendo las características psoriásicas típicas y son reemplazadas por escamocostras grisáceas, porosas, secas, ásperas al tacto, fácilmente pulverizables. Dichas lesiones no cumplen con los preceptos del raspado metódico y son intensamente pruriginosas (Fig 7).

Figura 7: Psoriasis + escabiosis.
Exámenes complementarios: laboratorio: eosinofilia (24%). Escarificación de las lesiones: numerosos Sarcoptes scabiei.
La paciente con trastorno psiquiátrico se retira del hospital sin completar tratamiento y aparece brote de escabiosis en la sala de internación.
Caso Clínico 5
Varón de 21 años, oriundo de Chaco, enolista, consulta por dermatosis de seis meses de evolución, que comienza con lesiones escamosas en manos, que posteriormente se generalizan, agregando adenopatías. Fue diagnosticado correctamente en su pueblo pero es derivado a nuestro servicio por falta de respuesta al tratamiento.
Examen físico: paciente adelgazado, hepatoesplenomegalia. Eritrodermia, con respeto de cara a excepción de las cejas, que están delineadas por escamas secas y pulverizables. En tronco y miembros es donde la dermatosis toma identidad. Allí se visualizan escamocostras porosas, secas, con coloración yesosa, distribuidas principalmente en pliegues axilares anteriores, espacios interdigitales y rodillas (Fig 8). En pene, se destaca la presencia de excrecencias de material córneo condensado, que evocan condilomas acuminados, constituyendo "pseudocondilomas acarianos"(Fig 9). Completan el cuadro, adenopatías de 2-3 cm en cuello, axilas e ingles, móviles, levemente induradas.

Figura 8: Eritrodermia. Escamocostras "en rodillera". Grandes adenopatías.

Figura 9: "Pseudocondilomas acarianos".
Exámenes complementarios: laboratorio: anemia, GB: 25300 (eo: 86%). VSG 67 mm/1ºh. Examen parasitológico materia fecal: (-). Escarificación: abundantes Sarcoptes scabiei.
Las adenopatías significativas, la hepatoesplenomegalia, pérdida de peso y leucocitosis marcada obligaron a buscar hemopatía, la que fue descartada. Histopatología de adenopatía: ganglio con infiltración de eosinófilos.
Tratamiento: shampoo a base de lindano, bálsamo de Perú al 20%. Evolución favorable, con desaparición de la hepatoesplenomegalia, los ganglios recobran su tamaño normal y descenso paulatino de la eosinofilia.
Caso Clínico 6
Mujer de 18 años, adicta a drogas inhalatorias y EV, HIV +, consulta por dermatosis sumamente pruriginosa de dos meses de evolución.
Examen físico: dermatosis confinada a tronco y miembros. Llama rápidamente la atención la configuración en placa de las lesiones de mamas y axilas, sobre todo de estas últimas, donde ocupan la totalidad de ambos huecos. Allí las lesiones tienden a hacerse vegetantes y rezuman material seropurulento (Fig 10). En mamas, precisamente en areolas y pezones, las lesiones son eccematoides con escamocostras secas y se rodean de numerosas lesiones satélites, en forma de micropústulas y vesículas (Fig 10). Estos signos junto con el ardor y prurito que ocasionan, hacen intolerable este padecimiento.

Figura 10: Lesiones en placa a nivel de mamas y axilas.
Exámenes complementarios: laboratorio: anemia. Escarificación de piel: Sarcoptes scabiei. Histopatología: túnel en capa córnea con contenido acariano.
Tratamiento: bálsamo de Perú. Evolución favorable.
Caso Clínico 7
Varón de 55 años, sin antecedentes patológicos, consulta por dermatosis de un mes de evolución, con lesiones mínimas en tronco y miembros superiores; recibe tratamiento con antihistamínicos y esteroides locales. Evoluciona con alivio sintomático al momento de la aplicación del tratamiento local, pero con empeoramiento y aparición de lesiones nuevas al suspenderlo. Por esta razón continúa colocándolos, hasta que agrega lesiones persistentes en el área genital, por lo que consulta.
Examen físico: en pene y escroto se observan numerosas pápulas pequeñas, redondeadas, eritematosas, que producen prurito intolerable que dificulta el sueño (Fig 11).

Figura 11: Sarna nodular. Pápulas pruriginosas en pene.
Histopatología: abundante infiltrado inflamatorio en dermis, constituido principalmente por linfocitos, aislados histiocitos, eosinófilos y plasmocitos, que se disponen en reguero recordando al linfoma, "pseudolinfoma acariano" (Fig 12).
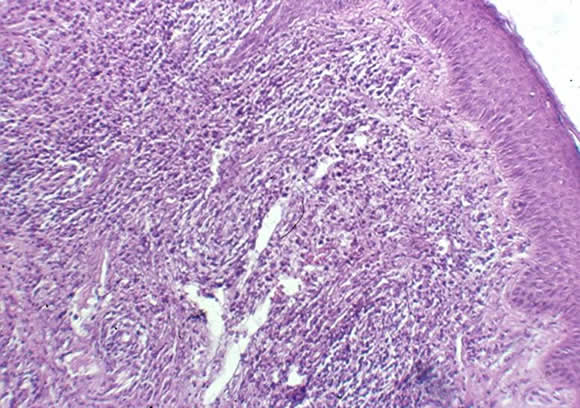
Figura 12: Histopatología: "pseudolinfoma acariano"
Tratamiento: permetrina 5%, días 1, 5 y 10; esteroides locales en pápulas genitales. Evolución favorable.
Caso Clínico 8
Paciente de 6 meses, previamente sano; consulta por dermatosis pruriginosa de tres semanas de evolución que se inicia a nivel de muñeca derecha con pápulas eritematosas. A los pocos días, se suman lesiones en brazos y axilas.
Examen físico: gran cantidad de nódulos persistentes, de distintos tamaños, tonalidad eritematosa y consistencia firme, pruriginosos, localizados principalmente en axilas y miembros superiores (Fig 13).
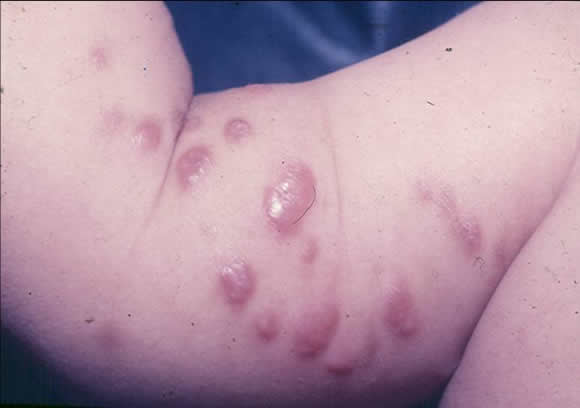
Figura 13: Sarna nodular en lactante.
Tratamiento: permetrina al 5% en tres aplicaciones incluyendo a todo el grupo conviviente. Hidroxicina 2 mg/kg/día tres veces por día por el prurito intenso. Aplicación diaria de mometasona crema en los nódulos. Evolución favorable.
Caso Clínico 9
Niña de 12 años, sin antecedentes patológicos, quien consulta por dermatosis polimorfa pruriginosa de seis meses de evolución, que recibió tratamiento con antihistamínicos y esteroides locales, con evolución tórpida.
Examen físico: numerosas micropápulas eritematosas y vesículas perladas agrupadas y dispuestas en forma radiada en la región periumbilical. En la vecindad de las mismas se hallan lesiones urticariformes que alternan con trazos lineales y curvilíneos, filiformes, eritematosos, compatibles con túneles acarianos (Fig 14). En caras anteriores de muñecas y antebrazos, se destaca la presencia de trayectos sinuosos rojizos, muy inflamatorios, de un grosor mucho mayor a los anteriormente descritos que recuerdan a la larva migrans, "pseudo larva migrans" (Fig 15).
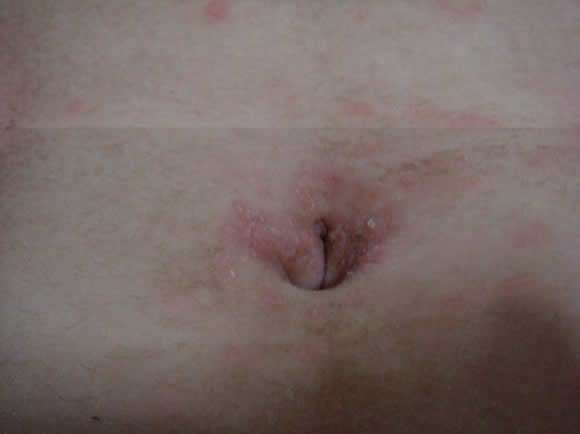
Figura 14: Túneles acarianos periumbilicales.
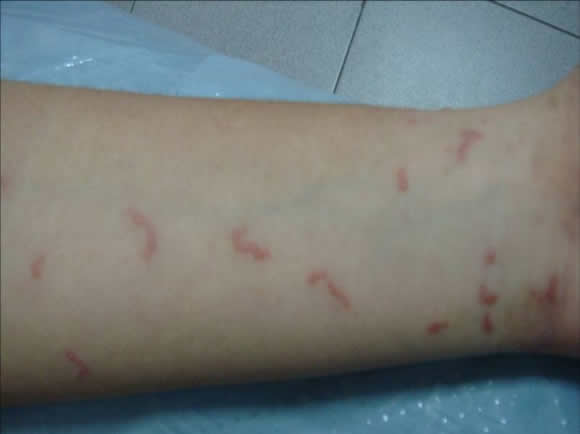
Figura 15: "Pseudo larva migrans".
Histopatología: túnel abandonado.
Tratamiento: permetrina 5%, tres aplicaciones. Tratamiento a convivientes. Evolución favorable, con hiperpigmentación posinflamatoria de los surcos acarianos gigantes.
CONCLUSIONES
Una vez más y al igual que en otras enfermedades infecciosas, la expresión clínica de la enfermedad depende del delicado interjuego que existe entre el huésped, el parásito y el ambiente que los rodea.
Proponemos analizar a esta entidad como un espectro. En un extremo, de baja resistencia y mala inmunidad, la sarna costrosa, noruega o anérgica; en el otro extremo y teniendo en cuenta que si hay una sarna anérgica es porque debe haber una hiperérgica, la sarna nodular; a mitad de camino entre ambas, las formas intermedias o transicionales (por lejos las más frecuentes) donde ubicaríamos a la sarna vulgar clásica 2 (Fig 16).
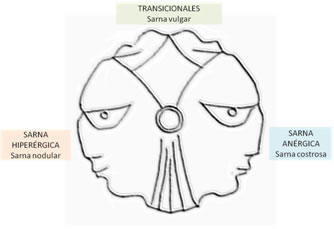
Figura 16: Espectro.
Recalcamos que la sarna costrosa tiene como signo clínico capital a la escamocostra yesosa, porosa,2,3,4 con aspecto de cemento seco. Sin importar su magnitud, su sola presencia es diagnóstica de esta variedad y siempre indica un estado mórbido subyacente que la condiciona 2 (síndrome de Down, extremos de la vida, desnutrición, enolismo, inmunosupresión por fármacos, enfermedad neurológica, infección por HIV, neoplasias, etc.), aunque el cuadro no sea exuberante. En los individuos inmunocompetentes, la sarna puede perpetuarse, impetiginizarse, eccematizarse pero virtualmente nunca desarrollan este tipo de lesión. 2 Con este concepto, no esperamos ver un cuadro florido para diagnosticar la sarna oportunista o anérgica. Mantenemos el nombre histórico de sarna noruega para designar sí, los casos profusos y extendidos que recuerden la sarna descrita por Danielsen 2 en 1844 3 y bautizada por Hebra 2 ocho años más tarde. Esta forma es responsable de epidemias 5 de sarna en un medio hospitalario 6 y extrahospitalario. Resaltamos además, los caracteres clínicos peculiares que puede adoptar esta modalidad clínica: intertrigo acariano, pseudotiña, otitis, pseudocondiloma, 2 que pueden suscitar dificultades diagnósticas. 7,10
La sarna nodular representa una forma de respuesta inmunológica exagerada, evidenciada por el rico infiltrado linfocitario que puede llegar a ser indistinguible de los linfomas cutáneos. Por ello, recalcamos la importancia de orientar al dermopatólogo. Esta variedad de escabiosis en lactantes es mucho menos frecuente que la forma pápulovesiculosa, su diagnóstico puede ser dificultoso e incluso confundirse con histiocitosis. 8,9 De hecho, cabe mencionar que existen casos reportados que presentan histología e inmunomarcación compatible con este cuadro, los que fueron tratados como tal (quimioterápicos), con evolución tórpida, que retrogradaron con la aplicación de acaricidas. 9 De allí la importancia de su reconocimiento.
Para finalizar, hasta la sarna vulgar clásica puede mostrar formas inusuales, como nuestro caso de la niña con túneles gigantes, que recuerdan a la larva migrans cutánea.
Si bien las teorías médicas hicieron olvidar a la ciencia durante siglos el origen parasitario de la sarna, 1 es de nuestro interés reivindicar lo sucedido difundiendo y aportando nuevos casos, para aumentar nuestro conocimiento sobre esta patología tan prevalente y evitar así los riesgos que pueden conllevar los posibles errores diagnósticos.
1. Guillot CF. Biografía casi entretenida de la sarna. Cuadernos de Historia de la Medicina Cutánea 1. Buenos Aires. Argentina. 1961; 7-29. [ Links ]
2. Restifo EJ. Sarna Humana. Tesis de Doctorado en Medicina. Universidad de Buenos Aires. Facultad de Medicina. 1989. [ Links ]
3. Borda JM. Sarna Humana. Arch Argent Dermat 1954; IV (2): 101-133. [ Links ]
4. Borda JM. Sarna Humana. Arch Argent Dermat 1954; IV (3): 255-286. [ Links ]
5. Mellanby K. The transmission of scabies. Br Med J 1941; 2: 405-406. [ Links ]
6. Vorou R, Remoudaki HD, Maltezou HC. Nosocomial scabies. J Hosp Infec 2007; 65 (1): 9-14. [ Links ]
7. Walton SF, Currie BJ. Problems in diagnosing scabies, a global disease in human and animal populations. Clin Microbiol Rev 2007; 20 (2): 268-279. [ Links ]
8. Murillo CJ, García Arumi RM, Hernández JV, Huguet P, Macía J, Mieras C. Escabiosis versus histiocitosis X: posible error diagnóstico. An Esp Pediatr 1984; 20 (2): 121-125. [ Links ]
9. Burch JM, Krol A, Weston WL. Sarcoptes scabiei infestation misdiagnosed and treated as Langerhans cell histiocytosis. Pediatr Dermatol 2004; 21 (1): 58-62. [ Links ]
10. Restifo EJ. Breves apuntes sobre sarna. Rev Argent Dermatol 2003; 84 (4): 224-227. [ Links ]














