INTRODUCCIÓN
El granuloma anular (GA) es una dermatosis inflamatoria crónica, de carácter benigno y etiologíaincierta, descripta por primera vez por T. Colcott Fox en 1895. Luego Radcliff y Crocker, en 1902, la consideraron como una entidad clínica específica y la denominaron granuloma anular. , Es una entidad que predomina en niños y adultos jóvenes, sin predilección de raza.Afecta principalmente al sexo femenino en una relación 2:1.2 Si bien la fisiopatología aún es indeterminada, se ha sugerido una base inmunológicade hipersensibilidad retardada tipo IV a un antígeno desconocido.1,3,4 Se destacan cuatro formas de presentación clínica: GA localizado (80% de los casos), GA generalizado (menos del 15%), GA perforante (aproximadamente 5%) y GA profundo, subcutáneo o nodular.3 Además, se han descripto variantes morfológicas atípicas, como GA en placa, dedisposición lineal y maculoso.3 El diagnóstico de dicha entidad se realiza a partir del cuadro clínico, y éste, habitualmente, no suele ser un reto. Pero en pacientes con lesiones atípicas, como en el caso reportado, GA generalizado, y ante duda diagnóstica, se requiere el estudio histopatológico para arribar al diagnóstico definitivo.
PRESENTACIÓN DEL CASO
Paciente masculino de 41 años de edad, oriundo de Paraguay y sin antecedentes personales ni familiares de importancia. Consultó por cuadro clínico dedermatosis en ambos miembros superiores, levemente pruriginosa, de 4 meses de evolución. Al examen físico se observópaciente con fototipo IV;en él se destacaron4 placas eritematosas, levemente infiltradas, en miembro superior derechoy 3 de menor tamaño en miembro superior izquierdo, de aproximadamente 2cm de diámetro y 1cm de diámetro, respectivamente (Figuras 1 y 2). El paciente refería un leve prurito ocasional sin ningún otro síntoma asociado. Las pruebas desensibilidad táctil, térmica y dolorosa se mantuvieron conservadas.
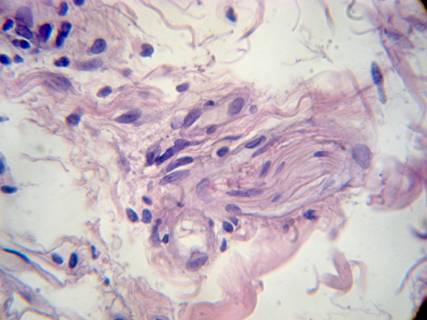
Se realizó hemograma completo, hepatograma, lipidograma, serologías (HIV, VDRL, HVB, HVC), perfil tiroideo y orina completa. Exámenes sin particularidades. Se realizó, además, biopsia de piel de cara interna de antebrazo derecho. Al examen microscópico con tinción de Hematoxilina-Eosina (H-E) se observó:fragmento cutáneo con discreto edema dérmico, con focos de necrosis colágena difusa, intersticial con compromiso de toda la dermis, incluyendo pequeño foco hipodérmico. Se observaron, a ese nivel, áreas de mucina e infiltrado linfohistiocitario con algunos mastocitos. Se realizó técnica de ZiehlNeelsen, la que resultó negativa para bacilos ácido alcohol resistente (BAAR). Con la clínica y la histopatología se confirmó el diagnóstico de Granuloma Anular patrón intersticial.
El paciente inicialmente fue tratado con corticoesteroide en crema de alta potencia:Clobetasol0,05% oclusivo,una vez al día por 10 días,más medidasgenerales. Debido a la persistencia de las lesiones y la necesidad de realizar tratamiento de parte del paciente, se instauró tratamiento con antihistamínico combinado con corticoide (Betametasona - Desloratadina), 1 comprimido por día por 7 días, y emolientes, con mejoría leve-moderada de la infiltración de las lesiones y el prurito acompañante.
DISCUSIÓN
El Granuloma anular es una patología exclusiva de la piel, de tipo inflamatoria, evolución crónica y de curso benigno. La fisiopatologíaes desconocida, pero se ha sugerido una base inmunológicade hipersensibilidad.3 Se ha descripto una predisposición genéticay asociación con el HLA-BW35 y HLA-A29 en las formas generalizadas.1,3,4 Una de lashipótesis señala como responsables a los queratinocitos, melanocitos y células de Langerhansque, estimulando células inflamatorias, iniciarían un proceso de depósito de proteínas de la matriz extracelular, con lo que aumentaríala expresión de colágeno tipo 16,metaloproteinasas de la matriz mediante macrófagos y fibroblastos, degeneración de fibras elásticas y fagocitosis de material elastótico.5 En cuanto a los posibles factores predisponentesse mencionanagentes infecciosos (Epstein Barr, HIV, HVB y VHC, TBC), pruebas cutáneas de la tuberculina, picaduras de insectos, traumatismos, exposición solar y vacunaciones (BCG, difteria, tétanos, HVB). También se ha vinculado su aparición a la exposición solar, PUVA y a algunas drogas. La patología se ha visto asociada en algunos casos a Diabetes Miellitus tipo I, Tiroiditis, Hipotiroidismo, Adenoma tiroideo, Neoplasias sólidas o hematológicas ySarcoidosis. 2,3 El GA localizado es la forma clínica más frecuente. Suele presentarse en niños y adultos jóvenes. La dermatosis se caracteriza por presentar pápulas que confluyen conformando placas de hasta 5 cm de diámetro, de periferia elevada y centro deprimido, con patrón anular o circinado, de color piel normal, ligeramente eritematosas o violáceas. Las lesiones suelen ser numerosas, simétricas y asintomáticas o asociadas a un leve prurito. No presenta afectación de otros órganos. 2, La localizaciónes preferentemente en zonas distales de miembros, superficie extensora de antebrazo, codo y rodilla.2 Generalmente las lesiones tienden a la autoresolución en meses o pocos años, pero en el 40% de los pacientessuelerecurrir.3
El diagnóstico de dicha entidad se realiza a partir del cuadro clínico. Sólo en dudas diagnósticas se realizará la tomade biopsia. Desde el punto de vista histológico, el GA es una dermatosis inflamatoria granulomatosa. Se caracteriza por alteración focal del colágeno y fibras elásticas, depósitos de mucina e infiltrado linfohistiocíticoperivascular e intersticial.1, Existen tres patrones histológicos que se basan en la identificación de los histiocitos: -El intersticial o infiltrativo (70% de los casos) -Patrón en empalizada o necrobiótico (25%) -Nódulos histiocíticosepitelioides similares a sarcodosis cutánea (menos 5%)3
En el patrón más frecuente, el intersticial, se pueden observar infiltrados de histiocitos dispersos, dispuestos de forma perivascular, intersticial y alrededor de haces de colágeno con mínima degeneración. Puede verse, además, la presencia de mucina en tercio superior o medio de la dermis. En cuanto al patrón en empalizada, se halla la presencia de granulomas con degeneración del colágeno central, rodeado en forma de empalizada por histiocitos y linfocitos. La mucina es abundante en el centro del granuloma.6 Y, por último, la variante de nódulos histiocíticosepitelioides, en la que los nódulos de histiocitos recuerdan una Sarcoidosis cutánea. No obstante, las tres variantes histológicas pueden coexistir en un mismo cuadro.3 Se ha publicado un estudio en el que se mencionan las características dermatoscópicas más comunes de la variante intersticial y en empalizada. Los hallazgos mencionados fueron vasos de aspecto borroso con apariencia variable (punteada, lineal-irregular y ramificada) sobre un fondo de color rojizo-rosáceo más o menos evidente, seguidos por áreas blanquecinas y/o de color amarillo-anaranjado.6 Algunos otros hallazgos mencionados fueron rosetas, escamas blanquecinas y la presencia de estructuras cristalinas. Este estudio concluye diciendo que no existe relación estricta entre los rasgos clínicos y el aspecto en la dermatoscopía, pero sí la hay según el subtipo histológico, con la detección, por ejemplo, de un color amarillo-anaranjado, asociándose directamente con la variante GA en empalizada.6 Aclara que no hay diferencia en la dermastocopía entre lesiones típicas (conformación anular, localización habitual) y atípicas, por lo que el uso de este método también sería de ayuda en esos casos.6 Es un método que, además, contribuye a descartar otros diagnósticos diferenciales.
Aunque la mayoría de las lesiones podrían corresponder con un típico cuadro de dermatofitosis, el profesional debe considerar otros posibles diagnósticos.14 Y, dado que existen distintas presentaciones clínicas de una misma patología, existen numerosos diagnósticos diferenciales. Se citan algunos, como Tineacorporis, Pitriasis rosada de Gibert, Sarcoidosis, Enfermedad de Hansen (indeterminada), Urticaria, Micosis fungoide, Lupus eritematoso cutáneo subagudo, Eritema anular centrífugo, Morfea, entre otros.3,14 Al presentar, en la mayoría de los casos,un curso benigno y autolimitado, el tratamiento no siempre es necesario, y aun cuando se instaura es difícil de evaluar, ya que no se logra determinarsi la resolución se estableció por el tratamiento per seo por el curso que presenta dicha patología. La decisión de realizar tratamiento se debe basar en la extensión, la presencia o no de prurito y la necesidad del paciente de realizarlo.3
No existen ensayos clínicos controlados y randomizados bien diseñados en cuanto al tratamiento de GA. La mayor parte de lo publicado está limitado a casos reportados individuales o a una pequeña serie de casos. Ese tipo de estudio no puede establecer una efectividad en cuanto al tratamiento, especialmente en dicha entidad, en la que existe una autorresolución de las lesiones. Dejando a un lado la falta de evidencia, los expertos acuerdan en que el uso de corticoesteroides -de forma tópica o intralesional- es considerado primera línea de tratamiento para el GA localizado. Se ha reportado mejoría o, inclusive, la resolución de la lesión con distintos tipos de trauma como, por ejemplo, la toma biopsia o la crioterapia. En algunos estudios, la fototerapia ha tenido resultados satisfactorios, como también el tratamiento con láser. Algunos investigadores mencionan la Hidroxicloroquina como tratamiento de primera línea en el GA generalizado pero, de nuevo, no existe evidencia suficiente. Incluso también, el uso de inhibidores de Factor de Necrosis Tumoral (anti-TNF) para casos generalizados o recalcitrantes. En estudios pequeños se ha propuesto la efectividad de múltiples fármacos, algunos de los cuales son vitamina E, Isotretinoína, Niacinamida, Imiquimod, Calcitriol, Dapsona, Tacrolimus, Clofazimina, Rifampicina, Pentoxifilina, etc. Más allá de remarcar la necesidad de estudios que demuestren la efectividad de los tratamientos, es de suma importancia tener en cuenta las distintas asociaciones que puede tener el GA. Se debe estar atento a ellas y derivar al paciente al servicio de Hematología u Oncología para realizar un estudio completo, especialmente, en los casos en los que el paciente demuestra un gran decaimiento asociado a un cuadro de GA generalizado. Se ha estudiado y reportado una de las asociaciones; el Linfoma de Hodgkin (LH) y se sugirió que el mecanismo fisiopatológico para dicha asociación se debe a que la población de linfocitos T reactivos del LH contribuye a la formación del GA mediante la secreción de citoquinas y un subsecuente up-regulationde ciertas metaloproteinasas.
CONCLUSIÓN
El granuloma anular presenta una clínica congran polimorfismo. Entre sus formas clínicas, las atípicas pueden presentar un desafío diagnóstico frente a patologías de mayor necesidad terapéutica, como son la Micosis fungoide y Lepra indeterminada, diagnósticos diferenciales considerados en nuestro caso clínico. El granuloma anular, por lo tanto, requiere de un alto índice de sospecha y la confirmación histopatológica cuando sea necesaria. El GA por sí mismo no es considerado una entidad maligna, pero su asociación con múltiples patologías, e incluso el reporte de procesos paraneoplásicos, nos obliga a estudiar al paciente en profundidad. En cuanto a las patologías asociadas con GA, podemos mencionar Adenocarcinoma de pulmón, mama, cuello uterino, ovario, esófago y próstata, Leucemia, Dislipidemia, Diabetes Mellitus e infecciones. También se deberá tener en cuenta que dicha patología se ha descrito como una reacción granulomatosa paraneoplásica de tumores de órganos sólidos, enfermedad de Hodgkin, Linfoma no Hodgkin y Micosis fungoide granulomatosa. En estos casos, el patrón clínico resulta atípico, con lesiones dolorosas en localizaciones inusuales que comprenden palmas y plantas.4 Podemos concluir destacando la importancia del correcto diagnóstico y seguimiento de los pacientes con GA, teniendo en cuenta las potenciales asociaciones.

Figura 1:Placa eritematosa levemente infiltrada de borde definido, de 2 cm de diámetro en región axilar derecha.
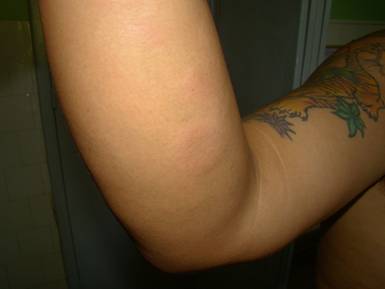
Figura 2: Tres placas de bordes poco definidos, infiltradas, de coloración color piel normal a ligeramente eritematosas.
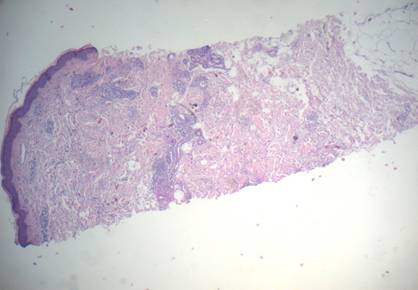
Figura 3: Tinción Hematoxilina-Eosina (100x): se observa epidermis conservada y en dermis reticular e incluso en la profundidad, la presencia de infiltrados dispuestos en parche.
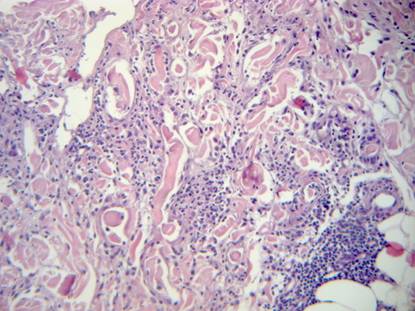
Figura 4: Tinción Hematoxilina-Eosina (400x): se pueden distinguir distintos grados de colagenolisis y un infiltrado de histiocitos que se disponen entre los haces de colágeno.

Figura 5: Tinción Hematoxilina-Eosina (400x): se destacan los histiocitos y el depósito de mucina entre los haces de colágeno.