INTRODUCCIÓN
La plasmocitosis cutánea es una enfermedad poco frecuente1 que se caracteriza por la proliferación benigna de células plasmáticas maduras exclusivamente cutánea2. Se ha descrito con mayor frecuencia en hombres de mediana edad, de ascendencia asiática 3.
CASO CLÍNICO
Hombre de 69 años, quien consultó por cuadro de un año de evolución de manchas oscuras que iniciaron en la espalda, extendiéndose a tórax anterior izquierdo y dorso de pies, inicialmente pruriginosas, luego asintomáticas. En el examen físico se encontraron en esta localización múltiples máculas y placas pardo-violáceas de varios milímetros de diámetro con bordes definidos, ligeramente infiltradas, signo de Darier negativo (Figuras 1 y 2), no se encontraron adenopatías.

Figura 1: En la espalda del paciente se observan múltiples máculas y placas pardo-violáceas distribuidas simétricamente, característico de la plasmocitosis cutánea.

Figura 2: Visualización más de cerca de las máculas y placas pardo-violáceas, que se presentan en la plasmocitosis.
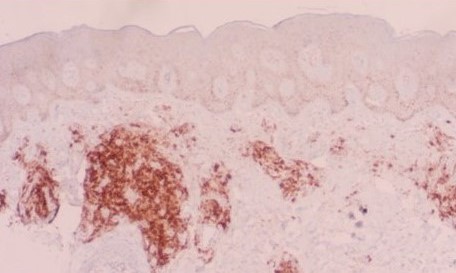
Se tomó una biopsia de piel que reportó ortoqueratosis, con hiperplasia epidérmica, aumento de la pigmentación basal y en la dermis, moderado infiltrado linfohistiocitarioperivascular superficial y profundo con numerosos plasmocitos (Figura 3), la inmunohistoquímica fue positiva para CD38 (Figura4), kappa (Figura5) y lambda (Figura6). Con impresión diagnóstica de plasmocitosis cutánea, se solicitaron los siguientes estudios: hemograma, frotis de sangre periférica, ELISA para VIH, VDRL, TAC toraco-abdomino-pélvica, LDH, transaminasas, electroforesis de proteínas, pruebas de función renal, fosfatasa alcalina y VSG, que fueron normales.

Figura 3: Infiltrado linfohistiocitarioperivascular con aumentoen el número de plasmocitos maduros. (Hematoxilina- Eosina. Aumento x2).

Figura 5 Inmunohistoquímica de la cadena ligera Kappa positivo, indicando policlonalidad de las células plasmáticas, característica de la plasmocitosis cutánea (Aumento x10).

Figura 6 Inmunohistoquímica de la cadena ligera Lambda positivo, indicando policlonalidad de las células plasmáticas (Aumento x4)
Se consideró que el paciente cursaba con plasmocitosis limitada a la piel y se inició tratamiento con humectantes ytacrolimus al 0,1% en ungüento, con mejoría de la infiltración y sin presencia de nuevas lesiones a los dos meses de inicio del tratamiento (Figura 7).
DISCUSIÓN
La plasmocitosis cutánea es una enfermedad poco frecuente, de curso crónico y benigno4. Kimura y cols. acuñaron el término plasmocitosis cutánea, haciendo referencia a la infiltración por células plasmáticas maduras exclusivamente cutánea. Esta proliferación de células plasmáticas benignas se presenta comúnmente en individuos de mediana edad y ancianos en poblaciones asiáticas, particularmente en Japón. La relaciónentre hombres y mujeres es de 1:0.6, la edad de aparición esentre los 20 y 62 años, con una mediana de 37 años de edad5.
La patogénesis de la plasmocitosis es desconocida, se ha asociado a una posible reacción anormal a diferentes estímulos, que incluyen malignidad, la cual fue descartada en este caso. Clínicamente se caracteriza por múltiples máculas, pápulas, placas y nódulos pardo-rojizos, persistentes, asintomáticos o levemente pruriginosos, distribuidos simétricamente en el tronco, la cara y la parte proximal de las extremidades, sin afectación palmoplantar6. Simultánea o posteriormente pueden aparecer manifestaciones extracutáneas por infiltración de células plasmáticas, siendo las linfadenopatías periféricas el hallazgo más común7.
Histológicamente, se observa en la dermis un moderado infiltrado linfohistiocitarioperivascular con aumento en el número de plasmocitos maduros positivos para CD38, Kappa y Lambda, lo cual indica policlonalidad de los plasmocitos, característica de estas células en la enfermedad, y descarta otras causas de infiltraciones plasmáticas2,8. Además, el pigmento encontrado en la capa basal es la causa de la coloración de las lesiones de la piel. Los estudios de extensión en este caso fueron normales, lo que confirmó una plasmocitosis con afectación exclusivamente cutánea. El diagnóstico diferencial clínico incluye linfomas B, leucemia cutis, urticaria pigmentosa e infecciones tales como sífilis9.
Se han probado varios tratamientos para la plasmocitosis cutánea, pero no existe un tratamiento estándar para esta enfermedad. Hay reportes de casos donde se usóungüento de tacrolimus tópico y fototerapia UVB de banda estrechaen el tratamiento de esta enfermedad lograndomejoresresultados con el uso combinado de ambos tratamientos10. Existen Informes recientesdonde usaron dosis bajas de talidomida, psoraleno combinado con UVA e inyecciones de corticosteroideintralesional,que también demostraron una mejoría de las lesiones de la plasmocitosis cutánea3.Otras opciones que han tenido un éxito variable incluyen antibióticos, corticosteroides tópicos y sistémicos, azatioprina, quimioterapia y terapia anti-CD202.