Introducción
La piel es uno de los órganos blanco más afectados por las reacciones adversas a medicamentos, con una incidencia aproximada del 19% de los pacientes hospitalizados1,2. El Síndrome de Stevens-Johnson (SJS) y la Necrólisis Epidérmica Tóxica (TEN) son consideradas como un espectro de enfermedades cutáneas raras pero potencialmente fatales, que difieren únicamente en su grado de desprendimiento de piel: menos del 10% de la superficie corporal se clasifica como SJS, más del 30% como TEN, y 10 a 30% como superposición SJS / TEN3.
Caso clínico
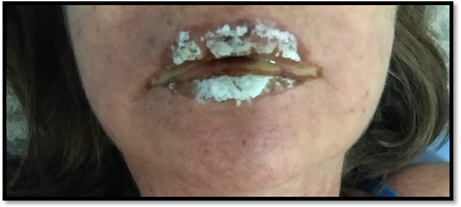
Mujer de 55 años de edad, residente en Yopal (Colombia), quien refería antecedente cuadro convulsivo secundario a angiomas cavernosos supratentorialesen manejo ajustado 15 días antes con prednisolona 10 mg al día y fenitoína 150 mg cada 12 horas. Asiste a urgencias porcuadro clínico de dos días de evolución consistente en edema facial asociado a rashpruriginoso en región toracocervical (Figura 1), disfagia y malestar general con picos febriles no cuantificados.A la exploración física con signos vitales normales,álgida, alerta y orientada, con hiperemia e inyección conjuntival, edema de labios superior e inferior con lesiones tipo aftas blanquecinas y dolorosas (Figura 2). En piel, exantema maculopapular, confluente y eritematoso que desaparece a la digitopresión, de predominio en tronco y extremidades superiores. El resto de examen físico sin ninguna alteración. Se realizócuadro hemático, electrolitos, función renal, urocultivo y hemocultivosque se encontraban dentro de rangos de normalidad, sin embargo se evidenció aumento de los valores séricos de proteína C reactiva.
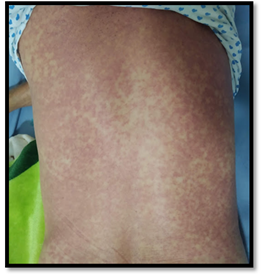

Figura1: Exantemamaculopapular, confluente y eritematoso que desaparece a la digito presión, de predominio en tronco y extremidades superiores.
Ante estos resultados se sugirió que la paciente estuviera cursando con un síndrome de Steven Johnson debido al uso de anticomicial (fenitoina) y corticoide, por lo cual se hospitalizó con aislamiento preventivo, se cambió el manejo de fenitoina a levetiracetam 500 mg cada 8 horas, inmunoglobulina humana 35 gr/día durante 4 días (IV), metilprednisolona (500 mg cada 12 horas por 3 días y protección de la piel y mucosas. Luego de 7 días de evolución la paciente presentaba mejoría completa con desaparición de sus lesiones dermatológicas, ausencia de prurito y adecuado control de crisis convulsivas, por lo que se decide dar egreso a la paciente.
Discusión
El SJS es una patología de baja prevalencia 4, secundaria a una reacción idiosincrática que en la mayoría de los casos se produce por medio de medicamentos como los antibióticos, anticonvulsivantes, antiinflamatorios no esteroideos, entre otros 5,6. Es precisamente el sustrato inmune lo que favorece que sea más común en el sexo femenino5,7, tal como se presentó en este caso.
En la anamnesis, se relacionan como causa el uso de fármacos y es común que las primeras manifestaciones clínicas aparezcan entre cuatro a diez días luego del empleo de los mismos 8. Las manifestaciones clínicas son variables, pueden ir desde un cuadro netamente dermatológico hasta cuadros severos que pongan en riesgo la vida del paciente; sin embargo, las lesiones de la mucosa se presentan en más del 90% de los pacientes 9, tal como se evidenció en el presente caso.
Dentro del manejo de esta entidad patológica, se debe hacer un diagnóstico temprano, retirar la sustancias (o sustancias) causales, realizar una vigilancia estricta de líquidos corporales, temperatura, aislamiento y un adecuado cuidado de la piel 10, 11. Dentro de las medidas farmacológicas se puede usar la inmunoglobulina intravenosa 12. Sin embargo, lo más importante en el manejo, es la suspensión del agente causal tan pronto como sea posible debido a que la interrupción retardada se asocia con un incremento en la mortalidad y complicaciones principalmente dermatológicas que van del 23% al 100%. Entre estas se han descrito la despigmentación postinflamatoria, la cicatrización hipertrófica y queloide, el síndrome de nevusmelanocíticoseruptivos, trastornos ungueales como onicomadesis y distrofia o anoniquiacicatrizal, efluvio telógeno, alopecia areata e hiperhidrosis 13.
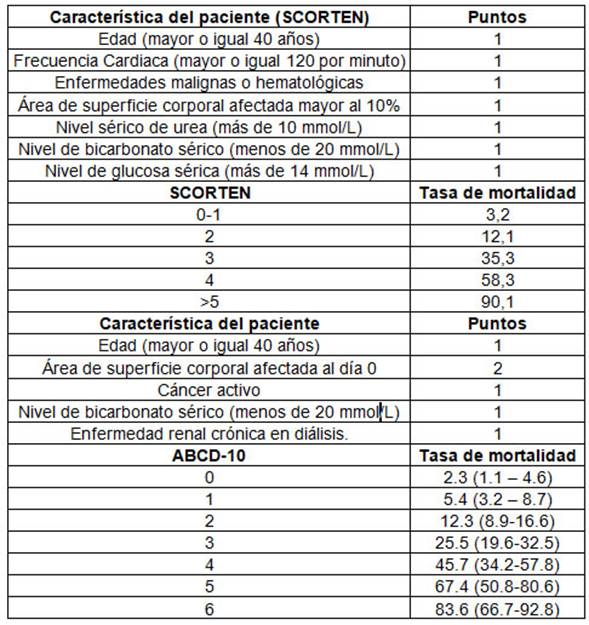
Entre los factores que se han correlacionado con un peor pronóstico se encuentran: la edad avanzada, alteraciones hematológicas como trombocitopenia, neutropenia y linfopenia, además de la elevación de la creatinina sérica14, 15.Actualmente existe una escala de severidad para la NET denominada Severity-of-illness Score for Toxic Epidermal Necrolysis (SCORTEN) en la que se evalúan siete parámetros con la finalidad de predecir la mortalidad del paciente16 y la escala ABCD 10 que consta de 5 ítems y predice mejor la mortalidad que la escala anteriormente mencionada 17(Tabla 1).