Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de endocrinología y metabolismo
versión On-line ISSN 1851-3034
Rev. argent. endocrinol. metab. v.45 n.1 Ciudad Autónoma de Buenos Aires ene./mar. 2008
Valores de corte para índices de insulinorresistencia, insulinosensibilidad e insulinosecreción derivados de la fórmula HOMA y del programa HOMA2. Interpretación de los datos.
1er Premio al mejor Trabajo Clínico del XV Congreso SAEM 2007
Buccini Graciela S. (1) , Wolfthal D.L. (2)
(1) Bioquímica, especialista en bioquímica endocrinológica.
(2) Bioquímico, especialista en bioquímica endocrinológica.
Laboratorio 12 de Octubre: Avda. 12 de Octubre 928 - Quilmes
Correspondencia a fax: 4254-6595 y/o e-mail: dw@lab12oct.com.ar
Resumen
Se suele evaluar Insulinorresistencia (IR) mediante "Insulina e índice HOMA-IR" pero hay escasa publicación sobre valores de referencia y/o corte para evaluar IR en el Síndrome Metabólico. Un mismo valor de HOMA-IR puede provenir de diversos pares de glucosa/insulina; esto aporta información insuficiente si no se consigna el % de β-secreción (%B) y el % de Sensibilidad (%S).
Objetivos: 1º) Calcular (para Insulina medida por MEIA) los valores de corte a informar para HOMA-IR, %B y %S, obtenidos a partir de la fórmula HOMA. 2º) ídem, para esos índices obtenidos del programa HOMA2. 3º) Dadas las múltiples combinaciones de datos que pueden confluir en un mismo HOMA-IR o un mismo %B, interpretarlos en una gráfica para facilitar su evaluación.
Valor de corte: se realizaron 208 TTOG obteniéndose para HOMA-fórmula y HOMA2 los siguientes: HOMA-IR, 2.64, HOMA2, 1.67; %S: 37.8% y HOMA2-%S 59.9%. %B: 67.6% y HOMA2-%B: 73.0%;
Interpretación de datos: si en un gráfico de insulina vs. glucosa se unen todos los puntos correspondientes a un mismo HOMA-IR se obtiene una curva de iso-HOMA, lo mismo para la recta de iso-%B. Repitiendo la operación con varios valores de HOMA-IR y de %B se obtiene una gráfica, en la cual los iso-HOMA e iso-%B de corte delimitan 4 zonas, y la ubicación de los datos de un paciente en c/u de ellas tiene significados diferentes, que se interpretan en este trabajo.
Conclusión: debe informarse siempre HOMA-IR, %S, y %B como indicador del status β-secretor.
Palabras clave: Insulinorresistencia; Insulinosensibilidad; HOMA-IR; Valores de corte; Betasecreción.
Abstract
BACKGROUND: insulin resistance status is frequently evaluated through the HOMA-IR index, but there still is a widespread missunderstanding about its interpretation. β-cell status is evaluated through the %B (β-secretion). Still, there are very few papers regarding cut-off values for HOMA-IR and its associated indexes that arise from the original HOMA formula. Indeed, the need of evaluation IR as a main component of the Metabolic Syndrome as defined by the WHO committee (1999), led us to try to calculate the cut-off value for HOMA-IR in case Insulin is measured by MEIA (Abbott Laboratories). A single HOMA-IR value (as well as %S, %-Sensitivity) may come from different glucose-insulin pairs, so that in itself it provides little information, specially regarding β-secretory status. That lack of information must be assessed through %-B, which also comes from different combinations of glucose-insulin values.
OBJECTIVE: The aims of this study are: 1º) To calculate the cut-off values for HOMA-IR, %-S, %-B, to be reported along with Insulin to the physicians, as obtained by HOMA-formula. 2º) To calculate the cut-off values for HOMA2-IR, %-B, %-S as provided by the HOMA2 Calculator. 3º) Considering that each value of HOMA or %-B may come from multiple combinations of glucose-Insulin pairs, to design a graphic in which a patients status migth be evaluated.
METHODS AND RESULTS: 208 OGTT were performed according to WHO 1999 recomendations, 110 patientes and 98 controls. Statistics were calculated by using G. Reaven's criteria about upper and lower quartile among people under 30kg/m2 BMI. Data calculated were: upper quartile for HOMA-IR: 2.64; for HOMA2: 1.67; lower quartile for %S: 37.8%, HOMA2-%S: 59.9%; lower quartile for %B: 67.6%, HOMA2-%B: 73.0%.
Study and interpretation of the data: we can calculate the different pairs of data that converge onto a same value of HOMA-IR (table3); if we then plot on a graphic Insulin vs. Glucose those different points, we could see a curve ranging from "low glucose-high insulin" points to "high glucose-low insulin" others (Fig. 1). We can draw a curve for each HOMA-IR value, but for the evaluation it is enough if we take the cut-off value and some lower and higher ones (Fig. 4). The same can be done for each data of %-B (table 4); in this case, we obtain a straigth line with a positive slope; the highest the %B, the highest the slope. Just like before, we can plot the cut-off value for %B, and some lower and higher (Fig.5). If we plot all this curves in a unique Insulin vs. Glucose graphic (Fig. 6), then we can see that the intersection of both cut-off lines leaves on the graphic four zones (beyond the uncertainty zones undermentioned), (Fig. 7, 8). The position of the pair of data of a patient on the plot could allow to predict about his insulin-sensitivity and β-secretory status, in spite of β-cell pulsatility.
CONCLUSIONS: Cut-off data were calculated for MEIA-Insulin: HOMA-IR (2.64), %B(67.6) y %S (37.8). For HOMA2-Calculator: HOMA-2: 1.67; HOMA2-%B: 73.0%; HOMA2-%S: 59.9%. Given the limited information provided by HOMA-IR alone e suggest that patient´s reports for the physicians include HOMA-IR as well as %S, in order to evaluate the β-cell status and try to predict β-claudication as early as possible before it takes place. Nonetheless, in the long-time-evaluation of a patient, the method of Insulin dosage should be, if possible, the same one.
Keywords: Insulin resistance; Insulin sensitivity; HOMA-IR; Cut-off; Beta-secretion.
Introducción
1 - Definición somera de insulinorresistencia (IR) e Insulinosensibilidad (IS) y su concepto como variables continuas. Déficit precoz de la capacidad β-secretoria.
El metabolismo de la glucosa es regulado por mecanismos en que participan no sólo la insulina producida en las células β del páncreas sino un conjunto de órganos y hormonas cuyo conocimiento se expande aceleradamente. De ello surge la necesidad de un mejor control de los diabéticos (tanto en ayunas como en sus excursiones posprandiales), cuanto de sus familiares y de los pacientes en quienes se necesita detectar con la mayor precocidad la aparición de insulinorresistencia o un déficit en la β-secreción. 1, 2
La Insulinoresistencia3 (IR) consiste en la disminución de la capacidad de diversos tejidos (muscular, hepático, adiposo) de responder eficazmente a la Insulina en cuanto a su efecto internalizador de glucosa. Su inversa, la Insulinosensibilidad (IS) es medida positiva de la capacidad antemencionada; no es una variable bimodal sino una función continua, por lo cual lo correcto sería decir que un individuo o un grupo determinado son más (o menos) insulinosensibles.
Es conocida desde hace ya tiempo la estrecha relación de la IR con la obesidad4, el Síndrome Metabólico5,6 (SM) y el síndrome de ovario poliquístico7. Los hábitos alimentarios8, y el cambio de estilo de vida durante las dos últimas décadas han generado sobrepeso poblacional y variaciones metabólicas, observándose tendencias que hacen presumir como absoluta la marcada asociación que existe entre IR y sobrepeso. Pero dicha asociación no es generalizable, la IR puede presentarse en individuos delgados; de hecho, el síndrome HAIRAN9 (Hiperandrogenismo, IR, Acantosis nigricans) fue estudiado por primera vez en una mujer delgada10,11 . Se observan tendencias de morbilidad que harían pensar que la estrecha asociación entre IR y sobrepeso12 fuera absoluta, pero sabemos que no es así. El rol de la IR en la diabetogénesis y el incremento del riesgo aterogénico representan el otro aspecto de interés médico en el tema, fundamentalmente en cardiología13, por lo que los índices empleados en la medida de la IR adquieren marcado interés en medicina preventiva.
En los últimos años, se ha incrementado el interés en otro aspecto de la diabetogénesis: ya no sólo la IR sino especialmente el déficit de insulinosecreción como factor precoz en la historia natural de la diabetes. Se han descripto fallas del 1º pico de insulina posprandial14,15 halladas hasta 10 años antes de observarse la primer hiperglucemia en ayunas. De allí, la necesidad de hallar índices que permitan la detección temprana de dicha claudicación. Las curvas de insulinemia postsobrecarga de glucosa no son iguales si la misma es oral o endovenosa: la respuesta insulinémica es mayor en la sobrecarga oral debido a que en ella no opera sólo el efecto liberador de insulina por el estímulo de glucosa sino que la estimulan también, las hormonas incretínicas16 GLP-1 (Glucagon Like Peptide 1) y GIP (Glucose-dependent Insulinotropic Peptide) secretadas en el tracto gastrointestinal. El impacto ponderado del efecto incretina varía según la sobrecarga, pero oscila entre 20 y 60% de la respuesta insulinosecretora total en sujetos sanos. En DM tipo 2 (DM2) se ha descripto reducción o supresión del efecto incretina17, por lo que se postuló el uso de GLP-1 y derivados para reemplazar, en esta patología, un defecto de la insulinosecreción incretino-mediada.
2 - Medidas de insulinorresistencia (IR) e insulinosensibilidad: clamp hiperglucémico, clamp euglucémico hiperinsulinémico, FSIVGTT con modelo mínimo de Bergman, HOMA-IR, HOMA%S, ISI0,120, HOMA2-IR, HOMA-2-%S, OGIS.
La correcta evaluación de la insulinosensibilidad (o de la IR) responde a fines terapéuticos, para lo cual se idearon diversos procedimientos.
Ya hace tiempo se calculaba el indice insulinogénico (cociente Insulina/Glucosa en ayunas), como medida de la hipersecreción compensatoria a consecuencia de la IR.
Clamp Hiperglucémico18 (CH) es un método"gold standard" para estimar la insulinosensibilidad (IS). Es fisiológico y reproducible, y mide: 1) la respuesta β-celular a la glucosa; 2) la Sensibilidad tisular a la Insulina endógena secretada; 3) las fases temprana y tardía de la insulinosecreción. Sin embargo, es difícil de realizar fuera de un centro médico especializado.
Consiste en: a) determinar la glucemia basal (por ejemplo, 90 mg/dL); b) mediante una dosis inicial de glucosa ev (240mg/Kg de peso), se lleva la glucemia a un valor 125mg/dL por encima del basal; c) luego, mediante infusión continua de glucosa ev, se estabiliza la glucemia en ese valor durante 2 horas (estado estacionario), mediante un sistema de monitoreo continuo y dosificación automática del goteo.
El páncreas, en respuesta a la hiperglucemia, secreta insulina, promoviendo la captación hepática y tisular de glucosa. La secreción de insulina es bimodal, con una primera fase rápida (0-10') y una segunda fase lenta (10'-120'). Así se alcanza un estado estacionario en el feedback glucosa-insulina. En ese momento, la velocidad de la captación de glucosa depende de la sensibilidad de cada tejido a la insulina. La velocidad de infusión es proporcional a la captación tisular insulinomediada, o sea al consumo tisular de glucosa, y éste lo es a la insulinosensibilidad. Puesto que la única insulina en juego es la secretada por el páncreas, este test al medir la captación tisular mide la respuesta insulínica pancreática a la hiperglucemia producida en el clamp (GSIS), o sea la insulinosensibilidad tisular.
Clamp Euglucémico-Hiperinsulinémico19 (CEH): es "el" gold standard para IS. Es un método costoso, laborioso e incómodo, pero muy exacto para medir la sensibilidad tisular a la insulina. Al igual que en el clamp hiperglucémico, se asume que la producción hepática de glucosa se halla suprimida.
Consiste en: 1 infusión simultánea, en 2 sitios: (a) de insulina (prime dose y luego dosis menores hasta llegar a un plateau de 100uU/mL) a lo largo de 2 horas; (b) de glucosa 2 mg/kg/min., a velocidad variable según necesidad. La infusión de insulina induce hipoglucemia, que se compensa mediante la infusión de glucosa para mantener la euglucemia, estableciendo un estado estacionario. Al haber hiperinsulinemia, el páncreas se halla inhibido de producir por lo que la infusión de glucosa responde sólo a la demanda originada por el consumo tisular frente a la insulina exógena, que se considera toda bioactiva. El CEH refleja la IR tisular. No detecta fallas en la secreción pancreática o en su primera fase, como sí lo hace el CH. En un TTOG la administración de glucosa es fija y se modifica la glucemia. En un CEH la glucemia es fija y se modifica la administración (endovenosa) de glucosa. Ambos test miden tolerancia a la glucosa.
El FSIVGTT (Frequent Sampling Intravenous Glucose Tolerance Test), Test de tolerancia a la glucosa endovenosa con muestreo frecuente; permite detectar la existencia o falta del primer pico de insulina. Es más sencillo de efectuar que los clamp, pero igualmente exige la infusión de glucosa, y se debe insulinoinfundir al paciente. Luego, mediante un catéter, se toman muestras de sangre a distintos tiempos durante 3 horas. En cada muestra se dosan glucosa e insulina. El FSIVGTT se efectúa, hoy en día, procesando los datos en el programa Modelo Mínimo de Bergman, preparado para el ingreso de los mismos y su resultado automático.
ITT: el último de los estudios complejos es el Test de tolerancia a la insulina; mide la depuración (disminución) de glucosa luego de inyectar insulina endovenosa. (similar a un clamp euglucémico hiperinsulinémico pero sin el "salvavidas" de la infusión de glucosa). Se inyecta insulina y se extrae cada 5' durante 1 hora. Se calcula luego el t1/2, (tiempo medio) tiempo en que la glucemia alcanza el 50% del valor basal. Cuanta más insulinosensibilidad, menor tiempo para alcanzar el t1/2 y viceversa. Dado que se opera en hiperinsulinemia, se ha anulado la gluconeogénesis hepática, y el consumo de glucosa es sólo el debido a la insulina exógena. Tiene bajo costo, además, por lo que se puede aplicar en estudios poblacionales. Desventajas: se puede entrar en hipoglucemia (se debe tener preparada dextrosa al 25% ev para tal caso), y además luego de los 30 minutos ya entran en juego las hormonas de contrarregulación.
Existen medidas de la IS más simples y que se han validado frente a los métodos patrón:
a) con datos basales de glucemia e insulinemia en ayunas: derivados de HOMA-fórmula, HOMA- IR (Homeostatic Model Assessment)20,21, HOMA-%S, HOMA-%B (es % de β-secreción).
b) con datos basales de glucemia e insulinemia en ayunas: derivados del programa HOMA2: HOMA2- IR22, HOMA2-%S, HOMA2-%B (HOMA2-% de β-secreción).
c) con datos de glucemia e insulinemia basales y 120' postsobrecarga de glucosa, el índice de insulinosensibilidad en condición dinámica ISI0,120.
El índice HOMA (descripto por Turner23 y perfeccionado por Matthews19) se emplea como medida de IR y simplifica el procedimiento matemático asumiendo (aunque no es exactamente así) una relación simple en el feedback glucosa-insulina. Este índice, por haber sido validado frente al clamp, sigue siendo el más utilizado como patrón secundario en la mayoría de las publicaciones. Sin embargo, debe recordarse que es apenas una forma simplificada del programa HOMA, provisto en 1985 para fines de investigación por la Universidad de Oxford. Junto al HOMA, originalmente denominado HOMA-IR (por Homeostatic Model Assessment for Insulin Resistance), es conveniente calcular los índices HOMA-%S24 (% de Sensibilidad) y HOMA-%B (% de Beta-secreción).
En 2002, el grupo de Oxford elaboró un nuevo programa, que evalúa la relación metabolitohormona incluyendo ciertos parámetros empíricos y calcula: HOMA2-IR (insulinorresistencia), HOMA2-%S (% Sensibilidad), HOMA2-%B (% beta-secreción)25.
El Homa-2 es una actualización y adaptación hecha por Jonathan Levy y col. en Oxford, la cual establece una relación no lineal entre glucosa e insulina (que se ajusta mejor a la realidad fisiológica). Toma en cuenta las variaciones en la resistencia hepática y en la tisular periférica. Considera aumentos en la curva de insulinosecreción cuando las glucemias superan 180 mg/dL, y también el pequeño aporte de la proinsulina. El HOMA-Calculator se halla disponible en internet para fines de investigación.
El índice ISI0,120 26 es una medida de IR en condiciones no estáticas, que emplea en el cálculo los datos de glucemia en insulina a tiempos inicial y a las 2 horas de una sobrecarga oral de 75 g. de glucosa considerando en los cálculos también datos antropométricos como peso y altura.
El Oral Glucose Insulin Sensitivity (OGIS)27 se basa en una ecuación compleja que desarrollaron Mari y col., en la que utilizan las glucemias e insulinemias basales y a 60', 90' y 120' postsobrecarga oral. Otra alternativa en el mismo programa utiliza los puntos 0', 60', 120' y 180'. La ecuación final emplea datos antropométricos y algunas constantes de obtención empírica para ajustar, de manera que haya una buena correlación entre el OGIS y el Clamp Hiperglucémico.
3 - Medidas de insulinosecreción: clamp hiperglucémico, FSIVGTT con cálculo por Modelo Mínimo de Bergman, medida de la 1º fase de secreción insulínica mediante TTOG (ΔIns (30-0) / ΔGlu (30-0)), HOMA%B, HOMA-2-%B
Además de la IR, es importante conocer el status secretor β-celular y su eventual y progresiva claudicación, la cual puede resultar un indicador precoz de riesgo diabetogénico. Respecto a la insulinosecreción, interesa particularmente aquello referido a la respuesta aguda de insulina, cuyo déficit se procura detectar lo más precozmente posible. En la literatura28 se informa que el déficit de insulinosecreción, la β-claudicación, puede ser un parámetro con menor variabilidad biológica respecto a otros asociados al estudio de diabetes, como los índices de IR.
En un TTOG la respuesta aguda no es tan rápida, dado que la hiperglucemia se produce post-absorción y en el mismo intervienen también las hormonas incretínicas. Sin embargo, aunque menos reproducible, el TTOG es un método mucho más "fisiológico" que el clamp, puesto que la sobrecarga oral se asemeja más a lo que ocurre en la vida cotidiana. Debe considerarse que la IR tiene variabilidad día a día, y que el ejercicio físico la disminuye mediante el aumento del consumo de glucosa mediado por glucosa. El horario adecuado para medir la IR es alrededor de las 08:00 debido a que en ese momento el pico de Cortisol aumenta el output hepático (igual ocurre con el aumento de adrenalina en el estrés).
Como método más simple para conocer la intensidad del 1º pico de secreción insulínica se propuso el cociente entre los incrementos de insulina y de glucosa entre el tiempo inmediatamente previo a la sobrecarga y los 30 minutos de iniciada, conocido como ΔIns (30-0) / ΔGlu (30-0) 29, en el cual se asume que el pico de Insulina se produce a los 30 minutos de administrada la sobrecarga oral, respecto a los 10-15 minutos en que ocurre si la sobrecarga es endovenosa. En las TTOG efectuadas de este modo se pueden medir los parámetros a los tiempos 0', 30', y 120', con lo cual se evalúa tanto la Insulinosecreción (mediante ΔIns (30-0) / ΔGlu (30-0)) como la tolerancia a la glucosa (mediante el valor de glucemia a 120'), y un índice de IR dinámica mediante el ISI0,120 .
Con los datos en tiempo inicial (o sin sobrecarga) se puede calcular el HOMA%B, un índice de insulinosecreción obtenido de la fórmula HOMA, o el HOMA2-%B, que se extrae del programa HOMA-2 de la Universidad de Oxford.
El FSIVGTT 30 equivale a una curva de glucemia postsobrecarga intravenosa de glucosa y con muestreo frecuente, lo cual permite ver la respuesta pancreática a dicha sobrecarga y la aparición (o no) de la 1º fase de secreción de insulina.
Antecedentes
En una publicación anterior11 se propusieron (para estimar insulinorresistencia) valores de corte para algunos índices de IR en una población de individuos a quienes se efectuó TTOG con dosaje de insulina (por MEIA) y glucosa. Dentro de los individuos considerados normales se incluyó31, según recomendaciones de G.Reaven32 a aquellos con BMI < 30kg/m2 y que no tuvieran elementos que permitieran clasificarlos dentro de la categoría de IGR (Regulación alterada de la glucosa, ya fuera glucemia alterada en ayunas, intolerancia a la glucosa, o diabetes), y que no pudieran ser incluídos dentro de ninguna de las 4 clasificaciones entonces consideradas para el Síndrome Metabólico(SM)30 (a saber, las de: OMS, ATPIII, AACE/ACE, EGIR). Los valores de corte se calcularon como percentilo 75 en el caso de valores de corte superiores (ó perc. 25 en inferiores) de los datos de dicha población.
La medida de hormonas por enzimoinmunoensayos, aún automatizados, es absolutamente método-dependiente. De allí la necesidad de determinar valores de corte de los índices para cada método de dosaje de insulinemia y para cada población. En nuestro laboratorio seleccionamos el dosaje por MEIA en plataforma Abbott Axsym debido a que por emplear anticuerpos que no interactúan con la proinsulina, mediría insulina "verdadera" sin influencia de proinsulina33 (la cual es una causa de que los dosajes por RIA arrojen valores entre 10 y 16% más elevados). La otra causa es que el programa HOMA2 requiere especificar el tipo de método de medida (en este caso, Specific Insulin) puesto que las ecuaciones empleadas en éste son diferentes.
No se han hallado en la literatura, para insulina dosada por MEIA, valores de corte para índices de HOMA: HOMA-IR, HOMA-%S, HOMA-%B ni para los nuevos índices de HOMA2: HOMA2-IR, HOMA2-%S, HOMA2-%B. En una presentación previa30 se calcularon los valores de corte para HOMA-IR sin hacer énfasis en HOMA-%S y HOMA-%B. En esta ocasión se intenta establecer la serie de datos para HOMA y también para el programa HOMA2.
A pesar de varias recomendaciones para que los valores de HOMA-IR y HOMA2-IR se empleen principalmente como datos poblacionales, los múltiples trabajos publicados y la práctica clínica cotidiana conducen a su uso como marcadores de IR en aquellos pacientes en quienes se desea conocer alguna medida de su insulinosensibilidad y no se justifica realizar estudios complejos y costosos como un Clamp. Existen cientos de trabajos publicados en los que se refiere que el HOMA-IR se ha validado contra Clamp con un muy alto coeficiente de correlación, y para que ello sea posible el grupo de Oxford que elaboró el HOMA2-IR introdujo en su formulación una serie de constantes de obtención empírica que permitieron mejorar dicho ajuste.
Otro aspecto interesante del empleo de índices de IR fundados en valores basales (sin sobrecarga) es que tales índices pueden ser resultado no de un solo par de datos de glucemia-insulinemia sino de múltiples combinaciones de los mismos que llevan a idéntico resultado final. Si no se estableciera un marco de interpretación de los datos, la incertidumbre en cuanto a su evaluación podría conducir a conclusiones erradas. Por ello, un grupo de datos que en su conjunto permita conocer tanto el status de insulinosensibilidad cuanto la capacidad β-insulinosecretoria del individuo permitiría al médico una más clara interpretación de cada caso.
Objetivos
1) Calcular los valores de corte a informar para los índices de insulinosensibilidad, insulinorresistencia e insulinosecreción obtenidos a partir de la fórmula HOMA.
2) Calcular los valores de corte a informar para los índices de insulinosensibilidad, insulinorresistencia e insulinosecreción obtenidos a partir del programa HOMA2
3) A la luz de las múltiples combinaciones de datos que pueden confluir en un mismo valor de HOMA-IR, postular que dicho índice en forma aislada brinda una información parcial, que necesita ser adecuadamente interpretada. Se intenta analizar el conjunto de los 3 datos surgidos de la fórmula HOMA (HOMA-IR, HOMA-%S, HOMA-%B) para facilitar la evaluación del status de un paciente, y elaborar una gráfica que clarifique dicho análisis.
Materiales Y Métodos
Selección de la población
El estudio se realizó sobre la base de datos del laboratorio, con una población juvenil-adulta en una franja que va de 20 a 65 años que concurrió a efectuarse estudios de curva de glucemia ya sea por control, chequeos periódicos o por antecedentes familiares, sobrepeso, sospecha de SOP u otros motivos. Se incorporaron como controles a voluntarios que cumplieron con los criterios de inclusión mencionados debajo. En cada caso se interrogó a los pacientes y se obtuvieron los siguientes parámetros: edad, peso, altura, índice de Masa Corporal (BMI) como medida de la obesidad, diámetro de cintura y cadera, relación cintura/ cadera(WHR) como medida de la adiposidad central, superficie corporal, antecedentes familiares de DM tipo 2, obesidad e hipertensión arterial (HTA). El número total de individuos fue de 208, todos los cuales dieron su consentimiento escrito para ser testeados.
Criterios de inclusión: participación voluntaria, hemograma, hepatograma, urea y creatinina normales, eutiroidismo por TSH<4.5 μUI/mL, no presencia de diabetes mellitus, glucemia alterada en ayunas ni tolerancia alterada a la glucosa.
Criterios de exclusión: Los criterios de exclusión en los controles estuvieron referidos fundamentalmente a los datos personales en glucemia basal, obesidad e hipertensión, edades por fuera del rango, diabetes mellitus clasificada a partir de la glucemia basal, aumento o disminución recientes de peso mayor de 10%, dietas hipocalóricas, hipotiroidismo (TSH > 4.5 μUI/mL), insuficiencia renal, cardíaca o hepática.
En todos los casos se sometió a los pacientes a una dieta irrestricta en carbohidratos (mínimo 300 gramos/día) durante los 3 días previos al test, según normas de la WHO (Anexo 1 del Reporte del Comité de Expertos WHO,1999)34 citándoselos al laboratorio con 12 horas de ayuno, a las 08:00, para realizarles un TTOG. Se extrajo sangre en ayunas y luego de 60, 90 y 120 minutos postsobrecarga (75 gr. de glucosa anhidra en 375 mL de H2O, ingerida a lo largo de 10 minutos). Durante las 2 horas del estudio los pacientes permanecieron en reposo, sentados. Las extracciones a 60, 90 y 120 minutos se hallaban en la base de datos de una presentación previa y obedecieron a la necesidad de eliminar de la lista de controles a los individuos con intolerancia a la glucosa así como a quienes tuvieran alterados otros índices de IR dinámica que no son tema de este trabajo (ISI0,120 y OGIS). En las muestras de suero basales se midió: glucosa, insulina, colesterol total, HDL-colesterol,ácido úrico, triglicéridos (para descartar Síndrome Metabólico). En las muestras de 60, 90 y 120 minutos post SOG se midieron glucosa e insulina.
Metodología analítica
Las determinaciones de química clínica fueron realizadas en autoanalizador Metrolab (Metrolab, Quilmes, Argentina), a saber: glucosa con reactivo de glucosaoxidasa acoplado a Trinder (Human, Wiesbaden, Germany). Colesterol, uricemia y triglicéridos fueron dosados con sistemas analíticos tipo Trinder: colesterol AA (Wiener lab, Rosario, Argentina), uricemia AA (Wiener lab, Rosario, Argentina), y triglicéridos plus (Gtlab, Rosario, Argentina). HDL-colesterol se midió de modo indirecto, por precipitación con fosfotungstato-Mg2+ de las fracciones no HDL y posterior medida en el sobrenadante de la fracción HDL (HDL-Colesterol Reactivo precipitante, Biosystems, Barcelona, España; Colesterol AA,Wiener lab, Rosario, Argentina). En todos los casos se utilizaron controles de calidad internos Accumark, Sigma Diagnostics, USA. Las determinaciones de uricemia, colesterol, HDL-colesterol y triglicéridos se efectuaron para descartar pacientes con síndrome metabólico.
La insulinemia y la TSH se midieron por MEIA (Microparticle Enzyme linked Immuno Assay), con un autoanalizador de inmunoensayos Abbott Axsym, (Abbott Diagnostic, Dainabot CO, LTD. Minato-ku, Tokyo, Japan) y control de calidad interno Lipocheck Immuno Assay Plus (Bio-Rad, USA). El fabricante informa que el ensayo de insulina no presenta reactividad cruzada frente a la proinsulina. Aquellos casos de individuos insulinodependientes tratados con insulina bovina o porcina, quienes pudieran haber generado anticuerpos contra las mismas con probabilidad de interferir en el ensayo, no corresponden a nuestra población en estudio.
Es importante observar que, dadas las diferencias obtenidas entre diversos inmunoensayos para un mismo analito (dependientes del sistema de medida, tipo de anticuerpos monoclonales utilizados, características de los epitopes en relación a la matriz, pH en que se desarrolla la reacción y otras variables propias de cada sistema) se considera que la extrapolación de estos resultados para otras metodologías debería testearse cuidadosamente. Dicha precaución no es extensiva a las determinaciones de química clínica realizadas, en las que los coeficientes de variación intermétodos en programas de evaluación externa de calidad interlaboratorial muestran un comportamiento mucho más homogéneo que el de los inmunoensayos.
En cuanto a la metodología estadística, se usó el criterio empleado en una presentación anterior30 y ya antes expuesto por G.Reaven31 en el 1er Congreso Internacional sobre insulinorresistencia, en el sentido de considerar para los índices de IR un valor de corte superior equivalente al percentilo 75 de una población sin signos de pertenencia a grupos de riesgo para síndrome metabólico y con un índice de Masa corporal (BMI) menor a 30 kg/m2. Para los índices de β-secreción empleamos el valor de corte inferior en el percentilo 25 de la misma población
Resultados
En relación a los valores calculados para índices obtenidos con el HOMA-fórmula, o bien con el programa HOMA-2 las tablas son las siguientes (Tabla 1 y Tabla 2) (valores de corte calculados sobre percentilos 75 ó 25 de la población, según se trate de valores de corte superiores o inferiores respectivamente):
Tabla 1: valores de corte para índices calculados con el HOMA-fórmula

Tabla 2: valores de corte para índices calculados con el programa HOMA2![]()
Para poder efectuar el análisis de las distintas combinaciones de glucosa e insulina que confluyen en índices numéricamente iguales, se realizaron cálculos múltiples con el fin de obtener 5 grupos de valores. Cada uno de dichos grupos conduce a un mismo HOMA-IR (HOMA-IR en el valor de corte (2.64), dos valores normales o bajos, y dos valores altos) en base de datos Excel, volcándose los mismos en tablas cuyos resultados se observarán en las gráficas del rubro Discusión como "iso-HOMA". (tabla 3)
Tabla 3:
Tablas calculadas para obtener varios HOMA-IR constantes, empleadas en la elaboración de las curvas teóricas que se usaron en el trabajo. Nótese que en cada grupo es constante el HOMA-IR así como su inversa el %S, pero varía el %B
Se hizo luego otro tanto para obtener tablas de igual %B (iso-%B), para el cual se calcularon datos para 4 valores de % B: el v. de corte (68%) uno bajo, uno normal alto y uno elevado.
Tabla 4:
Tablas calculadas para obtener varios HOMA-%B constantes, empleadas en la elaboración de las curvas teóricas que se usaron en el trabajo. Nótese que en cada grupo es constante el %B, pero varían el HOMA-IR y el %S.
Discusión
Los valores de corte obtenidos se calcularon en base al percentilo correspondiente (perc. 75 como corte superior en HOMA-IR y HOMA2-IR, perc.25 como corte inferior en HOMA-%S, HOMA2-%S, HOMA-%B y HOMA2-%B, de una población con BMI<30kg/m2. Si bien este dato antropométrico "a priori" parecería elevado, hemos seguido el criterio de G. Reaven con la intención de tener datos aplicables a la población en un todo y que no estuvieran sesgados por seleccionar individuos extremadamente delgados. El uso del percentilo 75 (o del 25) en una población de BMI<30kg/m2 nos permite excluir del conjunto de la estadística a aquellos individuos con valores encubiertos extremos (por ej. BMI<18kg/m2), mientras que se incluye a muchos que tienen características cercanas a la media poblacional. De haberse aplicado la selección a aquellos individuos con un BMI<25kg/ m2, el sesgo en los valores de corte habría sido en dirección opuesta a la que imprimen los actuales hábitos alimentarios masivos (que obviamente, no son los óptimos, pero sí los reales).
Curvas de isoíndices de IR
Sin embargo, la sola adopción de un valor de corte para HOMA-IR (u HOMA2-IR) no es suficiente para que el médico obtenga del resultado de un análisis un panorama del status tisular y β-celular del paciente. Si consideramos que múltiples combinaciones de valores de glucosa e insulina pueden conducir a un mismo resultado de HOMA-IR, podemos estudiar la distribución de los puntos de combinaciones que corresponderían a ese mismo dato (HOMA kte, o iso-HOMA-IR) o, con el programa, a un mismo HOMA2-IR (HOMA2 kte, ó iso-HOMA2-IR). (Figuras 1 y 2). Véase el amplio rango de glucemias e insulinemias que pueden confluir en un mismo valor de HOMA-IR (u HOMA2-IR).
Figura 1: HOMA-ir kte: curva insulina vs. glucosa no lineal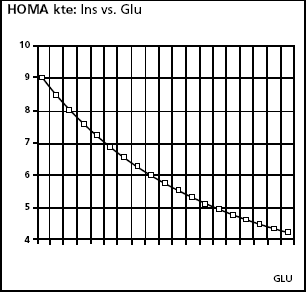
Figura 2: HOMA2-ir kte: curva insulina vs. glucosa lineal
Hay una concepción matemática un poco diferente entre ambos modelos pero, igualmente, el comportamiento en HOMA fórmula y en HOMA programa es similar en cuanto a que, a constancia del índice de IR, el aumento de glucemia implica una disminución de insulina (justamente de dicha claudicación β-celular proviene la hiperglucemia).
Debe recordarse que el HOMA-IR es una medida de insulinorresistencia, el HOMA-%S es de insulinosensibilidad y el HOMA-%B es de β-secreción. El índice HOMA-IR da una medida de IR (o sea la inversa de la insulinosensibilidad): con un aumento de glucemia, si el HOMA-IR es constante, el %S también lo es, pero hay reducción de la β-secreción. (Fig. 3).
Figura 3- HOMA-IR kte: %S y %B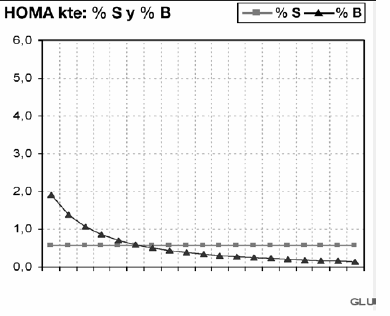
Podemos analizar cómo serían, con diversos valores de HOMA constantes, las curvas de Insulina vs. Glucemia y lo mismo con diversos valores constantes de %B, (Figuras 4 y 5).
Figura 4: Gráfica insulina vs. glucosa con varios iso-HOMA (la 3era curva, con círculos, corresponde al valor de corte)
Figura 5: Gráficas de insulina vs. glucemia con 4 datos de %B, siendo el de 68% (cuadrados) el v. corte inferior hallado con HOMA fórmula.

La Fig. 4 muestra que para cada valor de glucemia, un aumento de HOMA-IR implica mayor insulinemia.
Luego calculamos los datos de insulina vs. glucemia con varias combinaciones que confluyen en un mismo resultado de %B, y se hizo esto para 4 valores distintos de %B, obteniéndose 4 rectas en cada una de las cuales el %B es constante.
Si %B es constante, entonces en cada recta de iso-%B un aumento de Glu conlleva aumento de insulina (para compensar la isosecreción), el cual es lineal. Observando verticalmente, para cada dato de glucemia, el aumento de %B implica aumento de insulinemia (Figura 5).
Es interesante marcar en una misma gráfica de insulina vs. glucemia los datos de varios HOMA-IR constantes y de varios %B también constantes. Con la gráfica unificada de las figuras 4 y 5 (Fig.6) podemos ver las múltiples combinaciones posibles, pero es necesario saber cómo interpretarlas. En la Fig. 6 la curva gruesa con círculos (flecha izq.) corresponde al HOMA-IR de 2.64, valor de corte en nuestro trabajo; valores de HOMA por sobre el mismo en la gráfica implican IR. La recta gruesa, con cuadrados (flecha der.) marca el %B de corte inferior en nuestra estadística (68%). Valores por debajo de dicha recta indican déficit en la β-secreción; por encima, van desde normalidad hasta sobreproducción insulínica.
Figura 6: Gráficas insulina vs. glucemia con curvas de iso-HOMA-IR e iso-%B. La curva de HOMA-IR en el v. de corte superior (2,64) está engrosada (flecha izquierda), al igual que la recta del iso-%B en su v. de corte inferior (68%),(flecha derecha).

Si deseamos marcar un rango de "normalidad" para cada curva o recta, que contenga en uno de sus límites a los correspondientes valores de corte, obtendremos la fig.7, en la que dicho rango (grisado) intenta abarcar los datos ubicados entre el respectivo v. de corte y el extremo inferior o superior del intervalo de confianza de dicha medida. Dichos rangos se extienden por debajo del v. corte superior del HOMA-IR y por encima del v. corte inferior del %B .
Figura 7: La misma gráfica de la fig.6, con el agregado de los rangos probables de incertidumbre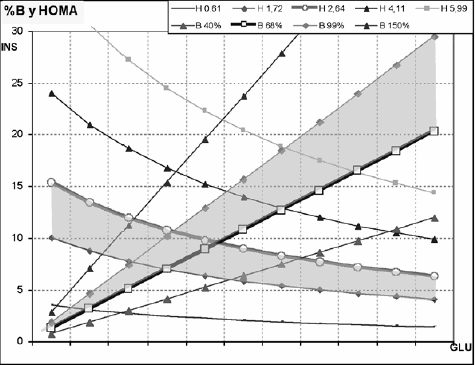
Con los grisados de rangos de "normalidad" respecto de la medida, y de la interpretación de la normalidad de insulinosensibilidad y de %B, nos quedan delimitados 4 sectores, con significados distintos. Incluso, obsérvese que la exigua zona de yuxtaposición (figura 8) de las 2 zonas o sectores de incertidumbre es "lo más cercano a lo normal". En la elaboración de la gráfica hemos marcado 3 subsectores (2a, 2b, 2c) del sector 2, y cuatro del sector 4 (4a, 4b, 4c, 4d), a efectos de intentar una más clara descripción.
Figura 8: La misma gráfica, con rangos probables de incertidumbre y la demarcación de 4 zonas de patología probable. El sector 2 se desdobló en los subsectores (2a, 2b, 2c) para una mejor interpretación. El sector 4 se desdobló en (4a, 4b, 4c, 4d).
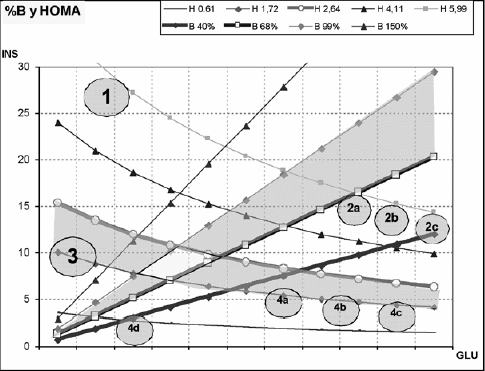
Se puede conjeturar qué implica la ubicación de los datos de un individuo en cada uno de estos sectores:
Sector 1- HOMA-IR ↑, %B↑
El paciente tiene elevada IR con hipersecreción compensatoria indicando que su capacidad de β-secreción está conservada.
Sector 2- HOMA-IR ↑, %B↓
Hay IR con hiperglucemia debida a claudicación progresiva de la célula beta según su ubicación en la gráfica; disminuye la β-secreción según se pasa de (2a)→(2b)→(2c).
Sector 3- HOMA-IR normal, %B↑
Normoglucemia, pero con insulinosecreción mayor de la necesaria; puede ser un inicio de IR; para ver la causa, sería aconsejable evaluar al paciente periódicamente y a lo largo de los años.
Sector 4- HOMA-IR normal, %B bajo
El HOMA-IR es "normal" pero ello obedece a un %B menor al necesario para mantener la euglucemia, o sea que hay déficit β -secretor, y por ende hiperglucemia.
También aquí se podrían marcar subzonas (4a)→(4b)→(4c), de acuerdo al grado de hiperglucemia y a la reserva insulínica decreciente del paciente.
En los sectores 2 y 4 en realidad no nos interesa tanto el HOMA-IR como evaluar el %B.
Sub-Sector 4d- HOMA-IR bajo o muy bajo, normoglucemia, Insulinemia baja
Este paciente podría ser un caso de:
a) marcada hipersensibilidad a la insulina o
b) comienzo de la claudicación de la β-secreción, que no llega a traducirse en hiperglucemia debido a que la IS es aún muy buena.
Dada la pulsatilidad de la secreción pancreática, este dato tal vez deba ser verificado con nueva muestra. De confirmarse el mismo, el médico podría determinar un curso de acción que involucre un seguimiento periódico para descartar que estos valores sean un indicador muy precoz de insuficiencia β-pancreática. Este tipo de pacientes, pensamos, debería ser estudiado anualmente a lo largo de un período de 5 a 10 años para observar su evolución.
En relación a los individuos de nuestro grupo normal o control, se confeccionó la tabla 3, en la cual se observa que hasta un 35% de los presuntamente normales tienen HOMA-%B reducido. Sobre ellos cabría también evaluar su evolución
Tabla 3: Pacientes del grupo normal de nuestra base de datos que presentaron %B disminuido. Aquellos con HOMA>2.64 corresponden al grupo que quedó por encima del percentilo 75 al elaborar la estadística.

Cabe recordar que la construcción de todas estas gráficas sólo sería válida para el método de insulinemia empleado por cada laboratorio y, si fuera posible, debería efectuarse una estadística para obtener los valores de corte para dicha población, datos que se recomienda sean consignados en los respectivos informes.
Conclusiones
Un completo informe de un estudio de insulinorresistencia en condición estática con glucemia e insulinemia basales, si se emplea el criterio HOMA-fórmula debería incluir, como mínimo, los siguientes ítems:
1. Glucemia, con su método, unidades y valores de referencia (opcionalmente, los datos tradicionales o la mención a los criterios nuevos de la IDF, la ADA o la SAD).
2. Insulinemia, en la que indefectiblemente debe indicarse el método empleado y si fuera posible el instrumento; sería deseable el dato de valor de corte para la población y el criterio empleado para obtenerlo.
3. HOMA-IR, con su correspondiente valor de corte superior para la población y el criterio empleado para obtenerlo. Si el HOMA-IR es normal pero se presume insulinorresistencia, puede justificarse la solicitud de glucemia e insulinemia 120 minutos postsobrecarga, lo cual además de permitir evaluar la intolerancia a glucosa, puede agregar información sobre IR dinámica en un porcentaje significativo de aquellos pacientes que presentan índices normales en condición estática. Es importante recordar que el HOMA-IR es útil sobre todo para evaluar la IR en normoglucemia.
4. HOMA-%S (HOMA-% de Sensibilidad), con su correspondiente valor de corte inferior para la población y el criterio empleado para obtenerlo. Este dato, al ser inverso al HOMA-IR, puede obviarse, según el criterio médico para la interpretación de los datos.
5. HOMA-%B (HOMA-% de β-Secreción), con su correspondiente valor de corte inferior para la población y el criterio empleado para obtenerlo.
Opcionalmente, se puede informar la posición de los datos del paciente dentro de una gráfica de insulina vs. glucemia con las líneas de iso-HOMA e iso-%B.
Todos los datos antes mencionados deberían poder ser usados en el monitoreo de respuesta del paciente al tratamiento, pero se recomienda que la metodología de dosaje de insulina se mantenga a lo largo del mismo.
En caso de solicitarse, además de los datos basales, el TTOG sin dosajes de insulina postsobrecarga, es fundamental atender a los datos de:
a) Glucemia a 60 minutos, dato no obligatorio pero útil para el diagnóstico de diabetes si resulta>200mg/dL
b) Glucemia a 120 minutos, para conocer su intolerancia a la glucosa (140-199 mg/dL) o diabetes (≥ 200 mg/dL).
Si además del TTOG se solicitaren valores de insulinemia a 60 y/o 120 minutos postsobrecarga (medidas de insulinorresistencia en condición dinámica), debería informárselos con su correspondiente valor de corte superior para la población y el criterio empleado para obtenerlo. Además, sería útil calcular el índice ISI0,120, con su correspondiente valor de corte inferior y el criterio para obtenerlo, u otro índice que el laboratorio tenga adecuadamente estandarizado a tal fin.
Si además de ello se solicitare insulinemia a 30 minutos postsobrecarga para evaluar la 1ra fase de la insulinosecreción, convendría informarla con su correspondiente valor de corte inferior para la población y el criterio empleado para obtenerlo (dato de escaso valor considerado aisladamente), y sería útil conocer el Índice ΔInsulina 30-0 /ΔGlucemia 30-0, con su correspondiente valor de corte inferior para la población y el criterio empleado para obtenerlo.
En el caso de nuestro laboratorio, estos dos últimos marcadores no se informan debido a que aún no se dispone de un n suficiente para la evaluación estadística. No se han hallado datos al respecto en la literatura disponible.
Agradecimiento
A nuestro maestro y amigo; Dr. Hugo E. Scaglia, y a todos aquellos colegas cuyo esfuerzo cotidiano por mejorar la investigación clínica así como la ciencia básica, tanto nos enorgullecen.
1. Li, C.; Ford, E. S.; McGuire, L. C. y col. Trends in hyperinsulinemia among nondiabetic adults in the U.S. Centers for Disease Control and Prevention, 4770 Buford Hwy., MS K66, Atlanta, GA 30341, USA. cli@cdc.gov. Diabetes Care. 2006 Nov;29(11):2396-402. PMID: 17065674. [ Links ]
2. Tjokroprawiro, A. New approach in the treatment of T2DM and metabolic syndrome (focus on a novel insulin sensitizer). Diabetes and Nutrition Center, Dr. Soetomo Teaching Hospital-Airlangga University, Faculty of Medicine, Surabaya. [ Links ]
3. Reaven, G. M. Banting lecture 1988. Role of insulin resistance in human disease. Diabetes. 1988 Dec;37(12):1595-607. Review. PMID: 3056758. [ Links ]
4. Division of Endocrinology and Metabolism, Department of Medicine, Beth Israel Deaconess Medical Center and Harvard Medical School, Boston, Massachusetts 02215, USA. bkahn@caregroup.harvard.edu. PMID: 10953022. [ Links ]
5. Rocchini, A. Insulin Resistance, Obesity and Hypertension. Division of Pediatric Cardiology, Department of Pediatrics University of Minnesota Hospitals and Clinics, Minneapolis, MN. Journal of Nutrition Vol. 125 No. 6_Suppl June 1995, pp. 1718-1724. [ Links ]
6. Zimmet, P.; Alberti, G. The IDF definition: why we need a global consensus. Diabetes, May 2006, Vol. 51, Special issue. [ Links ]
7. Dunaif, A. Insulin resistance and the polycystic ovary syndrome: mechanism and implications for pathogenesis. Pennsylvania State University College of Medicine, Hershey 17033, USA. Endocr Rev. 1997 Dec;18(6):774-800. [ Links ]
8. Fisher, J. O.; Cai, G.; Jaramillo, S. J. y col. Heritability of Hyperphagic Eating Behavior and Appetite-Related Hormones among Hispanic Children.U.S. Department of Agriculture/ Agricultural Research Service Children's Nutrition Research Center, 1100 Bates Street, Suite 4004, Houston, TX 77030. jfisher@bcm.tmc.edu. Obesity (Silver Spring). 2007 Jun;15(6):1484-1495. [ Links ]
9. Dunaif, A. Insulin resistance and the polycystic ovary syndrome: mechanism and implications for pathogenesis.Endocr Rev 1997 Dec;18(6):774-800 Pennsylvania State University College of Medicine, Hershey 17033, USA. [ Links ]
10. Scaglia, H. Resistencia a la insulina. Aspectos bioquímicos y moleculares.RAEM.Vol 37 (4). Nov. 2000. [ Links ]
11. Moller, D. E.; Cohen, O.; Yamaguchi, Y. y col. Diabetes mellitus, insulin-resistant, with acanthosis nigricans insulin receptor, defect in, with insulin-resistant diabetes mellitus and acanthosis nigricans; diabetes mellitus, insulin-resistant, with acanthosis nigricans, type A. (1994) Diabetes 43, 247-55. [ Links ]
12. Sowers, J. R. Is hypertension an insulin-resistant state? Metabolic changes associated with hypertension and antihypertensive therapy. Am Heart J. 1991 Sep;122(3 Pt 2):932-5. Review. PMID: 1877473. [ Links ]
13. Wenger, N. K. The High Risk of CHD for Women: Understanding Why Prevention Is Crucial. Medscape Womens Health. 1996 Nov;1(11):6. PMID: 9746658. [ Links ]
14. Guillausseau, P. J. Importance of the early phase of insulin secretion. Service de Médecine B, Hôpital Lariboisière et Université Paris 7. Denis-Diderot, Paris, France. [ Links ]
15. Kahn, S. E.; Prigeon, R. L.; McCulloch, D. S. K. E. J. y col. Palmer, and D. Porte, Jr. Quantification of the relationship between insulin sensitivity and beta-cell function in human subjects. Evidence for a hyperbolic function. Diabetes 42: 1663-1672. [ Links ]
16. Joy, S. V.; Rodgers, P. T; Scates, A. C. Incretin mimetics as emerging treatments for type 2 diabetes.2005 Jan;39(1):110-8. Epub 2004 Nov 23. Duke University Medical Center, Durham, NC 27705-0493, USA. joy00002@mc.duke.edu. [ Links ]
17. David D'Alessio, D. Pathophysiologic Basis for the Pharmacotherapy of Type 2 Diabetes. Beta-cell Dysfunction: Incretin Effect. [ Links ]
18. Beard, J. C.; Bergman, R. N.; Wark, W. K. The Insuklin Sensitivity Index in non-diabetic man. Correlation between clamp derived and IVGTT deriveed values. Diabetes, 1986, Mar;35 (3):362-9. [ Links ]
19. Majkowska, L. Tests for evaluating Insulin Sensitivity in vivo. Przegl Lek. 1999;56(5): 351-6. [ Links ]
20. Matthews, D. R.; Hosker, J.P.; Rudenski, A. S. y col. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia 1985 Jul;28(7):412-9. [ Links ]
21. Turner, R. C.; Holman, R. R.; Matthews, D. R. y col. Insulin deficiency and insulin resistance interaction in diabetes: estimation of their relative contribution by feedbackanalysis from basal plasma insulin and glucose concentrations. Metabolism 28:1086-96. 1979. [ Links ]
22. Levy, J. C.; Matthews, D.R.; Hermans, M. P. Correct homeostasis model assessment (HOMA) evaluation uses the computer program. Diabetes Care. 1998 Dec;21(12):2191-2. No abstract available. PMID: 9839117. [ Links ]
23. Turner, R. C., Holman, R.R; Matthews, D. R. y col. Insulin deficiency and insulin resistance interaction in diabetes: estimation of their relative contribution by feedback analysis from basal plasma insulin and glucose concentrations. Metabolism28:1086-96. 1979. [ Links ]
24. Levy, J. C. Evaluation de l'insulinosensibilité: les modeles HOMA et CIGMA. In: Journées de Diabétologie de l'hotel-Dieu 1998. Ed. Flammarion Médecine-Science, Paris, 179-92, 1998. [ Links ]
25. www.dtu.ox.ac.uk The Oxford Centre for Diabetes Endocrinology and Metabolism. Diabetes Trials Unit, HOMA Calculator. [ Links ]
26. Gutt, M.; Davis, C. L.; Spitzer, S. B. y col. Validation of the insulin sensitivity index (ISI(0,120)): comparison with other measures. Diabetes Res Clin Pract 2000 Mar;47(3):177-84. [ Links ]
27. Mari, A.; Pacini, G.; Murphy, E. y col. A model-based method for assesing insulin sensitivity grom the oral glucose tolerance test. Diabetes Care 2001 Mar;24(3) :539-48. [ Links ]
28. Ferrannini, E. Insulin resistance versus insulin deficiency in non-insulin-dependent diabetes mellitus: problems and prospects. C.N.R. Institute of Clinical Physiology, University of Pisa, Italy. ferranni@nsifc.ifc.pi.cnr.it variabilidad. [ Links ]
29. Haeckel, R.; Raber, R.; Wosniok, W. Comparability of Indices for insulin resistance and insulin secretion determined during oral glucose tolerance tests. Chem Lab Med 2006; 44: 817-23. [ Links ]
30. Garcia Estevez, D. A.; Araujo, D.; Janeiro, G. Comparison of several insulin sensitivity indices derived from basal plasma insulin and glucose levels with minimal model indices. Horm Metab Res. 2003 Jan;35 (1): 13-7. [ Links ]
31. Wolfthal, D. L.; Buccini, G. B. Revista Bioquímica y Patología Clínica B y PC. Volumen 69 N° 1 Parámetros bioquímicos para el diagnóstico de insulinorresistencia y de síndrome metabólico evaluados mediante test de tolerancia oral a la glucosa - Parte 1: Valores de corte de los parámetros de insulinorresistencia. Clasificación de la población y síndrome metabólico según cuatro definiciones disponibles. (pag 14-28). [ Links ]
32. Reaven, P. The relationship between obesity, insulin resistance, and inflammatory markers. Presented at The First Annual World Congress on the Insulin Resistance Syndrome; November 20-22, 2003; Los Angeles, California. [ Links ]
33. Kraft, J. R. Int Tinnitus J. 1997;3(2):113-116. IMx (Abbott) Immunoassay of Insulin: A Practical Alternative to RIA Hyperinsulinemia Identification in Idiopathic Neurootology and Other Hyperinsulin Metabolic Disorders. Department of Clinical Pathology and Nuclear Medicine, Saint Joseph Hospital and Health Care Center, Chicago, IL 60657, U.S.A. [ Links ]
34. World Health Organization: Definition, diagnosis and Classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part I. Diagnosis and classification of diabetes mellitus. Geneva, World Health Organization, 1999. [ Links ]














