Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO  uBio
uBio
Compartir
Acta toxicológica argentina
versión On-line ISSN 1851-3743
Acta toxicol. argent. vol.19 no.1 Ciudad Autónoma de Buenos Aires ene./jun. 2011
ARTÍCULOS ORIGINALES
CHICOS y PIBES, propuestas innovadoras para la atención de la salud ambiental infantil en América Latina
Cossío Torres, Patricia; Domínguez Cortinas, Gabriela; Hernández Cruz, María T.; Morales Villegas, Raúl; Van Brussel, Evelyn; Díaz-Barriga Martínez, Fernando*
Centro de Investigación en Salud Colectiva, Coordinación para la Innovación y Aplicación de la Ciencia y Tecnología, Universidad Autónoma de San Luis Potosí, México.
*Fernando Díaz-Barriga, Avenida Venustiano Carranza No. 2405, Col. Lomas los Filtros, San Luis Potosí 78210, SLP, México.
*fdia@uaslp.mx
Recibido: 16 de noviembre de 2010
Aceptado: 1 de marzo de 2011
Resumen. En la actualidad los niños en América Latina enfrentan viejas y nuevas amenazas químicas, físicas, biológicas y sociales que aumentan los riesgos en salud. Por ejemplo, los niños se exponen a numerosas sustancias químicas (contaminantes) y ahora además enfrentan a los compuestos de la nanotecnología; se exponen a las radiaciones solares y electromagnéticas junto al incremento en la temperatura dado por la nueva crisis climática; asimismo, mantienen su exposición a la contaminación biológica presente sobre todo en el agua no potable pero ya enfrentan el riesgo de los organismos transgénicos. Finalmente, la violencia familiar o social representa un factor de riesgo para la seguridad humana y los niños son un sector de la población particularmente vulnerable a ella. Para enfrentar estas amenazas nuestro grupo ha creado una propuesta de trabajo denominada CHICOS que incluye el trabajo bajo aspectos Comunitarios, Hospitalarios, de Investigación, con énfasis en la Capacitación, la Orientación a la comunidad y la Seguridad humana. Con esta estructura pueden generarse Programas de Intervención Basados en Evidencia (PIBE) que necesariamente deben ser multidisciplinarios a fin de atender amenazas de tan distinto origen. El fin último es reproducir la estrategia para que paulatinamente vayan estableciéndose grupos de salud ambiental infantil en América Latina.
Palabras clave: Salud ambiental; Salud infantil; Vulnerabilidad; Contaminación.
Abstract. In Latin America children today are facing new and old chemical, physical, biological and social threats. They are exposed to chemical pollutants, to solar and electromagnetic radiations, to biological contaminants and now to new threats such as: nanotechnological products, an increase in the ambient temperature due to the climate crisis, and to transgenic organisms. Furthermore, violence either within the family or in the society is also a risk factor for which children are a vulnerable population. In order to design multidisciplinary Evidence-Based Intervention Programs (PIBE) our group is proposing a new academic structure: CHICOS. This structure includes activities in different areas: the Community, the Hospital, Research, Capacity Building, community Orientation (risk communication), and human Safety. The idea is to build groups around this structure in different countries with one goal: to start working in Children's Environmental Health Issues.
Key words: Environmental health; Child health; Vulnerability; Pollution.
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) ha reportado que a nivel global los mayores riesgos para la carga de enfermedad medidos por años de vida ajustados por discapacidad (DALYs por sus siglas en inglés) son bajo peso (6% de los DALYs globales), sexo no seguro (5%), abuso de alcohol (5%) y uso de agua no potable junto con pobres condiciones de sanidad e higiene (4%) (Organización Mundial de la Salud 2009). Esto se traduce en la muerte de millones de niños (10,4 millones en el 2004) sobre todo en países de bajo y medio desarrollo económico. Se estima que el 39% de estas muertes se deben a problemas nutricionales, bajo peso, lactancia deficiente y riesgos ambientales prevenibles (Organización Mundial de la Salud 2009). En este contexto también se ha reportado que 42% de las infecciones respiratorias bajas y 24% de las infecciones respiratorias altas se deben a procesos de contaminación de interiores por uso de biomasa, tabaquismo pasivo, condiciones de vivienda y contaminación atmosférica exterior (Prüss-Üstün y Corvalán 2006). En tanto, 88% de todos los casos de diarrea en el mundo se deben a las condiciones de agua, sanidad e higiene (Prüss-Üstün y Corvalán 2006). Pero los riesgos no paran ahí, las principales causas de muerte en el mundo (riesgos cardiovasculares, tabaquismo, diabetes, falta de ejercicio y sobrepeso/obesidad) están ya afectando a niños y adolescentes (Organización Mundial de la Salud 2009).
Este es el escenario que enfrentamos, este es el escenario que requiere de una intervención integral focalizada sobre todo en la prevención y por lo tanto, de atención centrada en las etapas de vida de mayor vulnerabilidad, las etapas fetales, infantiles y adolescentes. Justamente las etapas enmarcadas por la Organización Mundial de la Salud bajo el concepto de salud ambiental infantil (International Programme on Chemical Safety 1986).
¿Por qué los Niños?
Como lo señalamos en el párrafo anterior, en este artículo el concepto de niño abarcará desde la concepción hasta los 18 años de edad, que son las etapas señaladas por la OMS para salud infantil dado que durante ellas se llevan a cabo los principales procesos de desarrollo. Por lo anterior, no resulta extraño que una de las frases que mayor popularidad ha adquirido en los últimos años es la que señala que "el niño no es un adulto pequeño". La Organización Panamericana de la Salud (Organización Panamericana de la Salud 2003), con fundamento en documentos generados por la OMS (Organización Mundial de la Salud 2002) y la Comisión de Cooperación Ambiental (Comisión para la Cooperación Ambiental de América del Norte 2002), ha declarado que los niños son el grupo social más vulnerable a las amenazas ambientales. Las razones se explican a continuación.
Durante la etapa fetal una exposición química, física o biológica puede dar lugar a alteraciones en el desarrollo, tales como: la muerte del organismo, la aparición de anormalidades estructurales, un crecimiento alterado o bien, deficiencias funcionales (International Programme on Chemical Safety 1986).
Es importante hacer notar que el que se presente una manifestación u otra, depende de la dosis del tóxico y del momento crítico durante el cual ocurre la exposición. A estos períodos críticos de susceptibilidad a la exposición se les denomina ventanas de susceptibilidad o de vulnerabilidad y son diferentes para cada órgano o tejido, ya que dependen del desarrollo propio de ellos (International Programme on Chemical Safety 1986). Las ventanas de susceptibilidad han adquirido renovado interés debido a que las manifestaciones de una exposición in utero pueden expresarse al nacimiento (bajo peso, malformaciones congénitas, mortalidad infantil, etc.); pero también, llegan a advertirse hasta la infancia (asma, cáncer, alteraciones neurológicas, y efectos en el comportamiento); o incluso hasta la etapa adulta (alteraciones neurodegenerativas, padecimientos cardiovasculares o cáncer) (International Programme on Chemical Safety 1986). Después de su nacimiento el niño es un organismo que busca crecer y por lo tanto, su organismo está adaptado para absorber más y excretar menos, lo cual lo pone en riesgo si entra en contacto con algún tóxico; además, su capacidad detoxificante no está del todo desarrollada como tampoco lo está al nacimiento, la barrera hematoencefálica (facilitándose así la llegada de compuestos al sistema nervioso central) (International Programme on Chemical Safety 1986). Es claro entonces que los niños son más susceptibles, pero no solo por su estado en desarrollo, sino también, por que tienen rutas propias de exposición. Por ejemplo, tienen mayor exposición dérmica por el uso de pañales, ingieren leche materna, comen más suelo, se pasan más tiempo en áreas que les permite mayor inhalación de partículas y por su curiosidad e ignorancia se exponen a ambientes de riesgo, etc. (International Programme on Chemical Safety 1986; Comisión para la Cooperación Ambiental de América del Norte 2002; Organización Mundial de la Salud 2002; Organización Panamericana de la Salud 2003) En un escenario de contaminación de suelo por plomo, el niño está más expuesto que el adulto, no solamente porque ingiere más suelo, sino porque el niño absorbe hasta cinco veces más plomo que el adulto. Por ello, es cierto, el niño no es un adulto chiquito y entonces es lógico concluir que las normativas ambientales que protegen al adulto no siempre protegen al niño.
La dependencia de los niños por los adultos es entonces otro factor de vulnerabilidad y no solo para generar nuevas normativas que lleven a la protección infantil. Los niños necesitan de la orientación adulta para disminuir los riesgos de una exposición innecesaria (jugar en un sitio contaminado, prevención de accidentes domésticos como la ingestión de algún compuesto químico, etc.); pero también están a expensas de que los adultos aboguen por ellos para evitar conductas anómalas de la sociedad. Por ejemplo, legislan en contra del trabajo infantil pero no lo evitan, lo cual de inmediato convierte a este tipo de trabajo en una actividad ilegal, lo que desemboca en cargas de trabajo brutales y en condiciones mínimas de protección: sin ropa adecuada, con horarios anormales para la edad, en escenarios de alta exposición, sin cuidados médicos y por supuesto, sin poder aplicar derechos laborales de los que sí gozan los adultos.
En la sociedad actual los niños están en riesgo, pero también la sociedad lo está. Cualquier cosa que afecte a la niñez afecta al futuro de la humanidad. Tal es el caso de los neurotóxicos que disminuyen el coeficiente intelectual y las capacidades de los pequeños; la exposición a este tipo de químicos, puede provocar un futuro con un porcentaje menor de adultos con habilidades para plantear alternativas, y al mismo tiempo, un futuro con una mayor cantidad de adultos incapaces de aspirar a mejores opciones laborales, adolescentes con problemas académicos y desempleo. Un futuro con individuos que ni estudian ni trabajan pero comen y quieren divertirse. Violencia urbana, costos económicos para los países para mantener servicios y necesidad de una educación especializada, son entonces, algunos de los rubros a tomar en cuenta cuando se realice un análisis costo- beneficio de la atención de las amenazas infantiles.
Por cierto, en Estados Unidos, se ha estimado que la exposición al plomo le cuesta a aquél país 43 mil millones de dólares anuales (Landrigan y col. 2002). De hecho, se ha estimado que por cada microgramo de plomo por decilitro de sangre que logre disminuirse en programas de intervención nacionales, el ahorro llega a ser de cinco mil millones de dólares (Schwartz y col. 1985). Lo que es increíble es que el costo del plomo se da sobre todo por la pérdida económica (ganancias personales) que tendría un sujeto con coeficiente intelectual menor de lo normal (recordemos que el plomo es un neurotóxico que disminuye el intelecto).
Riesgos Infantiles
Riesgo se define típicamente como la probabilidad de que ocurra un efecto adverso por la exposición a una amenaza o a un estresor. Este concepto sin embargo, es limitado ya que no incluye la capacidad de respuesta del receptor (individuo o comunidad). Por lo tanto, a nosotros nos parece que la mejor manera de entender el riesgo es bajo la combinación de las magnitudes de la amenaza y de la vulnerabilidad del receptor. Así, un riesgo podría ser alto si la amenaza fuese alta o si la vulnerabilidad lo fuere; sería máximo cuando una comunidad (o un individuo) muy vulnerada estuviere expuesta a una gran amenaza. De aquí surge que la vulnerabilidad sería la incapacidad de la comunidad (o del individuo) para responder de manera adecuada ante una amenaza determinada (Wilches-Chaux 1993).
Las amenazas infantiles pueden ser químicas, físicas, biológicas y sociales. Dentro de las químicas apuntamos a los contaminantes del ambiente, pero también deberíamos incluir a los fármacos, dada sus importancia en las intoxicaciones agudas y a las drogas de adicción. Una amenaza química emergente serían los productos de la nanotecnología. Amenazas físicas serían el ruido, las radiaciones (ionizantes y no ionizantes) y como amenaza emergente el incremento de temperatura asociado al fenómeno de crisis climática (golpes de calor). Finalmente, como ejemplos de amenazas biológicas estarían los virus, las bacterias, los parásitos, las toxinas biológicas y como emergente, los organismos transgénicos. La magnitud de la amenaza dependería de sus propias características fisicoquímicas, de su capacidad nociva y de su concentración en el ambiente. Ahora bien, en otro contexto también debemos hablar de las amenazas sociales, como lo podrían ser: la situación de violencia en zonas de conflicto armado; la agresión física constante de un pariente alcoholizado; o la violencia asociada al comercio de estupefacientes y otras drogas de adicción. La amenaza social constante puede provocar la formación de un niño con cualidades sorprendentes pero también la aparición de niños mutilados mentalmente.
En cuanto a los factores de vulnerabilidad hay múltiples pero algunos de ellos serían la vulnerabilidad económica (pobreza, carencia de recursos naturales, etc.); la provocada por la marginación (grupos indígenas, migrantes, etc.); la social (nivel educativo, acceso a servicios médicos, etc.); la geográfica (vivir en sitios contaminados, en zonas endémicas de alguna enfermedad -malaria, dengue, Chagas-, en zonas vulnerables al cambio climático, etc.); o la nutricional (sobrepeso, obesidad o desnutrición) (Díaz-Barriga 2010).
ESCENARIOS COMPLEJOS
Se ha estimado globalmente que un 24% de la carga de enfermedad (años de vida sana perdidos) y un 23% de la mortalidad prematura se debe a factores ambientales (Prüss-Üstün y Corvalán 2006). Pero entre la población infantil de 0-14 años, la proporción de mortalidad atribuida al ambiente sube hasta un 36% (PrüssÜstün y Corvalán 2006). Ahora bien, a nivel mundial existen amplias diferencias de la carga de enfermedad ambiental infantil entre países pobres y naciones con economías desarrolladas (Prüss-Üstün y Corvalán 2006). Así por ejemplo, entre los países pobres los niños tienen una carga de enfermedad 800 veces mayor para infecciones respiratorias bajas y 140 veces mayor para diarreas que sus pares de naciones desarrolladas (Prüss-Üstün y Corvalán 2006).
Los números reflejan un escenario mundial grave, pero se podría argumentar que dicho escenario polarizado está sesgado ya que cuenta con la influencia de los países más pobres del mundo. Si bien esto es cierto, también es cierto que al interior de los países Latinoamericanos existen regiones cuyo Índice de Desarrollo Humano (IDH) es comparable con las regiones más pobres del planeta (Programa de las Naciones Unidas para el Desarrollo 2010); por ejemplo, en México contamos con municipios cuyo IDH se ubica por debajo del promedio para los países de la África Subsahariana (Programa de las Naciones Unidas para el Desarrollo 2004).
Es decir, aunque un país pueda tener estadísticas nacionales adecuadas en materia de salud, al interior del mismo país podrían existir regiones que necesiten urgentes programas de atención por sus altos índices de marginación. Así, esta polaridad mundial de ricos vs. pobres, también llega a manifestarse entre las distintas regiones al interior de muchos países de economías intermedias. En estos casos, los promedios nacionales no deben justificar la inacción en regiones marginadas.
Para ejemplificar lo anterior, veamos el caso de una típica comunidad indígena al Sur de la Huasteca Potosina de México, la cual presentamos en la Tabla 1.
Tabla 1. Amenazas, factores de vulnerabilidad y riesgos en salud infantil, de una comunidad indígena al Sur de la Huasteca Potosina de México
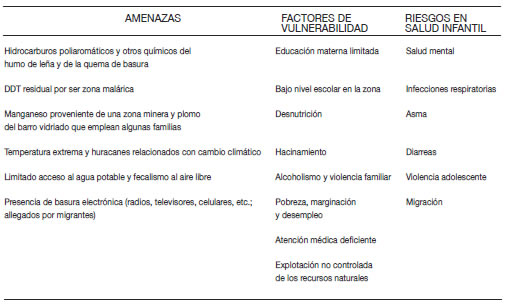
Es obvio que en este caso, como en muchos otros, la intervención para reducir los riesgos infantiles debería buscar abatir no solo las amenazas sino también, los factores de vulnerabilidad. Es decir, se requiere de un equipo técnico multidisciplinario que aplique una propuesta integral para abordar problemáticas ambientales, ecológicas, sociales y sanitarias. Todas con un solo objetivo, mejorar las condiciones de vida de los niños.
ESQUEMAS PARA LA ATENCIÓN DE LOS RIESGOS INFANTILES
Para la atención de la salud ambiental infantil se han generado diversas propuestas, algunas de ellas muy interesantes. Pero destaca entre todas, la red de Unidades Pediátricas Ambientales, inicialmente ideada en los Estados Unidos pero ya con adaptaciones en Canadá, México, Argentina, Chile y España.
La Unidad Pediátrica Ambiental (UPA) ha sido conceptualizada como una entidad académica, típicamente asociada a un centro médico universitario (o con algún mecanismo que permitiera la interacción entre la academia y el hospital) y cuyas principales funciones son: i) educación comunitaria y actividades de extensión; ii) capacitación de profesionales de la salud; y iii) asesoría y atención médica (muchas UPAs se encuentran asociadas a Centros de Información y Atención Toxicológicas) (AOEC 2006).
Si bien las UPAs han representado un gran avance para el área de la salud ambiental infantil, el concepto ha resultado ser poco flexible para la atención de grupos vulnerables. La primera limitante de las UPAs y la más importante para nuestra región, es la propia concepción; es decir, la de un grupo médico en un hospital de segundo o tercer nivel de atención; cuando lo que requieren los grupos vulnerables, esos con problemas de diarreas e infecciones respiratorias, es la atención primaria, es la atención en las propias comunidades. La segunda limitante es que la UPA es un concepto médico, cuando ahora lo que debe atenderse en las regiones marginadas son problemas integrales que requieren de la multidisciplinaridad, incluyendo la atención a aspectos ambientales, sociales, económicos, políticos y de recursos naturales. Finalmente, la UPA implica la capacitación de médicos concentrados en el niño y en el ambiente, lo cual es muy positivo pero poco realista en nuestro medio, dónde los médicos por un lado son especialistas y por el otro lado laboran en hospitales de concentración saturados de trabajo; además, durante la preparación del estudiante de medicina los temas de toxicología, medio ambiente y salud pública no son tópicos que se atiendan con la profundidad debida (Organización Panamericana de la Salud 2008). Es decir, no abundan los pediatras o médicos con interés por la atención de la problemática ambiental. A pesar de lo anterior, la creación de las UPAs vino a dar renovados bríos a los esfuerzos de la Organización Mundial de la Salud (OMS) en el tema de la Salud Ambiental Infantil. La OMS ha celebrado varias reuniones internacionales y cuenta ya con una red de Centros Colaboradores en este tema, una primera propuesta de trabajo globalizado se presentará a finales del 2010.
En este escenario, en México, la Universidad Autónoma de San Luis Potosí (UASLP) a través de su Facultad de Medicina cumple en el 2011, 25 años de trabajo en el tema de la salud ambiental infantil. Con la experiencia de los estudios en sitios contaminados, en comunidades indígenas y en favelas urbanas, la UASLP, uno de los centros colaboradores en salud ambiental infantil de la OMS, ha desarrollado un concepto de trabajo, el cual además incluye lo mejor de las experiencias de las UPAs y toma en cuenta las ideas vertidas por la OMS en sus diversas reuniones sobre el tema.
El eje central de nuestra propuesta es la gobernanza en salud ambiental infantil. Gobernanza es un término que recientemente ha sido aplicado en diversas modalidades y por lo tanto cuenta con numerosas conceptualizaciones; sin embargo, todas ellas tienen tres ejes en común: i) algún mecanismo de acción; ii) la interacción entre integrantes de la sociedad y elementos de gobierno; y iii) la búsqueda del desarrollo sostenible.
En nuestro caso, definimos como gobernanza en salud ambiental infantil al conjunto de acciones realizadas de forma sostenida, por un mecanismo que facilite la emancipación de las comunidades vulneradas, y que lleven a la protección de la población de 0-18 años de edad (dónde el cero implica desde la concepción). Para lograr tal fin consideramos que se requieren acciones en seis espacios: i) el Comunitario; ii) el Hospitalario; iii) el de Investigación; iv) el de Capacitación; v) el de la Orientación; y vi) el de Seguridad Humana.
"CHICOS" UNA PROPUESTA DE ESTRUCTURA PARA LA ATENCIÓN DE LA SALUD AMBIENTAL INFANTIL EN COMUNIDADES VULNERABLES
La salud ambiental infantil debe ser atendida por un equipo de profesionistas donde, por supuesto, debe haber elementos del sector salud, pero dónde también tiene que haber representantes de otras especialidades. Este equipo multidisciplinario, para actuar de forma coordinada, debe contar con una estructura; "CHICOS" busca dar dicha estructura, por lo cual a continuación se detallan sus componentes y el como interaccionan entre sí
Comunidad / CASITA
El primer elemento de la estructura "CHICOS" es el que trabaja con la comunidad y para ello se plantea la creación de una "CASITA" (Centro de Apoyo en Salud Infantil y Tópicos Ambientales) en cada una de las comunidades en las cuales se inicia un trabajo sobre salud ambiental infantil. La CASITA se concibe como un espacio físico o virtual de interacción total entre la comunidad y el cuerpo académico, para trabajar de forma conjunta en los diversos tópicos multidisciplinarios que lleven a la reducción de los riesgos infantiles y con ellos al desarrollo comunitario. La CASITA trabaja entonces bajo el concepto de los determinantes sociales de salud adaptados a la población infantil (Organización Mundial de la Salud 2008). A nivel local el espacio es manejado por miembros de la comunidad capacitados como promotores de salud ambiental, ellos son los elementos clave dado que se transforman en los coordinadores de las actividades en su comunidad. Estas actividades se dan en cuatro áreas: salud, ambiente, sociedad y ecología comunitaria. Las primeras tres se entienden y no requieren mayor explicación, pero la cuarta, deseamos señalara aparte, por lo novedoso del término.
Por ecología comunitaria entendemos aquellas acciones que buscan manejar los recursos naturales de manera sustentable para el beneficio de la comunidad. Dos ejemplos aclaran lo señalado: i) la extinción de algunas especies de la flora pueden poner en riesgo a las comunidades en caso de que esta flora sea utilizada para artesanías, para medicina tradicional o bien para la dieta (seguridad alimentaria), en este caso, la ecología comunitaria realizaría un diagnóstico y establecería las medidas de protección ecosistémica; ii) el segundo ejemplo tiene que ver con la malaria; ya que se ha estimado que el 42% de la carga de malaria a nivel mundial (tres millones de muertes anuales), podría prevenirse con un manejo ambiental (controlando, por ejemplo, la reproducción de vectores aplicando medidas ecológicas de control de vegetación tanto en cuerpos de agua como en la propia comunidad) (PrüssÜstün y Corvalán 2006).
La CASITA llega a ser el eje de interacción para el diagnóstico, las propuestas de mitigación, la vigilancia ambiental y/o sanitaria y la educación comunitaria, que son en su conjunto, las fases requeridas por todo programa de intervención basado en evidencia (ver siguiente sección); por lo tanto, es indispensable que cada CASITA cuente con servicio de cómputo y conexión a internet. La conectividad hoy en día es fundamental para la asesoría a distancia.
Hospital / CIAT
En un programa de salud ambiental infantil, la participación de los profesionales de la salud (de medicina y enfermería) a nivel centro de salud es necesaria para la atención de intoxicaciones agudas o crónicas, para la orientación a padres de familia, para la producción de propuestas de prevención y para la educación de colegas en tópicos de toxicología ambiental.
Aquí el esquema de UPA queda bien, pero en América Latina contamos en varios países con un profesionista con mejor perfil para el trabajo de salud ambiental, éste es el toxicólogo clínico. Asimismo, dado que la mayoría de los toxicólogos clínicos se encuentran asociados a algún Centro de Información y Atención Toxicológica (CIAT), preferimos el modelo de CIAT con toxicólogos clínicos que el de UPA con pediatras ambientales, por ser el primero un modelo de eficiencia reconocida en América Latina. No obstante, es obvio que ambos, el CIAT y la UPA no se excluyen entre sí; en todo caso, sería aconsejable que un CIAT cuente con el apoyo de pediatras, como también lo sería el que una UPA cuente con toxicólogos clínicos. Aquí lo interesante es que el CIAT o la UPA se conecten con las CASITAs a través de las herramientas de la Telemedicina, y por lo tanto, se facilite el que el personal hospitalario participe en la formación de los promotores de salud ambiental que atiendan las CASITAs, ya que ellos serán su contacto con el personal médico o los médicos tradicionales de la región.
Investigación / CISAI
Las propuestas de investigación en un programa de salud ambiental infantil deben tener como objetivo el disminuir las incertidumbres del conocimiento científico en esta área. Por ejemplo, en la actualidad, más de 85 mil compuestos sintéticos tienen licencia de comercialización y 2800 de ellos se producen cada año en una cantidad igual o mayor a las 500 toneladas, por lo tanto, son los que mayormente podrían estar asociados a eventos de exposición humana (Landrigan y col. 2003). Desgraciadamente, menos de la mitad de estos casi tres mil compuestos han sido evaluados en cuanto a su capacidad tóxica para el humano, y menos aún lo han sido para revisar su toxicidad en los niños o durante el desarrollo. Es decir, su capacidad tóxica nos es desconocida (Landrigan y col. 2003).
Aunado a lo anterior, otros puntos que merecen ser atendidos por la investigación en salud infantil serían: i) el desarrollo de nuevos biomarcadores (de exposición, de efecto o de susceptibilidad); ii) el empleo de la epigenética para la evaluación predictiva del riesgo en salud (considerando el hecho del origen fetal de la enfermedad posnatal); y iii) la evaluación toxicológica de mezclas químicas en sitios contaminados, combinando los conocimientos en población humana y en organismos de la fauna local.
Nuestro grupo ha conjuntado todas las acciones de investigación en un Centro de Inteligencia de Salud Ambiental Infantil (CISAI) y sus participantes están en estrecho contacto con quienes trabajan en las CASITAs y en el CIAT.
Capacitación
Solamente en México existen más de 1500 municipios marginados y considerando sus estadísticas de salud, puede concluirse que todos ellos requieren de la instrumentación de programas encaminados a la protección de la salud ambiental infantil. Es obvio que ante tal número de municipios, la formación de grupos multidisciplinarios que trabajen el área de la salud infantil se convierte en una prioridad de salud pública.
La estructuración de grupos requiere del establecimiento de programas de formación de recursos humanos y de la instrumentación de talleres de educación continua. Para este fin, nuestro grupo ha desarrollado la licenciatura en ciencias ambientales y salud, participa en el posgrado multidisciplinario de ciencias ambientales (maestría y doctorado) y esta analizando nuevos esquemas para la residencia médica en salud pública. En cuanto a los talleres de educación continua, se trabaja en diplomados de ecotoxicología y de riesgos en salud, pero también se han generado propuestas específicas sobre evaluación del riesgo infantil para su ejecución en diversos países (por ejemplo, los de Centroamérica). Finalmente, estamos estructurando una red de salud infantil para América Latina.
Si bien la capacitación de cuadros académicos es prioritaria, también lo es la capacitación de promotores comunitarios de salud ambiental. Este punto es crucial para ligar a las comunidades con las propuestas del grupo académico y para que el cuerpo de investigadores reconozcan con claridad las propuestas de la comunidad. Dado que el perfil de un promotor de salud ambiental puede variar de región a región, continuamente estamos en revisión de las capacidades necesarias y de los cursos de entrenamiento para su enseñanza.
Orientación
La orientación debe tener dos componentes: uno dirigido a la toma de decisiones y otro a la comunicación de riesgos a la población en general pero con énfasis en la población infantil. En cuanto a la toma de decisiones, es muy importante desarrollar métodos y modelos estadísticos y/o matemáticos para la priorización de los factores de riesgo (vulnerabilidades y amenazas). La Organización Panamericana de la Salud ha lanzado desde hace tiempo un esquema denominado "sala situacional", el cual sería muy importante revisar para adaptarlo al área de la salud ambiental infantil y a la toma de decisiones para niveles comunitarios.
Sobre la comunicación de riesgos, nuestro grupo ha explorado múltiples herramientas y, por supuesto, las que mayor éxito han tenido desde el punto de vista educativo son las interactivas (obras de teatro, teatro guiñol, concursos, etc.) (Torres-Nerio y col. 2010). Sin embargo, la interpretación del dibujo infantil nos ha resultado sumamente valiosa para la evaluación de las conductas de los niños antes y después de establecido el programa de comunicación. En nuestros esquemas de orientación participan activamente todos los miembros del grupo.
Seguridad humana
El concepto de seguridad humana puede ser tan amplio como se quiera y puede abarcar cuestiones que van desde los accidentes de tráfico hasta la seguridad alimentaria. En este contexto, es importante señalar que para algunos autores, la niñez es un constructo que tiene definiciones biomédicas (ya establecidas en este documento); pero que también depende de influencias culturales y de aspectos sociales (Boyden 2003). Por lo tanto, las vulnerabilidades y la capacidad de respuesta ante una amenaza son diferentes en los distintos contextos y dependen sí, de la etapa del desarrollo del niño, pero también de los ambientes sociales o culturales.
Sin menospreciar otros temas que son muy importantes para la población infantil (por ejemplo, los accidentes de tráfico ocupan primeros lugares de mortalidad entre los adolescentes), en tópicos de seguridad humana, nuestro grupo ha identificado una gran necesidad de trabajar en comunidades marginadas que además se ubican en: i) regiones en riesgo por conflicto armado (desplazados de territorios en combate; áreas en violencia por narcotráfico; etc.); ii) zonas amenazadas por el cambio climático (inundaciones, sequías, incendios forestales, etc); y/o iii) áreas con recursos naturales devastados. Además, en estos sitios, como en muchos otros, la prevención de las adicciones entre los jóvenes es un punto prioritario de salud pública.
Por la inseguridad y, en muchas ocasiones, por el difícil acceso a estas áreas, la metodología que mejor aplica es la organización de la comunidad para que ella misma identifique sus problemas y gestione sus soluciones. El trabajo comunitario en estas zonas garantiza la continuidad de los esfuerzos y la permanencia de los proyectos. En este escenario, el concepto de CASITA; la formación de promotores con visión holística de la salud y el ambiente; y la asesoría a distancia a través de la conectividad en red, se vuelven herramientas muy valiosas.
"PIBE" UNA PROPUESTA METODOLÓGICA PARA GUIAR EL TRABAJO DE LOS"CHICOS"
"CHICOS" es entonces una estructura académica que permite trabajar los frentes necesarios para desarrollar un programa de salud ambiental infantil. Pero la integración de los componentes comunitarios, hospitalarios, de investigación, de capacitación, de orientación y de seguridad humana, requieren de una metodología que los ligue horizontalmente; una metodología que al integrarlos los complemente y por lo tanto, los haga más productivos.
La metodología que hemos diseñado se basa en el diseño de Programas de Intervención Basados en Evidencias y consta de cuatro fases:
i) Peritaje integral, que es un diagnóstico de las condiciones de salud humana y en algunos casos, de la salud ecosistémica, que incluye la evaluación de las amenazas y de los factores de vulnerabilidad, con esta fase se generan las evidencias necesarias para el diseño de los programas de intervención (Tablas 2 y 3); ii) Intervención, que son las medidas a instrumentar para lograr la reducción de los riesgos en salud infantil diagnosticados en la fase anterior; iii) Balance y vigilancia para definir las incertidumbres que requieren de investigación y evaluar el éxito de la intervención; y iv) Educación comunitaria y profesional (por ejemplo, programas de capacitación para el personal médico de la localidad en estudio).
Tabla 2. Elementos para el peritaje integral
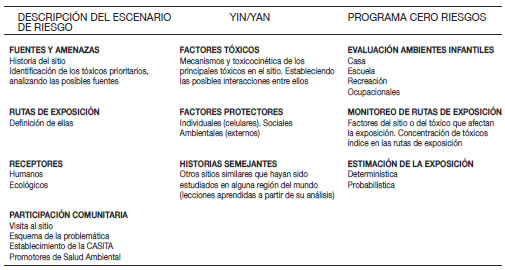
Tabla 3. Elementos para el peritaje integral
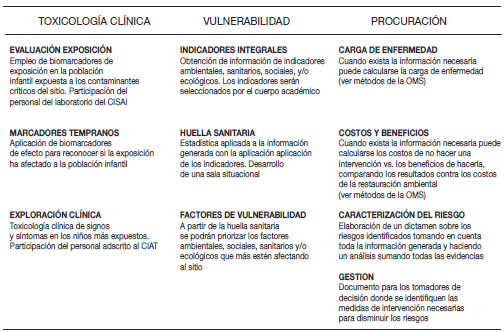
Con respecto a la intervención es importante hacer notar que nosotros las dividimos en los procesos que intervienen en la reducción de las amenazas, en el amortiguamiento de los factores de vulnerabilidad y la atención a los aspectos sanitarios, ambientales, ecológicos y sociales de la comunidad evaluada. Asimismo, creemos indispensable generar mecanismos de protección civil a través de la función de los promotores de salud ambiental, tales como la formación de brigadas y el diseño de planes de contingencia para que, a través de internet, la CASITA pueda estar conectada con centros de salud, con el CIAT y con nuestro Centro de Investigación. Un esquema de protección civil enfocado a la población civil es nuestro programa CRIOS (comunicación de riesgos infantiles para la orientación sanitaria), con el cual, mediante diversas herramientas, se orienta a los niños sobre los riesgos en salud presentes en sus ambientes (casa, escuela, áreas de recreación y en algunos casos ambientes ocupacionales).
La intervención deberá ser evaluada y cada grupo, cada caso, presenta necesidades diferentes por lo cual no pueden plantearse de antemano los mecanismos aplicables. Sin embargo es muy importante generar vigilancia y el esquema más útil sería la formación de una red comunitaria de vigilancia, por supuesto, coordinada por los promotores de salud ambiental.
Todo el esquema PIBE se facilita con la participación de la comunidad y de los profesionales que trabajan en ella, por lo cual, los procesos de educación en este esquema tienen como objetivo principal la homogenización de la información sobre las propuestas de trabajo. Asimismo, se plantea en esta fase educativa la necesidad de registrar en documentos académicos y de divulgación todos los datos y todas las experiencias, para que los métodos puedan ser replicados en lugares similares. Finalmente, no se descarta el empleo de medios de comunicación para informar a la comunidad sobre los trabajos a efectuar.
Sobre la metodología PIBE es útil aclarar que en muchos sitios pudiera no ser necesaria la aplicación total de todas sus secciones; sin embargo, decidimos presentarlas para que los lectores apreciaran el alcance de las mismas.
CONCLUSIÓN
Las estadísticas nacionales y mundiales son claras, el ambiente está afectando a la salud y los niños están siendo el sector de la población más impactado por este hecho. Por consiguiente, se requiere establecer un programa de salud ambiental infantil, cuya solidez y alcances estarán condicionados a la estructura que lo promueva y a la metodología que se emplee. En este documento presentamos la propuesta de una estructura multidisciplinaria denominada "CHICOS" (con acciones en comunidad, hospital, investigación, capacitación, orientación y seguridad humana) capaz de sostener una metodología que propone el diseño de programas de intervención basados en evidencias (metodología "PIBE") y que por lo tanto incluye estudios integrales en cuanto a diagnóstico, intervención, vigilancia y educación. CHICOS y PIBE son esquemas innovadores que se adaptan plenamente a esquemas ya probados en América Latina; en consecuencia, creemos que pueden ser aplicados con facilidad bajo la sombrilla de una nueva gobernanza para la salud ambiental infantil en nuestra región.
AGRADECIMIENTOS
El trabajo fue realizado gracias al apoyo recibido por el Consejo Nacional de Ciencia y Tecnología (Fondo Sectorial Salud-2007-C01-69320).
BIBLIOGRAFÍA CITADA
1. AOEC.org [en línea]. Washington: Association of Occupational and Environmental Clinics (AOEC). The Pediatric Environmental Health Specialty Units: A Network of Experts in Children's Environmental Health [en línea]. [consulta 13 de octubre de 2010]. Disponible en: http://www.aoec.org/PEHSU.htm. [ Links ]
2. Boyden J. Children under Fire: Challenging Assumptions about Children's Resilience. Children, Youth and Environ. 2003;13:1. [ Links ]
3. Comisión para la Cooperación Ambiental de América del Norte. Programa de Cooperación sobre Salud Infantil y Medio Ambiente en América del Norte. Montreal (CA): Comisión para la Cooperación Ambiental de América del Norte; 2002. [ Links ]
4. Díaz-Barriga F, García S, Corra L. Prevención de riesgos ambientales en poblaciones vulnerables. En: Finkelman J., Galvao L.A., editores. Determinantes ambientales y sociales de la salud. Organización Panamericana de la Salud. En prensa 2010. [ Links ]
5. International Programme on Chemical Safety. Principles for evaluating risks from chemicals during infancy and early childhood; the need for a special approach. Environmental Health Criteria 59. 1986. [ Links ]
6. Landrigan P.J., Kimmel C.A., Correa A. y Eskenazi B. Children's health and the environment: public health issues and challenges for risk assessment. Environ Health Perspect. 2003; 112:257-265. [ Links ]
7. Landrigan P.J., Schechter C.B., Lipton J.M., Fahs M.C., Schwartz J. Environmental pollutants and disease in American children: estimates of morbidity, mortality, and costs for lead poisoning, asthma, cancer, and developmental disabilities. Environ Health Perspect. 2002;110:721-728. [ Links ]
8. Organización Mundial de la Salud. Children in the New Millennium. Ginebra (SW): Organización Mundial de la Salud; 2002. [ Links ]
9. Organización Mundial de la Salud. Commission on Social Determinants of Health. Reporte Final. Ginebra (SW): Organización Mundial de la Salud; 2008. [ Links ]
10. Organización Mundial de la Salud. Global health risks: mortality and burden of disease attributable to selected major risks. Ginebra (SW): Organización Mundial de la Salud; 2009. [ Links ]
11. Organización Panamericana de la Salud. La Formación en Medicina Orientada hacia la Atención Primaria de Salud. (Serie la Renovación de la Atención Primaria de Salud en las Américas. No. 2). Washington (US): OPS; 2008. [ Links ]
12. Organización Panamericana de la Salud. Los niños, los más vulnerables [en línea]. [consulta 13 de octubre de 2010]. 2003. Disponible en: http://www.cepis.ops-oms.org/eswww/proyecto/repidisc/publica/repindex/Repi072/OMS. [ Links ].
13. Programa de las Naciones Unidas para el Desarrollo. Informe Regional sobre Desarrollo Humano para América Latina y el Caribe 2010 Actuar sobre el futuro: romper la transmisión intergeneracional de la desigualdad. PNUD; 2010. [ Links ]
14. Programa de las Naciones Unidas para el Desarrollo. Índice de Desarrollo Humano Municipal en México. PNUD; 2004. [ Links ]
15. Prüss-Üstün A., Corvalán C. Preventing disease through healthy environments. Towards an estimate of the environmental burden of disease. Organización Mundial de la Salud; 2006. [ Links ]
16. Schwartz J., Pitcher H., Levin R., Ostro B., Nichols A.L. (Environmental Protection Agency, Office of Policy, Planning and Evaluation, Washington, DC). Costs and Benefits of Reducing Lead in Gasoline: Final Regulatory Impact Analysis. Washington (US): Office of Policy Analysis; 1985. EPA-230/05-85/006. [ Links ]
17. Torres-Nerio R., Díaz-Barriga F., Carrizales- Yáñez L., Coronado-Salas C., Nieto-Caraveo L., Moreno-Sánchez A.R., et al. Diseño y aplicación de un Programa de Comunicación de Riesgos para la salud ambiental infantil en un sitio contaminado con plomo y arsénico. Revista Ciência & Saúde Coletiva. En prensa 2010. [ Links ]
18. Wilches-Chaux G. La vulnerabilidad global. En: Los desastres no son naturales. Ed. La Red; 1993. p.140. [ Links ]














