Introducción
Las lesiones por el contacto con hemolinfa de coleópteros del género Paederus se presentan en varias regiones del mundo ocurriendo en los 5 continentes (Uzunoglu etal. 2017). La “dermatitis por Paederus”, es una dermatitis vesicante secundaria al contacto con este coleóptero. Descrita por primera vez en 1915, es conocida también como “dermatitis de los vigilantes”, debido a que frecuentemente era observada en vigilantes nocturnos que permanecían debajo de las fuentes de luz (Pagotto et al. 2013) o “Latigazo”, por su semejanza con la lesión lineal que produce un látigo en la piel. Debido a la presencia de ardor que puede ser de gran intensidad y constante, a los coleópteros del género Paederus (P.) se los conoce también como “bicho de fuego” (Dallas et al. 1935). Es un coleóptero pequeño, de alrededor de 10 mm (Figuras 1, 2 y 3). En Argentina se describen al menos ocho especies, con al menos dos productoras de accidentes: P. brasiliensis y P. ferus (Figura 4).
Se expone una serie de tres casos clínicos dermatológicos con lesiones características, compatibles con “dermatitis por Paederus”, con la identificación del coleóptero en un caso, que fueron asistidos en el Hospital Interzonal de Agudos Especializado en Pediatría “Sor María Ludovica” de la ciudad de La Plata. Además, se realiza una revisión bibliográfica a fin de exponer los puntos más importantes de esta patología de gran interés médico, que representa en muchas ocasiones desafíos diagnósticos.

Figura 1: Paederus sp. Adulto Identificado en la ciudad de Santa Fe, Provincia de Santa Fe, Argentina. Autor: Gustavo Fernando Durán. (https://www.ecoregistros.org/site/ imagen.php?id=234888).

Figura 2: Paederus sp. Adulto. Identificado en la ciudad de San Isidro, provincia de Buenos Aires, Argentina. Autor: Diego A. Rosa. (https://www.ecoregistros.org/site/ imagen.php?id=347589).

Figura 3: Paederus sp. Adulto. Identificado en la ciudad de San Isidro, provincia de Buenos Aires, Argentina. Autor: Miriam Martorano. (https://www.ecoregistros.org/site/ imagen.php?id=237586).

Figura 4: Esquema de Paederus brasiliensis (izquierda) y Paederus ferus (derecha). Se indican sus partes anatómicas: A) cabeza, B) tórax; C) abdomen; 1) antenas; 2) mandíbulas; 3) palpos maxilares; 4) ojos; 5) patas; 6) élitros. Esquema: C.J.I. de Roodt.
Caso 1:
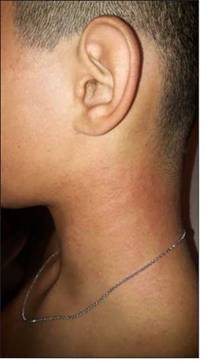
Paciente de 3 años de edad sin antecedentes relevantes, que ingresó en enero de 2020 por una lesión múltiple de proyección lineal, en la cara pósterolateral del cuello, con 24 horas de evolución. La lesión tuvo una aparición espontánea, antecedida por una sensación leve de molestia a nivel local, estando en ese momento el paciente bajo una fuente de luz artificial, sin llegarse a la identificación del animal. En la Figura 5 se observa la lesión con 24 horas de evolución, acompañada de prurito y dolor de baja intensidad, momento en que inicia tratamiento con Difenhidramina. En la Figura 6 se observa la lesión con 72 horas de evolución, momento que inicia tratamiento local con Borato de sodio y Ácido Fusídico. En lasFiguras 7 y 8 se observa la lesión con 14 días de evolución, manteniendo el último tratamiento descrito. No pudiendo realizarse el seguimiento posterior.
Caso 2:
Paciente masculino de 50 años de edad, sin antecedentes patológicos, que consultó en diciembre de 2018 por 2 lesiones eritematovesiculares, lineales y en espejo, de aproximadamente 10 cm de longitud en la cara interna de los muslos, de 48 horas de evolución. Fueron antecedidas por dolor urente durante la noche previa, no habiéndose identificado al agente agresor (Figuras 9, 10 y 11). No se pudo realizar el seguimiento posterior.
Caso 3:
Paciente masculino de 12 años, con antecedentes de diagnóstico de Vitiligo, que consultó en agosto de 2021 por una lesión eritemato vesicular de aproximadamente 20 x 10 cm, en la región cervical lateroposterior izquierda, de 4 días de evolución. Manifestó haber presentado contacto con un insecto, identificado como Paederus sp., y la presencia de ardor a las 12 horas posteriores a ese evento. Presentó foliculitis perilesional (Figura 14) asociado a dos lesiones homolate-rales pequeñas, una supraciliar y otra en región cigomática de aparición posterior (Figura 13), sin lesión de córnea en lámpara de hendidura, de comienzo paulatino con dolor urente de intensidad creciente. El paciente manifiestó haber realizado un barrido tangencial con su mano, al momento de percibir la molestia leve. El hecho sucedió estando, en horas de la noche, bajo una fuente de luz artificial en la provincia de Corrientes. En la Figura 12 se observa la lesión a menos de 24 horas del contacto. El paciente asiste en tratamiento con sulfadiazina de plata, en las Figuras 15 y 16 se observan las lesiones con 5 días de evolución. En las Figuras 17 y 18 se observan las lesiones en franca mejoría, con 12 días de evolución y 5 días de tratamiento local con borato de sodio, clobetazol y ácido fusídico. En las Figuras 19 y 20, se observan las lesiones con 37 días de evolución, habiendo recibido un total 7 días de tratamiento local con borato de sodio y clobe-tazol, 14 días de Ácido Fusídico y posterior uso de protector solar, presentando alteraciones de la pigmentación residual con hipopigmentación, no pudiendo realizarse el seguimiento posterior.
Discusión
Se describen más de 600 especies dentro del género Paederus, con predominio de presencia en áreas tropicales y subtropicales, entre 30 y 50 de éstas se asocian a dermatitis (Pagotto et al. 2013; Uzunoglu et al. 2017; Uraga et al. 2019). Los Paederus pertenecen a la clase Insecta, subclase Pterygota, orden Coleóptera, familia Staphylinidae. En nuestro país se han descripto al menos 8 especies de Paederus: P. argentinus, P. bonariensis, P brasiliensis, P bruchi, P ferus, P. mandibula-ris, P. pauloensis y P vianai (Blackwelder 1944; Barriga Tuñón 2009). De estas se han registrado solo dos especies peligrosas: P. brasiliensis y P ferus, ambas muy similares si bien no idénticas (INTA 2016 a y b). Los Paederus son, de forma alargada y elegante, tienen movimientos rápidos y colores vivos como azul o negro metálicos y rojo/anaranjado. Miden de 7 a 15 mm de longitud, poseen cabeza estrecha y cuello estrecho, protórax redondeado y abdomen de 7 segmentos (Figuras 1,2 y 3). (Dallas et al. 1935; Pagotto et al. 2013; Vidal Haddad 2014; Uraga et al. 2019). Algunos detalles de las dos especies de interés sanitario en Argentina, se muestran en la Figura 4. Presenta hábitos nocturnos, atracción por las fuentes de luz artificial, predominando en áreas subtropicales y clima estival, principalmente con temperaturas mayores a 20 grados y posterior a la caída de lluvias, asociándose la presencia de estos factores, con mayor probabilidad de contacto con el humano (Dallas et al. 1935; Pagotto et al. 2013 y Uraga et al. 2019).

Figura 21: Estructura de la Paederina. Autor: Edgar181. Fuente: Trabajo propio. Año 2007. https://es.wikipedia.org/wiki/Archivo:Pederin.png Citado el 14/12/22.
Los cambios climáticos drásticos, como el fenómeno de “El Niño”, en forma de lluvias abundantes o de humedad y temperaturas elevadas, pueden propiciar la aparición de brotes inusitados y epidémicos de dermatitis por Paederus sp., como lo observado en el departamento de Piura, Perú en 1999, con 1451 casos notificados (Pagotto et al. 2013; Davidson et al. 2009).
Si bien no muerde, pica ni genera ninguna lesión al caminar, la sensación producida por sus uñas en contacto con la piel se describe como molesta y obliga a llevar la mano al sitio (Dallas et al. 1935), pudiendo entonces ser apretado o aplastado, liberando de esta forma hemolinfa, que posee paederina (C25H45O9N) (Figura 21), una amida con efecto vesicante, con dos anillos de tetrahidropirano identificada por Pavan y Bo en 1952 (Singh y Ali 2007).
La presencia de paederina en estos coleópteros es debida a la actividad de una bacteria endosim-biótica muy relacionada al género Pseudomona (Kellner 2002), que habita dentro del Paederus hembra. Las larvas y los machos solo almacenan la paederina adquirida por vía materna, es decir, a través de los huevos o por ingesta (Dallas et al. 1935; Zargari et al. 2003). Se describe también paederina almacenada en dos bolsas pigidiales, localizadas próximas al ano, que se libera al levantar el abdomen sobre el dorso, como mecanismo de defensa (Figura 3) (Dallas et al. 1935; Neves de Albuquerque et al. 2008).
No se conoce con exactitud el mecanismo de acción de la paederina. Se plantea que genera lesiones a nivel de la epidermis, por inducción de apoptosis en células basales y suprabasa-les, suprimiendo la mitosis, inhibiendo la síntesis proteica e indirectamente del ADN, respetando la síntesis de ARN (Brega et al. 1968). Se describe la pérdida de unión entre los queratinocitos de la epidermis, como resultado de la destrucción de los desmosomas intercelulares (acantolisis). La formación de vesículas se ha asociado a la liberación de proteasas epidérmicas (Zargari et al. 2003; Uraga et al. 2019).
La dermatitis se compone de procesos locales inflamatorios, vesicantes, erosivos y exudativos (Uraga et al. 2019). Afecta áreas de piel fina, sobre todo cara interna de muslos, antebrazos y cuello (Dallas et al. 1935), con predominio de la mitad superior del cuerpo (Pagotto et al. 2013). No se afectan las plantas ni las palmas debido a la pobre penetración de las toxinas (Uraga et al. 2019). Los síntomas aparecen entre las 12 y 48 horas posteriores al contacto, variando su intensidad de leve a severa según la cantidad de paederina y el tiempo de contacto (Uraga et al. 2019). Debuta con prurito o ardor y sensación urente que progresa, en el transcurso de las primeras 24 a 48 horas, a eritema y pápulas, seguido por la aparición de vesículas pruriginosas o ampollas de tamaño variable, que llegan a medir 5 cm o más y que pueden tornarse purulentas. Entre el 5° y el 8° día se describen lesiones secundarias alrededor de las lesiones primarias, que puede confundirse con lesiones bacterianas, pudiendo acompañarse de dolor, cefalea, fiebre y malestar general. A partir del 8° día disminuye el eritema, dando lugar al estadio erosivo/exudativo con formación de costras, que posteriormente se desprenden. Resuelven entre los 21 y 35 días sin dejar cicatriz, pudiendo dejar alteraciones residuales y temporales de la pigmentación (Dallas et al. 1935; Pagotto et al. 2013; Karthikeyan y Kumar 2017; Uraga et al. 2019).
Presenta evolución favorable, que puede prolongarse en contexto de complicaciones poco frecuentes, como úlceras e infecciones bacterianas en función de una mala higiene (Dallas et al. 1935; Uraga et al. 2019). La hiperpigmentación posinflamatoria es una secuela común (Banney et al. 2000).
En ocasiones la lesión adquiere una disposición lineal, pudiendo también presentar, por aposición de una zona afectada con una zona intacta, una lesión conocida como en “beso”, “libro” o “espejo”, como ocurre en áreas de flexión de la piel o en la cara interna de los muslos (Banney et al. 2000; Pagotto et al. 2013; Uraga et al. 2019; Bakran-Le et al. 2022).
Se describe la presencia ocasional de una marca de goteo donde la toxina ha descendido por la piel, por fuerza de gravedad (Banney et al. 2000), así como la transferencia desapercibida de toxina por medio de las manos, desde áreas afectadas a áreas sanas alejadas, con probable afectación de genitales y zonas periorbitarias y/u orbitaria (Uraga et al. 2019). El área ocular puede ser el único sitio afectado, presentándose con dermatitis periorbitaria unilateral o queratoconjuntivitis, denominada “ojo de Nairobi” (Zargari et al. 2003; Karthikeyan y Kumar 2017). Histopatológicamente a las 12 horas se describe una dermatitis eosinofílica con infiltración de eosinófilos y neutrófilos en dermis (Uraga et al. 2019). Posteriormente las lesiones muestran es-pongiosis neutrofílica y edema intracelular que conducen a la degeneración reticular de la epidermis y la formación de vesículas intraepidérmicas (Oborski et al. 2015), el contenido de la vesícula está compuesto por células epiteliales necróticas, fibrina y neutrófilos (Frank y Kanamitsu 1987). A continuación, puede haber degeneración reticular con células acantolíticas dispersas, con gran número de neutrófilos intraepidérmicos y áreas de necrosis confluente. Las lesiones más antiguas presentan acantosis irregular y palidez de los queratinocitos superficiales, con escamas paraqueratósicas suprayacentes que contienen un exudado neutrofílico (Singh y Ali 2007). Al 14° día, se describe la curación casi completa con nuevas capas celulares cubiertas de costra necrótica que curan completamente al 30° día (Uraga et al. 2019).
El diagnóstico es clínico, pudiendo realizarse estudios histopatológicos en los casos dudosos. Dentro de los diagnósticos diferenciales se describe, herpes zóster, herpes simple, impétigo ampollar, dermatitis por contacto, varicela, dermatitis her-petiforme, dermatitis artefacta y quemaduras por líquidos (Banney et al. 2000; Pagotto et al. 2013). Frecuentemente la lesión es descubierta por los pacientes al despertar y el contacto con el animal suele pasar desapercibido, por lo que frecuentemente se sospecha de patologías más severas (Uraga et al. 2019).
Debe tratarse como una dermatitis de contacto, se debe eliminar inmediatamente la sustancia irritante con abundante agua y jabón, se sugiere la aplicación de compresas húmedas y frías, seguidas por el uso de antihistamínicos vía oral y corticoides tópicos, útiles para el alivio de los síntomas, por el término de 7 a 10 días, momento en que se forman las costras. Se plantea el uso de antisepsia local con Borato de Sodio (Vidal Haddad 2014). Los corticoides sistémicos deben ser considerados en casos severos. Se plantea el uso de sulfadiazina para manejo sintomático a nivel local quedando reservado el uso de antibióticos sistémicos en caso de sobreinfección bacteriana (Zargari et al. 2003; Uraga et al. 2019). Se sugiere para evitar el contacto con el animal, aprender a reconocerlo y evitar su manipulación o aplastarlo contra las áreas expuestas de la piel. Para evitar el contacto se sugiere mantener las puertas cerradas y el uso de telas mosquiteras en puertas y ventanas. Examinar paredes sobre todo en cercanía de luces para evitar el contacto accidental. Para la prevención y control no se recomienda el uso de insecticidas en grandes áreas debido a que los sitios en los que habitan pueden estar muy dispersos y aislados entre sí, siendo difícil determinar exactamente dónde pulverizar (INTA 2016a). Debe informarse a la población sobre la forma de evitar el contacto y alejarlo de las viviendas, como por ejemplo mediante la disminución de las luces exteriores y el uso de luces amarillas para disminuir su atracción. Otras medias son dormir debajo de un mosquitero, preferentemente tratado con Permetrina y utilizar una red o malla debajo de las luces para evitar que el insecto caiga sobre los humanos. Una vez generado el contacto se sugiere retirar al animal con un elemento inerte sin aplastarlo e inmediatamente realizar lavado del área evitando manipular las lesiones o frotarse los ojos (Banney et al. 2000).
De haberse generado el aplastamiento del animal, lavar la zona por arrastre con abundante agua y jabón en forma inmediata, ya que la toxina tarda en penetrar y, evitar el rascado (Uraga et al. 2019). Si se levantan carcazas de animales muertos, no deben manipularse con las manos, ya que la pae-derina permanece activa y en ciertas condiciones ese contacto también puede generar lesiones. Usar guantes y palas que deben luego lavarse bien, al menos, con agua corriente.
Conclusión
Debe plantearse esta patología, de diagnóstico fundamentalmente clínico, como diagnóstico diferencial, ante la presencia de lesiones eritemato vesiculares predominantemente en sitios expuestos, de inicio súbito, con ardor o sensación urente, con o sin el antecedente claro de contacto con el animal, teniendo en cuenta la historia epidemiológica y las variables climatológicas y estacionales, lo que permiten hacia un diagnóstico correcto y un tratamiento rápido y acorde, que se asocia con disminución de los síntomas, evitando la posibilidad de complicaciones y la realización de tratamientos innecesarios a partir de diagnósticos erróneos. Por ser una patología evitable, es fundamental saber reconocer al animal e identificar los factores asociados a su presencia, así como evitar su contacto y su manipulación o su compresión contra la piel. De generarse el contacto, se indica retirar al animal con un elemento inerte sin aplastarlo y posteriormente realizar lavado con agua y jabón e iniciar el tratamiento sintomático, de ser requerido, evitando manipular las lesiones.
Agradecimientos. A Gustavo F. Durán, Diego A. Rosa y Miriam Martorano, por autorizar el uso de las fotos de especímenes de Paederus sp. de su autoría expuestas en este artículo.












 uBio
uBio