Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Insuficiencia cardíaca
versión On-line ISSN 1852-3862
Insuf. card. vol.1 no.3 Ciudad Autónoma de Buenos Aires jul./set. 2006
INTERCONSULTAS EN INSUFICIENCIA CARDIACA
Apnea del sueño e insuficiencia cardíaca
Un proceso nocturno cuyas consecuencias se evidencian durante el día
Parte I
María Angela Oxilia Estigarribia*
* Médica Cardióloga.Consultorios Externos de Cardiología. Sanatorio de la Providencia. Servicio de Cardiología. Clínica y Maternidad Suizo Argentina.Ciudad de Buenos Aires. Rep. Argentina.
Trabajo recibido: 15/8/2006
Trabajo aprobado: 12/9/2006
Diversos estudios han puesto en evidencia que la presencia de trastornos respiratorios durante el sueño deteriora la calidad de vida, genera la aparición de complicaciones cardiovasculares (CV), cerebrovasculares, accidentes de tránsito y un exceso de mortalidad1. El riesgo relativo de accidentes cerebrovasculares (ACV), enfermedad coronaria e infarto de miocardio varía desde 1,5 a 4 en roncadores comparado con no roncadores2. El síndrome de apneas-hipopneas durante el sueño presenta una definida asociación con insuficiencia cardíaca (IC). Una limitación importante de las Guías de evaluación y tratamiento de IC crónica es elénfasis en el paciente despierto. Este enfoque presupone que cualquier mecanismo que podría contribuir a la fisiopatología o progresión de la IC está quiescente durante el sueño3. Los datos procedentes del Sleep Heart Health Study4 indican que la presencia de apneas se asocia con una OR para el desarrollo de IC de 2,38, independientemente de otros factores de riesgo.
Presentación clínica
La apnea del sueño (AS) se define como la presencia de episodios recurrentes de cese del flujo respiratorio durante el sueño con la consecuente disminución en la saturación de oxígeno5.
La manifestación cardinal del síndrome de apnea del sueño obstructiva (OSA) es un ronquido estridente y respiración interrumpida durante el sueño4. Sin embargo, tanto el ronquido como la somnolencia diurnos pueden ser negados o minimizados por el paciente. Los roncadores pueden desconocer su propia batalla para respirar durante el sueño excepto que tengan un testigo. Hay varias dificultades con el sueño diurno como síntoma: los pacientes pueden desarrollar una lenta alteración de la calidad del sueño en el transcurso del tiempo de tal magnitud, que no recuerdan qué se siente en un estado normal de alerta. Por otra parte, la deprivación del sueño es tan común en nuestra sociedad que "tener sueño" es poco específico. Los eventos obstructivosevidenciados por un testigo en un roncador habitual es un fuerte predictor de AS clínicamente relevante.
Definición de términos3
Apnea: cese del flujo de aire por más de 10 segundos.
Hipopnea: reducción (pero no completo cese) del flujo aéreo < al 50% del normal, usualmente, en asociación con una reducción en la saturación de hemoglobina.
Índice de apnea-hipopnea (IAH): la frecuencia de apneas e hipopneas por hora de sueño. Una medida de la severidad de la apnea del sueño.
Apnea del sueño obstructiva (ASO) e hipopnea: apnea o hipopnea debidas a colapso completo parcial (respectivamente) de la faringe durante el sueño.
Apnea del sueño central(ASC): apnea o hipopnea debida a falta completa o parcial del gatillo del centro respiratorio, respectivamente, a los músculos respiratorios durante el sueño.
Desaturación de oxígeno: reducción de la saturación de oxihemoglobina, generalmente debida a una apnea o hipopnea. Síndrome de apnea del sueño: al menos 10 a 15 apneas e hipopneas por hora de sueño asociados a síntomas de apnea de sueño: ronquido estridente, sueño no reparador, disnea nocturna, cefaleas matutinas y excesiva somnolencia diurna.
Arousal: despertar transitorio del sueño que dura menos de 10 segundos.
Tipos de apnea del sueño
La AS puede ser considerada central u obstructiva. La ASC se caracteriza por apneas periódicas e hipopneas secundarias a la disminución o al cese de esfuerzos respiratorios. En contraste, la ASO es secundaria al colapso de la vía aérea superior durante la inspiración que se acompaña de esfuerzos respiratorios. Ambos tipos de AS pueden coexistir. Existe un reconocimiento de la prevalencia de la ASO con sus potenciales consecuencias CV e IC5. La ASC ha sido implicada en enfermedad CV, pero primordialmente en pacientes que sufren IC, siendo una consecuencia de ésta y, por su parte, predictor de mortalidad6.
Mecanismos fisiopatológicos
El sitio anatómico de la obstrucción de la vía aérea puede ser en cualquier punto entre la nariz y la glotis, siendo el sitio de obstrucción primaria la nasofaringe a nivel del paladar blando.
Los episodios asfícticos resultan en respuestas mecánicas y neuroquímicas: normalmente durante el sueño, se produce un estado de "reposo hemodinámico" que se evidencia por disminución de la presión arterial (PA) sistémica (hasta un 15% y aún mayor en sueño REM), disminución de la frecuencia cardíaca (FC), de la actividad del sistema nervioso autónomo y en las resistencias vasculares y, como consecuencia, con una marcada disminución del gasto cardíaco (GC)1.
La disminución de la influencia del sistema nervioso simpático y de la hipoventilación central respiratoria (probablemente relacionada con conexiones de neuronas simpáticas del tronco cerebral) intervienen en el control respiratorio y CV.
En contraste con el efecto fisiológico normal del sueño, los episodios de apneas producen consecuencias hemodinámicas como hipertensión sistémica, incremento de la postcarga (condicionando una disminución del GC resultado de estimulación simpática), del arousal, de las alteraciones de la presión intratorácica y de la hipoxia e hipercapnia1.
Respuesta neurohumoral. Se cree que la vasoconstricción sistémica está mediada por actividad alfa neural simpática. Se pueden observar varios tipos de trastornos del ritmo eléctrico en pacientes con AS, las arritmias supraventriculares son consecuencia de alteración del tono nervioso simpático, las ventriculares parecen deberse a la hipoxia.
Arousal. Es un mecanismo de defensa que activa los músculos dilatadores de la vía aérea superior y previene la asfixia en pacientes con AS. Se desconoce su contribución al aumento de la actividad simpática pero la respiración periódica sin arousal en humanos induce aumentos transitorios de la FC y de la PA sistémica.
Efecto de la presión intratorácica. El incremento de la presión negativa intratorácica aumenta la presión transmural en el ventrículo izquierdo (VI) y, por ende, la postcarga. Un aumento del retorno venoso al ventrículo derecho (VD) que puede distenderlo y desviar el septum interventricular condicionando el llenado del VI. Por otra parte, la evidencia de la presión negativa intratorácica exagerada puede impedir la relajación del VI que contribuye a empeorar su llenado. Estos cambios producen incrementos de catecolaminas y otras hormonas circulantes como péptido natriurético auricular, renina-angiotensina-aldosterona que, a su vez, incrementan la PA sistémica durante el sueño.
Hipoxia. La hipoxia es detectada primariamente por los cuerpos carotídeos que ocasionan vasoconstricción del lecho vascular y, a su vez, incremento en la secreción de catecolaminas1.
El síndrome de apnea-hipopnea obstructiva del sueño ocurre por una combinación de anomalías anatómicas, mecánicas y neurológicas que ponen en riesgo la ventilación sólo cuando la reducción del estímulo neural a los músculos de las vías aéreas superiores ocurren7.
Las repetidos episodios de desaturación de la oxihemoglobina seguidas por episodios de reoxigenación y alteración del patrón respiratorio del sueño tiene el potencial de generar un riesgo oxidativo a la mayoría de los sistemas fisiológicos7 (Figura 1).

Figura 1. Mecanismos fisiopatológicos del síndrome de apneas-hipopneas durante el sueño y enfermedad vascular1.
Predicción de AS clínicamente significativa
Si bien las características prototípicas del paciente con ASO muestran un paciente obeso, mediana edad, sexo masculino con cuello largo y anomalía estructural de la vía aérea superior, esta sospecha clínica no predice con confiabilidad la presencia del síndrome8. Varios modelos han sido desarrollados para permitir al médico orientarse a cuál paciente referir a una evaluación completa. Uno de los modelos utiliza cuatro variables: 1) presencia o ausencia de hipertensión (o tratamiento para la hipertensión), 2) circunferencia del cuello, 3) roncador habitual, 4) reporte por un testigo de ahogamiento nocturno. Estos resultados se combinan en un modelo linear para otorgarle al paciente un puntaje de AS clínica (Sleep Apnea Clinical Score)9. Un puntaje de 10 ó < no necesita evaluación posterior, mientras que si es > a 15 presenta una alta probabilidad de sufrir de AS y se recomiendan test posteriores.
Ningún algoritmo puede superar a la sospecha clínica, por ejemplo: la presencia de sueño diurno es un parámetro subreconocido y, por lo tanto, subvaluado. Sin embargo, los pacientes que sufren de excesivo sueño diurno merecen una evaluación posterior.
Insuficiencia cardíaca. Los pacientes con IC sistólica tienen una alta prevalencia de apnea del sueño (predominantemente ASC)10, mientras que la ASO puede presentarse en pacientes con disfunción diastólica del VI11. Se ha observado que en la población de pacientes con IC la proporción de ASO decrece con el incremento de la ASC desde el primer quartil de la noche al último con disminución de los niveles transcutáneos de dióxido de carbono y enlentecimiento significativo del tiempo circulatorio12. Este cambio de ASO a ASC durante la noche puede relacionarse a un empeoramiento de la función cardíaca causada por la posición de decúbito y los efectos hemodinámicos de la apnea obstructiva, con el subsecuente incremento de la presión de llenado del VI. La significación de ASO en IC es doble: la presencia de apnea obstructiva está relacionada con IC con un OR de 2,38 independiente de otros factores de riesgo4, referida en el Sleep Heart Health Study. Esta relación entre ASO e IC puede ser explicada por la asociación de ASO con hipertensión arterial, cardiopatía isquémica, cardiopatía hipertrófica, daño tisular oxidativo, inflamación sistémica, activación neuroendocrina y disfunción autonómica.
La IC puede contribuir a la aparición de ASO en individuos susceptibles. En este caso, la ASO puede ser causada por el colapso de la vía aérea superior debidos a edemas de tejidos blandos y cambios en el tono de la musculatura lisa de la vía aérea superior.
La ASO superpuesta a IC puede predisponer a empeoramiento de la función ventricular y desarrollar un circulo vicioso de IC progresiva y refractaria.
Existe una asociación independiente entre la severidad de AS y la depresión de la fracción de eyección del VI13.
Epidemiología de AS en IC
Falla sistólica
La prevalencia de alteraciones respiratorias durante el sueño han sido estudiadas en pacientes con IC causada por disfunción sistólica del VI. Para definir hipopnea se requiere entre un 2% y 4% de desaturación, y un índice umbral de IAH ≥ 15/hora14. Este valor porcentual de apnea-hipopnea (≥ 15/hora) está arbitrariamente establecido, dado que índices menores de alteraciones respiratorias durante el sueño están también asociadas con patología cardiovascular4.
La prevalencia de ASO y ASC varía entre distintos estudios, debido a diferentes factores; entre ellos, las características del reclutamiento de sujetos (peso de los individuos, y límite para caracterizar apnea como predominantemente obstructivo vs central). Esto ocurre porque la diferenciación entre hipopneas centrales vs obstructivas es dificultosa, al igual que las apneas obstructivas vs centrales lo que provoca contaminación cruzada.
En un estudio de pacientes con IC bajo tratamiento, aproximadamente el 40% de los pacientes tenía apneas centrales y el 11% obstructivas15. El porcentaje es esperable dado que la ASC surge como consecuencia de la IC y que, para ser reclutado para este trabajo, no se requería como requisito ser roncador.
Falla diastólica
Un estudio16 con 20 pacientes con falla diastólica exclusiva, se encontró ASO (definido como IAH ≥ 10/hora) en un 50% del total de la población. Si bien el número de pacientes involucrado es pequeño, la incidencia es alta con las connotaciones clínicas de relevancia que presenta. La mayoría de los pacientes con falla diastólica exclusiva son añosos y los trastornos del sueño también son prevalentes en esta población. La activación simpática, hipertensión nocturna e hipoxemia secundarias a la AS pueden alterar la función diastólica y contribuir a disfunción diastólica. En resumen, las alteraciones respiratorias pueden causar disfunción diastólica o bien contribuir a su progresión.
Más aún, en un estudio reciente se demostró que la presencia de ASO en pacientes con IC tratada fue asociada con tensión arterial diurna elevada. El aumento de la tensión arterial guardaba relación con la frecuencia de aparición de episodios de apneas obstructivas17.
Respiración de Cheyne-Stokes e IC congestiva
La respiración de Cheyne-Stokes con apneas del sueño centrales es una forma de respiración periódica común en pacientes con IC crónica (aproximadamente en un 30-40% de pacientes)1. La respiración de Cheyne-Stokes parece ser resultado de la inestabilidad del control central de la respiración. Durante la apnea o hipopnea, la pCO2 se incrementa gradualmente resultando en respiración periódica e hiperventilación, hasta que la pCO2 de nuevo desciende por debajo del umbral de apnea15.
En el Sleep Heart Health Study3, la presencia de apnea del sueño obstructiva (≥ 11/hora) se asoció con un OR 2,38 independiente de otros factores de riesgo. Este riesgo excede la sumatoria del riesgo por hipertensión, enfermedad coronaria y ACV.
En pacientes con IC congestiva, el factor de riesgo para ASO difiere por sexo: en hombres se incrementa con el aumento del índice de masa corporal, mientras que en las mujeres sólo la edad fue significativo10.
Los pacientes con IC crónica e hipocapnia presentan una alta prevalencia de ASC con un mayor porcentaje de arritmias ventriculares que en los pacientes normocápnicos conla implicancia clínica de un número mayor de muerte súbita15 (Figura 2).
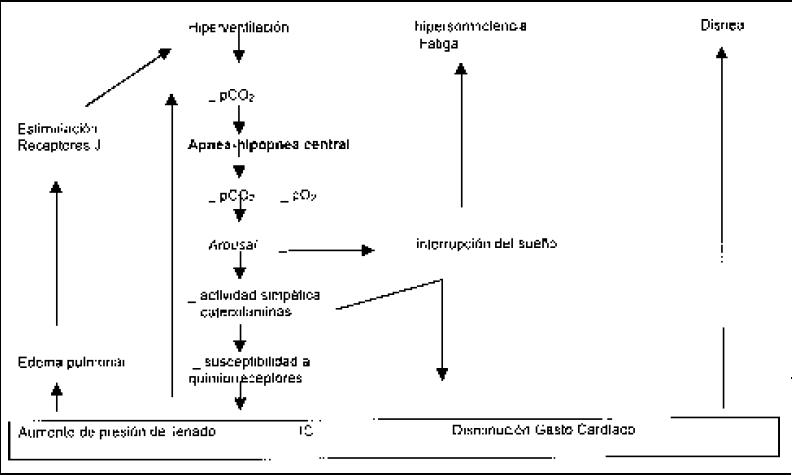
Figura 2. Fisiopatología de la respiración de Cheyne-Stokes en la insuficiencia cardíaca. Receptores J de estiramiento del tejido pulmonar1.
Dado que la mortalidad CV puede ser significativamente mayor entre los pacientes con AS no tratados o tratados de manera conservadora4, ello será tema de una próxima revisión.
1. Terán Santos, J. Síndrome de apneas-hipopneas durante el sueño y corazón. Rev Esp Cardiol 2006;59(7):718-724. [ Links ]
2. Westbrook PR. Sleep disorders and upper airway obstruction in adults. Otolaryngol Clin North Am 1990; 23:727. [ Links ]
3. Bradley TD. Sleep apnea and heart failure. Circulation 2003;107:1671-1678. [ Links ]
4. Shahar E. Sleep-disordered breathing and cardiovascular Disease. Cross-sectional results of the Sleep Heart Heart Study. Am J Respir Crit Care Med 2001:163:19-25. [ Links ]
5: Wolk, R. Cardiovascular consequences of obstructive sleep apnea. Clin Chest Med 24(2003) 19-25 [ Links ]
6. Bradley TD. Sleep apnea and heart failure. Part II: Central Sleep Apnea. Circulation 2003;107:1822-1826. [ Links ]
7. Veasey SC. Molecular and physiologic basis of obstructive sleep apnea. Clin Chest Med 2003;24: 179-193. [ Links ]8. Viner S. Are history and physical examination a good screening test for sleep apnea? Ann Intern Med 1991; 115:356. [ Links ]
9. Flemons VW. Likelihood ratios for a sleep apnea clinical prediction rule. Am J Respir Crit Care Med 1994;150:1279. [ Links ]
10. Sin DD. Risk factors for central and obstructive sleep apnea in 450 men and women with congestive heart failure. Am J Respir Crit Care Med 1999;160:1101-1106. [ Links ]
11. Chan JJ. Prevalence of sleep-disordered breathing in diastolic heart failure. Chest 1997;111:1488-93. [ Links ]
12. Tkacova R. Overnight shift from obstructive to central sleep apneas in patients with heart failure: role of PCO2 and circulatory delay. Circulation 2001;103:238-243. [ Links ]
13. Sanner BM. Sleep-disordered breating in patients referred for angina evaluation: association with left ventricular dysfunction. Clin Cardiol 2001;24:146-150. [ Links ]
14. Javaheri S. Heart failure and sleep apnea: emphasis on practical therapeutic options. Clin Chest Med 2003; 24:207-222. [ Links ]
15. Javaheri S. Sleep apnea in 81 ambulatory male patients with stable heart failure: types and their prevalences, consequences and presentations. Circulation 1998;97:2154-2159. [ Links ]
16. Chan J. Prevalence of sleep-disordered breathing in diastolic heart failure. Chest 1997;111:1488-1493. [ Links ]
17. Sin DD. Relationship of systolic blood pressure to obstructive sleep apnea in patients with congestive heart failure. Chest 2003;123:1536-1543. [ Links ]














