Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Insuficiencia cardíaca
versión On-line ISSN 1852-3862
Insuf. card. v.5 n.2 Ciudad Autónoma de Buenos Aires abr./jun. 2010
ARTÍCULO DE OPINIÓN
El ecocardiograma como herramienta para el diagnóstico y la evaluación de los pacientes con insuficiencia cardíaca
Valentina M. Bichara*#, Jorge Tazar** #, Héctor O. Ventura***
* Médica cardióloga de planta del Hospital Centro de Salud. Tucumán. República Argentina.
** Médico cardiólogo. Jefe del Laboratorio de Investigación. Servicio de Ecocardiografía. Instituto de Cardiología. Tucumán. República Argentina.
*** Médico cardiólogo. Director Section of Cardiomyopathy and Heart Transplantation. Oschner Medical Center. New Orleans. USA.
# Para optar a Miembro Titular de la Sociedad Argentina de Cardiología.
Correspondencia: Dr. Jorge Tazar
Laboratorio de Investigación del Servicio de Ecocardiografía. Instituto de Cardiología.
Av. Mitre 760. CP: 4000. San Miguel de Tucumán. Tucumán. República Argentina.
Tel: (0381) 433-0389
E- mail: jtazar@gmail.com
Recibido: 12/10/2009
Aceptado: 12/04/2010
Resumen
En el examen clínico del paciente con sospecha de cardiopatía isquémica e insuficiencia cardíaca, la semiología cardiovascular, el electrocardiograma y la radiología de tórax constituyen el primer escalón en la evaluación inicial.
La evolución en las técnicas ecocardiográficas en los últimos años han permitido demostrar que este método de bajo costo y no invasivo, aplicado a las diferentes enfermedades cardiovasculares permite realizar un diagnóstico y seguimiento adecuado de los pacientes. También optimizar el manejo y el tratamiento, logrando mejorar los resultados. Al momento de la evaluación de los pacientes con insuficiencia cardíaca es imprescindible valorar de forma adecuada la estructura, la función cardíaca y los diferentes parámetros hemodinámicos que marcan la evolución de esta enfermedad. La información del estado hemodinámico del paciente, es uno de los principales estándares para lograr el manejo óptimo de los pacientes con insuficiencia cardíaca crónica como así también durante la etapa aguda. Por ello, la utilidad de este método constituye uno de los mayores avances en el diagnóstico, el manejo, la optimización del tratamiento y el seguimiento de los pacientes, mejorando así el pronóstico de esta enfermedad.
Palabras clave: Insuficiencia cardíaca; Ecocardiograma; Parámetros hemodinámicos; Optimización del tratamiento
Summary
Echocardiography as a tool for the diagnosis and evaluation of patients with heart failure
In the clinical examination of the patient with suspected ischemic heart disease or heart failure, cardiovascular semiology, electrocardiogram and chest X-ray are the first step in the initial evaluation. In recent years, the evolution of echocardiographic techniques has demonstrated that this method of low cost, noninvasive, applied to several cardiovascular diseases can make a diagnosis and appropriate monitoring of these patients. Also optimize the management and treatment can provide better results. At the moment of evaluation in heart failure patients is essential to assess structure, cardiac function and hemodynamics parameters markers of evolution of this disease. The information of the patient's hemodynamic status is one of the most important standards in the optimal management in chronic heart failure patients as well as in acute stage. Therefore, the usefulness of this method is one of the greatest advances in the diagnosis, management, optimization of treatment and monitoring of heart failure patients, to improve the prognosis of this disease.
Keywords: Heart failure; Echocardiography; Hemodynamics parameters; Treatment optimization
Resumo
O ecocardiograma como ferramenta para o diagnóstico e avaliação de pacientes com insuficiência cardíaca
No exame clínico do paciente com suspeita de cardiopatia isquêmica e insuficiência cardíaca, semiologia cardiovascular, eletrocardiograma e radiografia de tórax é o primeiro passo na avaliação inicial. Nos últimos anos, a evolução das técnicas de ecocardiografia demonstrou que esse método de baixo custo, não invasivo, aplicado a várias doenças cardiovasculares pode fazer um diagnóstico e um acompanhamento adequado desses pacientes.
Também otimizar a gestão e o tratamento pode proporcionar melhores resultados. No momento da avaliação de pacientes com insuficiência cardíaca é essencial para avaliar adequadamente a estrutura, a função cardíaca e os parâmetros hemodinâmicos que marcam a evolução da doença. As informações do estado hemodinâmico do paciente é um dos padrões mais importantes na gestão otimizada em pacientes com insuficiência cardíaca crônica, bem como na fase aguda. Portanto, a utilidade deste método é um dos maiores avanços no diagnóstico, gestão, otimização do tratamento e acompanhamento de pacientes com insuficiência cardíaca, melhorando o prognóstico da doença.
Palavras chave: Insuficiência cardíaca; Ecocardiografia; Parâmetros hemodinâmicos; Otimização do tratamento
Introducción
La insuficiencia cardíaca (IC) es la enfermedad más frecuente en los países occidentales. Los pacientes con IC presentan mayor riesgo de eventos cardiovasculares adversos1,2, a saber: hospitalizaciones por insuficiencia cardíaca aguda (ICA), infarto de miocardio y accidente cerebrovascular. Ello condiciona incrementos de los costos en salud, deterioro de la calidad de vida y mayor mortalidad3,4.
La IC constituye un síndrome que reconoce diversas etiologías y puede presentarse con función sistólica preservada o con deterioro de la misma5. La cardiopatía isquémica, la hipertensión arterial y las enfermedades valvulares constituyen las causas más frecuentes de esta enfermedad.
El objetivo del tratamiento en los pacientes con insuficiencia cardíaca es mejorar la calidad de vida y aumentar la sobrevida. En el arsenal terapéutico para el tratamiento de esta enfermedad, además de las medidas higieno-dietéticas, contamos con fármacos (inhibidores de los receptores de angiotensina, antagonistas de la angiotensina II, beta bloqueantes y antagonistas de la aldosterona) y dispositivos (cardiodesfibrilador implantable y resincronizadores de la contracción ventricular5).
Ellos demostraron aumentar la supervivencia.
La evaluación de la insuficiencia cardíaca implica la valoración de la función ventricular y esto constituye el fin de las técnicas aplicadas al diagnóstico en insuficiencia cardíaca. La semiología cardiovascular, el electrocardiograma (ECG) y la radiología de tórax constituyen sin dudas el primer escalón en el examen clínico de un paciente con sospecha de cardiopatía e insuficiencia cardíaca. La ecocardiografía y su desarrollo en los últimos 20 años apareció como un método diagnóstico no invasivo y de bajo costo, que promete ser de gran utilidad para el diagnóstico y seguimiento de los pacientes con IC6.
Nuestro objetivo es lograr una revisión acerca de la importancia del ecocardiograma para el manejo y el seguimiento adecuado de los pacientes con IC, así como su influencia en la optimización del tratamiento.
Clasificación de la insuficiencia cardíaca crónica
A partir del año 20017, se estableció una nueva clasificación de la insuficiencia cardíaca en estadios (A, B, C, D) que tienen como principal objetivo considerar los enfermos que aún no han desarrollado la enfermedad, pero en un momento determinado pueden desarrollarla:
Estadio A
Pacientes en alto riego de presentar insuficiencia cardíaca dada la presencia de condiciones fuertemente asociadas con su desarrollo. Esos pacientes no tienen anormalidades estructurales o funcionales identificables a nivel del pericardio, del miocardio, o del aparato valvular y nunca han tenido signos o síntomas de insuficiencia cardíaca. Este es un grupo muy especial en el que se encuentran pacientes con hipertensión arterial, diabetes mellitus, antecedentes de enfermedad coronaria, etc. Lo más interesante de este grupo es que se hacen susceptibles de un tratamiento preventivo con relación al desarrollo de la insuficiencia cardíaca. A este grupo se lo podría llamar de prevención primaria del síndrome de insuficiencia cardíaca (algo que resulta muy importante y de sumo interés si se quieren ejercer acciones tendientes a disminuir la mortalidad por enfermedades cardiovasculares).
Estadio B
Pacientes que han desarrollado enfermedad cardíaca estructural fuertemente asociada con la presencia de insuficiencia cardíaca, pero que nunca han mostrado signos o síntomas de insuficiencia cardíaca. Es el caso de los pacientes que han sufrido un infarto de miocardio, una enfermedad valvular asintomática u otras patologías susceptibles de desarrollar el síndrome. Este estadio, al igual que el anterior, es de gran importancia porque forma parte de la prevención primaria del síndrome de insuficiencia cardíaca.
Estadio C
Pacientes que presentan actualmente o han presentado previamente signos o síntomas de insuficiencia cardíaca asociados con enfermedad estructural cardíaca subyacente. Esta etapa forma parte de lo que llamamos prevención secundaria, tendiente a mejorar la calidad de vida y prolongar la sobrevida.
Estadio D
Pacientes con enfermedad cardíaca estructural avanzada y marcados síntomas de insuficiencia cardíaca en reposo, pese al tratamiento óptimo y que requieren intervenciones especializadas. Como la etapa anterior forma parte de la prevención secundaria del síndrome.
Como se deduce de esta clasificación, las intervenciones sobre la insuficiencia cardíaca procurarán en principio evitar la aparición de las manifestaciones clínicas.
La evaluación del paciente en la etapa descompensada
La ICA constituye un síndrome en el cual se produce un cambio gradual o rápido en los signos y síntomas de insuficiencia cardíaca y esto requiere terapia urgente para reversión del cuadro8.
Aproximadamente, el 80% de los pacientes hospitalizados con ICA presenta diagnóstico previo de insuficiencia cardíaca.
Las hospitalizaciones por ICA tuvieron un incremento del 150% en los últimos 20 años9.
El número de rehospitalizaciones de los pacientes con ICA entre los 3 y 6 meses posteriores al alta es del 30% y la mortalidad al momento del alta es del 35% a los 60 días10.
En el año 200411, aproximadamente 3,8 millones de pacientes hospitalizados en Estados Unidos tuvieron diagnóstico de insuficiencia cardíaca, y entre 1992 y 2001, 10,5 millones de pacientes fueron hospitalizados por ICA12.
La evolución natural de la ICA muestra que éste es un período de alto riesgo de muerte y de rehospitalizaciones frecuentes, si la comparamos con la etapa crónica de la insuficiencia cardíaca13.
Los pacientes con ICA durante su evolución van a formar parte y van a incrementar el voluminoso grupo de pacientes con insuficiencia cardíaca crónica. Es muy común observar en estos pacientes la presencia de enfermedades concomitantes como enfermedad coronaria, hipertensión arterial, valvulopatías cardíacas, fibrilación auricular, insuficiencia renal, anemia, diabetes, etc. A su vez, éstas pueden ser causas determinantes de la descompensación aguda o contribuir a la gravedad del cuadro de base14.
El aumento en la presión capilar pulmonar (wedge) representa una condición de la congestión hemodinámica, su aumento produce redistribución de flujo con el resultado de edema intersticial y alveolar, esto fue definido como congestión pulmonar. Esta congestión, por lo general, se relaciona con alta presión de llenado del ventrículo izquierdo15,16.
En algunos pacientes la congestión hemodinámica y pulmonar pueden estar presentes en ausencia de signos y síntomas clínicos como edemas periféricos, distensión venosa yugular y/ o aumento del peso corporal (congestión clínica). Es posible que esta evolución se presente días o semanas antes de la internación17.
A pesar de responder a la terapéutica durante la internación, muchos pacientes no presentan pérdida de peso y continúan con altas presiones pulmonares y signos/ síntomas de falla cardíaca, al momento del alta. Por esto, es considerado un período vulnerable para el paciente, siendo necesario optimizar el tratamiento médico, realizando una evaluación de los parámetros para mejorar el estado hemodinámico del paciente, y de esta forma evitar las rehospitalizaciones18.
El diagnóstico preciso y temprano de la insuficiencia cardíaca, así como el examen físico del paciente y la evaluación de los parámetros hemodinámicos por medio del ecocardiograma, permitirán optimizar el tratamiento y evitar las recurrentes rehospitalizaciones con el riesgo de muerte y daño que implican para el paciente.
Por esto, la ecocardiografia es unánimemente considerada útil para el diagnóstico de la IC y la evaluación de la función sistólica y diastólica, proporcionando información sobre la aurícula izquierda y diámetros ventriculares. Aportando información sobre la hemodinamia y la congestión pulmonar respectivamente17.
El rol del ecocardiograma en la insuficiencia cardíaca
A pesar de ser la insuficiencia cardíaca un motivo de consulta común en las salas de guardia, su diagnóstico sigue siendo dificultoso; esto se debe a la baja sensibilidad y especificidad de los hallazgos iniciales en la historia clínica, del examen físico, del electrocardiograma y de la radiografía de tórax14.
En la práctica habitual, existen los criterios de Framingham para su diagnóstico, aunque son poco aplicables de modo habitual. El síntoma cardinal suele ser la disnea y ante su presencia se debe considerar siempre la posibilidad de insuficiencia cardíaca; los edemas también pueden ser causados por la insuficiencia cardíaca.
En la exploración física, la presencia de presión venosa central elevada suele ser la clave diagnóstica19.
Con respecto al péptido natriurético auricular (PNA), se ha logrado confirmar su utilidad para el diagnóstico de la insuficiencia cardíaca y de la disfunción ventricular izquierda20. Sin embargo, su principal utilidad reside en su alto valor predictivo negativo para excluir el diagnóstico de insuficiencia cardíaca, principalmente en el paciente ambulatorio y en la urgencia en el paciente con disnea. Además, su determinación ayuda a establecer el pronóstico del paciente21. También es importante considerar el valor pronóstico del PNA en la IC. El estudio Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS)22 demostró mejor sobrevida en pacientes en clase funcional (NYHA) III/IV cuando se agregó enalapril al tratamiento médico, también observaron en la correlación entre el dosaje de hormonas y mortalidad que pacientes con concentraciones plasmáticas de PNA mayores a las concentraciones promedio presentaron mayor mortalidad.
El ecocardiograma Doppler es un examen complementario de gran valor en la evaluación de un paciente con sospecha de insuficiencia cardíaca. Es de utilidad, tanto para establecer el diagnóstico de insuficiencia cardíaca como de su etiología, incluyendo tanto el análisis cardíaco anatómico como el funcional. De acuerdo a las últimas guías del American College of Cardiology/American Heart Association (ACC/AHA) para el diagnóstico y manejo de la insuficiencia cardíaca, el ecocardiograma es el método complementario más usado en el monitoreo de pacientes con dicha patología5.
El ecocardiograma nos brinda información acerca de las dimensiones y de la geometría ventricular, de la gravedad de la disfunción sistólica, de la presencia de disfunción global o segmentaria, del estado anatómico y funcional de las válvulas, de los parámetros hemodinámicos "echo catheterization" y de la presencia de asincronía ventricular.
En la progresión de la insuficiencia cardíaca, la dilatación ventricular izquierda, su remodelado y la pérdida de la geometría del mismo suelen ser las etapas iniciales antes de la aparición de los síntomas.
El aumento de los volúmenes ventriculares y en especial el aumento del volumen de fin de sístole son parámetros indispensables en la evaluación de los pacientes con insuficiencia cardíaca, siendo el hallazgo de un volumen de fin de sístole >80 ml indicador de peor pronóstico23.
El volumen de la aurícula izquierda >32 ml/m2, es también un factor pronóstico que indica mayor morbilidad cardiovascular24.
Con respecto a las dimensiones ventriculares, un diámetro de fin de diástole del ventrículo izquierdo (VI) >7 cm, se ha visto como marcador de peor pronóstico25.
Habitualmente, la masa del VI no es considerada de mayor importancia en la evaluación de pacientes con insuficiencia cardíaca; sin embargo, en el subestudio ecocardiográfico del Studies of Left Ventricular Dysfunction Registry (SOLVD) se encontró que el incremento de la masa del VI estaba asociada con alta mortalidad y frecuencia de hospitalizaciones, independientemente de la fracción de eyección (FE)26.
Si bien, la FE es un dato de importancia en un informe ecocardiográfico, independientemente del motivo del mismo, en los pacientes con insuficiencia cardíaca habitualmente no existe correlación entre la FE y los síntomas14.
La presencia de una insuficiencia mitral (IM) funcional es un hallazgo habitual en los pacientes con insuficiencia cardíaca. El mecanismo fisiopatológico y el grado de severidad de la IM son elementos importantes al momento de la terapéutica en esta población. Dejando de lado las alteraciones estructurales de la válvula, el mecanismo fisiopatológico habitual es la asociación de una dilatación del anillo valvular mitral con un "tironeamiento" (tethering) del aparato subvalvular. La alteración geométrica del VI dilatado implica un desplazamiento antihorario de los músculos papilares que "tironean" de las cuerdas tendinosas, condicionando un defecto en la coaptación de las valvas27.
La presión diastólica final del VI, las presiones pulmonares, la presión de la aurícula derecha, el gasto cardíaco, el volumen sistólico y la resistencia vascular periférica son algunos de los parámetros hemodinámicos que se pueden estimar a partir del ecocardiograma con Doppler cardíaco y que son de suma utilidad tanto para el diagnóstico como para el manejo terapéutico y el pronóstico de los pacientes con insuficiencia cardíaca27.
Así también, los patrones de llenado diastólico del VI son marcadores pronósticos tanto al ingreso como al alta hospitalaria de los pacientes con insuficiencia cardíaca.
La persistencia de un patrón restrictivo durante la maniobra de Valsalva implica un pronóstico ominoso en esta población28.
La presión de la aurícula izquierda y la presión diastólica final del VI han demostrado considerable valor pronóstico tanto en pacientes sintomáticos como asintomáticos con insuficiencia cardíaca; sea con FE preservada o disminuida29.
La estimación de las presiones de llenado del VI utilizando el Doppler tisular (DTI) del anillo mitral son parámetros importantes para considerar el plan terapéutico adecuado. Una relación E/E' ≤8 predice una presión diastólica final (PDFVI) <15 mm Hg y una relación E/E' >15 predice una PDFVI >15 mm Hg30.
En distintos estudios, se ha visto que este índice tiene valores superiores a los niveles de BNP para estimar y diagnosticar sobrecarga de volumen31,32.
Un parámetro hemodinámico de la performance cardíaca muy útil es el índice Tei, viéndose que un valor de este índice de 0,77 en pacientes con miocardiopatía dilatada provee mayor pronóstico que la FE en predecir muerte cardíaca y severidad de la enfermedad (ver Apéndice). También tiene importancia en predecir mala respuesta al tratamiento médico, tanto en pacientes con función sistólica preservada o disminuida33.
Múltiples trabajos han mostrado la utilidad del eco Doppler en el diagnóstico de la asincronía electromecánica34,35.
También se ha visto que la tasa de respuesta a la resincronización cardíaca puede ser mejorada cuando se aplica el ecocardiograma para identificar los segmentos con mayor retraso en la contracción ventricular36. Hay distintos modos dentro de la ecocardiografía que han sido empleados para tal diagnóstico y en los últimos tiempos el Doppler tisular color, speckle tracking, velocity vector imaging y el eco 3 D son los que han cobrado mayor valor34,35,37,38.
Tradicionalmente, el ecocardiograma modo M permite identificar en la gran mayoría de los pacientes, la diferencia en el tiempo de contracción entre el septum y la pared posterior. Retrasos >130 mseg indican asincronía intraventricular significativa34.
El ecocardiograma Doppler tisular permite identificar una población con QRS angosto (130 mseg) con presencia de disincronía mecánica39. Pequeños estudios no randomizados realizados con pacientes con estas características sugieren que la resincronización sería beneficiosa. A pesar de todo, no existen predictores ecocardiográficos claros de respuesta a la resincronización40.
El estudio PROSPECT41 (Predictors of Response to Cardiac Resynchronization Therapy) evaluó parámetros ecocardiográficos de disincronía mecánica en la selección de pacientes que responderán a la terapia de resincronización cardíaca. Este estudio observacional, prospectivo, enroló 498 pacientes en clase funcional III-IV, fracción de eyección <35%, QRS >130 mseg, en tratamiento médico óptimo. Los resultados sugieren que los parámetros ecocardiográficos de disincronía no son suficientes para distinguir respondedores de no respondedores en la selección adecuada de los pacientes para esta terapia, por encima de los criterios clínicos.
El eco Doppler de la arteria pulmonar y de la aorta, evaluando los períodos pre-expulsivos, nos permite cuantificar la diferencia de estos tiempos entre el ventrículo derecho con respecto al VI, y una diferencia >40 mseg identifica la presencia de asincronía interventricular significativa33.
Utilizando el Doppler tisular en un eje apical de cuatro cámaras, un retraso en la contracción >60 mseg entre la pared septal y lateral indica asincronía intraventricular significativa42.
Por último, la evaluación del flujograma mitral con la técnica Doppler estándar se aplica para valorar la sincronía aurículo-ventricular. Tiempos de llenado ≥40% de la duración del R-R hablan de un adecuado tiempo de llenado diastólico del VI35.
Escudero y col.43 presentaron un trabajo multicéntrico a los efectos de determinar el impacto que presenta el ecocardiograma en la identificación de pacientes con síndrome clínico de IC, su repercusión en la conducta terapéutica y la implicancia de diferentes factores regionales en los resultados. En este estudio participaron 615 pacientes con síndrome de IC, de los cuales 352 (57%) eran hombres y 263 (43%) mujeres, la edad promedio fue de 65,5±14,5 años. Según la evaluación clínica de los pacientes con IC sistólica, 266 (60,6%) evidenciaron disfunción sistólica por eco, 74 pacientes menos que los sospechados clínicamente (p>0,01). El ecocardiograma mostró en 96 casos (21,9%) disfunción diastólica sola (p<0,01), mientras que 77 pacientes (17,5%) mostraron criterios ecocardiográficos de insuficiencia mixta.
Este estudio mostró el valor del ecocardiograma en la caracterización de los pacientes con IC y el significado que tiene en el manejo terapéutico posterior. Así como también una técnica de bajo costo y fácil realización.
La optimización del tratamiento
La terapéutica disponible en la actualidad no permite la curación de la enfermedad, pero al interferir en el modelo fisiopatológico resulta efectiva para mejorar la calidad de vida y la sobrevida de los pacientes.
Los objetivos generales del tratamiento son:
- Mejorar los síntomas.
- Mejorar la calidad de vida.
- Disminuir la necesidad de hospitalizaciones frecuentes.
- Reducción de la mortalidad.
- Evitar la progresión de la enfermedad.
- Disminuir costos en el tratamiento.
Estudios clínicos sugieren que en los últimos años la mortalidad en pacientes con insuficiencia cardíaca disminuyó sustancialmente, en gran parte, debido al desarrollo de nuevas terapias farmacológicas y dispositivos44.
La iniciación o titulación de las drogas en el tratamiento de la insuficiencia cardíaca basado en la evidencia, durante la hospitalización o inmediata al momento del alta disminuye la frecuencia de eventos luego de la internación45.
Entre los años 1986 y 1993, varios ensayos clínicos con vasodilatadores, inotrópico o "inodilatadores" mostraron resultados adversos a pesar del supuesto beneficio farmacológico sobre la función sistólica46.
Posteriormente, comenzaron a aparecer evidencias del beneficio que sobre la insuficiencia miocárdica aportaba el tratamiento con fármacos como los inhibidores de la enzima convertidora de la angiotensina (IECA) y los beta bloqueantes. Es importante señalar que dicho beneficio parece deberse más a los efectos favorables sobre la "biología" de la insuficiencia miocárdica que al efecto farmacológico directo sobre la función sistólica, que incluso puede resultar paradójico47.
Hay importantes datos sobre la utilización/optimización según la terapéutica basada en la evidencia acerca del uso de beta bloqueantes, IECA, bloqueantes de la aldosterona, bloqueantes de los receptores de la angiotensina y dispositivos en el manejo de los pacientes con insuficiencia cardíaca7,23,26.
El estado clínico del paciente, su estado hemodinámico y la información acerca de IM, FE, volúmenes, masa ventricular izquierda y asincronía electromecánica, a través de los datos obtenidos por técnicas invasivas o no invasivas, son los principales parámetros para el manejo óptimo de estos pacientes.
Conclusiones
En la actualidad, la insuficiencia cardíaca continúa siendo una de las enfermedades cardiovasculares cuya incidencia se acrecienta. La IC descompensada es una de las causas de hospitalizaciones más frecuentes y con alta mortalidad.
Si bien, el diagnóstico de la IC continúa siendo un desafío para la consulta cardiológica diaria, la evaluación de los parámetros hemodinámicos por ecocardiografía en estos pacientes constituye una herramienta eficaz para el diagnóstico, evaluación, tratamiento y monitoreo de la respuesta del paciente al tratamiento. En los últimos años, se han visto avances en el tratamiento de la IC con drogas como beta bloqueantes, IECA y antagonistas de la aldosterona, y la aplicación del cardiodesfibrilador implantable y la terapia de resincronización cardíaca.
A pesar de esto, no hemos mejorado el pronóstico de los pacientes y no se observaron cambios en el número de rehospitalizaciones. Por ello, el manejo adecuado y la optimización del tratamiento son necesarios, lo cual requiere la correcta integración de la información del paciente sobre el estado clínico, laboratorio y datos acerca de congestión pulmonar y hemodinámica brindados por la ecocardiografía. Esto permitirá optimizar el tratamiento y evitar rehospitalizaciones, obteniendo mejores resultados, ya que a pesar de los esfuerzos en esta lucha contra la enfermedad el final no ha cambiado.
Apéndice
El índice ecocardiográfico Tei combina índices de contracción y relajación en un índice global de función del VI48. El índice se correlaciona bien con la sintomatología y la severidad de la IC sistólica49,50. Sin embargo, es poco conocido el valor del pronóstico de este índice en etapas tempranas de la IC y su asociación con la activación neurohormonal.
El índice Tei se evalúa a través de las mediciones de la entrada y salida de flujo del VI medidas por eco Doppler48. Tomándose de la medición del tiempo de entrada de flujo mitral: el intervalo A, y del tiempo de la eyección: el intervalo de tiempo B, calculado de la curva de velocidad de salida del VI medidos desde la vista del eje largo apical con eco Doppler.
El índice Tei se calcula por la ecuación:
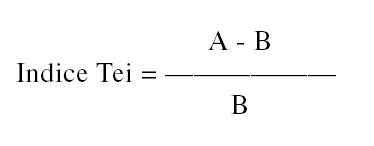
donde A es el intervalo de tiempo de entrada de flujo mitral y B es el intervalo de tiempo de la eyección.
Medición desde la vista eje largo apical.
1. Solomon SD, Anavekar N, Skali H, et al., for the Candesartan in Heart failure Reduction in Mortality and morbidity (CHARM) Investigators. Influence of ejection fraction on cardiovascular outcomes in a broad spectrum of heart failure patients. Circulation 2005;112:3738-3744. [ Links ]
2. McMurray JJ, Pfeffer MA. Heart failure. Lancet 2005;365:1877-1889. [ Links ]
3. McMurray JJ, Andersson FL, Stewart S, et al. Resource utilization and costs in the Candesartan in Heart Failure: assessment of reduction in mortality and morbidity (CHARM) program. Eur Heart J 2006;27:1447-1458. [ Links ]
4. Lewis EF, Lamas GA, O'Meara E, et al., for the CHARM investigators. Characterization of health-related quality of life in heart failure patients with preserved versus low ejection fraction in CHARM. Eur J Heart Fail 2006;9:83-89. [ Links ]
5. Hunt SA, Abraham WT, Chin MH, et al. ACC/AHA 2005 guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure): developed in collaboration with the American College of Chest Physicians and the International Society for Heart and Lung Transplantation: endorsed by the Heart Rhythm Society. Circulation 2005;112; 12:e154-e235. [ Links ]
6. Ronderos R. Ventajas y desventajas de la ecocardiografía en la evaluación de la insuficiencia cardíaca. 1er Congreso Virtual de Cardiología. www.fac.org.ar/cvirtual/cvirtesp/cientesp/../crondero.htm [ Links ]
7. Hunt SA, Baker DW, Chin MH, et al. ACC/AHA Guidelines for the Evaluation and Management of Chronic Heart Failure in the Adult: Executive Summary A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Revise the 1995 Guidelines for the Evaluation and Management of Heart Failure): Developed in Collaboration With the International Society for Heart and Lung Transplantation; Endorsed by the Heart Failure Society of America. Circulation 2001;104:2996-3007. [ Links ]
8. Gheorghiade M, Zannad F, Sopko G, et al. Acute heart failure syndromes: current state and framework for future research. Circulation 2005;112:3958-68. [ Links ]
9. American Heart Association, American Stroke Association. 2005. Heart disease and stroke statistics: 2005 update. Available at: http://wwwamericanheart.org/downloadable/heart/1072969766940HSStats2004Update.pdf. Accessed December 3, 2006. [ Links ]
10. Smith GL, Litchman JH, Braceen MB, et al. Renal impairment and out- comes in heart failure. Systematic review and metaanalysis. J Am Coll Cardiol 2006;47:1987-96. [ Links ]
11. Tacchi HH. Insuficiencia cardíaca aguda descompensada. Insuf Card 2006;(1)2:93-100. [ Links ]
12. Fang J, Mensah GA, Croft JB, et al. Heart failure-related hospitalization in the U.S., 1979 to 2004. J Am Coll Cardiol 2008;52:428-34. [ Links ]
13. Yancy CW, Lopatin M, Stevenson LW, et al. Clinical presentation, management, and in-hospital outcomes of patients admitted with acute decompensated heart failure with preserved systolic function: a report from the Acute Decompensated Heart Failure National Registry (ADHERE) database. J Am Coll Cardiol 2006;47:76-84. [ Links ]
14. Fonarow GC, Stough WG, Abraham WT, et al. Characteristics, treatments, and outcomes of patients with preserved systolic function hospitalized for heart failure: a report from the OPTIMIZE-HF Registry. J Am Coll Cardiol 2007;50:768-77. [ Links ]
15. Gheorghiade M, Zannad F, Sopko G, et al. International Working Group on Acute Heart Failure Syndromes (2005) Acute heart failure syndromes: current state and framework for future research. Circulation 112:3958-3968. [ Links ]
16. Gheorghiade M, Shin DD, Thomas TO, et al. (2006) Congestion is an important diagnostic and therapeutic target in heart failure. Rev Cardiovasc Med 7(Suppl 1):S12-S24. [ Links ]
17. Picano L, Gargani L, Gheorghiade M. Why, when and how to assess pulmonary congestion in heart failure: pathophysiological, clinical, and methodological implications. Heart Fail Rev 2010;15:63-72. [ Links ]
18. Gheorghiade M, Pang P. Acute Heart Failure Syndromes. J Am Coll Cardiol 2009:557-73. [ Links ]
19. Berjon J. Insuficiencia cardíaca. Manifestaciones clínicas, diagnóstico y tratamiento médico. Cir Cardiovasc 2008;15;1:21-5. [ Links ]
20. Mottram PM, Leano R, Marwick TH. Usefulness of B type natriuretic peptide in hypertensive patients with exertional dyspnea and normal left ventricular ejection fraction and correlation with new echocardiographic indexes of systolic and diastolic function. Am J Cardiol 2003;92:1434-1438. [ Links ]
21. Dokainish H, Zoghbi WA, Lakkis NM, et al. Comparative accuracy of B-type natriuretic peptide and tissue Doppler echocardiography in the diagnosis of congestive heart failure. Am J Cardiol 2004;93:1130-1135. [ Links ]
22. Swedberg K, Eneroth P, Kjekshus J, et al. Effects of enalapril and neuroendocrine activation on prognosis in severe congestive heart failure (follow-up of the CONSENSUS trial). Am J Cardiol 1990;66:40D-45D. [ Links ]
23. Remme J, on behalf of the Steering Committee and Investigators. The Carvedilol and ACE-Inhibitor Remodeling Mild Heart Failure Evaluation Trial (CARMEN)-rationale and design. Cardiovasc Drugs and Ther 2001;15:69-77. [ Links ]
24. Takemoto Y, Barnes ME, Seward JB, et al. Usefulness of left atrial volume in predicting first congestive heart failure in patients = 65 years of age with well-preserved left ventricular systolic function. Am J Cardiol 2005;96:832-836. [ Links ]
25. Louie HW, Laks H, Milgalter E, et al . Ischemic cardiomiophaty: criteria for coronary revascularization and cardiac transplantation. Circulation 1991;84:III290-III295. [ Links ]
26. Quinones MA, Greenberg BH, Kopelen HA, et al. Echocardiographic predictors of clinical outcome in patients with left ventricular dysfunction enrolled in the SOLVD registry and trials: significance of left ventricular hypertrophy. J Am Coll Cardiol 2000;35:1237-44. [ Links ]
27. Bolling SF, Pagani FD, Deeb GM, et al. Intermediate-term outcome of mitral reconstruction in cardiomyopatthy. J Thorac Cardiovasc Surg 1998;115:381-386. [ Links ]
28. Kirkpatrick JN, Vannan MA, Narula J, et al. Echocardiography in heart failure: applications, utility, and new horizons. J Am Coll Cardiol 2007;50:381-396. [ Links ]
29. Pinamonti B, Zecchin M, Di Lenarda A, et al. Persistence of restrictive left ventricular filling pattern in dilated cardiomyopathy: an ominous prognostic sign. J Am Coll Cardiol 1997;29:604-12. [ Links ]
30. Franklin KM, Aurigemma GP. Prognosis in diastolic heart failure. Prog Cardiovasc Dis 2005;47:333-9. [ Links ]
31. Ommen SR, Nishimura RA, Appleton CP, et al. Clinical utility of Doppler echocardiography and tissue Doppler imaging in the estimation of left ventricular filling pressures: a comparative simultaneous Doppler catheterization study. Circulation 2000;102:1788-94. [ Links ]
32. Mikkelsen KV, Moller JE, Bie P, et al. Tei index and neurohormonal activation in patients with incident heart failure: serial changes and prognostic value. Eur J Heart Fail 2006;8:599-608. [ Links ]
33. Pitzalis MV, Iacoviello M, Romito R, et al. Cardiac resynchronization therapy tailores by echocardiographic evaluation of ventricular asynchrony. J Am Coll Cardiol 2002; 40:1615-22. [ Links ]
34. Cazeau S, Bordachar P, Jauvert G, et al. Echocardiographic modeling of cardiac dyssynchrony before and during multisite stimulation: a prospective study. PACE 2003;26 (1.PtII):137-143. [ Links ]
35. Cannesson M, Tanabe M, Suffoletto MS, et al. Velocity vector imaging to quantify ventricular dyssynchrony and predict response to cardiac resynchronization therapy. Am J Cardiol 2006;98:949-953. [ Links ]
36. Becker M, Kramann R, Franke A, et al. Impact of left ventricular lead position in cardiac resynchronization therapy on left ventricular remodeling. A circumferential strain analysis based on 2D echocardiography. European Heart Journal 2007;28:1211-1220. [ Links ]
37. Yu CM, Fung JW, Zhang Q, et al. Tissue Doppler imaging is superior to strain rate imaging and postsystolic shortening on the prediction of reverse remodeling in both ischemic and nonischemic heart failure after cardiac resynchronization therapy. Circulation 2004;110:66-73. [ Links ]
38. Kleijin SA, Van Dijk J, de Cock CC, et al. Assessment of Intraventricular mechanical dyssynchrony and prediction of response to cardiac resynchronization therapy: comparison between tissue Doppler imaging and real-time three-dimensional echocardiography. J Am Soc of Echo 2009;22;9:1047-1057. [ Links ]
39. Kashani A, Barold S. Significance of QRS complex duration in patients with heart failure. Am J Cardiol 2005;46:2183-2192. [ Links ]
40. Thierer J, Bichara VM. Resincronización cardíaca en insuficiencia cardíaca. Rev Fed Arg Cardiol 2009;38:53-59. [ Links ]
41. Chung ES, Leon AR, Tavazzi L, et al. Results of the Predictors of Response to CRT (PROSPECT) Trial. Circulation 2008;117:2608-2616. [ Links ]
42. Bax JJ, Marwick TH, Molhoek SG, et al. Left ventricular dyssynchrony predicts benefit of cardiac resynchronization therapy in patients with end-stage heart failure before pacemaker implantation. Am J Cardiol 2003;92:1238-40. [ Links ]
43. Escudero EM, Ronderos RR, Corneli D, et al. Rol del ecocardiograma en el manejo de pacientes con síndrome clínico de insuficiencia cardiaca. Estudio Multicéntrico (EMECO). Rev Fed Arg Cardiol 1999;28:560-570. [ Links ]
44. Fonarow GC, Gheorghiade M, Abraham WT. Importance of in-hospital initiation of evidence-based medical therapies for heart failure-a review. Am J Cardiol 2004;94:1155-60. [ Links ]
45. Eichhorn EJ, Bristow MR. Medical therapy can improve the biological properties of the chronically failing heart. Circulation 1996;94:2285-2296. [ Links ]
46. Eichhorn EJ, Bristow MR. Practical guidelines for initiation of beta-adrenergic blockade in patients with chronic heart failure. Am J Cardiol 1997;79:794-798. [ Links ]
47. Tei C, Ling LH, Hodge DO, et al. New index of combined systolic and diastolic myocardial performance: a simple and reproducible measure of cardiac function-a study in normal and dilated cardiomyopathy. J Cardiol 1995;26:357-66. [ Links ]
48. Lacorte JC, Cabreriza SE, Rabkin DG, et al. Correlation of the Tei index with invasive measurements of ventricular function in a porcine model. J Am Soc Echocardiogr 2003;16:442-7. [ Links ]
49. Dujardin KS, Tei C, Yeo TC, et al. Prognostic value of a Doppler index combining systolic and diastolic performance in idiopathic-dilated cardiomyopathy. Am J Cardiol 1998;82:1071-6. [ Links ]
50. Harjai KJ, Scott L, Vivekananthan K, et al. The Tei index: a new prognostic index for patients with symptomatic heart failure. J Am Soc Echocardiogr 2002;15:864-8. [ Links ]














