Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Insuficiencia cardíaca
versión On-line ISSN 1852-3862
Insuf. card. vol.6 no.4 Ciudad Autónoma de Buenos Aires nov. 2011
ARTIGO DE REVISÃO
Insuficiência cardíaca e depressão:
uma associação com desfechos negativos
Felipe Montes Pena1, Andressa Amorim2, Cecília Fassbender2, Raphael de Freitas Jaber de Oliveira2, Carlos Augusto Cardozo de Faria3
1 Especialista em Cardiologia. Universidade Federal Fluminense. Niterói (RJ), Brasil.
2 Graduação em Medicina. Faculdade de Medicina de Campos. Campos dos Goytacazes (RJ), Brasil.
3 Doutor em Pesquisa Clinica. Universidade Federal Fluminense. Niterói (RJ), Brasil.
Departamento onde o trabalho foi realizado: Departamento de Cardiologia - Hospital Universitário Antônio Pedro - Universidade Federal Fluminense. Niterói (RJ). Brasil.
Correspondência: Dr. Felipe Montes Pena.
Rua: Mariz e Barros, número 71 - apartamento 601 - Bairro Icaraí - Niterói (RJ) - CEP 24.220-120.
Tel.: 55 (21) 8111-7099.
E-mail: fellipena@yahoo.com.br; fellipena@hotmail.com
Recebido: 26/03/2011
Aceitado: 25/08/2011
Resumo
Este trabalho trata da relação entre depressão e doença cardiovascular (DCV), a qual tem relevância na piora clínica de pacientes portadores de insuficiência cardíaca (IC), bem como no aumento da taxa de hospitalizações e morbimortalidade. A depressão é mais prevalente em pacientes com IC que na população em geral, devido a hipóteses sobre o aumento da estimulação neuro-hormonal e das citocinas, mesmo em presença de menor comprometimento cardíaco. Os desfechos clínicos negativos oriundos desta associação levam ao ônus público e social. Esta revisão abordará os mecanismos psicossociais e fisiopatológicos determinantes desta associação, bem como o tratamento, o diagnóstico e prevenção da depressão em pacientes com insuficiência cardíaca. Espera-se suscitar reflexões sobre o cuidado clínico dos portadores de IC, considerando seus estressores psicossociais de adaptação para melhor monitoramento, logo, detecção precoce desta associação.
Palavras-chave: Insuficiência cardíaca; Depressão; Mortalidade
Summary
Depression and heart failure: an association with negative outcomes
This paper deals with the relationship between depression and cardiovascular disease, which has relevance to clinical worsening in patients with heart failure (HF), as well as increased rate of hospitalizations and mortality. Depression is more prevalent in patients with HF in the general population, due to assumptions about the increased neurohormonal stimulation and cytokines, even in the presence of minor cardiac involvement. Outcomes from this negative association lead to public and social burden. This review will discuss the pathophysiological mechanisms and psychosocial determinants of this association, as well as treatment, diagnosis and prevention of depression in patients with heart failure. Expected to generate reflections on the clinical care of patients with HF, considering its adaptation to psychosocial stressors better monitoring, so early detection of this association.
Keywords: Heart failure; Depression; Mortality
Introdução
A associação entre depressão e insuficiência cardíaca (IC) vem sendo descrita freqüentemente nos últimos anos, tendo relevância na piora clínica de pacientes portadores de IC, bem como no aumento da taxa de hospitalizações e mortalidade. Nas últimas duas décadas, associações entre depressão clínica e a doença cardiovascular (DCV) tem sido cada vez mais comum1.
O surgimento do interesse na relação entre depressão e DCV evoluiu quando inicialmente foi pesquisado sobre sua relação com a doença aterosclerótica. A IC tem sido uma condição que afeta um número progressivo de pacientes e o foco na depressão tem sido aberto nos últimos anos, com um número crescente de publicações sobre o assunto. O interesse nesta abordagem psicossocial é importante na IC, visto que esta associação gera custos no sistema de saúde, assim como desfechos clínicos negativos1,2.
A IC é uma doença caracterizada pelo comprometimento da função cardíaca, relacionada a um alto índice de complicações, gerando diminuição na expectativa de vida. Os fatores como a função cardiovascular comprometida e ativação neuro-humoral são definidores característicos da IC que contribuem para a deterioração3-5. A depressão é uma doença crônica relacionada a limitações nas funções físicas e sociais igualmente ou mais que as doenças crônicas mais comuns associada também a aumento na mortalidade. A depressão é mais comum em pacientes com DCV que na população em geral, principalmente nos portadores de IC. Além disso, a depressão é freqüentemente associada a uma piora do estado de saúde geral do paciente6.
A depressão está associada com a elevação da freqüência cardíaca (FC), sendo que o coração está com uma reduzida variabilidade da FC, que são conhecidos fatores de risco para a morbidade e mortalidade cardíacas que podem explicar o aumento do risco associado com depressão. Mas, ainda é incerto se o tratamento da depressão melhora o prognóstico médico7. Devido aos custos gerados em conseqüência de resultados negativos produzidos pela associação clínica entre IC e depressão, o interesse em sua abordagem terapêutica, diagnóstica e preventiva vem aumentado e cada vez mais necessário. Além disso, é importante detectar fatores desencadeadores desta associação, para que se possam tomar corretas medidas preventivas e diminuir a incidência de desfechos negativos8-10.
Mecanismos entre a relação da depressão e IC
Hipóteses explicativas da relação entre insuficiência cardíaca e depressão
Face à alta prevalência da depressão em doentes com IC e ao efeito deletério dessa associação no prognóstico da IC, vários autores se interrogaram sobre quais os fatores e mecanismos envolvidos. As evidências científicas apontam, neste momento, para a existência de fatores decorrentes da própria IC e um conjunto de mecanismos psicossociais e fisiopatológicos.
1. Fatores relacionados com a insuficiência cardíaca e o seu tratamento
A IC é uma doença crônica, incapacitante e de prognóstico não favorável. Estas características, quando apreendidas pelo doente e família, podem ter conseqüências na autoestima, nos projetos de vida e relações interpessoais, particularmente se a IC se instala abruptamente, após um infarto agudo do miocárdio (IAM) e em jovens. O próprio tratamento da IC que abrange certa variedade de opções comportamentais e farmacológicas poderá potenciar ou agravar queixas depressivas. Se por um lado a adoção das medidas propostas confere ao doente uma sensação de aumento de controle sobre a doença, por outro ele poderá sentir que o seu estilo de vida foi alterado e que alguns de seus hábitos e interesses serão modificados11.
As medidas comportamentais envolvem, geralmente, modificação da dieta, restrição de sódio e de bebidas alcoólicas. As implicações que estas medidas têm no prazer sensorial da alimentação, do convívio social e das atividades preferidas podem ocasionar perda de auto-estima e exclusão familiar e social.
Outro aspecto importante decorre dos efeitos secundários do tratamento farmacológico da IC. O uso de diuréticos leva a um aumento do número de micções e em doentes mais sensíveis poderá promover maior isolamento no domicílio, evitar viagens longas e criar constrangimentos. O antagonista da aldosterona, espironolactona, pode originar ginecomastia, com implicações óbvias na imagem corporal. Insônia, fadiga, sonhos vívidos ou pesadelos podem ser reportados por doentes a tomar beta-bloqueadores. A vida sexual do doente com IC, já perturbada pela doença, pode ser agravada pela disfunção erétil ligada aos diuréticos e betabloqueadores. A amiodarona, pela possibilidade de provocar disfunção tireoidiana, pode contribuir para a instalação de um quadro depressivo secundário.
O paciente em uso de anticoagulação oral muitas vezes evita atividades físicas que antes realizava por receio de um evento hemorrágico grave. A monitorização, vigilância médica e avaliação laboratorial freqüentes podem ser reconfortantes para alguns pacientes, enquanto outros sentirão esse fato como uma limitação na sua autonomia e liberdade de movimentos.
Finalmente, o uso de múltiplos medicamentos cria sobrecarga financeira importante, uma vez que a IC não goza de estatuto especial como outras doenças e poderá ser a principal causa de abandono de terapêuticas. O papel do médico deve apoiar-se no bom senso clínico. A antecipação dos efeitos adversos tanto das medidas comportamentais como das farmacológicas deve ser integrada numa abordagem psico-educativa multidisciplinar. O objetivo é atingir uma qualidade de vida tão satisfatória quanto possível, reforçando e encorajando o paciente à medida que atinge os objetivos propostos. O papel central do paciente no controle da doença deve ser valorizado, sem esquecer o envolvimento necessário da família e os efeitos emocionais que a própria terapêutica acarreta12.
2. Mecanismos psicossociais
Vários fatores psicossociais foram investigados no desenvolvimento e progressão da IC, alguns dos quais estão correlacionados de forma independente com a depressão clínica. Estes foram subdivididos em a) comportamentais e b) sociais.
a) Fatores comportamentais
A terapêutica da IC apresenta como pedra angular o cumprimento de um plano terapêutico, envolvendo medidas farmacológicas e modificação de estilo de vida. A adesão à medicação e às sugestões de dieta, exercício e modificação de hábitos influencia a evolução da doença. A falta de adesão afeta o prognóstico, aumentando o risco da morbimortalidade. Sabemos que nas doenças crônicas a não adesão é comum. Monane et al.13 estudaram 7200 doentes com IC durante um ano. Em 111 dos 365 dias a maioria dos doentes esteve sem medicação, com apenas 10% cumprindo integralmente o indicado. A complexidade do regime posológico e a idade avançada de muitos doentes com IC têm certamente um papel importante nesta realidade. Em dois trabalhos recentes foi apontado para que entre 20 a 64% das hospitalizações por IC descompensada se devem a não adesão farmacológica ou dietética9,10.
Em uma meta-análise foi demonstrado que a adesão a qualquer terapêutica, ainda que placebo, em doentes com doença coronária e IC, esteve associada à evolução mais favorável, sugerindo que o próprio comportamento de adesão fosse um marcador de melhor prognóstico ou conferisse um efeito protetor nesses doentes14.
A depressão clínica afeta negativamente a adesão terapêutica. Num estudo sobre adesão à medicação em 496 doentes com hipertensão arterial, Wang et al15 verificaram que a depressão -avaliada por uma subescala do Brief Symptom Inventory- era o único fator associado de forma independente à adesão terapêutica. Glazer et al.16, numa avaliação das características psicológicas associadasà adesão a um programa de reabilitação cardíaca verificaram que a presença de depressão tinha uma influência negativa significativa na adesão e melhoria nos doentes em reabilitação. Uma meta-análise de estudos sobre a adesãoà terapêutica em doenças médicas variadas encontrou um odds ratio de 3,03 (IC 95%, 1,96-4,89) entre a depressão e a não adesão à terapêutica17. Schweitzer et al.18 num estudo de 115 doentes com IC, avaliados com o Beck Depression Inventory (BDI) (10% com pontuação >10), não encontraram associação entre depressão e adesão às recomendações terapêuticas.
b) Fatores sociais
O nível de suporte social tem sido correlacionado com evoluções desfavoráveis em várias doenças. O papel na IC tem sido menos estudado. Krumholz et al.19 avaliaram 473 doentes hospitalizados por piora de IC, recolhendo dados relativos ao suporte social e emocional. Doze meses depois verificaram que os doentes que haviam reportado não possuir nenhuma fonte de suporte emocional tinham um risco significativamente maior de eventos cardiovasculares do que os que tinham suporte emocional. De acordo com Murberg et al.20, em 119 doentes com IC sintomática, com um seguimento de 6 anos, verificou-se que o isolamento social constituiu um preditor significativo da mortalidade.
Struthers et al.21, em estudo que englobou 478 doentes com IC, verificaram que doentes que provinham de áreas desfavorecidas apresentavam aumento estatisticamente significativo nas internações por causas cardíacas, independentemente da gravidade da doença e da adesãoà terapêutica.
Num estudo de 590 doentes com doença coronária, avaliados na internação e um mês mais tarde, verificouse que a existência de suporte social estava associada a níveis mais baixos de sintomas depressivos22. Um estudo semelhante, envolvendo 196 doentes com IAM, avaliados com a BDI e a Hamilton Rating Scale for Depression, encontrou, duas semanas após a avaliação inicial, menos sintomas depressivos nos doentes com elevado nível de suporte social23.
3. Mecanismos fisiopatológicos
Existe uma associação clara entre depressão e disfunção cardiovascular, mas ainda não se sabe qual é o mecanismo exato. A depressão talvez influencie a função do sistema cardiovascular através da desregulação autonômica imunomodulatória. Como está sendo demonstrado na Figura 1, há uma integração entre os principais mecanismos fisiopatológicos24.
A função autonômica é alterada na depressão, evidenciado pela redução da variabilidade da FC, da baixa sensibilidade do barorreflexo e alterações do ritmo cardíaco. Essas alterações podem influenciar na patogênese de doenças que afetam o sistema cardiovascular. Também existem várias evidências entre a relação da depressão e a função imune. A disfunção desta influencia componentes centrais e periféricos do sistema nervoso autônomo, influenciando tanto as mudanças de humor como as doenças cardíacas24.
Para explicar a associação e o impacto da depressão no prognóstico da IC estão descritos vários mecanismos fisiopatológicos: a) ativação neuro-hormonal, b) distúrbios da condução, c) inflamação e d) hipercoagulabilidade.
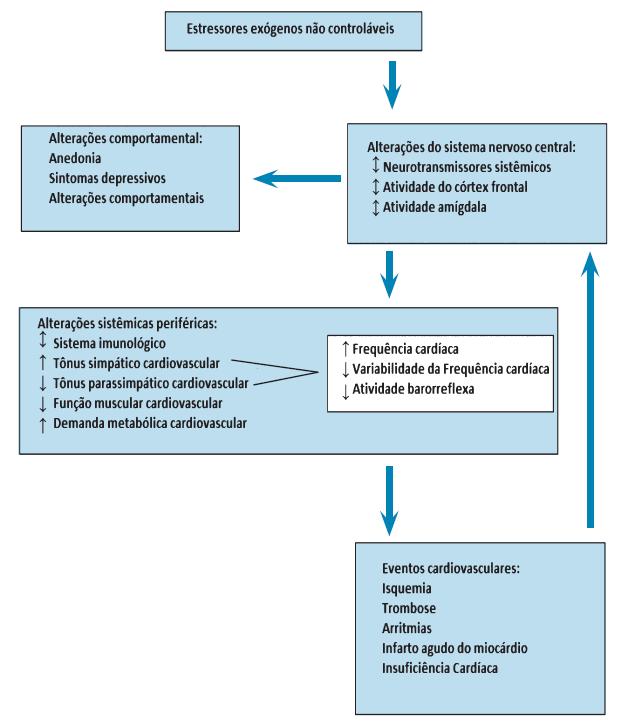
Figura 1. Modelo fisiopatológico da desregulação autonômica neuroimunomodulatória, ilustrando uma hipótese de trabalho das interaçõesentre a mudança de humor e alteração na dinâmica cardiovascular.
a) Ativação neuro-hormonal
Na literatura documentaram de forma consistente a hiperatividade do eixo hipotalâmico-hipófisário-adrenérgico nos deprimidos. A hiperatividade leva a uma hiperatividade simpática que poderá, por sua vez, acelerar o aparecimento de IC em doentes vulneráveis ou agravar uma IC previamente estabelecida10.
b) Distúrbios da condução
Pacientes deprimidos apresentam aumento da atividade simpática, diminuição da atividade parassimpática e alterações do ritmo cardíaco, tais como diminuição da variabilidade da FC e aumento da variabilidade do intervalo QT, traduzindo-se em maior susceptibilidade para arritmias ventriculares. Estas alterações, semelhantes às observadas na IC, podem em parte explicar o efeito deletério que a depressão tem no prognóstico desta última25,26.
c) Citocinas pró-inflamatórias
Níveis elevados de citocinas pró-inflamatórias são característicos da depressão e podem representar uma resposta a um stress psicológico, agudo ou crônico. Os níveis das citocinas pró-inflamatórias estão igualmente aumentados e implicados na patogênese e progressão da IC com níveis mais altos correlacionados com maior gravidade e pior prognóstico da doença. Os níveis aumentados de mediadores e marcadores inflamatórios observados em pacientes deprimidos poderão contribuir para o desenvolvimento de IC em susceptíveis ou para a progressão de uma IC já existente27,28.
d) Hipercoagulabilidade
Os dados disponíveis até ao momento sugerem que a depressão está associada a alterações da função e aumento da agregação plaquetária, que poderão nos doentes com IC facilitar a ocorrência de acidentes trombóticos, mas as relações não são suficientemente fortes para permitir tirar conclusões sobre se isso pode afetar o prognóstico.
Em resumo, existe evidência que a ativação neurohormonal, distúrbios da condução e a elevação dos níveis de citocinas pró-inflamatórias constituem fatores de piora do prognóstico resultante da associação da IC e depressão. Entretanto, não existe evidência suficiente que afirme a hipercoagulabilidade como fator negativo nestas situações29.
Prevalência da depressão em portadores de IC
De acordo com Freedland et al.30 em amostra de 682 pacientes analisados, 135 (20%) preenchiam critérios do Manual Diagnóstico e Estatístico de Desordens Mentais (DSM-IV) para um episódio depressão maior, 111 (16%) preenchiam os critérios do DSM-IV para um episódio depressão menor e 436 (64%) foram classificados como não deprimidos atualmente. Combinando grupos com depressão maior ou menor, 245 (36%) pacientes apresentavam depressão clinicamente significante. Como esperado, a prevalência de depressão maior foi mais elevada em pacientes com história familiar de grande transtorno depressivo e marcadamente elevada entre os pacientes com o passado de um ou mais episódios de depressão maior. A depressão maior também foi significativamente mais prevalente entre mulheres, inferior a 60 anos de idade, incapazes de trabalhar devido à deficiência, classe de New York Heart Association (NYHA) superior, incapazes de praticar auto-cuidado ou realizar atividades rotineiras diárias e admitidos com doença pulmonar obstrutiva crônica (DPOC) ou apnéia do sono.
Neste mesmo estudo, a prevalência de depressão maior não foi significativamente afetada pela presença de outras grandes comorbidades médicas, como diabetes ou doença renal ou se pelo menos uma delas estava presente. A prevalência de depressão foi menor nos pacientes com história de IAM. Isso pode ser explicado pelo fato que pacientes com história de IAM, em sua maioria, eram ≥60 anos e homens, que caracteristicamente apresentavam menos depressão que jovens e mulheres. A prevalência de depressão não foi afetada por drogas utilizadas para tratar doenças cardíacas e não foi afetada em pacientes com história de hospitalizações por IC ou com fração de ejeção de ventrículo esquerdo baixa28.
Em estudo de Rumsfeld et al.31, 139 (30,2%) apresentavam sintomas depressivos substanciais em 460 avaliados. Os pacientes deprimidos eram mais jovens, tabagistas e história de abuso de álcool, além do relato de depressão prévia com intervenção terapêutica quando comparados a pacientes com depressão ausente. Entretanto, quando se comparou os grupos que apresentavam sintomas depressivos com os que não apresentavam foi observado que estes possuíam características similares quando se analisavam os fatores demográficos, cardiovasculares e não cardiovasculares. Não houve diferenças no tratamento para IC entre pacientes deprimidos ou não deprimidos, e uma alta proporção de pacientes estava sendo tratados com betabloqueadores, inibidores da enzima conversora de angiotensina ou bloqueador do receptor da angiotensina. Entre os pacientes com sintomas depressivos substanciais, 15,8 % estavam em terapia médica com antidepressivos. Em estudo realizado por Vaccarino et al.32 foram analisados apenas pacientes ≥ 50 anos e a detecção da presença de sintomas depressivos foi feito pela Escala de Depressão Geriátrica, comumente utilizado no rastreamento de depressão entre idosos e adultos, considerado adequado para avaliar os sintomas em pacientes gravemente enfermos no hospital, devido centrar-se na avaliação do sistema autônomo que está relacionado com sintomas depressivos. Utilizando ponto de corte ≥6 pontos, esta escala tem uma sensibilidade entre 88% a 92% e especificidade entre 62% para 81%, em comparação com a entrevista clínica estruturada para a depressão. Nesta pesquisa a amostra obteve 35% dos pacientes registrados como sintomas depressivos leves, 33,5% moderados e 9% graves33-37.
Segundo Havranek et al.38, em sua análise de 245 pacientes que não possuíam sintomas depressivos ao início do estudo, 52 (21,2%) desenvolveram sintomas depressivos significativos ao longo do acompanhamento. Foi observado que pacientes possuidores de sintomas depressivos estavam mais freqüentemente associados aos seguintes fatores: morar sozinhos, história de abuso de álcool, dificuldades econômicas para pagar sua assistência médica ou apresentarem um pior quadro clínico, ao início, com relação a IC. Estes itens foram corroborados por Pena et al.39, que apresentaram resultados semelhantes a este estudo.
Aproximadamente 30% dos pacientes com IC, incluindo hospitalizados e ambulatoriais, tem significativa taxa de depressão. Este evento foi expressivo em amostra de estudo realizado por Pena et al.39 em que a amostra obteve 67% de sintomas depressivos entre os pacientes hospitalizados. Depressão significativa foi observada em 46 % da amostra apresentada por Sherwood et al.40, a alta prevalência de depressão foi associada com piores desfechos clínicos.
Desfechos clínicos
Atualmente as evidências clínicas apresentadas demonstram que a depressão clínica ou apenas sintomas depressivos estão associados ao aumento da morbidade e mortalidade, tanto em populações saudáveis como naquelas com doença somática. Esta realidade está bem descrita na doença coronariana, e, vem evoluindo na análise do impacto da depressão na IC. A depressão está associada a aumento no desenvolvimento de IC em indivíduos com fatores de risco cardiovasculares e tem sido associada a resultados adversos em pacientes com IC. Vaccarino et al. demonstraram que a gravidade dos sintomas depressivos estava relacionado diretamente com morte ou declínio funcional nos seis meses de seguimento em 391 hospitalizações pacientes por IC27,41,42.
Segundo Sherwood et al.40, a presença de sintomas depressivos pode ter um significativo efeito sobre o desfecho, com cerca de 56% aumento do risco para a morte ou hospitalização. Também foi observado que na IC, o uso de medicamentos antidepressivos estave associado com maior risco de morte ou hospitalização por causas cardiovasculares. Embora os pacientes usuários de antidepressivos fossem mais deprimidos, eles apresentaram os piores resultados mesmo após o controle da gravidade da depressão.
Em estudo com 357 pacientes com idade ≥18 anos, em classe funcional NYHA II ou maior e fração de ejeção de ventrículo esquerdo ≥35%, foi avaliada a relação da IC com os níveis de depressão. Observou-se que a mortalidade total foi de 7,9% em três meses e 16,2% em um ano. Pacientes com depressão maior tiveram as maiores taxas de mortalidade em três meses e um ano (13,0% e 26,1%, respectivamente), enquanto que a depressão leve apresentou taxas de mortalidade de 7,4% em três meses e 11,1% em um ano, semelhante aos pacientes cujo valor no Inventário de Depressão de Beck (IDB) foi inferior a 10 (5,7% e 13,7%, respectivamente). Sendo assim, portadores de depressão maior apresentaram aproximadamente o dobro do risco de mortalidade em um ano quando comparados com os que não possuíam depressão43.
Tratamento
Terapia psicossocial
Embora tenha ocorrido avanços terapêuticos no tratamento farmacológico da IC, a taxa de mortalidade a curto prazo ainda é alto. Nos portadores de IC menos grave a sobrevida é maior, entretanto, há redução considerável da qualidade de vida. Dada a alta mortalidade e morbidade associadas com a IC, não é surpreendente que pacientes normalmente relatem sofrimento psicológico, redução da atividade social e diminuição qualidade de vida. A qualidade de vida é reconhecida como um importante fator ao estudar os efeitos das intervenções. Além disso, fatores psicológicos também têm sido implicados no desencadeamento de hospitalizações em um número notável de pacientes com IC44-46.
Sendo assim, intervenções psicossociais (incluindo psicoterapia individual ou em grupo, grupos de apoio e para redução de estresse) têm sido utilizadas para tratamento de depressão em pacientes com IC. O objetivo das intervenções é reduzir o estresse psicológico, que pode interferir nos resultados clínicos. Embora estudos realizados nesta área revelem limitações metodológicas como pequena amostragem ou ausência de grupo controle, vários estudos revelam uma melhora na função psicossocial e uma melhoria no estado geral do paciente após realização estas intervenções.
No Ischemic Heart Disease Life Stress Monitoring Program, 461 homens com IAM recente foram aleatoriamente designados para tratamento usual ou intervenção psicossocial. Após um ano de follow-up, o grupo que sofreu intervenção psicossocial apresentou diminuição significativa no sentimento de angústia e redução na mortalidade. No Miocardial Ischemia Intervention, 136 pacientes com DAC documentada e episódio recente de isquemia induzida pelo exercício foram submetidos a cuidados usuais, treinamento aeróbico e intervenção psicossocial para o estresse. Estas medidas resultaram em redução da depressão e hostilidade em relação ao grupo controle. Além disso, os pacientes que se submeteram a intervenção psicossocial demonstraram redução nos sintomas isquêmicos e menor risco de eventos cardiovasculares durante o follow-up. De fato, os benefícios persistiram por aproximadamente cinco anos no grupo que recebeu intervenção e os benefícios clínicos também foram associados a reduções nas despesas médicas. Em meta-análise recente conclui-se que as intervenções psicossociais melhoram a qualidade de vida e os resultados clínicos7,47-54. O tratamento cognitivocomportamental da depressão em pacientes com DAC foi associada com uma diminuição na freqüência cardíaca e aumento da variabilidade da FC de curto prazo55.
Terapêutica medicamentosa
As diretrizes dos cuidados primários em portadores de depressão têm documentado que o tratamento farmacológico adequado e a integração com intervenções comportamentais são igualmente eficazes56,57. A desregulação do sistema nervoso autônomo (SNA) tem sido relacionado com IC, já a hiperatividade do sistema nervoso central (SNC) tem sido associada a HAS e outros fatores de riscos para mortalidade por IC, tais como a diminuição da variabilidade da FC, diminuiu tônus vagal e recuperação da FC no pós esforço. A ativação do SNC pode provocar a constrição coronariana resultando em isquemia do miocárdio. Anormalidades no funcionamento do SNA também têm sido demonstrado em pacientes deprimidos. A ligação entre depressão e deficiência do SNA foi demonstrada em populações com IC. A redução do controle barorreflexo cardíaco também têm sido mostrado para correlacionar os sintomas depressivos com o pacientes que possuem IC58-68.
O bloqueio beta adrenérgico reduz diretamente o tônus simpático, a FC média, especialmente durante o dia. Assim, o tratamento com esses fármacos pode reduzir a predominância simpática e melhorar o tônus vagal durante o dia em doentes com depressão grave. Embora efeitos sobre a FC são modestos, a aderência terapêutica muda o prognóstico significativamente41.
Na análise dos principais beta bloqueadores adrenérgicos encontrou-se correlação entre a redução na FC, na mortalidade e reinfartos não fatais. Foi observado também que a redução média da FC foi de 10,7 batimentos/minuto em pacientes que receberam um bloqueador beta adrenérgico. Embora não ser tão impressionante como o efeito do bloqueio beta sobre a FC, esta redução de eventos foi maior quanto foi associada a intervenção psicoterápica69.
Existem várias classes de medicações antidepressivas que têm se mostrado eficazes no tratamento da depressão. A classe de antidepressivos inibidores seletivos da recaptação de serotonina (ISRS) é atualmente considerada como a mais segura para uso em pacientes com DCV, em contraste com os antidepressivos tricíclicos, que podem alterar a freqüência cardíaca e ritmo. O SADHART comparou os efeitos da sertralina e placebo durante 24 semanas em pacientes com desordem de depressão maior (DDM) e angina instável ou infarto do miocárdio recente. O follow-up sugeriu que o tratamento com ISRS não prejudica a função cardiovascular e considerado seguro para a maioria dos pacientes. No entanto, no caso do ENRICHD, as melhorias na depressão foram modestas. Em análises posteriores, descobriu-se que pacientes com um episódio anterior de depressão ou episódio grave, apresentaram melhora consistente no controle da depressão, sugerindo que o tratamento com ISRS é uma boa opção para este subgrupo de pacientes. Embora SADHART não foi realizado para detectar o efeito do tratamento sobre mortalidade, houveram menos eventos adversos graves (morte ou reinternação para IAM, IC, doença cerebrovascular e angina pectoris) em relação ao grupo que recebeu placebo. O ENRICHD também demonstrou que tratamento com antidepressivos melhorou o prognóstico na IC. Os pacientes tratados com antidepressivos estavam em risco diminuído para a morte e reinfarto comparados com aqueles que não fizeram uso de antidepressivos70-76.
Terapias alternativas
O exercício aeróbico e a reabilitação cardíaca podem reduzir os sintomas depressivos, além de melhoras no sistema cardiovascular. Embora a depressão possa ser uma barreira para a participação em clínicas de reabilitação cardíaca e programas de exercícios, os cardiologistas podem ajudar os pacientes deprimidos a superar esta barreira fornecendo incentivo e acompanhamento. Eles também devem se inscrever a ajuda de cônjuges, companheiros ou familiares para melhorar a aderência. A prescrição do exercício terá de ser avaliada individualmente com base na função cardiovascular e a capacidade de exercício individual77,78.
Conclusão
Baseado na literatura analisada, a prevalência de depressão associada a IC, desfechos clínicos e alterações resultantes das intervenções geram os seguintes achados: 1) a depressão é muito comum entre pacientes com IC; 2) o diagnóstico e detecção de episódios gravesé feita através do uso de questionários ou evidente nos pacientes com IC grave; 3) os índices de mortalidade, eventos clínicos, rehospitalizações e cuidados de saúde são expressamente maiores nestes tipos de paciente; 4) os estudos que descrevem o tratamento da depressão nesta classe de pacientes são pequenos e heterogêneos, não permitindo conclusões sobre a efetividade destas intervenções.
Estas conclusões identificam áreas com lacunas que necessitam mais pesquisas, novos questionamentos e enriquece com maiores informações sobre a prevalência da depressão na IC e as suas características clínicas evolutivas, permitindo guiar pesquisadores e clínicos na realização novos estudos que respondam todas as questões pertinentes a esta associação destas duas patologias a depressão e IC.
Recursos financeiros
Este estudo não recebeu qualquer tipo de financiamento em sua elaboração.
Conflito de interesse
Não é declarado qualquer tipo de conflito de interesses por parte dos autores.
1.Sullivan MD, Levy WC, Crane BA, Russo JE, Spertus JA. Usefulness of depression to predict time to combined end point of transplant or death for outpatients with advanced heart failure. Am J Cardiol 2004;94:1577-80. [ Links ]
2.Junger J, Schellberg D, Muller-Tasch T, Raupp G, Zugck C, Haunstetter A, et al. Depression increasingly predicts mortality in the course of congestive heart failure. Eur J Heart Fail 2005;7:261-7. [ Links ]
3.Pena FM, Carreira MAMQ, Faria CAC, Modenesi RF, Barcelos AF, Piraciaba MCT, et al. Sintomas depressivos e hospitalizações por insuficiência cardíaca: prevalência, preditores e mortalidade. Insuf Card 2010;5(4):178-184. [ Links ]
4.Sherwood A, Blumenthal JA, Trivedi R, Johnson KS, O'Connor CM, Adams KF. Relationship of depression to death or hospitalization in patients with heart failure. Arch Intern Med 2007;167:367-373. [ Links ]
5.Yancy CW. Comprehensive treatment of heart failure: state-of the-art medical therapy. Rev Cardiovasc Med 2005; 6(Suppl 2):S43-S57. [ Links ]
6.Havranek EP, Spertus JA, Masoudi FA, Jones PG, Rumsfeld JS. Predictors of the onset of depressive symptoms in patients with heart failure. J Am Coll Cardiol 2004;44;2333-2338. [ Links ]
7.Carney RM, Freedland KE, Stein PK, Skala JA, Hoffman P, Jaffe AL. Chance in heart rate and heart rate variability during treatment for depression in patients with coronary heart disease. Psychosom Med 2000, 62:639-647. [ Links ]
8.Gottlieb SS, Khatta M, Friedmann E, Einbinder L, Katzen S, Baker B, et al. The influence of age, gender, and race on the prevalence of depression in heart failure patients. J Am Coll Cardiol 2004;43:1542-1549. [ Links ]
9.Konstam V, Moser DK, De Jong MJ. Depression and anxiety in heart failure. J Card Fail 2005;11:455-463. [ Links ]
10.Joynt KE, Whellan DJ, O'Connor CM. Why is depression bad for the failing heart? A review of the mechanistic relationship between depression and heart failure. J Card Fail 2004;10:258- 271. [ Links ]
11.Jessup M, Brozena S. Heart failure. N Engl J Med 2003;348:2007-18. [ Links ]
12.Laprerie AL, Hossler V, Stora O et al. Education and multidisciplinary management in chronic heart failure. Presse Med 2007; Apr 10 [Epub]. [ Links ]
13.Monane M, Bohn RL, Gurwitz JH, Glynn RJ, Avorn J. Noncompliance with congestive heart failure therapy in the elderly. Arch Intern Med 1994;154(4):433-437. [ Links ]
14.McDermott MM, Schmitt B, Wallner E. Impact of medication nonadherence on coronary heart disease outcomes. A critical review. Arch Intern Med 1997;157:1921-29. [ Links ]
15.Wang PS, Bohn RL, Knight E, Glynn RJ, Mogun H, Avorn J. Noncompliance with antihypertensive medications: the impact of depressive symptoms and psychosocial factors. J Gen Intern Med 2002;17(7):504-11. [ Links ]
16.Glazer KM, Emery CF, Frid DJ, Banyasz RE. Psychological predictors of adherence and outcomes among patients in cardiac rehabilitation. J Cardiopulm Rehabil 2002;22(1):40-6. [ Links ]
17.DiMatteo MR, Lepper HS, Croghan TW. Depression is a risk factor for noncompliance with medical treatment: metaanalysis of the effects of anxiety and depression on patient adherence. Arch Intern Med 2000;160(14):2101-7. [ Links ]
18.Schweitzer RD, Head K, Dwyer JW. Psychological factors and treatment adherence behavior in patients with chronic heart failure. J Cardiovasc Nurs 2007;22(1):76-83. [ Links ]
19.Krumholz HM, Radford MJ, Wang Y, Jersey Chen, Heiat A, Marcianiak TA. National Use and Effectiveness of beta-Blockers for the Treatment of Elderly Patients After Acute Myocardial Infarction National Cooperative Cardiovascular Project. JAMA. 1998;280(7):623-629. [ Links ]
20.Murberg TA, Furze G. Depressive symptoms and mortality in patients with congestive heart failure: a six-year follow-up study. Med Sci Monit 2004 10(12):CR643-8. [ Links ]
21.Struthers AD, Anderson G, Donnanb PT, MacDonald T. Social deprivation increases cardiac hospitalizations in chronic heart failure independent of disease severity and diuretic non-adherence. Heart 2000;83:12-16. [ Links ]
22.Barefoot JC, Brummett BH, Clapp-Channing NE, Siegler IC, Vitaliano PP, Williams RB, et al. Moderators of the effect of social support on depressive symptoms in cardiac patients. Am J Cardiol 2000;86(4):438-42. [ Links ]
23.Barefoot JC, Burg MM, Carney RM, et al. Aspects of social support associated with depression at hospitalization and followup assessment among cardiac patients. J Cardiopulm Rehabil 2003;23(6):404-12. [ Links ]
24.Grippo AJ, Johnson AK. Biological mechanisms in the relationship between depression and heart disease. Neurosci Biobehav Rev 2002;26:941-962. [ Links ]
25.Gorman JM, Sloan RP. Heart rate variability in depressive and anxiety disorders. Am Heart J 2000;140(4 Suppl):77-83. [ Links ]
26.Yeragani VK, Pesce V, Jayaraman A, Roose S. Major depression with ischemic heart disease: effects of paroxetine and nortriptyline on long-term heart rate variability measures. Biol Psychiatry 2002;52(5):418-29. [ Links ]
27.Blum A, Miller H. Pathophysiological role of cytokines in congestive heart failure. Annu Ver Med 2001;52:15-27. [ Links ]
28.Pasic J, Levy EC, Sullivan MD. Cytokines in depression and heart failure. Psychosom Med 2003;65(2):181-93. [ Links ]
29.Nemeroff CB, Ressler KJ. Role of serotonergic and noradrenergic systems in the pathophysiology of depression and anxiety disorders. Depression and Anxiety 2000;12(1):2-19. [ Links ]
30.Freedland KE, Rich MW, Skala JA, Carney RM, Dávila-Román VG, Jaffe AS. Prevalence of depression in hospitalized patients with congestive heart failure. Psy Med 2003;65:119-128. [ Links ]
31.Rumsfeld JS, Havranek E, Masoudi FA, Peterson ED, Jones P, Tooley JF, et al. Depressive symptoms are the strongest predictors of short-term declines in health status in patients with heart failure. J Am Coll Cardiol 2003;42:1811-1817. [ Links ]
32.Vaccarino V, Kasl SV, Abramson J, Krumholz HM. Depressive symptoms and risk of functional decline and death in patients with heart failure. J Am Coll Cardiol 2001;38:199-205. [ Links ]
33.Covinsky KE, Fortinsky RH, Palmer RM, Kresevic DM, Landefeld CS. Relation between symptoms of depression and health status outcomes in acutely ill hospitalized older persons. Ann Intern Med 1997;126:417-25. [ Links ]
34.Sheikh JI, Yesavage JA. Geriatric Depression Scale (GDS): recent evidence and development of a shorter version. Clin Gerontol 1986;6:165-73. [ Links ]
35.Lyness JM, Kelly Noel T, Cox C, King DA, Conwell Y, Caine ED. Screening for depression in elderly primary care patients: a comparison of the Center for Epidemiologic Studies' Depression Scale and the Geriatric Depression Scale. Arch Intern Med 1997;157:449-54. [ Links ]
36.Whooley MA, Browner WS. Association between depressive symptoms and mortality in older women. Arch Intern Med 1998;158:2129-35. [ Links ]
37.Gerety MB, Williams JJ, Mulrow CD, et al. Performance of case-finding tools for depression in the nursing home: influence of clinical and functional characteristics and selection of optimal threshold scores. J Am Geriatr Soc 1994;42:1103-9. [ Links ]
38.Havranek EP, Ware MG, Lowes BD. Prevalence of depression in congestive heart failure. Am J Cardiol 1999;84(3):348-50. [ Links ]
39.Pena FM, Soares JS, Paiva BTC, et al. Sociodemographic factors and depressive symptoms in hospitalized patients with heart failure. Exp Clin Cardiol 2010;15(2):e29-e32. [ Links ]
40.Sherwood A, Blumenthal JA, Trivedi R, Johnson KS, O'Connor CM, Adams Jr KF, et al. Relationship of depression to death or hospitalization in patients with heart failure. Arch Intern Med 2007;167:367-373. [ Links ]
41.Lett HS, Blumenthal JA, Babyak MA, Sherwood A, Strauman T, Robins C, et al. Depression as a risk factor for coronary artery disease: evidence, mechanisms, and treatment. Psychosom Med 2004;66:305-315. [ Links ]
42.Jiang W, Alexander J, Christopher E, Kuchibhatla M, Gaulden LH, Cuffe MS, et al. Relationship of depression to increased risk of mortality and rehospitalization in patients with congestive heart failure. Arch Intern Med 2001;161:1849-1856. [ Links ]
43.Adams KF, Zannad F. Clinical definition and etiology of advanced heart failure. Am Heart J 1998;135:S204-S215. [ Links ]
44.Bennett SJ, Pressler ML, Hays L, Firestine L, Huster GA. Psychosocial variables and hospitalization in persons with chronic heart failure. Prog Cardiovasc Nurs 1997;12:4-11. [ Links ]
45.Cline MJ, Willenheimer RB, Erdhardt LR, Wiklund I, Israelsson BYA. Health-related quality of life in elderly patients with heart failure. Scand Cardiovasc J 1999;33:278-285. [ Links ]
46.Trzcieniecka-Green A, Steptoe A. Stress management in cardiac patients: a preliminary study of the predictors of improvement in quality of life. J Psychosom Res 1994;38:267-80. [ Links ]
47.Gruen W. Effects of brief psychotherapy during the hospitalization period on the recovery process in heart attacks. J Consult Clin Psychol 1975;43:223-32. [ Links ]
48.Jones DA, West RR. Psychological rehabilitation after myocardial infarction: multicentre randomised controlled trial. BMJ 1996;313:1517-21. [ Links ]
49.Frasure-Smith N, Prince R. The ischemic heart disease life stress monitoring program: impact on mortality. Psychosom Med 1985;47:431-45. [ Links ]
50.Blumenthal JA, Jiang W, Babyak MA, Krantz DS, Frid DJ, Coleman RE, et al. Stress management and exercise training in cardiac patients with myocardial ischemia. Effects on prognosis and evaluation of mechanisms. Arch Intern Med 1997;157:2213-23. [ Links ]
51.Blumenthal JA, Babyak M, Wei J, O'Connor C, Waugh R, Eisenstein E, et al. Usefulness of psychosocial treatment of mental stress-induced myocardial ischemia in men. Am J Cardiol 2002;89:164-8. [ Links ]
52.Linden W, Stossel C, Maurice J. Psychosocial interventions for patients with coronary artery disease: a meta-analysis. Arch Intern Med 1996;156:745-52. [ Links ]
53.Lett HS, Blumenthal AJ, Babyak MA, Sherwood A, Strauman T, Robins C, et al. Depression as a risk factor for coronary artery disease: evidence, mechanisms, and treatment. Psy Med 2004;66:305-315. [ Links ]
54.Department of Health and Human Services; Public Health Service; Agency for Health Care Policy and Research. Depression in primary care. Volume 1. Detection and Diagnosis. AHCPR Publication No.93-0550. Rockville, Md: US Department of Health and Human Services; 1993. [ Links ]
55.S Department of Health and Human Services; Public Health Service; Agency for Health Care Policy and Research. Depression in Primary Care. Volume 2. Treatment of Major Depression. AHCPR Publication No. 93-0550. Rockville, Md: US Department of Health and Human Services; 1993. [ Links ]
56.Louis WJ, Doyle AE, Anavekar SN. Plasma noradrenaline concentration and blood pressure in essential hypertension, phaeochromocytoma and depression. Clin Sci Molec Med 1975;2(Suppl):239s-42s. [ Links ]
57.Curtis BM, O'Keefe JH, Jr. Autonomic tone as a cardiovascular risk factor: the dangers of chronic fight or flight. Mayo Clin Proc 2002;77:45-54. [ Links ]
58.Rosenwinkel ET, Bloomfield DM, Arwady MA, Goldsmith RL. Exercise and autonomic function in health and cardiovascular disease. Cardiol Clinics 2001;19:369-87. [ Links ]
59.Brook RD, Julius S. Autonomic imbalance, hypertension, and cardiovascular risk. Am J Hypertens 2000;13:t-122S. [ Links ]
60.Dakak N, Quyyumi AA, Eisenhofer G, Goldstein DS, Cannon RO. Sympathetically mediated effects of mental stress on the cardiac microcirculation of patients with coronary artery disease. Am J Cardiol 1995;76:125-30. [ Links ]
61.Hossack KF, Brown BG, Stewart DK, Dodge HT. Diltiazeminduced blockade of sympathetically mediated constriction of normal and diseased coronary arteries: lack of epicardial coronary dilatory effect in humans. Circulation 1984;70:465-71. [ Links ]
62.Carney RM, Saunders RD, Freedland KE, Stein P, Rich MW, Jaffe AS. Association of depression with reduced heart rate variability in coronary artery disease. Am J Cardiol 1995;76:562-4. [ Links ]
63.Carney RM, Blumenthal JA, Stein PK, Watkins L, Catellier D, Berkman LF, et al. Depression, heart rate variability, and acute myocardial infarction. Circulation 2001;104:2024-8. [ Links ]
64.Krittayaphong R, Cascio WE, Light KC, Sheffield D, Golden RN, Finkel JB, et al. Heart rate variability in patients with coronary artery disease: differences in patients with higher and lower depression scores. Psychosom Med 1997;59:231-5. [ Links ]
65.Stein PK, Carney RM, Freedland KE, Skala JA, Jaffe AS, Kleiger RE, et al. Severe depression is associated with markedly reduced heart rate variability in patients with stable coronary heart disease. J Psychosom Res 2000;48:493-500. [ Links ]
66.Watkins LL, Grossman P. Association of depressive symptoms with reduced baroreflex cardiac control in coronary artery disease. Am Heart J 1999;137:453-7. [ Links ]
67.Milani RV, Lavie CJ, Cassidy MM. Effects of cardiac rehabilitation and exercise training programs on depression in patients after major coronary events. Am Heart J 1996;132:726-32. [ Links ]
68.Fava M, Rosenbaum JF. Pharmacotherapy and somatic therapies. In: Beckham EE, Leber WR, editors. Handbook of Depression. New York: The Guilford Press; 1995. [ Links ]
69.Linden W, Stossel C, Maurice J. Psychosocial interventions for patients with coronary artery disease: a meta-analysis. Arch Intern Med 1996;156:745-52. [ Links ]
70.Craighead WE, Hart AB, Craighead LW, Ilardi SS. Psychosocial treatments for major depressive disorder. In: Nathan P, Gorman JM, editors. A guide to treatments that work. New York: Oxford University Press; 2002. [ Links ]
71.Glassman AH, O'Connor CM, Califf RM, Swedberg K, Schwartz P, Bigger JT, et al. SADHEART Group. Sertraline treatment of major depression in patients with acute MI or unstable angina. JAMA 2002;288:701-9. [ Links ]
72.Writing committee for the ENRICHD investigators. Effects of treating depression and low social support on clinical events after myocardial infarction: The enhancing recovery in coronary heart disease patients (ENRICHD) randomized trial. JAMA 2003;289:3106-16. [ Links ]
73.Roose SP, Laghrissi-Thode F, Kennedy JS, Nelson JC, Bigger JT, Jr, Pollock BG, et al. Comparison of paroxetine and nortriptyline in depressed patients with ischemic heart disease. JAMA 1998;279:287-91. [ Links ]
74.Shapiro PA, Lesperance F, Frasure-Smith N, O'Connor CM, Baker B, Jiang JW, et al. An open-label preliminary trial of sertraline for treatment of major depression after acute myocardial infarction (the SADHAT Trial). Sertraline Anti-Depressant Heart Attack Trial. Am Heart J 1999;137:1100-6. [ Links ]
75.Nair GV, Gurbel PA, O'Connor CM, Gattis WA, Murugesan SR, Serebruany VL. Depression, coronary events, platelet inhibition, and serotonin reuptake inhibitors. Am J Cardiol 1999;84:321- 3. [ Links ]
76.Brosse AL, Sheets ES, Lett HS, Blumenthal JA. Exercise and the treatment of clinical depression in adults: recent findings and future directions. Sports Med 2002;32:741-760. [ Links ]
77.Milani RV, Lavie CJ. Impact of cardiac rehabilitation on depression and its associated mortality. Am J Med 2007;120:799-806. [ Links ]
78.Smith SC Jr, Allen J, Blair SN, Bonow RO, Brass LM, Fonarow GC, et al. AHA/ACC; National Heart, Lung, and Blood Institute. AHA/ACC guidelines for secondary prevention for patients with coronary and other atherosclerotic vascular disease: 2006 update: endorsed by the National Heart, Lung, and Blood Institute. Circulation 2006;113:2363-2372. [ Links ]














