Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.75 no.1 Ciudad Autónoma de Buenos Aires Jan./Mar. 2010
ESTUDIOS CLÍNICOS
Roturas masivas del manguito rotador
Técnica quirúrgica y resultados relacionados con factores pronósticos preoperatorios
Fernando Barclay, Jorge Cavallo, Javier Leunda y Lucas Marangoni
Instituto Argentino de Diagnóstico y Tratamiento
Clínica Bessone
Recibido el 8-9-2009.
Aceptado luego de la evaluación el 16-2-2010.
Correspondencia: Dr. FERNANDO BARCLAY fbarclay@cosefa.com.ar
Resumen
Introducción: La identificación y la consideración de los factores de mal pronóstico preoperatorios, como la edad de los pacientes, la cronicidad de la lesión, la calidad de los tejidos, la atrofia muscular, la infiltración grasa y el grado de retracción, pueden ser la clave para definir la conducta terapéutica en las roturas masivas del manguito rotador.
Materiales y métodos: Veintidós pacientes con diagnóstico de rotura masiva del manguito rotador, reparada en forma parcial o total con anclajes por vía artroscópica, fueron evaluados con un mínimo de dos años de seguimiento. Para la evaluación clínica se utilizaron el puntaje de Constant y el grado de satisfacción de los pacientes. Dieciséis pacientes fueron sometidos a una resonancia magnética para evaluar, en forma objetiva, el grado de cicatrización. Varios factores clínicos y estructurales fueron incluidos para el análisis estadístico.
Resultados: El 86,35% de los pacientes obtuvieron un puntaje de Constant entre bueno y excelente. De los 22 pacientes operados, 21 estaban satisfechos o medianamente satisfechos con la cirugía realizada. El índice de re-roturas diagnosticadas por resonancia magnética fue de 25%.
La cronicidad de la lesión y la atrofia muscular influyeron significativamente en el resultado funcional (Constant). La edad, el grado de retracción y la infiltración grasa tienen una tendencia a empeorar los resultados clínicos, pero no alcanza a ser estadísticamente significativa. No se ha demostrado una asociación entre el puntaje de Constant y el grado de cicatrización o el índice de reroturas.
Conclusiones: Los resultados obtenidos demuestran que la reparación artroscópica de las roturas masivas del manguito rotador puede garantizar resultados aceptables y predecibles, siempre y cuando se respeten los factores de mal pronóstico preoperatorios. Los resultados funcionales no se correlacionan con el número de re-roturas posoperatorias. Hay una tendencia a que la mejoría de los resultados clínicos sea mayor en los casos de cicatrización completa.
Palabras clave: Roturas masivas del manguito rotador; Factores pronósticos.
Massive rotator cuff tears: Surgical technique and results in correlation With preoperative prognostic factors
Abstract
Background: The surgical treatment of massive rotator cuff injuries is a real challenge for arthroscopist surgeons, and its results do not generally meet the patient and surgeon's expectations. Identifying and considering preoperatively poor prognostic factors, e.g. patients' age, chronicity of injury, tissue quality, muscle atrophy, fatty infiltration, and degree of retraction, may better define the therapeutic approach.
Methods: Twenty-two patients with a diagnosis of massive rotator cuff tears partially or fully repaired arthroscopically with anchors were evaluated, with a minimum of two years follow-up. For the clinical evaluation, we used the Constant score and patient satisfaction. In sixteen patients an MRI was obtained to objectively assess the degree of scarring of the repair. Several clinical and structural factors were included for statistical purposes.
Results: 86.35% of the patients got a Constant score between good and excellent; 21 of 22 patients were satisfied or somewhat satisfied with the surgery performed. The incidence of re-ruptures, diagnosed by NMR was 25%.
Chronicity of injury and muscle atrophy significantly influenced the functional outcome (Constant). Age, degree of retraction and fatty infiltration tend to worsen the clinical outcomes, but not enough to be statistically significant. No association was found between the Constant score and the degree of scarring or re-ruptures. There is a tendency to improve the clinical outcome in cases where healing is complete.
Conclusions: These results showed that the arthroscopic management of massive rotator cuff injuries may guarantee acceptable and predictable results, if prognostic factors are considered when making the therapeutic decision. Functional results do not correlate with the incidence of re-ruptures, and there is a tendency to improve clinical outcomes in cases where healing is complete.
Key words: Massive rotator cuff tears; Prognostic factors
Las lesiones del manguito rotador siguen siendo una de las principales causas de dolor e impotencia funcional del hombro en el mundo.2
Desde que Codman,5 en 1911, reparó con éxito la primera rotura del manguito rotador a cielo abierto, los continuos y progresivos avances en la cirugía artroscópica nos han permitido no sólo entender adecuadamente la anatomía y el patrón de estas roturas, sino también crear nuevas técnicas quirúrgicas para resolverlas.
Los resultados de la cirugía a cielo abierto en las roturas masivas del manguito rotador están bien documentados. 9,11,13,15 La última década nos ha mostrado grandes avances en las reparaciones artroscópicas de las lesiones pequeñas y medianas, pero todavía hay una limitada experiencia en las reparaciones de las roturas masivas.
Son muchas las ventajas que la cirugía artroscópica nos ofrece para el tratamiento de la patología del hombro; una de las más significativas es la nula morbilidad de la inserción deltoidea, que sí ocurre en la cirugía abierta; si bien no se han publicado muchos informes acerca de su frecuencia, el tratamiento de esta complicación tiene una alta incidencia de malos resultados.17
La visión directa desde múltiples portales nos permite entender en forma tridimensional la configuración anatómica de las lesiones, el grado de retracción y la movilidad del remanente ligamentario, factores de fundamental importancia para el éxito de la reparación.
Una rotura masiva del manguito rotador origina siempre el debate acerca de la elección del tratamiento: conservador, quirúrgico a cielo abierto, artroscópico, reparación parcial o completa, desbridamiento o transferencias tendinosas.
No hay en la bibliografía trabajos prospectivos aleatorizados que comparen y lleguen a una conclusión valedera acerca de la mejor alternativa terapéutica, quedando a criterio del especialista y del paciente la responsabilidad de la elección.
Los resultados obtenidos por diferentes autores después de la reparación quirúrgica de las roturas masivas del manguito rotador son inferiores a lo esperado, probablemente porque se insiste en reparar las lesiones en las más disparatadas de las condiciones, sin respetar los factores de mal pronóstico que, sin duda, influirán en los resultados finales, más allá de la técnica utilizada.
El propósito de este trabajo es evaluar retrospectivamente los resultados obtenidos con la reparación artroscópica de las roturas masivas del manguito rotador, determinar la calidad e integridad de la reparación por medio de la resonancia magnética posoperatoria, revisar las dificultades técnicas que surgen en la utilización de un procedimiento quirúrgico totalmente artroscópico, resaltando el valor de recomponer cuplas de fuerza, necesarias e indispensables en la estructura biomecánica del hombro y, finalmente, considerar la importancia de estudiar los factores de mal pronóstico preoperatorios presentes en cada individuo, como estrategia para la correcta elección del tratamiento.
Materiales y métodos
Entre enero de 1999 y diciembre de 2005 se seleccionaron retrospectivamente de nuestra base de datos los pacientes con sintomatología, examen clínico y resonancia magnética (RM) compatible con una rotura masiva del manguito rotador. Se identificaron 38 pacientes, planteándose la opción quirúrgica y no quirúrgica en el momento de la presentación, teniendo en cuenta la sintomatología, la alteración estructural del manguito y de la articulación glenohumeral, y el consentimiento del paciente.
Once pacientes fueron tratados al principio en forma conservadora por considerarse que la lesión era irreparable y al aceptar sus limitaciones funcionales; los 27 restantes fueron sometidos a una cirugía completamente artroscópica.
En 5 de estos 27 pacientes se realizó desbridamiento y acromioplastia como único procedimiento, por la imposibilidad técnica de reparar parcial o totalmente la rotura. En los restantes 22 hombros se efectuó una reparación parcial o total; estos pacientes constituyeron el grupo en estudio.
Pacientes
El grupo de pacientes estuvo conformado por 11 hombres y 11 mujeres, con un rango de edad entre 51 y 78 años (promedio 66,5 ± 8,6 años). El hombro dominante fue el afectado en 16 casos y el tiempo promedio transcurrido entre el inicio de los síntomas y la cirugía fue entre 2 y 84 meses, con un promedio de 20,3 meses.
El tiempo de seguimiento posoperatorio osciló entre 24 y 96 meses.
Todos los pacientes consultaron por dolor e impotencia funcional. El tratamiento inicial fue conservador, con antiinflamatorios y terapia física y 6 pacientes recibieron por lo menos una infiltración de cortisona subacromial preoperatoria.
En cada caso se realizó el mismo set radiográfico de estudio: frente con oblicuidad lateral de 30° para la correcta visualización de la interlínea articular; frente con 30° de inclinación caudal, proyección descrita por Rockwood y cols.16 para ver el espacio subacromial, la presencia de osteofitos en el acromion y la articulación acromoclavicular; y perfil de escápula o proyección de Alexander1 para visualizar la morfología del arco acromioclavicular.
El acromion fue considerado como plano (tipo I) en 6 hombros, curvo (tipo II) en 10 hombros y ganchoso (tipo III) en 6 hombros, según la clasificación de Neer y cols.12 En 3 pacientes se detectó artrosis acromioclavicular severa y en un paciente las imágenes mostraban artropatía degenerativa.
A todos los pacientes se les realizó una resonancia magnética sin contraste preoperatoria para definir el tamaño y la configuración de la lesión, el grado de retracción, la atrofia muscular y la degeneración grasa, y para identificar las lesiones asociadas.
Tipo de lesión
De acuerdo con la clasificación de Patte y cols.14 una lesión masiva es aquella con una extensión en el plano coronal mayor de 4 cm, que luego del desbridamiento artroscópico de los bordes se extiende a un rango de entre 5 y 5,2 cm y que en el plano frontal la retracción supera el estadio II de la misma clasificación.
Según la clasificación de Burkhart y cols.3 20 roturas fueron de configuración en U y las 2 restantes de configuración en L, con el componente anterior con máxima retracción a medial. En todos los casos había lesión del supraespinoso y el infraespinoso y en 3 casos, una lesión parcial del subescapular (Fig. 1).

Figura 1. A. Rotura masiva del manguito rotador con la cabeza humeral descubierta. B. Rotura masiva degenerativa retraída.
Técnica quirúrgica
Todos los pacientes fueron operados en posición de silla de playa con anestesia troncular interescalénica y sedación. En todos los casos se utilizó bomba, con una presión de perfusión no mayor de 50 mm Hg y un volumen de 70 mL.
La cantidad de portales utilizados varió de acuerdo con el tamaño, el grado de retracción y la calidad de los tendones lesionados: el portal posterior de visión se realizó 1 cm medial y 1 cm distal al ángulo postrerior externo del acromion.
Luego de una exploración artroscópica de la articulación glenohumeral para identificar y tratar las lesiones asociadas, se retira el artroscopio y se redirecciona dentro del espacio subacromial.
Se procede a realizar una sinovectomía con electrocoagulador y shaver, suficiente para visualizar e identificar correctamente el tipo de lesión. A continuación se realiza un portal lateral o anterolateral, donde se coloca una cánula clara de 8,25 mm y un portal anterior sin cánula, ambos de trabajo. En algunos casos con lesiones complejas y gran retracción, es útil realizar un cuarto portal de visión, posterolateral, dejando el portal posterior de trabajo.
Creemos que es de gran utilidad visualizar la rotura del manguito cambiando la posición del artroscopio al portal lateral anterior para tener así una visión tridimensional y planificar adecuadamente la configuración de la reparación.
En este momento se estima la movilidad y reparabilidad del manguito y, en caso de no ser suficiente, se procede a liberar las adherencias entre este y el arco acromial hacia anterior, posterior y medial, con electrocoagulador. En algunos casos agregamos una capsulotomía con legra, anterior y posterior al tendón del bíceps por encima de la glena y una capsulotomía anterior con tijera, entre el supraespinoso y el subescapular, a nivel del intervalo del rotador, para retracciones anteriores (7 hombros) o una capsulotomía posterior entre el supraespinoso y el infraespinoso para retracciones del componente posterior (3 hombros) según la técnica descrita por Tauro19 (Fig. 2A y B).
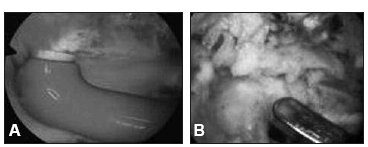
Figura 2. A. Liberación y sinovectomía con OPES. B. Capsulotomía posterior.
En 6 hombros con configuración en U de la lesión y en un hombro con configuración en L realizamos sutura lado a lado, de anterior a posterior con sutura tipo fiber-wire n.° 2 (Arthrex), simplificando así la configuración de la lesión y disminuyendo la tensión para su posterior fijación al hueso (Fig. 3A-C).

Figura 3. A. Sutura lado a lado con PDS. B. Colocación de anclaje de titanio (Corkscrew de 5,5 mm) utilizando cánula clara de 8,5 mm. C. Pasaje del punto de sutura por el tendón con una pinza Scorpion.
Una vez finalizada la liberación y el desbridamiento, se prepara la zona de inserción en el troquiter con shaver hasta lograr el sangrado, tratando de no debilitar la zona de colocación de los anclajes.
Para la reparación del tendón al hueso, en todos los casos utilizamos anclajes (30%) de titanio (Corkscrew) y biodegradables (70%) (BioCorkscrew FTII) (Arthrex) de 5,5 mm de diámetro, con doble sutura de fiber-wire. Colocamos los anclajes por el portal lateral, anterolateral o por pequeños portales accesorios respetando el ángulo adecuado y de anterior a posterior.
Realizamos en todos los casos puntos simples, tomando el tejido con sutura-lazo o con la pinza Scorpion (Arthrex) y llevándolo a su inserción ósea con nudos deslizantes tipo Duncan modificado. Anudamos luego de haber colocado todos los anclajes de posterior hacia anterior, con el brazo en aducción. El promedio de anclajes utilizados varió de acuerdo con el tamaño y el tipo se lesión y fue de 2,5 por paciente (de 1 a 4)
En 8 pacientes sólo se pudo realizar una reparación parcial, priorizando la reducción y estabilización del componente posterior que en general se presenta con mayor movilidad que el anterior y nos permitió lograr una mayor cobertura de la cabeza humeral, creando cuplas de fuerza necesarias para restablecer la biomecánica normal.
En los 6 hombros con acromion de tipo III, realizamos una acromioplastia moderada al finalizar la sutura del manguito rotador y en solo un hombro resecamos un osteofito inferior clavicular (cooplaning) con shaver. En 6 de los 22 hombros encontramos una rotura espontánea del tendón largo del bíceps, en 7 realizamos tenotomía de este y en 2, tenodesis con anclajes por rotura parcial o trastornos degenerativos severos.
Protocolo posoperatorio
En 15 pacientes la cirugía se realizó en forma ambulatoria y sólo 5 pacientes permanecieron internados durante 24 horas. En todos los casos se inmovilizó el hombro con cabestrillo en aducción durante 3 semanas. Desde el posoperatorio inmediato se permitieron ejercicios isométricos y de relajación muscular (pendulares).
Luego de la tercera semana de inmovilización, los pacientes continuaron la rehabilitación con un terapista físico experimentado en patología del hombro, con movilización pasiva asistida en el plano escapular. Los ejercicios activos comenzaron a partir de la sexta semana de la cirugía y luego de 3 meses de esta se permitió la práctica de actividad deportiva liviana. El retorno a la actividad deportiva plena y a labores pesadas se autorizó a partir del sexto mes, según la evolución de cada paciente.
Resultados
Funcionales
En todos los casos la evaluación funcional fue realizada por un observador independiente. Se utilizó el puntaje de Constant y Murley6 y preguntando a los pacientes si estaban satisfechos, medianamente satisfechos o insatisfechos con los resultados obtenidos. Utilizando el puntaje de Constant, los resultados fueron definidos como excelentes (≥ 80) en el 54,54% de los casos (12 hombros), buenos (65 a 79) en el 31,81% de los casos (7 hombros), regulares (50 a 64) en el 9,09% de los casos (2 hombros) y malos (< 50) en el 4,54% de los casos (1 hombro).
La evolución del puntaje (total) y de todos sus subpuntajes fue estadísticamente significativa (p < 0,001). Es decir, se presentó una mejoría promedio de 35,9 puntos, que en términos porcentuales significó un incremento del 84,3% respecto del puntaje basal. Para cada subpuntaje también hubo una importante respuesta positiva. El subpuntaje de dolor (mejoría porcentual de 95%) y el de movilidad (mejoría porcentual de 102,2%) fueron los de mayor respuesta posoperatoria. Las mejorías en los subpuntajes de fuerza y actividades de la vida diaria fueron, en promedio, de 78,8% y 53,2% respectivamente.
Dieciocho pacientes estaban satisfechos con los resultados obtenidos, tres estaban medianamente satisfechos y uno insatisfecho, por persistencia del dolor y de la impotencia funcional. Este paciente presentaba una artropatía degenerativa, secundaria a la rotura masiva del manguito rotador (Tabla).
Tabla. Resultados clínicos (Constant)
Prueba de la t

Anatómicos (cicatrización por RM)
Para definir objetivamente la cicatrización del manguito rotador suturado, 16 pacientes operados fueron sometidos a una resonancia magnética sin contraste. Los restantes 6 pacientes no accedieron a realizarse dicho estudio. Las imágenes fueron evaluadas por un radiólogo con experiencia en patología del hombro y definidas como totalmente cicatrizadas o no cicatrizadas (re-rotura). En el caso de una reparación parcial se trató de definir si el tamaño de la re-rotura era mayor, igual o menor que la rotura primaria.
De estos 16 pacientes que accedieron a la RM posoperatoria 13 tenían una reparación total del manguito y 3, una parcial. En 3 de las 13 reparaciones totales se identificó una re-rotura; los restantes 10 pacientes presentaban una buena señal de continuidad en todos los planos. De las 3 re-roturas, un paciente presentaba una imagen posoperatoria de rotura masiva retraída de grado IV, según la clasificación de Tomazeau y cols. en el plano coronal, con ascenso de la cabeza humeral en imágenes compatibles con artropatía degenerativa. Este paciente presentó en el preoperatorio una neuropraxia del nervio circunflejo posvacunación, con atrofia del deltoides y una rotura masiva del manguito rotador retraída de grado IV, con ascenso de la cabeza humeral, sin artropatía degenerativa; técnicamente se había logrado reparar el 90% de la rotura, dejando un ojal anterior entre el subescapular y el supraespinoso.
De las tres reparaciones parciales, una tenía una imagen similar a la RM preoperatoria, que se consideró una re-rotura, y las dos restantes presentaban una buena continuidad del complejo posterior reparado, definiéndolo como cicatrizado (Fig. 4A-C).

Figura 4. A. Resonancia magnética: rotura masiva retraída de grado III. B. A los 4 años de la operación, con señal de continuidad de la reparación. C. A los 3 años de la operación, con señal de re-rotura.
Correlación entre los factores pronósticos y los resultados funcionales (Constant)
Factores pronósticos preoperatorios
Se confeccionó una lista de factores pronósticos preoperatorios10,14,21 que podían influir en los resultados funcionales (puntaje de Constant) y en el grado de cicatrización de la sutura realizada (RM) y se correlacionaron.
1. Edad
Coeficiente de correlación de Pearson r = - 0,321 (p = 0,073).
Este valor de r no alcanzó significación estadística (p = 0,073). Es una correlación débil y es posible que con una mayor casuística este resultado pueda revertirse. El signo negativo de r indica que la evolución/respuesta del puntaje de Consant es opuesta al aumento de la edad, es decir que habría una mejor respuesta clínica en los pacientes más jóvenes.
2. Cronicidad de los síntomas
Coeficiente de correlación de Pearson r = - 0,442 (p = 0,020). Este valor de r alcanzó significación estadística (p = 0,020). El signo negativo de r indica que la evolución/ respuesta del puntaje de Constant es opuesta al aumento del tiempo desde el inicio de síntomas, o sea, hay mejor respuesta cuanto antes sean intervenidos quirúrgicamente los pacientes.
Análisis estadístico:
ANOVA (análisis de la varianza)
Se responde a la pregunta: ¿qué buen predictor del puntaje de Constant es el factor X2 (X es retracción o atrofia o infiltración grasa o cicatrización o re-rotura).
Para responder a la pregunta se evalúa el cambio porcentual del puntaje de Constant entre el estado anterior y posterior a la intervención. La variable predicha es entonces igual a 100 (Constant pos - Constant pre). El método para evaluar factores predictores que sean variables categóricas es el método de análisis de la varianza (ANOVA) y se evalúa la magnitud del estadístico F y la significación estadística (p) de tal parámetro. Si p < 0,05 se considera que hay una asociación significativa entre la variable predictora (retracción o atrofia o infiltración grasa o cicatrización o re-rotura) y la variable evolución, que en este caso es el cambio porcentual del puntaje de Constant. En otras palabras, si p < 0,05, entonces puede aceptarse una capacidad predictora de evolución del puntaje por parte de la variable considerada (retracción o atrofia o infiltración grasa o cicatrización o re-rotura).
3. Grado de retracción en los planos coronal y sagital
(Según la clasificación de Thomazeau y cols.)20
ANOVA F (3,18) = 1,29, p = 0,308. Este es un valor de p no significativo. No se ha comprobado una asociación entre la evolución del puntaje de Constant y el grado de retracción.
Con esta casuística no se ha verificado una capacidad predictora del puntaje de Constant posoperatorio por parte del grado de retracción de la rotura.
Obsérvese que se presenta una tendencia a que el incremento porcentual del puntaje de Constant sea menor cuando mayor es el grado de retracción (retracción = 2, promedio de evolución del porcentaje de Constant 88,2%, o sea la diferencia promedio entre el Constant posoperatorio y preoperatorio es de 88,2%), mientras que a medida que aumenta el grado de retracción, menor es el incremento en el porcentaje de Constant (retracción = 5, porcentaje promedio de evolución de Constant 57%). La falta de significación estadística estaría relacionada con la escasez de las muestras para altos valores de retracción (2 casos para retracción = 4 y 3 casos para retracción = 5).
4. Infiltración grasa muscular
(Según los criterios de Goutallier y cols., originalmente descritos con la utilización de TC, estadificada por RM, según la adaptación de Fuchs y cols. en el plano sagital oblicuo).8
ANOVA F (3,18) = 1,35, p = 0,291. Este es un valor de p no significativo. No se ha comprobado una asociación entre la evolución del puntaje de Constant y los grados de infiltración grasa.
Obsérvese que en este caso no se presenta una marcada tendencia a disminuir el incremento porcentual del puntaje de Constant cuando mayor es el grado de infiltración grasa.
En este caso es mejor ser conservador y afirmar simplemente que no se pudo verificar una asociación estadísticamente significativa, o un poder predictor significativo del grado de infiltración grasa para pronosticar la evolución del puntaje de Constant.
5. Grado de atrofia muscular
Del infraespinoso y supraespinoso, estadificado por RM en el plano sagital oblicuo (según la clasificación de Warner y cols.).22
ANOVA F (3,18) = 4,34, p = 0,018. Este es un valor de p estadísticamente significativo e indica una asociación entre la evolución porcentual relativa del puntaje de Constant y el grado de atrofia muscular.
Obsérvese que se presenta una tendencia a que el incremento del puntaje de Constant sea menor cuando mayor es el grado de atrofia muscular (atrofia = leve, porcentaje promedio de evolución de Constant 106,6%, o, sea la diferencia promedio entre en puntaje de Constant posoperatorio y preoperatorio es de 106,6%), mientras que a medida que aumenta el grado de atrofia, menor es el incremento del puntaje (atrofia = severa, promedio de evolución del puntaje de Constant 50,3%).
6. Cicatrización (RM)
ANOVA F (3,18) = 4,31, p = 0,065. Este es un valor de p no significativo. No se ha comprobado una asociación entre la mejoría del puntaje de Constant y la cicatrización. Hay una tendencia a que la mejoría del puntaje sea mayor en los casos de cicatrización completa. Con la cicatrización completa, el porcentaje de aumento del Constant es del 96,3%. Cuando la cicatrización es parcial, este aumento, en promedio, es del 67.4%. Una mayor casuística podría responder, en términos estadísticos, a la realidad de esta correlación.
7. Re-rotura (RM)
ANOVA F (3,18) = 0, 14, p = 0,715. Este es un valor de p no significativo. No se ha comprobado una asociación entre la evolución del puntaje de Constant y las re-roturas. No se presenta una tendencia clara a que la mejoría en el puntaje sea mayor en los casos sin re-rotura. Sin rerotura, el aumento del puntaje de Constant es del 91,5%, cuando se presenta una re-rotura, el aumento, en promedio, es del 86,7%. No se puede concluir que la re-rotura sea un factor de mal pronóstico para la mejoría funcional del hombro operado (Fig. 5A y B).
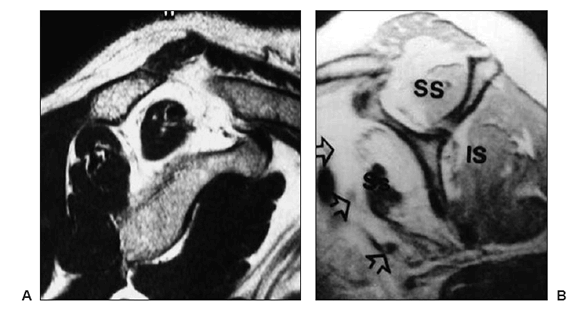
Figura 5. Resonancia magnética. A. Atrofia muscular de grado II del supraespinoso. B. Degeneración grasa de grado IV.
Discusión
Las roturas masivas del manguito rotador tienen una incidencia mucho mayor que lo informado en la bibliografía. Wilson y Duff23, De Palma y cols.7 y otros autores encontraron 20% de roturas completas del supraespinoso en necropsias de personas que murieron después de los 32 años.
Esto confirma que hay un gran número de personas con rotura del manguito rotador no reconocida y con normal o casi normal funcionamiento del hombro.
Burkhart define esta entidad como "roturas funcionales del manguito rotador" y aclara que necesariamente estos hombros deben reunir, para su normal funcionamiento, algunos criterios biomecánicos estrictos, como la presencia de cuplas de fuerza intactas, que crean la imagen de"puente en suspensión" o mantener un patrón cinemático estable que permita el accionar de estas cuplas de fuerza.4
Teniendo en cuenta estos criterios y ante la presencia de una rotura masiva del manguito, hay que preguntarse, ante todo, cuánta reparación es necesaria para crear cuplas de fuerza en equilibrio. En este sentido, Burkhart y cols. también aclaran sobre la necesidad de reparar correctamente el complejo posterior (infraespinoso, redondo menor) que, con la presencia del tendón del subescapular sano y un deltoides funcionante, mantendrían cuplas de fuerza suficientes para restaurar una biomecánica normal del hombro.
Coincidimos con ese autor en que, con la evolución de este concepto y el perfeccionamiento de la técnica quirúrgica, la reparación parcial eliminaría la necesidad de realizar transferencias tendinosas en la mayoría de estos pacientes.
En cuanto a la configuración de la reparación, en nuestra casuística todas las reparaciones fueron realizadas en una fila y con puntos simples irreabsorbibles. Nuevos estudios in vitro demuestran que no todas las configuracionesa inicial o rigidez y, por lo tanto, la misma capacidad para permitir la cicatrización del tendón al hueso.18 La utilización de doble fila o suturas en puente, con gran aceptación en la actualidad, muchas veces es técnicamente imposible de aplicar en roturas tan grandes y retraídas, con tendones muy degenerativos que difícilmente llegan a su inserción original.
Evaluando las causas de re-roturas, coincidimos con la mayoría de los autores en que el punto débil de la reparación es la unión tendón-hueso y que el origen de esta falla suele ser multifactorial.
Factores como la edad de los pacientes, la presencia de osteoporosis u otras enfermedades metabólicas asociadas son propios de este tipo de pacientes y seguramente afecten los resultados finales.
Factores mecánicos, como la mala calidad de los anclajes, la falla en la sutura o la imposibilidad de realizar configuraciones con probada mayor resistencia y contacto entre los tendones y el hueso, tienen relación directa con la técnica quirúrgica y pueden contribuir también al origen de las re-roturas.
Hay una relación directa entre la capacidad técnica y la experiencia del cirujano actuante y los resultados finales. El cirujano entrenado es capaz de entender el patrón de rotura, liberar adecuadamente los tendones; realizar, si son necesarias, capsulotomías o suturas lado a lado para disminuir la tensión de la sutura al hueso, y de elegir también, con certeza científica, el mejor anclaje, la mejor sutura y la mejor configuración de reparación.
El uso de la RM para evaluar la cicatrización del tendón al hueso puede ser cuestionado. Otras investigaciones proponen la ecografía, la artrografía, la tomografía computarizada con contraste y, finalmente, la artroscopia. Geyze y cols., Goutallier y cols. y Pasquier proponen la artrografía junto con la tomografía computarizada como método de evaluación. Otros autores, como Gaenslen y cols., alertan acerca de la posibilidad de la pérdida de sustancia de contraste por el intersticio de un manguito rotador bien reparado.
Crass y cols. encontraron una sensibilidad del 85% y una especificidad del 100% de la ecografía para el diagnóstico de las re-roturas. En el diagnóstico de lesiones preoperatorias, la RM se ha mostrado más fidedigna que la ecografía, tiene la capacidad de definir mejor el patrón de la rotura y la presencia o no de lesiones asociadas. Iannotti y cols. hallaron 100% de sensibilidad y 95% de especificidad para el diagnóstico de roturas completas del manguito rotador primarias. Owen y cols. definen que la RM posoperatoria en la cirugía del manguito tiene una sensibilidad de 86% y una especificidad de 92%.
El artefacto producido por los anclajes no interferiría en la posibilidad de realizar un correcto diagnóstico entre recurrencia o manguito rotador intacto.
En nuestra experiencia, es muy difícil que un paciente con más de dos años de posoperatorio y una buena evolución clínica acepte realizarse una punción con introducción intraarticular de líquido de contraste o una artroscopia. La RM puede tener algunos vicios de interpretación, pero es de gran ayuda para identificar probables re-roturas en pacientes que clínicamente no evolucionan bien.
La idea de correlacionar los resultados funcionales (puntaje de Constant) y anatómicos (re-roturas por RM) con factores pronósticos preoperatorios sería de gran ayuda en el momento de tomar las decisiones terapéuticas. Nuestros resultados coinciden con los obtenidos por otros autores en cuanto al impacto que la edad de los pacientes, la cronicidad de la lesión, el grado de retracción de los tendones, la atrofia muscular y el grado de infiltración grasa pueden producir en los resultados finales.
También concluimos, basándonos en nuestros resultados, que una correcta cicatrización de los tendones suturados mejoraría los resultados funcionales y que el índice de re-roturas no influiría significativamente sobre el puntaje de Constant posoperatorio.
Conclusiones
Las roturas masivas del manguito rotador pueden producir, en los pacientes afectados, intenso dolor y una gran discapacidad. Una correcta elección de los pacientes, teniendo en cuenta la presencia de factores de mal pronóstico preoperatorios, puede ser la clave para obtener mejores y más predecibles resultados. Si bien muchos de estos pacientes pueden ser tratados en forma conservadora, cuando optamos por el tratamiento quirúrgico debemos considerar individualmente cada paciente en su contexto, planificar y seguir una técnica quirúrgica rigurosa que asegure un escenario biológico adecuado para la cicatrización.
1. Alexander OM. Radiograph of the acromio clavicular articulation. Med Radiogr Photogr.1954;30-4. [ Links ]
2. Bigliani LU, Cordasco FA, Mclveen ES. Operative repair of massive rotator cuff tears: Long term results; J Shoulder Elbow Surg. 1990; 1:120-30. [ Links ]
3. Burckhart SS. Current Concepts: A stepwise approach tu arthroscopic rotator cuff repair based on biomechanical principles. Athroscopy 2000;6:82-90. [ Links ]
4. Burckhart S. Athroscopic treatment of massive rotator cuff tears. Cl Orthop Related Surg. 1990:45-56. [ Links ]
5. Codman EA. The shoulder: Rupture of the supraspinatus tendon and other lesions in or about the subacromial bursa. Boston: Miller; 1934. p. 243-5. [ Links ]
6. Constant CR, Murley AMG. A clinical method of functional assessment of the shoulder. Clean Orthop 1987;214:160-4. [ Links ]
7. De Palma AF. Surgery of the shoulder. Philadelphia: JB Lippincott; 1983. p. 260-8. [ Links ]
8. Fuchs B, Weishaupt D, Zanetti M, Hodler J, Gerber C. Fatty degeneration of the muscles of the rotator cuff: assessment by computed tomography versus magnetic resonance imaging. JBJS 1999;8:599-605. [ Links ]
9. Gerber C, Fuchs B, Hodler J. the results of repair of massive tears of the rotator cuff. JBJS. 2000;82:505-15. [ Links ]
10. Lupo R, Benazzo F, Finardi E, Rapisarda S. Surgery in massive ruptures of the rotators cuff: results as related to prognosis. Chir. Organi Mov 2000;85:395-402. [ Links ]
11. McLaughlin HL. Lesions of musculotendinous cuff of the shoulder. The exposure and treatment of tears with retraction. JBJS 1944; 26:31-51. [ Links ]
12. Neer CS. Anterior acromioplasty for the chronic impingement syndrome in the shoulder: a preliminary report. JBJS. 1972; 4/A:41-50. [ Links ]
13. Packer ENP, Calvert PT, Bayley JI. Operative treatment of chronic ruptures of the rotator cuff of the shoulder. JBJS. 1983; 65:171-5. [ Links ]
14. Patte. D. Classification of rotator cuff lesions. Clean Orthop. 1990;254:81-6. [ Links ]
15. Pollock RG, Flatow EL. The rotator cuff. Full thickness tears. Mini-open repair. Orthop Clean North Am. 1997;28:169-77. [ Links ]
16. Rockwood C.A, Jr. The management of patients with massive defects in the rotator cuff. presidential guest speaker address. Mid-Americ Orthopedic Association, Orlando, Florida, Apr. 2-6, 1986. [ Links ]
17. Sher JS, Iannotti JP,Warner JJ. Surgical treatment of post operative deltoid origin disruption. Clean Orthop Relat Res. 1997; 343:93-8. [ Links ]
18. Tashjian R, Levanthal B S, Spenciner D, Green A, Fleming C. Initial Fixation Strength of Massive Rotator Cuff Tears: In vitro Comparision of Single-Row suture anchor and Transosseous Tunnel Contructs. Arthroscopy 2007, pp 710-6. [ Links ]
19. Tauro JC. Arthroscopic "interval slide" the repair of large rotator cuff tears. Arthroscopy 1999;15:527-30. [ Links ]
20. Tomazeau H. Boucobza E. Morset N. Chaperon J. Prediction of rotator cuff repair. Results by Magnetic Resonance imaging. Clean Orthop. 1997;344:275-83. [ Links ]
21.Walch G, Marechal E, Maupas J. Traitement chirurgical des ruptures de la coiffe des rotateurs. Facteurs de pronostic. Rev Chir Orthop.1992;78:379-88. [ Links ]
22. Warner JJP, Giggins L, Parsons IM. Diagnosis and treatment of anterior superior rotator cuff tears. J Shoulder Elbow Surg. 2001;10:37-46. [ Links ]
23. Wilson CL, Duff GL. Pathologic study of degeneration and rupture of the supraespinatus tendon. Arch. Surg. 1943;7:12 [ Links ]














