Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.75 no.2 Ciudad Autónoma de Buenos Aires Apr./June 2010
ESTUDIOS CLÍNICOS
Artroplastia total de rodilla en pacientes con artritis reumatoide
Fernando Lopreite, Germán Garabano, Agustín Oviedo, Diego Mana Pastrián y Hernán Del Sel
Servicio de Ortopedia y Traumatología, Hospital Británico de Buenos Aires.
Recibido el 22-12-2009.
Aceptado luego de la evaluación el 9-3-2010.
Correspondencia: Dr. Fernando Lopreite flopreite@hotmail.com
Resumen
Introducción: La articulación de la rodilla se halla afectada en un 90% de los pacientes que padecen artritis reumatoide (AR).
El propósito de este estudio es evaluar retrospectivamente el resultado de las artroplastias totales de rodilla (RTR) en pacientes con artritis reumatoide y analizar el rendimiento de los diferentes diseños utilizados.
Materiales y métodos: De 590 RTR realizadas entre 1997 y 2006, se evaluaron 51 (9,5%) artroplastias efectuadas en 39 pacientes con diagnóstico de AR, con un seguimiento promedio de 3,48 años. El promedio de edad fue de 59 años.
Los implantes utilizados fueron 21 nacionales monoblock (Insall), 13 de origen importado, modulares: 9 PFC variedad "Sigma" (J & J Depuy,Waesaw, Indiana EE.UU.) y 4 Scorpio (Stryker Howmedical Osteonic).
Las restantes 17 fueron de base tibial de polietileno PFC tipo all poly (J & J Depuy, Warsaw, IN. EE.UU.). En 4 pacientes (8%) fue necesaria la utilización de vástagos femorales y tibiales.
Para la evaluación objetiva se utilizó el análisis de la Knee Society, que consiste en la evaluación radiográfica de las rodillas.
Resultados: Todos los pacientes presentaron una buena evolución clínica y radiológica durante el seguimiento, sin observarse diferencias significativas entre los diferentes implantes utilizados.
Las complicaciones fueron dos casos de infección (4%) y una dehiscencia del aparato extensor.
Conclusiones: Resulta interesante la alternativa de utilizar un implante importado, de base tibial de polietileno, monoblock, el cual es más económico que los modulares importados. En su elección es importante tener en cuenta la posibilidad, en casos de AR, de necesitar componentes modulares para adosar vástagos o cuñas metálicas, por la mala calidad ósea de estos pacientes.
Palabras Clave: Artroplastia total de rodilla; Artritis reumatoide; All poly; Infección; Vástagos; Cuñas.
Total knee arthroplasty in rheumatoid arthritis
Abstract
Background: The knee joint is involved in about 90 % of the patients with rheumatoid arthritis (RA). The main purpose of this study was to evaluate the outcome of a total knee arthroplasty (TKR) in patients with rheumatoid arthritis, and analyze the performance of different designs used.
Methods: 590 TKR were performed between 1997 and 2006, we evaluated 51 (9.5%) arthroplasties in 39 patients with RA diagnosis, followed up for an average of 3.48 years. Average age was 59 years. The implants used were 21 monoblock (Insall), national make, and thirteen modular, foreign design. (9 PFC "Sigma" J & J Depuy, Warsaw, Indiana USA and 4 Scorpio Stryker Howmedical Osteonic). The remaining 17 were PFC polyethylene tibial type "All Poly" (J & J Depuy, Warsaw, IN. USA). In four patients (8%) femoral and tibial stems were required.
Results: All patients had a good clinical and radiological outcome, without significant differences between different implants. There were 2 cases of infection (4%), and an extensor mechanism rupture.
Conclusions: It is an interesting option to use an all-polyethylene tibial component in patients with RA, because it is more economical than modular ones. The surgeon should take into account poor bone quality and the need to insert pins or metallic wedges.
Kywords: Total knee arthroplasty; Rheumatoid arthritis; All-Poly; Infection-stems.Wedges.
Los reemplazos articulares pueden mejorar drásticamente la calidad de vida de los pacientes con artritis reumatoide (AR).6,8,17-19 La rodilla es una de las articulaciones más afectadas por esta enfermedad. Se han publicado incidencias cercanas al 90% y es frecuente el compromiso bilateral.6,9,17
La naturaleza poliarticular de esta enfermedad, junto con las manifestaciones inmunitarias sistémicas, conforma un grupo de pacientes con ciertas características distintivas de los que padecen gonartrosis secundaria a otra patología.6,10,17 Es común también la presencia de osteoporosis generalizada, estrechamente relacionada con la medicación requerida como tratamiento y con el grado de inactividad física.3,6
La capacidad ambulatoria y funcional de estos pacientes suele hallarse profundamente afectada por la cronicidad y extensión de la enfermedad, por lo que en muchos casos requieren múltiples artroplastias para reducir la minusvalía.17
La importancia de esto radica no sólo en el acto quirúrgico sino también en un adecuado plan de rehabilitación posoperatorio, dado que muchos de estos pacientes tendrán dificultades para la utilización del andador o el bastón.10
Si bien el reemplazo total de rodilla (RTR) tiene gran aplicabilidad en estos pacientes y mejora el dolor y la funcionalidad articular, hay que evaluar con cuidado cada caso, prestando especial atención a las dificultades técnicas que pueden surgir en el procedimiento.3,6,10
El objetivo de este estudio es evaluar un grupo de pacientes con AR a los que se les realizó un RTR, analizando las dificultades técnicas y el beneficio de utilizar distintos tipos de implantes (base tibial modular o fija).
Materiales y métodos
Entre 1997 y 2006 se realizaron 590 RTR primarias en nuestro centro, de los cuales 56 (9,5%) se efectuaron en 43 pacientes con diagnóstico de AR.
Se perdió el seguimiento de 5 rodillas (4 pacientes) y quedaron excluidas del estudio. Los restantes 51 RTR se efectuaron en 39 pacientes, los cuales se incluyeron en el presente análisis.
La serie se conformó por 28 mujeres (72%) y 11 varones (28%), con un promedio de edad de 59,12 años (rango 23 a 88). El promedio de seguimiento fue de 3,48 años (rango 1 a 9).
Se efectuaron 27 reemplazos unilaterales y 12 bilaterales; 21 rodillas fueron derechas y 30 izquierdas. Doce rodillas (23,5%) presentaron deseje en varo con un promedio de 2° (rango 0 a 5°), mientras que en las restantes 39 (76,5%) el deseje fue en valgo, con un promedio de 9° (rango 4 a 25°).
Se utilizaron 34 implantes de base tibial metálica; 21 correspondieron a implantes de tipo Insall nacionales, 9 implantes PFC variedad "Sigma" (J&J), 4 prótesis Scorpio (Stryker), mientras que las restantes 17 fueron de base tibial de polietileno PFC tipo all poly (J&J).
Todas las cirugías se efectuaron en el quirófano de flujo laminar por el mismo equipo quirúrgico. Se operó con isquemia preventiva de 320 mm Hg, con anestesia peridural hipotensiva. En todos los casos se realizó reemplazo rotuliano. En cuanto al abordaje quirúrgico, se efectuaron 49 pararrotulianos internos y 2 subvastos. Todos los pacientes recibieron tres dosis intravenosas de antibiótico como profilaxis (una intraoperatoria y las restantes en el posoperatorio: 1 g de cefazolina) y como profilaxis de TVP, 40 mg/día de heparina de bajo peso molecular.
Se utilizó un vendaje compresivo de tipo Robert Jones hasta el retiro de los puntos, lo cual de efectuó a los 21 días. Los pacientes realizaron sedestación al borde de la cama las primeras 24 horas y marcha con andador a las 48 horas de la operación, para luego marchar con bastones canadienses. El egreso hospitalario fue entre el cuarto y el quinto día, en promedio. Los controles se realizaron a la tercera y sexta semana, a los 3-6 meses y después una vez por año.
La evaluación fue realizada por un tercer observador (GG) durante el mes de junio de 2009. El análisis subjetivo se efectuó interrogando al paciente sobre el alivio del dolor y la capacidad de marcha luego de la cirugía, mientras que para la evaluación objetiva se utilizó el puntaje de la Knee Society. Radiológicamente se compararon los estudios del posoperatorio inmediato y alejado, evaluando el progreso de las líneas de radiolucidez de cada componente protésico y la orientación de estos.
Resultados
El análisis objetivo utilizando el puntaje de la Knee Society mostró una mejoría funcional de 40 puntos en el preoperatorio a 85 puntos en promedio en el posoperatorio. En el puntaje propio de rodilla (ROM-estabilidad y dolor) la mejoría fue de 38 puntos (de 41 en promedio en el preoperatorio a 79 en promedio en el posoperatorio).
En cuanto al análisis subjetivo, 36 (92%) pacientes refirieron una gran mejoría en su calidad de vida, dada por el alivio del dolor articular que sufrían antes de la cirugía, necesitando analgésicos sólo en forma esporádica, y por el aumento de la amplitud de movimiento de la rodilla, que facilitó la realización de las tareas habituales.
Los restantes 3 (8%) pacientes, si bien se encontraban satisfechos con el resultado quirúrgico, a causa de la afección de otras articulaciones sólo realizaban marcha intradomiciliaria. Uno de ellos tenía un reemplazo bilateral de rodilla y una cadera protésica y otro era un deambulador intradomiciliario, cuyas caderas habían sido reemplazadas previamente.
El examen radiológico mostró un eje tibiofemoral de 0º a 3° de valgo en 14 rodillas (27,4%) y de 4° a 8° en 34 casos (66,6%). Hubo 2 casos (4%) en los cuales el eje final fue de 0º a 2° de varo. El caso restante (1,9%) presentó un eje final de 10° de valgo.
En cuanto a las líneas de radiolucidez < 1 mm se encontraron en las zonas 1 y 2 del componente tibial en 4 casos y en la zona 4 de dos componentes femorales. Demarcaciones > 2 mm se hallaron en las zonas 1 y 2 del componente tibial en 2 casos.
Las complicaciones observadas fueron: 1 aflojamiento mecánico (2%) a causa de un error técnico en la colocación del componente tibial (eje final de 10° de valgo, correspondiendo a una prótesis nacional); y 2 casos de infección (4%), una de ellas superficial, que evolucionó satisfactoriamente con la limpieza quirúrgica de la herida, y otro profunda que requirió el retiro del material protésico y la colocación de un espaciador con antibióticos y posteriormente fue reimplantado, con buena evolución hasta la fecha. Hubo un caso de fractura del platillo tibial interno intraoperatoria solucionada con la colocación de un tornillo compresivo transfracturario. Finalmente fue necesario revisar a un paciente (2%) que sufrió una dehiscencia del aparato extensor luego de una caída, tratada mediante sutura.
En 4 pacientes (8%) se indicó la utilización de vástagos femorales y tibiales por la mala calidad ósea acompañada de una importante inestabilidad varo-valgo y en 2 (4%) se utilizó una cuña tibial metálica por el defectoóseo que presentaban (Figs. 1 y 2).

Figuras 1A y B. Preoperatorio con defecto óseo en el platillo interno. Radiografía posoperatoria a los 2 años con cuña.
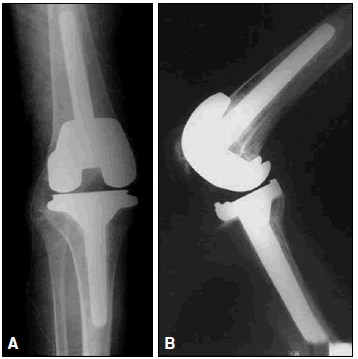
Figuras 2A y B. Vástagos femoral y tibial.
Discusión
La naturaleza crónica, sistémica y progresiva de la AR hace a los pacientes afectados por esta patología sustancialmente diferentes de aquellos en los cuales la afección articular es degenerativa (artrosis).6,10,17
La evolución de los RTR en las últimas décadas ha transformado este procedimiento en una cirugía confiable y reproducible, con la cual se obtiene alivio del dolor, corrección de la deformidad, mejoría de la funcionalidad articular y, sobre todo, mejoría de la calidad de vida de los pacientes.6
Si bien estos enfermos se someten a artroplastias a edades mucho más tempranas que la población general, la calidad ósea y musculoligamentaria que encuentra el cirujano ortopédico durante el acto quirúrgico suele ser mala. No obstante, no es infrecuente encontrar a pacientes que consultan por las rodillas y ya tienen una o ambas caderas reemplazadas, así como procedimientos quirúrgicos diversos en los miembros superiores e inferiores. 3,6,8,9
También es característico de este grupo la escasa demanda física y los bajos índices de masa corporal que por lo general presentan. Esto está relacionado con el proceso sinovítico sistémico y la medicación utilizada para tratar la enfermedad.8,17
Otro factor interesante para analizar es que, a diferencia de lo que sucede con los pacientes que llegan a un reemplazo articular por artrosis, en que el deseje en varo representa el 73,5% de nuestra población, en esta serie el 82,3% de los pacientes con AR presentaron una deformidad en valgo de 5º a 8° en promedio (Figs. 3 y 4).13

Figuras 3A y B. Genu valgo bilateral.

Figuras 4A y B. Reemplazo total de rodilla. Corresponden al paciente de la Figura 1. a 1 y 3 años del posoperatorio.
A pesar de estas características, analizando los informes a mediano y largo plazo, la principal causa de falla es la infección y la revisión del componente rotuliano por persistencia del dolor anterior de rodilla, cuando este no fue reemplazado.10,11,17,19
Rodríguez y cols. informaron un 4,1% de infecciones en un promedio de 7 años de la cirugía en sus 104 casos, similar al promedio obtenido por Laskin (4,3%) en 5 de las 117 rodillas tratadas. Kristensen y cols. comunicaron un índice de 3,4% a los 9 años de seguimiento en 139 artroplastias.10,11,17
En nuestra casuística, con un promedio de seguimiento sustancialmente menor, se registraron 3,4% de infecciones (2 casos). Este es comparativamente superior al índice de infecciones que se registra en nuestro servicio en las artroplastias de rodilla por artrosis, que es menor del 2%. La utilización de cemento con ATB puede ser una alternativa para disminuir este índice.2
En cuanto al reemplazo o no del componente rotuliano, es un tema controvertido no sólo en este tipo de enfermos. Esto se debe a que muchos pacientes con AR, especialmente los que se encuentran muy afectados por la enfermedad, son sedentarios, reciben esteroides preoperatoriamente y a menudo presentan rótulas osteopénicas y pequeñas, por lo que algunos cirujanos, dado el riesgo de fractura, prefieren no realizarlo, muchos de ellos apoyados por estudios en los cuales concluyen que la afección rotuliana no es predictiva de dolor en el posoperatorio de una artroplastia de rodilla.3,5
Coincidimos con Bourne, Rorabeck, Levitsky, Picetti, Ranawat y cols. en que este debe efectuarse en forma sistemática, dado que por la naturaleza autoinmune de la enfermedad el cartílago articular rotuliano puede proveer de un estímulo que podría perpetuar el proceso inflamatorio sinovítico.4,12,15,16
A favor de esta conducta se encuentran informes con hasta un 12% de revisiones de RTR a causa del dolor en la cara anterior de la rodilla cuando la rótula no fue reemplazada1,4,7
Respecto de la mala calidad ósea, si bien no encontramos informes en la bibliografía de complicaciones directas relacionadas con ella, en nuestra serie hubo una fractura tibial intraoperatoria que necesitó osteosíntesis y se utilizaron dos cuñas tibiales para suplir los defectos óseos que se presentaron en dos casos (véase figs. 1A y B).
Hacemos hincapié en este aspecto, ya que debe ser tenido en cuenta en la planificación preoperatoria para determinar la necesidad de contar con estos suplementos (tibiales o femorales), dado que la utilización de injertos autólogos no es recomendable debido a la mala calidadósea de los pacientes.
Algo similar ocurre con la utilización de vástagos metálicos femorales o tibiales (véase figs. 2A y B). En nuestra serie se utilizaron 4 (8%) tallos cementados. La importancia de esto radica en que para ello deben utilizarse prótesis modulares, lo cual limita las opciones a la hora de elegir el implante, al igual que en el caso de las cuñas metálicas.
Cuando en la planificación se determina que estos suplementos no serán necesarios, una opción es utilizar implantes de base tibial de polietileno importados. Kristensen y cols. y Laskin y cols. informan 81% a 89% de buenos resultados a los 10 años de seguimiento (Fig. 5).10,11,17
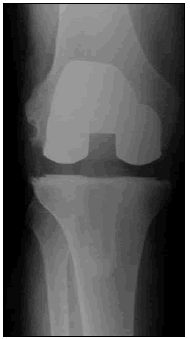
Figura 5. Componente tibial all poly.
Nuestra serie mostró buenos resultados a mediano plazo en los 17 implantes utilizados de este tipo. Esto los muestra como una alternativa protésica interesante, dado que tienen, dentro de los implantes importados, un menor costo que los de base metálica, pero hay que tener en cuenta como detalle técnico, para la buena evolución, obtener una adecuada optimización del apoyo periférico (cortical tibial) a fin de disminuir el riesgo de falla por hundimiento (Fig. 6).

Figura 6. Adecuado apoyo periférico (cortical) del componente tibial all poly.
Cabe destacar también que cuando se utilizan estos implantes no es recomendable rellenar los defectos óseos no contenidos con cemento.
Para concluir, creemos que el RTR en pacientes con AR, si bien presenta índices de infección sensiblemente superiores a los artrósicos, es un procedimiento que mejora sustancialmente la calidad de vida del paciente, otorgándole funcionalidad y un importante alivio del dolor. Recomendamos la adecuada planificación preoperatoria, teniendo en cuenta la calidad ósea en cada caso.
1. Barrack RL, Bertot JR,Wolfe MW,Waldman DA, Milicic M, Myers L. Patellar resurfacing in TKA: a prospective randomized, double-blind study with five to seven years of follow up. J Bone Joint Surg Am. 2001;83:1376-81. [ Links ]
2. Benitez E, Pesciallo C, Lopreite FA y cols. Infección en artroplastia total de cadera y rodilla. Congreso Argentino de Ortopedia y Traumatología. Diciembre de 2008. [ Links ]
3. Bhan S, Malhotra R, Eachemati KK. Total knee arthroplasty without patellar resurfacing in patients with Rheumatoid Arthritis. Clin Orthopaedics. 2006;450:157-63. [ Links ]
4. Bourne RB, Rorabeck CH, Vaz M, Harnie R, Robertson D. Resurfacing versus not resurfacing the patella during total knee replacement. Clin Orthop Relat Res. 1995;321:156-61. [ Links ]
5. Burnett RS, Bourne RB. Indications for patellar resurfacing in total knee arthroplasty. J Bone Joint Surg Am. 2003;85:728-45. [ Links ] 6. Ebert FR, Krackow KA, Lennox DW, Hungerford DS. Minimum 4-year follow-up of the PCA total knee arthroplasty in rheumatoide patients. J Arthrop 1992;7:101-8. [ Links ]
7. Fern ED,Winson IG, Getty CJ. Anterior knee pain in rheumatoid patients after total knee replacement. J Bone Joint Surg 1992;74-B:745-8. [ Links ]
8. Hanyu T, Murasawa A, Tojo T. Survivorship análisis of total knee arthroplasty with Kinematic prosthesis in patients who have rheumatoid arthritis. J Arthrop. 1997;12:913-9. [ Links ]
9. Himanen AK, Mäenpää HM, Lehto MU, Belt EA. Dual articular knee in demanding primary and revision replacements in patients with rheumatic diseases. International Orthopaedics (SICOT). 2002;26:92-7. [ Links ]
10. Kristensen O, Nafei A, Kjaersgaar-Andersen P, Hvid I, Jensen J. Long-Term results of total condilar knee arthroplasty in rheumatoid arthritis. J Bone Joint Surg. 1992;74B:803-7. [ Links ]
11. Laskin RS. Total condylar knee replacement in patients who have rheumatoid arthritis. J Bone Joint Surg. 1990;72:529. [ Links ]
12. Levitsky KA, Harris WJ, Mcmannus J, Scott RD. Total knee arthroplasty without patellar resurfacing. Clin Orthop Relat Res. 1993;286:116-21. [ Links ]
13. Lopreite FA, Ferraiuolo M, Del Sel HJ. Análisis demográfico en la artrosis de rodilla. Rev. AAOT. 2008;73(4). [ Links ]
14. Nielsen PT, Hansen EB, Rechnagel K. Cementless TKA in unselected cases of osteoarthritis and rheumatoid arthritis. J Arthrop. 1992;7:137-43. [ Links ]
15. Picetti GD, McGannWA,Welch RB. The patellofemoral joint after total knee arthroplasty without patellar resurfacing. J Bone Joint Surg Am. 1990;72:1379-82. [ Links ]
16. Ranawat CS. The patellofemoral joint in total condylar knee arthroplasty: pros and cons based on five to ten years follow up observations. Clin Orthop Relat Res. 1986;205:93-9. [ Links ]
17. Rodriguez JA, Saddler S, Edelman S, Ranawat CS. Long-Term results of total knee arthroplasty in class 3 and 4 rheumatoid arthritis. J Arthrop. 1996;11:141-5. [ Links ]
18. Sledge CB, Ewald FC. Total knee arhroplasty experience at the Robert Breck Brigham Hospital. Clin Orthop Relat Res. 1979; 145:78-84. [ Links ]
19. Tang WM, ChiuKY, Yau WP. Posterior cruciate ligament-Substituting total knee arthrplasty in young rheumatoid patients with advanced knee involvement. J Arthop. 2004:19:49-56. [ Links ]
20. Vince KG, McPherson EJ. The patella in total knee arthroplasty. Orthop Clin North Am. 1992;23:675-86. [ Links ]














