Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.75 no.2 Ciudad Autónoma de Buenos Aires Apr./June 2010
PRESENTACIÓN DE CASOS
Reconstrucción del ligamento colateral medial de rodilla con aloinjerto
Presentación de un caso y revisión bibliográfica
Jorge Guiñazú, Gabriel Nazur, Diego Mana Pastrián, Tomás Vilaseca, Martin Carboni Bisso y Malco Donaldson
Servicio de Ortopedia y Traumatología, Hospital Británico de Buenos Aires
Recibido el 27-7-2010.
Aceptado luego de la evaluación el 15-8-2009.
Correspondencia: Dr. Jorge Guiñazú jorguinazu@hotmail.com
Caso clínico
Se trata de un varón de 32 años, deportivamente activo, con antecedente de plástica del ligamento cruzado anterior en las rodillas derecha (2003) e izquierda (2005), ambas con técnica con tendón rotuliano autólogo (huesotendón- hueso). Se le realizó la resección tumoral en la cara medial de la rodilla derecha en julio de 2007 en otro centro. Consultó al equipo de traumatología oncológica de este centro un año después por una tumoración dolorosa en el compartimiento medial de la rodilla derecha. El estudio anatomopatológico determinó el diagnóstico de leiomiosarcoma de bajo grado, con compromiso patológico de los márgenes de la muestra. En la resonancia magnética se observaba una imagen hiperintensa en T1 en la cara medial de la rodilla, asociada con compromiso de las estructuras circundantes. (Fig. 1) En agosto de 2008 se realizó la resección oncológica ampliada y la colocación de sistema de aspiración continua al vacío (VAC) para preparar el lecho de resección para el cierre diferido. Se confirmó anatomopatológicamente el leiomiosarcoma de bajo grado, con márgenes seguros sin enfermedad. Se planificó la reconstrucción ligamentaria y el cierre del defecto para efectuar en un tiempo quirúrgico.

Figura 1. Tumor en la cara medial de la rodilla derecha (área hiperintensa).
En el examen físico se observaba un defecto tegumentario de 8 x 5 cm en la cara interna de la rodilla derecha, con exposición de la articulación femorotibial (Fig. 2). La rodilla conservaba la amplitud de movilidad completa (0- 120º).

Figura 2. Defecto tegumentario posterior a la resección oncológica (8 x 5 cm2).
El examen bajo anestesia general mostraba la severidad de la lesión por la inexistencia de estabilizadores mediales de la rodilla al realizar estrés en valgo en 0, 30 y 60º de flexión.1 La estabilidad rotacional estaba claramente afectada en comparación con la rodilla contralateral. La prueba de Lachman era negativa.
Técnica quirúrgica
Con el paciente en decúbito dorsal y bajo anestesia general, utilizando manguito hemostático, se realizó la reconstrucción y cierre del defecto tegumentario en un tiempo quirúrgico.
En una primera instancia, se efectuó la preparación del aloinjerto de tendón de Aquiles (10 cm de longitud con taco óseo distal de 2 cm; Banco de Tejidos Músculo- Esqueléticos HB). El injerto fue dividido sólo en la porción tendinosa desde el comienzo de su inserción ósea hacia el otro extremo obteniéndose un mismo origen óseo y dos cuerdas tendinosas independientes.
A continuación, se confeccionó el túnel óseo femoral posterior a la inserción del aductor. Cuidadosamente se consideró la localización de los túneles tibiales según el punto isométrico de flexión de la rodilla. Todos los túnelesóseos se realizaron con dirección perpendicular al eje mayor del miembro. La fijación femoral de injerto con el taco óseo se llevó a cabo con un tornillo interferencial absorbible (Arthrex®).
Una vez fijo el injerto en el fémur, se prepararon ambos extremos tendinosos libres con una sutura de tracción según técnica de Krackow (Fig. 3). Se procedió entonces a la fijación tibial de las cuerdas tendinosas libres, intentando recrear ambos fascículos (anterior y posterior) del ligamento colateral medial nativo. Con la rodilla en 60º de flexión y en rotación interna, se fijó el fascículo posterior y en 30º de flexión, el fascículo anterior, también manteniéndose la rotación interna. La separación de ambos fascículos se realizó con goniómetro, orientando las fibras en un ángulo de 25º y a una distancia de 20 mm uno del otro. Ambos haces se fijaron por medio de tornillos de biotenodesis absorbible (Arthrex) (Fig. 4). La estabilidad de la reconstrucción se comprobó bajo anestesia, se flexionó la rodilla de 0 a 90º con estrés en valgo continuo. Se constataba máxima tensión del fascículo anterior entre 0 y 50° y, a partir de los 50°, mayor tensión del posterior.

Figura 3. Aloinjerto con dos cuerdas tendinosas independientes desde un mismo origen.

Figura 4. Presentación final de la reconstrucción.
El cierre del defecto tegumentario se resolvió con un colgajo rotatorio aleatorio. El cierre del defecto era adecuado y sin tensión (Fig. 5). El paciente permaneció internado por una noche y fue dado de alta con un vendaje de tipo Robert-Jones e inmovilizador inguineomaleolar por 6 semanas.
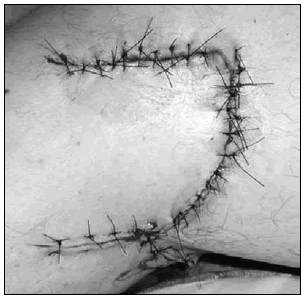
Figura 5. Colgajo aleatorio que cubre el defecto tegumentario.
Seguimiento y rehabilitación
Se realizaron los controles correspondientes a las 48 horas, 7 y 14 días, hasta el retiro de los puntos el día 21. Se indicó el empleo de un inmovilizador de rodilla en forma permanente asociado con muletas para realizar la marcha sin carga por 6 semanas. El paciente sólo efectuaba ejercicios de contracción del cuádriceps sin resistencia.
Una vez cumplido el inicio de la sexta semana, con las pruebas de estabilidad normales, se comenzó con ejercicios de movilidad pasiva en forma progresiva tres veces por día. Al comienzo de la octava semana se indicó comenzar la marcha con carga total, asistido por muletas. En la décima semana presentaba una movilidad pasiva de 0 a 90º, por lo que se decidió el retiro de las muletas, estimulándose la propiocepción y el comienzo de ejercicios de fortalecimiento muscular contra resistencia.
Al cuarto mes se indicaron ejercicios de fortalecimiento del cuádriceps en cadena cerrada. A comienzos del sexto mes presentaba una movilidad de 0-110°, una buena masa muscular cuadricipital y las pruebas de estabilidad resultaron satisfactorias, por lo que se autorizó a realizar trote con rodillera ballenada.4
A modo de control imaginológico, se puede observar la localización de los túneles en los estudios de resonancia magnética efectuados a los seis meses en los cortes coronales (Fig. 6), sagitales y axiales desde su inserción en el fémur (Fig. 7) hasta su inserción tibial en puntos separados (Fig. 8).

Figura 6. Corte coronal de resonancia magnética a los 6 meses de la operación.

Figura 7. Corte axial de resonancia magnética en la inserción femoral.

Figura 8. Corte axial de resonancia magnética en ambas inserciones de la tibia.
Al cumplir nueve meses de la operación, con las pruebas de estabilidad de rodilla normales y observándose una muy buena recuperación cuadricipital, el paciente comenzó con actividad deportiva progresiva (fútbol y tenis), sin manifestar síntomas de inestabilidad o dolor.
Discusión
La indicación del tratamiento quirúrgico de las lesiones de alto grado del LCM continúa siendo un tema de discusión en la medicina ortopédica, ya que múltiples series han demostrado excelentes resultados con el tratamiento quirúrgico y no quirúrgico.5,6,10 Actualmente la indicación quirúrgica de la lesión aislada grado III del LCM se ha resumido a pacientes atletas con persistencia de la inestabilidad en valgo que limita su correcto rendimiento y a la lesión por avulsión.8 Se han propuesto diferentes alternativas para llevar a cabo dicho procedimiento, 2,12,15 pero pocos trabajos describen la reconstrucción de los componentes anterior y posterior del LCM.3
El LCM se lo ha descrito como un estabilizador que consta de tres componentes claves, indivisibles uno del otro:14 una capa superficial (1) compuesta por el músculo sartorio; la capa intermedia (2), que consiste en el LCM superficial, el ligamento oblicuo posterior y el ligamento patelofemoral medial. Entre los planos formados por las dos capas mencionadas, se encuentran los tendones del semimembranoso y del vasto interno. Por último, el plano profundo del LCMy la cápsula posterior de la articulación femorotibial, que conforman la capa profunda (3).
Warren y cols.13 han detallado la biomecánica de la rodilla y describen que, durante la flexión, las fibras anteriores del LCM logran su mayor tensión y, a medida que se lleva la rodilla a la extensión, la fuerza se transfiere a las fibras posteriores. Se menciona, a su vez, que el componente superficial del LCM provee su mayor estabilidad en el plano rotatorio de la rodilla, mientras que los fascículos profundos adquieren capital importancia al someterse a un estrés en valgo.
Azar2 define la elección de distintas alternativas de aloinjerto como sustrato de la reconstrucción. En el caso clínico presentado, la reconstrucción se planificó según los antecedentes del paciente. El injerto de tendón patelar (técnica de hueso-tendón-hueso) limita su indicación por su longitud y ambos extremos con taco óseo; a su vez, el empleo de injerto de isquiotibiales quedó descartado por el debilitamiento preexistente en la cara medial de la rodilla. Borden y cols.3 describen el buen resultado de su técnica de reconstrucción en doble banda con aloinjerto de tibial anterior. Consideramos que la conformación cilíndrica de tibial anterior resulta desventajosa frente al injerto de tendón deAquiles que, a su vez, provee un taco óseo en uno de sus extremos.
El acceso quirúrgico de la reconstrucción debe llevarse a cabo mediante un abordaje amplio que permita la visualización de los puntos isométricos. En nuestro caso en particular, dicho acceso se vio facilitado por el gran defecto de las partes blandas preexistentes del paciente Resulta de fundamental importancia el concepto de una adecuada disposición isométrica del neoligamento a la hora de planificar y llevar a cabo la reconstrucción, ya que de esta forma se reduce el riesgo de dejar constreñida la rodilla en sus extremos de movilidad. En cuanto a la rehabilitación posoperatoria, diversos estudios han demostrado, por métodos artroscópicos e histológicos, que los tendones de aloinjertos trasplantados se revascularizan, experimentan una repoblación celular y alcanzan la madurez igual que el tejido de autoinjerto, aunque este proceso puede tardar más tiempo, limitando así la inserción definitiva del paciente en la práctica deportiva.7,9,11
Conclusiones
Con la técnica aquí descrita se logró reconstruir adecuadamente ambos fascículos ligamentarios de la cara medial de la rodilla y se consiguió estabilidad en estrés en valgo y rotacional en toda la amplitud de la movilidad articular. El uso de aloinjerto de tendón de Aquiles resultó, en nuestra experiencia, una excelente alternativa como sustrato para la reconstrucción ligamentaria.
Es necesario contar con un seguimiento más largo y con una mayor casuística con la misma técnica para establecer su utilidad precisa, así como las virtudes y complicaciones de su uso.
1. American Medical Association. Committee on the Medical Aspects of Sports: Standard Nomenclature of Athletic Injuries. Chicago. American Medical Association. 1966. [ Links ]
2. Azar FM. Evaluation and treatment of chronic medial collateral ligament injuries of the knee. Sports Med Arthrosc Rev. 2006. [ Links ]
3. Borden PS, Kantaras AT, Carbon DNM. Medial collateral ligament reconstruction with allograft using double-bundle technique. Arthroscopy. 2002. [ Links ]
4. Edson CJ. Conservative and postoperative rehabilitation of isolated and combined injuries of the medial collateral ligament. Sports Med Arthrosc Rev. 2006. [ Links ]
5. Ellsasser JC, Reynolds FC, Omohundro JR. The non-operative treatment of collateral ligament injuries of the knee in professional football players: An analysis of seventy-four injuries treated non-operatively and twenty-four injuries surgically. J Bone Joint Surg Am. 1974. [ Links ]
6. Hughston JC, Barrett GR. Acute anteromedial rotatory instability: Long term results of surgical repair. J Bone Joint Surg Am. 1983. [ Links ]
7. Jackson DW, et al. Biologic incorporation oj allograft anterior cruciate ligamento replacements. Clin Orthop 1996;324:126-33. [ Links ]
8. Miyamoto RG, Bosco JA, Sherman OH. Treatment of medial collateral ligament injuries. J Am Academy of Orthop Surg. 2009. [ Links ]
9. Nikolaou PK, et al. Anterior cruciate ligament allograft transplantation: long term function, histology, revascularization, and operative technique. Am J Sports Med 1986; 14:348-360. [ Links ]
10. Reider B, Sathy MR, Talkington J, Blyznak N, Kollias S. Treatment of isolated medial collateral ligament injuries in athletes with early functional rehabilitation. A five years follow up study. Am J Sports Med. 1994. [ Links ]
11. Shino K, et al. Maturation of allograft tendons transplanted into the knee: an arthroscopic and histological study. J Bone Joint Surg 1988; 70 B:556-60. [ Links ]
12. Slocum DB, Larson RL, James SL. Late reconstruction of ligament injuries of the medial compartment of the knee. Clin Orthop. 1974. [ Links ]
13. Warren LF, Marshall JL, Girgis F. The prime static stabilizer of the medial side of the knee. J Bone Joint Surg Am. 1974. [ Links ]
14. Warren LF, Marshall JL. The supporting structures and layers on the medial side of the knee. J Bone Joint Surg Am. 1979. [ Links ]
15. Yoshiya S, Kuroda R, Mizuno K, Yamamoto T, Krosaka M. Medial collateral ligament reconstruction using autogenous hamstring tendons. Technique and results in initial cases. Am J Sports Med. 2005. [ Links ]














