Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.75 no.3 Ciudad Autónoma de Buenos Aires jul./set. 2010
ESTUDIOS CLÍNICOS
Indicaciones del desbridamiento artroscópico en la artroplastia total de rodilla infectada
Fernando A. Lopreite, Diego Mana Pastrián, César Pesciallo, Martín Carboni Bisso, Tomás Vilaseca y Hernán Del Sel
Hospital Británico de Buenos Aires, Servicio de Ortopedia y Traumatología
Recibido el 16-6-2008.
Aceptado luego de la evaluación el 13-5-2010.
Correspondencia: Fernando A Lopreite falcaro@telviso.com.ar
Resumen
Introducción: Una de las principales complicaciones luego de la artroplastia total de rodilla (ATR) es la infección. Su tasa de incidencia varía entre 1% y 5%.
El objetivo de este trabajo es evaluar la utilidad del desbridamiento artroscópico en el tratamiento de la artroplastia de rodilla infectada.
Materiales y métodos: Se analizaron en forma retrospectiva 5 pacientes tratados con este método. Todos fueron controlados clínica y radiológicamente por un promedio de 40 meses y en todos los casos se obtuvo un cultivo positivo para un germen específico.
Resultados: De los 5 pacientes, 3 (60%) retuvieron la prótesis con normalización de los parámetros humorales, sin necesidad, hasta la fecha, de revisión del implante. En los 2 casos restantes se realizó la revisión protésica en dos tiempos.
Conclusiones: El papel de la artroscopia en la ATR no está aún bien definido.
En los casos de infección aguda, la posibilidad de realizar el lavado y desbridamiento artroscópico con la conservación del implante resulta atractiva. En la presente serie se obtuvo un 60% de resultados satisfactorios con este método.
Palabras clave: Debridamiento artroscópico; Reemplazo total de rodilla; Infección protésica.
Infected total knee replacement. Arthroscopic debridement
Abstract
Background: The infection rate after total knee replacement ranges from 1 to 5 %. The purpose of this study is to evaluate the effectiveness of arthroscopic debridement to treat infected arthroplasty in the knee.
Methods: We retrospectively reviewed five patients treated with arthroscopic irrigation and debridement for acute infection after TKR. The mean follow up was 40 months. Cultures were positive for a specific germ in all cases.
Results: Three of the five patients (60%) presented clinical and lab parameters that evidenced healing. The remaining two required a two-stage revision for infection.
Conclusions: Arthroscopic debridement for the treatment of acute infection is not yet well defined. Sixty percent good results are not as good as those obtained with open debridement in the literature.We believe larger studies are required to establish its clear application.
Key words: Arthroscopic debridement; Infection; Total knee replacement.
Una de las principales complicaciones luego de la artroplastia total de rodilla (ATR) es la infección. Su tasa de incidencia varía entre 1% y 5% según las distintas publicaciones1,3,9 y ocurre con mayor frecuencia en los pacientes con problemas médicos crónicos concomitantes.
El tratamiento de la infección protésica es dificultoso y el pronóstico funcional, incierto. Se han utilizado diversos procedimientos para su tratamiento, entre ellos: tratamiento antibiótico supresivo; irrigación y desbridamiento articular con retención de los componentes protésicos; revisión protésica en un tiempo; revisión protésica en dos tiempos, con uso de espaciador o no; artroplastia de resección; artrodesis y amputación. El objetivo de estos procedimientos es erradicar la infección y lograr, en lo posible, una buena función articular, sin dolor.1
El desbridamiento artroscópico está ampliamente aceptado para el tratamiento de la artritis séptica de la rodilla en los niños y los adultos, pero hay poca información en cuanto a su papel en el tratamiento de la infección articular en pacientes con artroplastia total de rodilla.5
El objetivo de este trabajo es evaluar la utilidad de este procedimiento en el tratamiento de la artroplastía de rodilla infectada.
Materiales y métodos
Fueron analizados 5 pacientes tratados entre enero de 1997 y mayo de 2005 con desbridamiento e irrigación artroscópica por presentar infección hematógena aguda luego de una artroplastia total de rodilla. Todos fueron operados en nuestro hospital y ninguno había presentado un cuadro de infección anterior a la cirugía.
El diagnóstico se realizó mediante punción y aspiración de la articulación. Las indicaciones para realizar la punción articular fueron dolor, derrame articular y signos o síntomas de compromiso sistémico (fiebre, decaimiento, etc.).
Los parámetros para la inclusión de los pacientes en el estudio fueron que los síntomas tuvieran menos de 7 días de iniciados; la ausencia de heridas abiertas o fístulas; y que los componentes no presentaran signos de aflojamiento u osteítis.3
Se consideró infección hematógena aguda cuando esta apareció después del sexto mes de la operación.1
El desbridamiento artroscópico se realizó con afeitador motorizado (shaver) utilizando la técnica de los tres portales (anterolateral, anteromedial y superomedial), con bomba de infusión de solución salina (mínimo de 5 a 7 litros), para asegurar la irrigación completa de toda la articulación.
La técnica quirúrgica fue meticulosa para asegurar el mayor desbridamiento articular posible y evitar el daño del material protésico. No se utilizó drenaje al final de la intervención.
El microorganismo infectante fue identificado por punción articular o por aspiración articular intraoperatoria. En todos los casos se realizó cultivo y antibiograma.
En principio se utilizó antibioticoterapia empírica intravenosa indicada por el servicio de infectología y luego se adaptó el tratamiento definitivo a la sensibilidad y la especificidad del cultivo bacteriológico.
Cada paciente recibió 14 días de tratamiento ATB intravenoso y luego continuó durante 4 a 6 semanas con terapia por vía oral. El tratamiento se suspendió cuando no hubo evidencia clínica de infección, y la eritrosedimentación y la proteína C reactiva (PCR) volvieron a sus valores normales. De los 5 pacientes tratados, 3 fueron mujeres y 2 hombres. El promedio de edad en el momento de aparición de los síntomas fue de 72,6 años (66 a 79 años).
El diagnóstico que motivó laATR fue gonartrosis (n = 3), artritis reumatoide (n = 1) y gonartrosis postraumática (n = 1).
Todos los pacientes analizados en esta serie presentaban otra enfermedad concomitante, HIV (n = 1), púrpura trombocitopénica idiopática (n = 1), enfermedad de Parkinson (n = 1), artritis reumatoide (n = 1) y sinovitis vellonodular pigmentaria (n = 1).
El promedio de tiempo entre la ATR y la aparición de los síntomas fue de 48,4 meses (7 a 118 meses), por lo que todos los casos se consideraron infección hematógena aguda.
El tiempo entre la aparición de los síntomas y el desbridamiento fue de 3,9 días (2 a 6 días).
En todos los casos se obtuvo cultivo positivo para germen específico: Staphylococcus aureus (n = 1), estafilococo coagulasa negativo (n = 2); Pseudomonas aeruginosa (n = 1) y Escherichia coli (n = 1) (Tabla 1).
Tabla 1. Datos demográficos completos de los pacientes
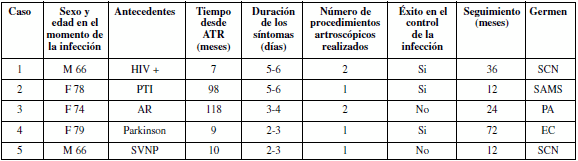
HIV: virus de la inmuodeficiencia humana; PTI: púrpura trombocitopénica idiopática; AR: artritis reumatoide; SVNP: sinovitis vellonodular pigmentaria; SCN, estafilococo coagulasa negativo; SAMS, Staphylococcus aureus meticilinosensible; PA: Pseudomonas aeruginosa; EC: Escherichia coli.
Todos los pacientes fueron controlados clínica y radiológicamente por un promedio de 40 meses (20 a 80 meses).
Resultados
De los 5 pacientes, 3 (60%) retuvieron la prótesis con normalización de los parámetros humorales, sin necesidad, hasta la fecha, de revisión del implante. De estos, uno requirió dos procedimientos artroscópicos. Ninguno de ellos presentó signos de aflojamiento u osteítis en el último control radiográfico realizado.
Por la persistencia de los parámetros clínicos y humorales de infección, en los 2 casos restantes se realizó una revisión en dos tiempos. En uno de los 2 casos mencionados se efectuaron dos procedimientos de desbridamiento artroscópico, ambos fallidos, que correspondió al paciente con artritis reumatoide. El otro caso fallido correspondió al paciente con sinovitis vellonodular pigmentaria. Se realizó la extracción del implante, la colocación de un espaciador de cemento con antibiótico y el reimplante a las 12 semanas.
Discusión
El papel de la artroscopia en las rodillas con reemplazo articular no está aún bien definido. Puede ser útil para realizar el diagnóstico de componentes rotos o gastados, y es de ayuda para determinar la necesidad de revisión. También puede ser de utilidad para la liberación de las partes blandas (sinovial) atrapadas entre los componentes y que originen dolor crónico, para cuadros de artrofibrosis y en casos de diagnóstico de infección aguda.2
En los casos de infección aguda, ya sea temprana o hematógena tardía, si los componentes están firmes, sin signos de osteítis ni de fístula activa,3,6 la posibilidad de realizar un lavado y desbridamiento artroscópico con la conservación del implante resulta, a primera vista, atractiva.
En principio, la artroscopia en una rodilla con reemplazo articular es técnicamente demandante, ya que existe el riesgo de originar ralladuras del componente metálico femoral, con la consiguiente producción de partículas de polietileno. Además, si el implante utilizado es de sustitución del ligamento cruzado posterior, dificulta la llegada del instrumental al compartimiento posterior de la rodilla.5
Otra desventaja de este procedimiento es la imposibilidad de cambiar el polietileno tibial en el caso de que la prótesis sea modular, lo que deja un virtual espacio muerto entre el polietileno y la bandeja tibial metálica3 (Fig. 1).

Figura 1. Espacio entre el inserto de polietileno y el platillo metálico en las prótesis modulares.
Freeman y cols. proponen, como contraindicación relativa para realizar el tratamiento artroscópico, la presencia de una prótesis cementada, ya que al ser el cemento un elemento avascular, protegería a los gérmenes del desbridamiento y de la penetración de los antibióticos.4 Hay que tener en cuenta que todos nuestros casos corresponden a prótesis cementadas.
La correcta selección del paciente es fundamental para tener una mejor incidencia de buenos resultados. Es contraindicación absoluta la presencia de fístulas o de signos radiológicos de osteítis.3,7
Algunas enfermedades autoinmunes podrían ser una contraindicación para la realización de este procedimiento. Waldman y cols. informan sobre 16 casos tratados de esta forma, sólo 6 (38%) tuvieron una buena evolución y 5 de los pacientes que evolucionaron desfavorablemente presentaban inmunodepresión por artritis reumatoide o diabetes mellitus.1 En nuestra serie, uno de los dos pacientes que debieron ser revisados estaba en tratamiento crónico por artritis reumatoide.
La realización de este procedimiento por vía artroscópica es aparentemente simple y rápido. Sin embargo, el éxito en el control de la infección varía entre el 40% y el 60%.1,3,6,8 En nuestra serie hubo un 60% de resultados satisfactorios en el tratamiento de la infeccion hematógena aguda en la artroplastia total de rodilla. El escaso éxito de este procedimiento estaría dado por la imposibilidad de llegar artroscópicamente a desbridar la región posterior de la rodilla, principalmente cuando se encuentra colocado un implante estabilizado posterior, además no se puede retirar el polietileno tibial, y en consecuencia no poder limpiar el "espacio muerto" entre este y la base metálica tibial.
Se debe, también, tener presente el riesgo de lesión del implante con el instrumental artroscópico.
1. Barry JW, Hostin E, Mont MA, Hungerford DS. Infected total knee arthroplasty treated by arthroscopic irrigation and debridement. J Arthroplasty 2000;15:430-6. [ Links ]
2. Diduch DR, Scuderi GR., Insall JN, Kelly MA. The efficacy of arthroscopy following total knee replacement. Arthroscopy 1997;13(2):66-71. [ Links ]
3. Dixon P, Parish E, Cross M. Arthroscopic debridement in the treatment of infected total knee repacement. J Bone Joint Surg Br. 2004 ;86-B(1):39-42. [ Links ]
4. Freeman MAR, Sudlow RA, Casewell MW, Radeliff SS. The management of infected total knee replacements. J Bone Surg Br. 1985;67-B(5):764-8. [ Links ]
5. Gert KP, Hassenpflug J, PetersenW. Arthroscopic treatment of septic arthritis in a patient with posterior Stabilized total knee arthroplasty. Arthroscopy 2004;20(3):311-3. [ Links ]
6. Mont MA,Waldman BJ, Banerjee C, et al. Multiple irrigations, debridement, and retention of components in infected total knee arthroplasty. J Arthroplasty 1997;12:426-31. [ Links ]
7. Silva M, Tharani R, Schmalzried TP. Results of direct exchange or debridement of the infected total knee arthroplasty. Clin Orthop 2002;404:125-31. [ Links ]
8. Vidil A, Beaufils P. Traitement arthroscopique des arthrites septiques hématogènes sur prothèse totale de genou 5 cas. Revue de chirugie orthopédique 2002;88:493-500. [ Links ]
9. Windsor RE, Insall JN, Urs WK, et al. Two-stage reimplantation for the salvage of total knee arthroplasty complicated by infection: further follow up and refinement of indications. J Bone Surg Am 1990;72(2):272. [ Links ]














