Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.75 no.3 Ciudad Autónoma de Buenos Aires jul./set. 2010
ESTUDIOS CLÍNICOS
Síndrome de Sotos y escoliosis
Tratamiento quirúrgico y seguimiento a los 10 años
Romina María Rosa Corrado, Alejandra Francheri Wilson, Carlos Alberto Tello, Eduardo Galaretto, Mariano Augusto Noel y Ernesto Bersusky
Hospital de Pediatría Prof. Dr. Juan P. Garrahan
Recibido el 27-1-2010.
Aceptado luego de la evaluación el 8-9-2010.
Correspondencia: Dra. ROMINA MARIA ROSA CORRADO romicdoc@hotmail.com
Resumen
Introducción: El síndrome de Sotos es causado por una deleción genética de transmisión autosómica dominante. La hipotonía, la hiperlaxitud y el gigantismo cerebral son características de este síndrome.
Materiales y métodos: Fueron evaluados retrospectivamente 42 pacientes con diagnóstico de síndrome de Sotos tratados en el Hospital Garrahan en el período comprendido entre 1988 y marzo de 2009. Se revisaron las historias clínicas y los estudios por imágenes.
Resultados: Ocho pacientes (19%) presentaron escoliosis y 7 de ellos requirieron cirugía (87%). El promedio de seguimiento fue de 9,5 años (rango 3 a 18 años). La edad promedio en la primera consulta fue de 5,2 años (rango 1,2 a 11,2). El valor angular medio en la primera consulta fue de 34,3° (rango 20º a 42º).
La media de edad en el momento de la cirugía fue de 11,2 años (rango 3 a 18,10). Los procedimientos quirúrgicos realizados fueron artrodesis posterior instrumentada sola o combinada con artrodesis anterior, artrodesis anterior instrumentada y, en un paciente actualmente, distracción sucesiva. El VAM preoperatorio fue de 72,3° (rango 46º a 130º) y el VAM posoperatorio, de 45,5° (rango 6º a 90º). Hubo 3 complicaciones inmediatas (derrame pleural en 2 casos y 1 sepsis con óbito) y 2 tardías (cifosis supraartrodesis y salida de los ganchos proximales).
Conclusiones: La incidencia de escoliosis en los pacientes con síndrome de Sotos es alta en comparación con la registrada en la población general. Es importante realizar el seguimiento de los pacientes durante su crecimiento para efectuar el diagnóstico temprano. En el momento de la instrumentación se deben considerar la laxitud y la hipotonía, y evitar las fusiones cortas.
Palabras clave: Gigantismo cerebral; Escoliosis.
Sotos syndrome and scoliosis
Surgical treatment: a 10-year follow-up
Abstract
Background: Sotos syndrome is caused by a gene deletion with an autosomal dominant pattern of inheritance. Cerebral gigantism, hypotonia and joint hyperextensibility are characteristic features of this syndrome.
Methods: We retrospectively evaluated 42 patients with a diagnosis of Sotos syndrome treated at the Garrahan Children Hospital between 1988 and March 2009. Clinical charts and imaging studies were assessed.
Results: Eight patients (19%) presented with scoliosis and 7 of them (87%) required surgical treatment. The mean follow-up was 9.5 years (range, 3-18 years). Mean age at first consultation was 5.2 years (range, 1.2-11.2). Mean angle value (MAV) at first consultation was 34.3° (range 20º-42º).
Mean age at surgery was 11.2 years (range, 3-18.10). The surgical procedures performed were instrumented posterior arthrodesis, alone or combined with anterior arthrodesis, instrumented anterior arthrodesis, and one patients being currently treated with growing rods. Presurgical MAV was 72.3° (range 46º-130º) and postsurgical MAV was 45.5° (range 6º-90º). There were three early complications (pleural effusion in two cases and death due to sepsis in one) and two late complications (kyphosis above the instrumentation and dislodgement of the proximal hooks).
Conclusiones: The incidence of scoliosis in Sotos syndrome is higher than that reported for the general population. Close monitoring of these patients during growth is important for early diagnosis. At the moment of surgery, joint hyperextensibility and hypotonia should be considered and short fusions should not be used in order to avoid complications.
Key words: Cerebral gigantism; Scoliosis deformity.
Juan Sotos, en 1964, fue el primero en describir los casos de 5 pacientes con crecimiento excesivo temprano y facies característica, al que denominó síndrome de Sotos o gigantismo cerebral.9 En 1994, Cole y Hughes3 determinaron los criterios mayores que definen el síndrome.
El sobrecrecimiento se produce en el período prenatal y la infancia, aunque al llegar a la adultez los pacientes suelen alcanzar la altura normal. Presentan facies tosca, arcos superciliares y frente prominentes, hendidura palpebral antimongoloide, cara larga, hiperteloridismo, mentón cuadrado con prognatismo y macrocefalia. Se asocia con retraso madurativo, hipotonía, hiperlaxitud, y problemas del comportamiento y el aprendizaje. La hipotonía, la hiperlaxitud y el excesivo crecimiento durante la infancia constituyen las bases del síndrome.13
La incidencia es de 1/10.000-1/50.000 y es de transmisión autosómica dominante.12 En 2002 se describió que una deleción génica con insuficiencia de la proteína NSD 1 (nuclear receptor set domain containing protein 1 gene) y la microdeleción del 5q35 son la causa del síndrome de Soto en el 90% de los casos. No hay referencias en la bibliografía sobre el porcentaje de asociación del síndrome y la escoliosis, pero en caso de presentarse lo hace en forma temprana y con curvas pronunciadas o rápidamente progresivas.12
El objetivo del presente trabajo es relatar nuestra experiencia en el tratamiento de 8 niños con síndrome de Sotos y escoliosis.
Materiales y métodos
Entre 1988 y marzo de 2009 fueron analizados 42 pacientes con diagnóstico de síndrome de Sotos confirmado por estudios genéticos. Ocho pacientes (1 mujer y 7 varones) presentaron escoliosis o cifoescoliosis (19%).
Se evaluaron las historias clínicas, los pacientes y los estudios por imágenes. Se investigó: embarazo controlado de la madre, complicaciones del parto, salud de los padres y hermanos, valor angular (primera consulta, indicación de corsé, preoperatorio, posoperatorio y seguimiento alejado), patrón de la curva, indicación de corsé (tipo y uso), edad, procedimiento quirúrgico, y complicaciones inmediatas y tardías. Se solicitó resonancia magnética (RM) en forma sistemática. Todos los pacientes fueron tratados por el mismo grupo de cirujanos.
Resultados
Ocho de los 42 pacientes con síndrome de Sotos presentaron escoliosis. Siete de los 8 pacientes requirieron tratamiento quirúrgico (87,5%) y 1 solo completó con éxito el tratamiento con corsé.
El promedio de seguimiento fue de 9,5 años (rango 3 a 18 años) y la media de edad en la primera consulta fue de 5,2 años (rango 1,1 a 11,2 años). Tres pacientes presentaron escoliosis antes de los 3 años; tres, entre los 3 y los 10 años y dos, durante el brote puberal (Tabla 1). Todos los embarazos fueron controlados. Cinco pacientes (62,5%) sufrieron algún tipo de complicaciones durante el parto: asfixia perinatal, aspiración del líquido amniótico, falta de progresión, hemorragia del cordón o presentación podálica. Todos los padres y hermanos fueron sanos. La RM no mostró alteraciones del cordón medular.
Tabla 1. Pacientes, edad en la primera consulta, curva patrón, valor angular y colocación de corsé
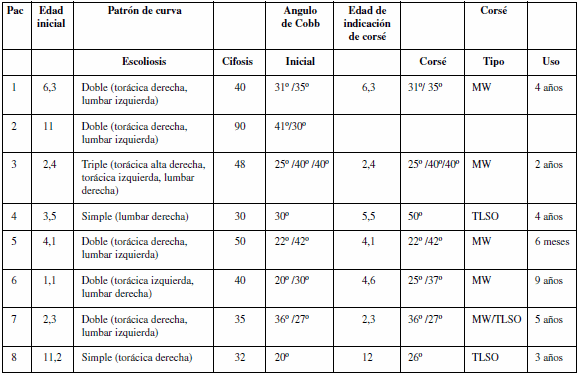
Pac: pacientes; TLSO: ortesis toracolumbosacro; MW: Milwaukee.
El patrón de curva fue del tipo seudoidiopático en el 62,5% de los casos. El patrón de doble curva se observó en 5 pacientes; de curva simple, en 2 pacientes y de curva triple, en 1 paciente. El valor angular medio (VAM) en la primera consulta fue de 34,3° (rango 20º a 42º) para la curva principal y de 25,8° (rango 20º a 31º) para la curva secundaria (Tabla 1).
En 7 de los 8 pacientes se indicó el tratamiento ortésico, con un promedio de uso de 4,7 años (rango 2 a 9 años). En un paciente la escoliosis era, en la primera consulta, de indicación quirúrgica. El VAM en el momento de la indicación del corsé fue de 36,8° (rango 26º a 50º). Dada la edad de los pacientes, el corsé de Milwaukee (MW) fue el más usado (71,4%), ya que evita el modelado del tronco; sólo un paciente alternó ambas ortesis: toracolumbosacro y Milwaukee (Tabla 1).
La media de edad en el momento de la cirugía fue de 11,2 años (rango 3 a 18,10 años). En 3 pacientes se realizó la artrodesis posterior instrumentada sola; en 3, combinada con artrodesis anterior y en 1, artrodesis anterior instrumentada (Tabla 2). En un paciente se colocó un implante para distracción sucesiva, actualmente en tratamiento (Fig. 1). El VAM preoperatorio fue de 72,3° (rango 46º a 130º) para la curva principal y de 42,2° (rango 33º a 50º) para la curva secundaria. El VAM posoperatorio de la curva principal fue 45,5° (rango 6º -90º) y el de la curva secundaria, de 29° (rango 8º a 50º). No se constató pérdida de corrección en el posoperatorio alejado (Fig. 2).
Tabla 2. Datos de los pacientes que requirieron tratamiento quirúrgico
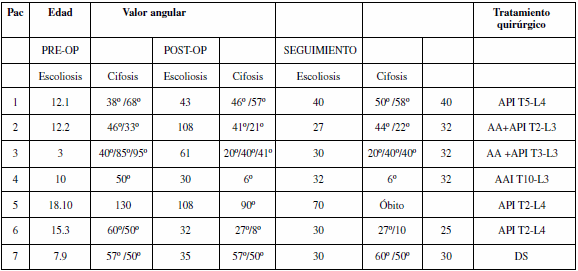
Pac: pacientes; PRE-OP: preoperatorio; POS-OP: posoperatorio; API: artrodesis posterior instrumentada; AAI: artrodesis anterior instrumentada; AA: artrodesis anterior; DS: distracción sucesiva.
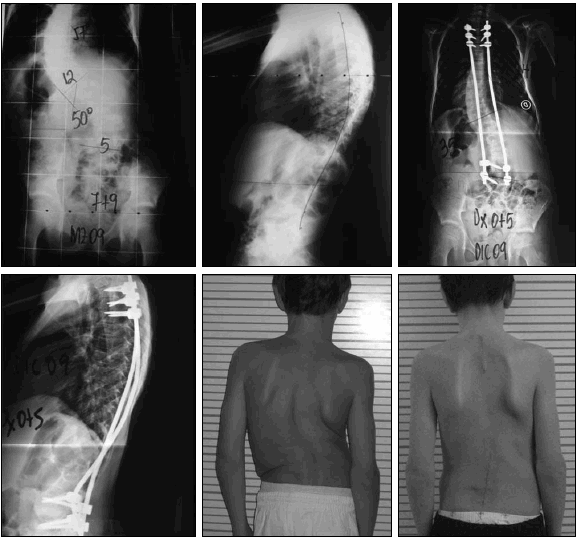
Figura 1. Paciente de 7,9 años con implante para distracción sucesiva.
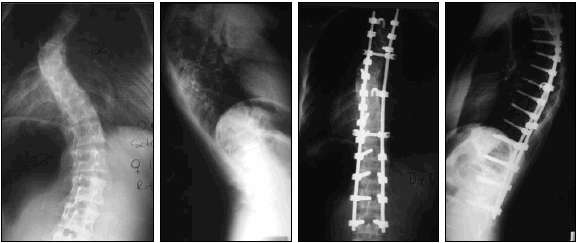
Figura 2. Paciente de 15 años con artrodesis posterior instrumentada de T4-L3.
Hubo tres complicaciones posoperatorias inmediatas: el derrame pleural secundario a la artrodesis anterior en dos casos y la sepsis seguida de óbito después de la artrodesis posterior instrumentada en un caso; y dos alejadas. En un paciente se produjo el arrancamiento de los ganchos proximales con cifosis por encima de la instrumentación, que no necesitó tratamiento (Fig. 3).
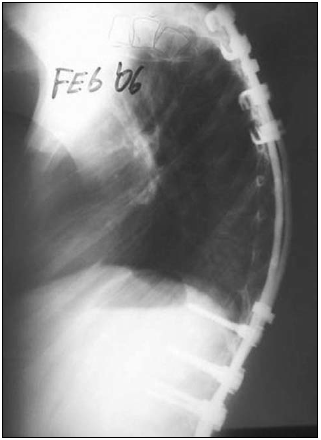
Figura 3. Salida de los ganchos proximales.
En el paciente en quien se había realizado la artrodesis anterior instrumentada se produjo una cifosis por encima de la instrumentación. Requirió artrodesis anterior simple T3-T10 y artrodesis posterior instrumentada T2-L3 a los 8 años de la operación. No se retiró el instrumental previo (Fig. 4).
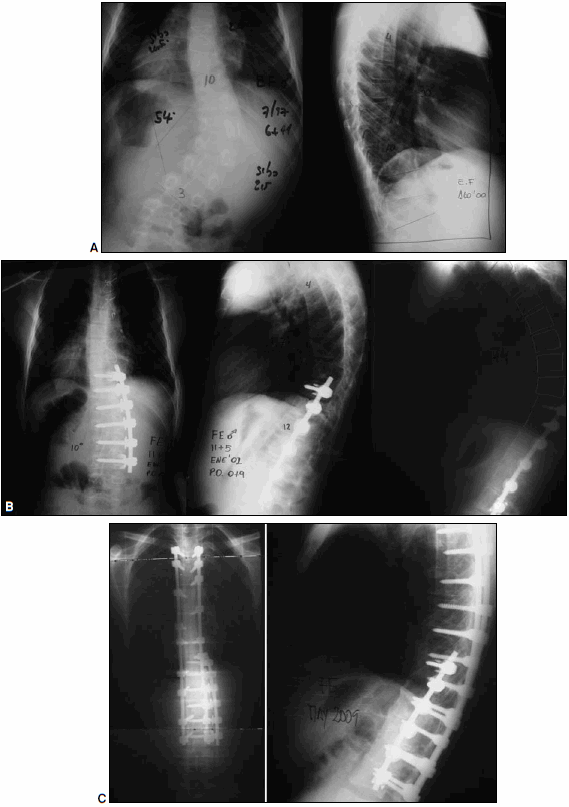
Figura 4. A. Paciente de 6,11 años con escoliosis de T10-L3 de 50°. B. Artrodesis anterior instrumentada con cifosis por encima de la instrumentación. C. Artrodesis posterior instrumentada.
Discusión
No hay datos en la literatura especializada internacional acerca de la incidencia de la escoliosis en los pacientes con síndrome de Sotos; en nuestra serie fue del 19%. Consideramos que es importante el seguimiento de estos pacientes durante su crecimiento para establecer el diagnóstico temprano. Tres pacientes presentaron escoliosis antes de los 3 años; tres, entre los 3 y los 10 años y dos, durante el brote puberal. El 62,5% de los pacientes presentaron una curva torácica derecha y lumbar izquierda, con patrón seudoidiopático. El VAM en la primera consulta fue significativo (34,3°) y se requirió la indicación de tratamiento ortésico en 7 pacientes y quirúrgico en uno. Los datos sobre la progresión de la deformidad también son escasos.5,11 Algunas publicaciones presentan un pequeño número de pacientes con curvas rápidamente progresivas sin tratamiento. En nuestra serie, un paciente tuvo una rápida progresión; en cambio, en los 7 restantes la progresión fue menor de 5° por año.
Cabe destacar que la mayoría de nuestros pacientes fueron equipados con corsé muy precozmente. Esto puede representar un factor de influencia en la progresión.
El tiempo medio entre la primera consulta y la cirugía fue de 6,9 años (rango 1 a 18 años). Sin embargo, el 50% de los pacientes operados ya tenían, en el momento de la consulta, indicación quirúrgica, pero se colocó una ortesis para postergar la artrodesis, dada su baja edad. La media de edad en la primera consulta fue de 5,2 años (rango 1,1 a 11,2).
En la mayoría de nuestros pacientes se realizó el tratamiento quirúrgico. Si bien en la bibliografía sólo algunos pacientes requirieron cirugía,5,10,11 Tsirikos13 informó hace poco acerca de 5 pacientes con síndrome de Soto que recibieron tratamiento quirúrgico.
Con respecto a las complicaciones relacionadas con el tratamiento quirúrgico, consideramos que la cifosis supraadyacente a la instrumentación y la salida de los ganchos proximales pueden vincularse a la hipotonía muscular y la hiperlaxitud del síndrome. Por tal razón, se deben evitar las fusiones cortas y hacer artrodesis largas para sortear esas complicaciones.
Conclusiones
La incidencia de escoliosis en los pacientes con síndrome de Sotos es mayor que la informada para la población general.
Es importante realizar el seguimiento de los pacientes con este síndrome durante su crecimiento para efectuar el pronto diagnóstico de la escoliosis. El corsé indicado tempranamente permite controlar la escoliosis y postergar la artrodesis definitiva hasta el brote puberal.
Las curvas escolióticas son de importancia, dado que el 87,5% de nuestros pacientes requirieron cirugía.
Se debe considerar la laxitud y la hipotonía en el momento de la cirugía y evitar las fusiones cortas.
Los autores no han recibido ningún apoyo financiero.
1. Bravo M, Chacon J, Bautista E. Sotos syndrome associated with focal dystonia. Rev Neurol 1999;28:971-2. [ Links ]
2. CarlosW, Dormans J. Cervical instability in Sotos syndrome: a case report. Spine 2004;29:E153-6. [ Links ]
3. Cole TRP, Hughes HE. Sotos syndrome: a study of the diagnostic criteria and natural history. J Med Genet 1994;31:20-32. [ Links ]
4. De Giorgi G, Carnevale F, Za GC. Scoliosis in Sotos syndrome. Chir Organi Mov 1982:68:815-8. [ Links ]
5. Haga N, Shigeru N, Masanori S. Scoliosis in cerebral gigantismo. Sotos syndrome. A case report. Spine 1996;21:1699-702. [ Links ]
6. James JIP, Lloyd-Roberts G, Pilcher F. Infantile structural scoliosis. J Bone Joint Surg Br.1959:41:719-35. [ Links ]
7. Jim Y, Chen R,Wang P. Sacrococcygeal germ cell tumor and spinal deformity in association with Sotos syndrome. Med Pediatr Oncol 2002:38:133-4. [ Links ]
8. Lloyd-Roberts G, Pilcher M. Structural idiopathic scoliosis in infancy. J Bone Joint Surg Br 1965:47:521-3. [ Links ]
9. Sotos J, Dodge P, Crawford J. A syndrome of excessively rapid growth and acromegalic features and a nonprogressive neurologic disorder. N Eng J Med 1964:271:109-16. [ Links ]
10. Suresh D. Posterior spinal fusion in Sotos syndrome. A case report. Br J Anaesth 1991;66:728-32. [ Links ]
11. Sweeney E, Fryer A, Donnai D. Sotos syndrome: Two cases with severe scoliosis. Clinical Dysmorphology 2002;11:121-4. [ Links ]
12. Tatton-Brown K, Rahman N. Sotos syndrome. Eur J Hum Genet 2007:264-71. [ Links ]
13. Tsiriko A, Demosthenous N, Master M. Spinal deformity in patients with Sotos syndrome (cerebral gigantism). J Spinal Disord Tech 2009:22:149-53. [ Links ]














