Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.76 no.2 Ciudad Autónoma de Buenos Aires abr./jun. 2011
ESTUDIOS CLÍNICOS
Abordaje miniinvasivo lateral en fracturas supracondíleas del húmero en los niños
José Luis Vico
Hospital San Luis, San Luis, Provincia de San Luis
Recibido el 17-9-2010.
Aceptado luego de la evaluación el 30-6-2011.
Correspondencia:
Dr. JOSÉ LUIS VICO
joseluisvico6@hotmail.com
El autor no recibió ningún apoyo económico, de equipos ni farmacológico para la realización de este trabajo.
Resumen
Introducción: La fractura supracondílea inestable cerrada del húmero en los niños es una patología que puede requerir la reducción abierta. El objetivo de este trabajo es presentar el abordaje quirúrgico miniinvasivo lateral como una excelente alternativa de tratamiento.
Materiales y métodos: Se trataron 46 niños de 2 a 12 años, con mayor incidencia entre los 5 y los 7 años, y una distribución 3:2 entre varones y niñas, que presentaban una fractura cerrada de tipo III de Gartland, sin compromiso neurovascular, que no se pudo reducir mediante la manipulación externa, dada la inestabilidad de la fractura, la interposición de los tejidos blandos o la carencia de radioscopia. El abordaje miniinvasivo lateral fue de 3 a 4 cm en la piel a través de un espacio intermuscular y demandó un tiempo quirúrgico de 14 ± 2 minutos.
Resultados: Todas las fracturas consolidaron, la movilidad se recuperó por completo, con buena alineación del ángulo de carga del codo. No se registraron lesiones nerviosas permanentes, miositis osificante ni infecciones profundas.
Conclusiones: El abordaje miniinvasivo lateral, utilizado para el tratamiento de estas fracturas, es simple, rápido, reproducible, no requiere instrumental o equipamiento especial, produce mínima pérdida sanguínea, tiene escasa morbilidad, y determina una rápida recuperación y retorno a las actividades escolares.
Palabras clave: Fractura supracondílea del húmero en niños; Abordajes quirúrgicos; Abordaje lateral miniinvasivo.
Lateral mini invasive approach in supracondylar humeral fractures in children
Abstract
Background: Closed, unstable supracondylar humeral fractures in children may require an open reduction. We present the lateral mini invasive surgical approach as an excellent treatment alternative.
Methods: Forty six children aged 2 to 12, presenting Gartland Type III closed fractures were treated. The incidence was higher in those aged 5 to 7, with a 3:2 male-female distribution, no neurovascular involvement, irreducible with external manipulation because of fracture instability, soft tissue interposition, or no radioscopy available. The lateral mini invasive approach was three to four centimeters long, and proceeded through an inter-muscular plane. The surgery lasted 14+/-2 minutes.
Results: All fractures healed, and motion was fully recovered, with good alignment of the elbow load angle, no permanent nerve lesions, ossifying myositis or deep infections.
Conclusions: The lateral mini invasive approach used to treat these fractures is simple, fast, reproducible, does not require special instrumentation or equipment, involves minimal blood loss, low morbidity, good recovery and fast return to school.
Key words: Supracondylar humeral fracture in children; Surgical approaches; Lateral mini invasive approach.
La fractura supracondílea del húmero en los niños es una patología frecuente; representa el 3% al 7% de todas las fracturas y el 80% de las fracturas del codo en ese grupo etario.3 Gartland las clasifica en tres tipos: tipo I: no desplazada; tipo II: desplazada, pero con la cortical posterior intacta; y tipo III: desplazada, con pérdida de contacto de la cortical posterior; estas, a su vez, se subdi-viden en IIIA cuando el desplazamiento es posteromedial y en IIIB cuando es posterolateral. La mayoría de los autores sostienen que la fractura inestable cerrada (tipo III) debe resolverse mediante manipulación externa y enclavijado, pero en aquellos casos en que no se logra la reducción se hace necesario el abordaje quirúrgico 3,4,14,15,17,18,23
Se describen distintos abordajes, por vía posterior, anterior, medial y lateral, que pueden efectuarse por separado o combinados. Estos presentan diferencias con respecto a la complejidad de su ejecución, el grado de agresión de las partes blandas, las posibles lesiones neurovasculares, la morbilidad que generan y el resultado estético obtenido.
El objetivo de este trabajo es presentar el abordaje quirúrgico miniinvasivo lateral como una excelente alternativa de tratamiento, dado que es simple, produce escasa morbilidad, logra una rápida recuperación y la cicatriz es mínima.
Este abordaje representa la porción proximal del abordaje lateral utilizado para las fracturas de cóndilo externo del húmero,4,23 al que se le agrega la posibilidad del control y mantenimiento de la reducción por medio de la manipulación digital a través de la incisión.
Materiales y métodos
Se realizó un estudio descriptivo retrospectivo de 253 pacientes con fracturas de tipo III de Gartland, asistidos entre los años 2000 y 2007. De ellos, en 46 pacientes (18,2%) se realizó la reducción abierta de la fractura utilizando el abordaje miniinvasivo lateral.
Criterios de inclusión: se operaron las fracturas que por medio de la manipulación externa no se redujeron debido a inestabilidad (63%) o interposición de los tejidos blandos (26%), y aquellos casos en que no se contó con un intensificador de imágenes (11%).
Criterios de exclusión: fracturas que presentaban compromiso neurovascular, exposición de la fractura y aquellas que no pudieron ser evaluadas en el seguimiento por un término mínimo de 2 años.
Criterios de seguimiento: se utilizaron los criterios de Flynn10 para la valoración de los resultados tanto estéticos (pérdida del ángulo de carga,5,6,8,12,14,25 -ángulo húmero-cúbito- que valora la pérdida del valgo fisiológico del codo, en grados), como funcionales (pérdida de la movilidad, en grados), en los que se toma para ambos, como resultados: excelente: una pérdida de 0º a 5º, bueno: de 6º a 10º, regular: de 11º a 15º y malo: una pérdida mayor de 15º en comparación con el miembro contralateral.
Técnica quirúrgica
El abordaje quirúrgico se realiza con anestesia general y antibioticoprofilaxis con cefalotina intravenosa, según el peso y la edad. En decúbito supino, se prepara el miembro superior desde la axila hasta los dedos, colocándolo sobre una mesa lateral o al costado del cuerpo, con el codo en flexión de 20º. Se realiza una incisión lateral en el brazo desde el epicóndilo y hacia proximal de 3 o 4 cm, se profundiza siguiendo la línea en la piel, sobre la cresta lateral del húmero, por delante del tabique intermuscular externo (Fig. 1), teniendo buen margen de seguridad para no dañar el nervio radial, en el ángulo superior de la incisión 2,4,23,26 A través de una disección que sigue el trayecto de las fibras musculares del supinador largo y el primer radial externo, o la brecha que se produjo por la fractura en ellos, se los lleva hacia anterior. De esa manera se protegen las ramas del nervio radial que inervan estos dos músculos, y las arterias humeral profunda y recurrente radial anterior que, junto al nervio radial, discurren en el ángulo entre el supinador largo y el primer radial por fuera y el braquial anterior por dentro.24 A continuación, se progresa por la cara anterior de la metáfisis humeral, desprendiendo, si estuviera, el fragmento proximal de la fractura del músculo braquial anterior. Se coloca un separador recto pediátrico y se observan los extremos de la fractura (Fig. 2). Luego, con el dedo índice profundizado en la incisión, se palpan, además de los extremos fracturarios, las columnas medial y lateral y la fosita coronoidea. Manteniendo el dedo en la zona de la fractura, se realiza una suave manipulación externa con la otra mano, de la misma manera que se procede cuando se tratan estas fracturas en forma cerrada.

Figura 1. Abordaje en la piel de 3 a 4 cm desde el epicóndilo a proximal.
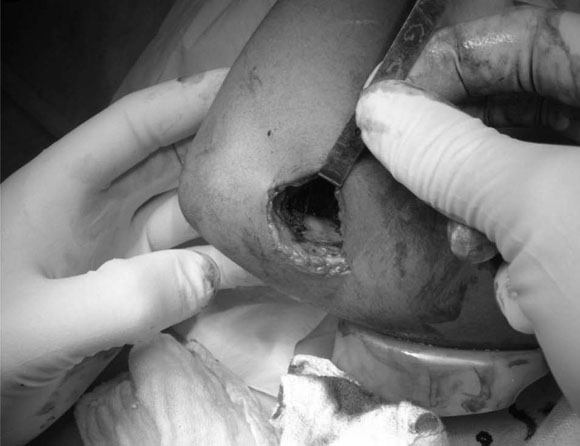
Figura 2. El separador pediátrico retrae el supinador y el primer radial. Se observa el trazo fracturario.
Para ello, en las fracturas producidas por extensión se realiza tracción desde el antebrazo, antepulsión y pronación de este, si hay desplazamiento medial, o supinación, si hay desplazamiento lateral, al tiempo que se desplaza hacia posterior el fragmento proximal y se coloca el codo en flexión de 90°. Todo esto se realiza con el dedo índice introducido en la incisión controlando la reducción, el pulgar en el olécranon y los demás dedos tomando el brazo para mantenerla (Fig. 3).

Figura 3. Dedo índice en la incisión controlando la fractura y manteniéndola, ayudado por los demás dedos sobre el brazo y el pulgar sobre el olécranon.
Si la fractura fuera por flexión, se reduce colocando en extensión el codo, con movilización de la epífisis hacia lateral o medial, según el desplazamiento, luego se lo lleva a flexión de 30º, se retropulsa el codo y se mantiene hacia anterior el fragmento proximal.3,4,23
Una vez logrado esto, se coloca una clavija de Kirschner lisa, de 1,5 mm, en forma percutánea desde el cóndilo externo orientándola medialmente y se progresa a través de la fractura y por la columna medial hasta la cortical medial del húmero (Fig. 4), y otra paralela a la primera más lateralmente sobre el epicóndilo (Fig. 5).
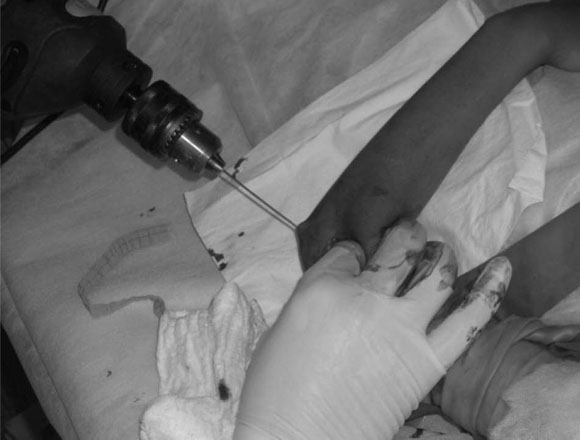
Figura 4. Colocación de la primera clavija desde lateral.

Figura 5. Colocación de la segunda clavija paralela, desde lateral.
Si la fractura es muy inestable, se puede colocar la segunda clavija de manera percutánea, medialmente, desde la epitróclea, por fuera del canal epitrócleo-olecraneano, para no dañar el nervio cubital,3,4,7,8,12,15,20,23,27 y dirigirla hacia la columna lateral hasta la cortical lateral del húmero.
Para evitar dañar el nervio cubital, se puede, además, colocar el codo en flexión de menos de 90º y desplazar el nervio hacia posterior con el dedo pulgar, o realizar una incisión de 1 cm y divulsionar los tejidos hasta la epitróclea y colocar la clavija de Kirschner.3
Se comprueba la estabilidad de la fijación con movimientos suaves, para luego lavar la herida, controlar la hemostasia, suturar la piel y doblar las clavijas, que quedan externas, para evitar su migración (Fig. 6). Se confecciona un enyesado bien algodonado.
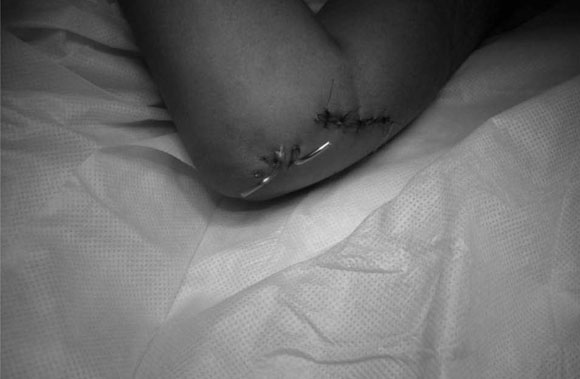
Figura 6. Cierre de la herida y doblado de las clavijas.
Se indica el alta hospitalaria a las 24 horas y el retorno a las actividades escolares a las 48 a 72 horas.
Las clavijas se retiran a las 4 semanas, junto con el yeso, y se comienza con la movilización activa domiciliaria progresiva.
Resultados
De las 253 fracturas de tipo III de Gartland que se trataron, en 201 (79,4%) se realizó manipulación cerrada y enclavijado percutáneo con asistencia del intensificador de imágenes y en 46 fracturas (18,2%) se efectuó una reducción abierta mediante el abordaje miniinvasivo lateral. Otras dos fracturas (0,8%) fueron expuestas, una (0,4%) presentó compromiso neurovascular y tres (1,2%), tratadas mediante abordaje miniinvasivo lateral, no pudieron evaluarse por el término mínimo de 2 años, por lo que no se incluyeron en el estudio.
De las 46 fracturas tratadas mediante abordaje miniinvasivo lateral, 2 (4,4%) fueron producidas por un mecanismo de flexión, con desplazamiento anterior, y 44 (95,6%), por un mecanismo de extensión, con desplazamiento posteromedial en 41 (93,2%) y desplazamiento posterolateral en 3 casos (6,8%).
El rango de edad fue de 2 a 12 años, con una mayor incidencia entre los 5 y los 7 años, y una distribución por sexo de 27 varones (58,7%) y 19 niñas (41,3%).
El seguimiento duró 2 años y, aplicando los criterios de Flynn, se observó un movimiento excelente en 40 pacientes (86,9%), bueno en 5 (10,9%) y regular en uno (2,2%); la evolución del ángulo de carga del codo fue excelente en 41 pacientes (89,1%), bueno en 4 (8,7%) y regular en uno (2,2%) (Tabla 1). El tiempo quirúrgico fue de 14 ± 2 minutos. (Tabla 2). Estos resultados se compararon con autores que utilizaron otras técnicas (Tablas 3 y 4).
Tabla 1. Resultados de la movilidad y estéticos (pérdida del ángulo de carga), según los criterios de Flynn con el abordaje miniinvasivo lateral
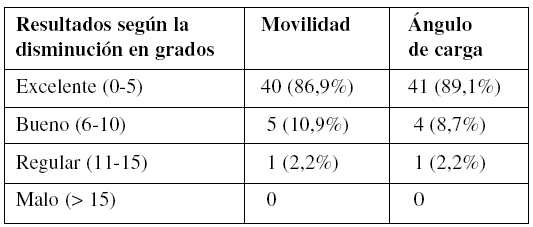
Tabla 2. Tiempos quirúrgicos de los abordajes posterior, lateral (Narongsak16) y miniinvasivo lateral

Tabla 3. Resultados de la movilidad del codo en los abordajes posterior, lateral (Narongsak16) y miniinvasivo lateral, según los criterios de Flynn

Tabla 4. Resultados en la valoración del ángulo de carga del codo en los abordajes posterior, lateral (Narongsak16) y miniinvasivo lateral, según los criterios de Flynn

Los niños en edad escolar retornaron a sus actividades entre las 48 y las 72 horas de la cirugía en el 95,6% de los casos.
La consolidación de las fracturas fue completa en todos los pacientes. No se registró infección profunda, miositis osificante, necrosis avascular ni síndrome compartimental.
Entre las complicaciones hubo un paciente (2,2%) que presentó rigidez inicial del codo, la cual se resolvió por completo en los 40 días posteriores a la extracción de las clavijas y el yeso. Se registró una neuropraxia leve (2,2%) del nervio cubital que duró 7 días y que se puede relacionar con la manipulación digital para desplazar el nervio hacia atrás en una fijación desde la epitróclea, o con una irritación por la clavija, al comienzo del estudio.
En 2 pacientes (3,3%) los trayectos de las clavijas presentaron infecciones superficiales, que requirieron antibioticoterapia oral, sin necesidad de retirarlas (Tabla 5).
Tabla 5. Complicaciones posoperatorias en los abordajes posterior, lateral (Narongsak16) y miniinvasivo lateral

Discusión
La fractura supracondílea inestable del húmero es una lesión frecuente del codo en los niños; las desplazadas -tipo III de Gartland- son las que requieren especial atención. En concordancia con otros autores, opino que estas, si es posible, se deben resolver de manera cerrada, con manipulación externa suave y estabilizar con clavijas de Kirschner bajo control radioscópico3,4,10,14,15,17,18,19,22,23 Sin embargo, cuando no se puede lograr la reducción adecuada de la fractura, por marcada inestabilidad, interposición de tejidos blandos o falta de intensificador de imágenes en el quirófano, debe realizarse la reducción abierta.
Se describen distintos abordajes, por vía anterior, medial, posterior o lateral; aislados o combinados, los cuales presentan ciertas ventajas, pero sobre todo algunas desventajas que no se observan con el abordaje miniinvasivo lateral.
El abordaje anterior se utiliza casi siempre cuando la arteria humeral o el nervio mediano están lesionados. La incisión transversal se encuentra en el pliegue del codo, y genera escasa retracción y limitación del movimiento. Este abordaje exige gran destreza quirúrgica.1,11,17
El abordaje medial progresa a través de un plano entre los nervios cubital y mediano y la arteria humeral, lo que requiere precaución y demanda quirúrgica, con buen resultado estético y funcional.13
El abordaje posterior requiere una gran incisión en la piel, con necesidad de incidir el músculo tríceps que está sano, aunque esto permite una visión completa de la paleta humeral.16 Expone, además, al riesgo de osteonecrosis, al lesionar la arteria terminal posterior que nutre la tróclea humeral.9,17 La lesión del músculo tríceps puede generar limitación de la movilidad, requerir más tiempo de rehabilitación para lograrla y determinar una marcada morbilidad.11,17,21
En el abordaje lateral publicado por Weiland26 se realiza una incisión de 4 a 5 cm en la piel, se progresa entre el músculo tríceps hacia posterior y el supinador hacia anterior, con control de la reducción de la fractura por medio del intensificador de imágenes. El tiempo posquirúrgico indicado es, en promedio, de 5 días. Cabe señalar que el éxito para lograr una buena movilidad y la conservación del ángulo de carga del codo depende de la reducción anatómica de la fractura.
Narongsak, en un estudio que comparó los últimos dos abordajes,16 observó una diferencia significativa en el tiempo quirúrgico, que para el abordaje posterior fue de 20 ± 4 minutos y para el lateral, de 24 ± 5 minutos, aunque con similares resultados, y con un retorno a las actividades a los 5 días, en promedio.
En el abordaje miniinvasivo lateral se utiliza una incisión en la piel similar a la del abordaje lateral de Weiland, pero de menor longitud, aunque esto no impide una buena observación de la fractura. Además, se progresa en profundidad a través de las líneas de las fibras del supinador y del primer radial o en la brecha que produce la fractura, sin lesionar ningún músculo (por lo cual este abordaje es miniinvasivo y no sólo un miniabordaje) y con buen margen de seguridad con respecto al nervio radial. Este abordaje ofrece la posibilidad de la manipulación digital para reducir la fractura, controlarla y mantenerla anatómicamente, mientras se colocan las clavijas, gesto que permite prescindir del intensificador de imágenes. En consecuencia, la menor morbilidad posibilita un tiempo posquirúrgico reducido, un día o menos en general, con retorno a la escuela al cabo de 2 a 3 días; la movilidad al retirar el yeso se recupera rápidamente. La reducción anatómica y la escasa morbilidad permitieron buenos resultados en un 97,8% de los pacientes (Tabla 1), además de obtener un buen resultado estético. Al igual que con las otras técnicas quirúrgicas, se logró reducir la consolidación viciosa y evitar el síndrome compartimental y la miositis osificante. Si se toman en cuenta los datos referentes a los abordajes posterior y lateral de la publicación de Narongsak,16 el tiempo quirúrgico, la movilidad, los ángulos de carga y las complicaciones posoperatorias (cirugías realizadas en otros servicios quirúrgicos) los resultados del abordaje miniinvasivo lateral realizado en nuestro servicio son más favorables, ya que se redujo el tiempo quirúrgico (Tabla 2), se mejoró la movilidad y el ángulo de carga del codo (Tablas 3 y 4), y la incidencia de complicaciones posquirúrgicas fue menor (Tabla 5).
Conclusiones
El abordaje miniinvasivo lateral es simple, rápido, reproducible y se realiza con el paciente en decúbito supino, lo que mejora el manejo anestésico. A través de un espacio intermuscular, con mínima pérdida sanguínea, permite la visualización directa y el control por tacto digital de la fractura, con buena posibilidad de reducirla anatómicamente y de prescindir del intensificador de imágenes intraoperatorio (equipamiento que no se encuentra en todos los lugares del país). Esta vía quirúrgica conlleva menor tiempo de internación posquirúrgico, escasa morbilidad, mínimo traumatismo a los tejidos blandos, una cicatriz pequeña y estética, rápida recuperación y un pronto retorno a las actividades escolares.
1. Aronson DC, van Vollenhoven E, Meeuwis JD. K-wire fixation of supracondylar humeral fractures in children: results of open reduction via a ventral approach in comparison with closed treatment. Injury 1993;24:179-81. [ Links ]
2. Bauer R, Kerschbaumer F, Poisek S, Spitzer G. Cirugía ortopédica. Vías de abordaje e infecciones. Marbán; 1998. p. 254-8. [ Links ]
3. Beaty JH, Kasser JR, Rockwood, Wilkins. Fracturas en el niño, 5.a ed. Marbán; 2003. p. 577-624. [ Links ]
4. Canale ST. Campbell Cirugía Ortopédica. 10.a ed. Elsevier España; 2004. p. 106-7 y 1437-46. [ Links ]
5. Caso García A, López Fernández P, Cimadevilla González MP, Núñez Batalla D, Paz Jiménez J. Tratamiento de las fracturas supracondíleas de húmero con desplazamiento en niños. Rev Esp Cirug Osteoartic 1999;34(200):201-8. [ Links ]
6. Castañeda Leeder P, Aziz JJ, Atri Levi J. Riesgo de desarrollar cúbito varo después de fracturas supracondíleas del húmero en niños. Rev Mex Ortop Pediat 2007;9(l):13-8. [ Links ]
7. Davis RT, Gorczyca JT, Pugh K. Supracondylar humeras fractures in children. Comparison of operative treatment methods. Clin Orthop Relat Res 2000;49-55. [ Links ]
8. Díaz Borjón E, Martínez del Campo Sánchez A, Valle de Lascurain G, Guzmán Robles O. Análisis comparativo del enclavijamiento de las fracturas supracondíleas de húmero en niños. Ac Ortop Mex 2003;17(6):298-305. [ Links ]
9. Diméglio A. Growth in pediatric orthopaedics. In: Morrissy RT, Weinstein SL, editors. Lovell and Winter's pediatric orthopaedics. 6th ed. Philadelphia: Lippincott Williams and Wilkins; 2005. p. 35-65. [ Links ]
10. Flynn JC, Matthews JG, Benoit RL. Blind pinning of displaced supracondylar fractures of the humeras in children. Sixteen years' experience with long-term follow-up. J Bone Joint Surg (Am) 1974;56(2):263-72. [ Links ]
11. Gennari JM, Merrot T, Piclet B, Bergoin M. Anterior approach versus posterior approach to surgical treatment of children's supracondylar fractures: comparative study of thirty cases in each series. J Pediatr Orthop B 1998;7:307-13. [ Links ]
12. Juan García EL, Martínez Martín A, Domingo Cebollada J, Cuenca Espiérrez J, Sola Cordón A, Herrera Rodríguez A. Tratamiento quirúrgico de las fracturas supracondíleas de húmero en la infancia. Rev Esp Cirug Osteoar 2001;36(205):l-8. [ Links ]
13. Kumar R, Malhotra R. Medial approach for operative treatment of the widely displaced supracondylar fractures of the humeras in childre. J Orthop Surg (Hong Kong) 2000;8:13-8. [ Links ]
14. Masquijo JJ, Toconás JM, Barrera J, Miralles M, Pedro JA. Fracturas supracondíleas de codo en los niños: enclavijado percutáneo lateral cruzado o divergente. Rev Asoc Argent Ortop Traumatol 2009;74 (l):48-54. [ Links ]
15. Miscione H, Goyeneche R. Cómo lo hago en ortopedia pediátrica. Ed. IRAP, Servicios Gráficos, 2010. p. 25-30. [ Links ]
16. Narongsak B. Comparison of posterior and lateral surgical approach in management of type III supracondylar fractures of the humeras among the children. J Med Assoc. Thai 2008;91(4):502-6. [ Links ]
17. Omid R, Choi PD, Skaggs DL. Supracondylar humeral fractures in children. J Bone Joint Surg Am 2008;89:1121-32. [ Links ]
18. Piñeiro JA. Tratamiento de las fracturas supracondíleas en el Hospital de Niños de Corrientes. Rev Asoc Argent Ortop Traumatol 1996;61(3):322-8. [ Links ]
19. Pirone AM, Graham HK, Krajbich JI. Management of displaced extension-type supracondylar fractures of the humeras in children. J Bone Joint Surg Am 1988;70(5):641-50. [ Links ]
20. Rasool MN. Ulnar nerve injuri after K-wire fixation of supracondylar humeras fractures in children. J Pediatr Orthop 1998;18(5):686-90. [ Links ]
21. Sibly TF, Briggs PJ, Gibson MJ. Supracondylar fractures of the humorous in childhood: range of movement following the posterior approach to open reduction. Injury 1991; 22: 456-8. [ Links ]
22. Skaggs DL, Cluck MW, Mostofl A, et al. Lateral-entry pin fixation in the management of supracondylar fractures in children. J Bone Joint Surg 2004;86A:702-7. [ Links ]
23. Tachdjian MO. Atlas de cirugía ortopédica pediátrica. Interamericana-McGraw Hill; 1996. p. 120-39. [ Links ]
24. Testut L, Latarget A. Tratado de anatomía humana. Salvat; 1985. [ Links ]
25. Vega Fernández E, Tórrez Hernández ME, Martínez Mesa J. Fractura supracondílea de codo en extensión en niños. Rev Cubana Ortop Traumatol 2006;20(2). [ Links ]
26. Weiland AJ, Meyer S, Tolo VT, Berg HL, Mueller J. Surgical treatment of displaced supracondylar fractures of the humerus in children. Analysis of fifty-two cases followed for five to fifteen years. J Bone Joint Surg Am 1978;60:657-61. [ Links ]
27. Zionts LE, McKellop HA, Hathaway R. Torsional strength of pin configurations used to fix supracondylar fractures of the humerus in children. J Bone Joint Surg Am 1994;76(2):253-6. [ Links ]














