Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.76 no.2 Ciudad Autónoma de Buenos Aires abr./jun. 2011
ESTUDIOS CLÍNICOS
Reemplazo total de cadera bilateral en un tiempo
Fernando A. Lopreite, Germán Garabano, Simesen Harold, Diego Mana Pastrian y Hernán J. Del Sel
Servicio de Ortopedia y Traumatología Hospital Británico de Buenos Aires
Recibido el 15-9-2010.
Aceptado luego de la evaluación el 20-5-2011.
Correspondencia:
Dr. FERNANDO A. LOPREITE
flopreite@hotmail.com
Los autores no obtuvieron ningún beneficio por la realización de este trabajo.
Resumen
Introducción: El reemplazo total de cadera bilateral en un tiempo genera controversia en la bibliografía. Quienes están a favor argumentan que se reducen los tiempos quirúrgicos y anestésicos, la estadía hospitalaria, la rehabilitación y los costos económicos. Quienes se oponen aducen que está asociado a mayor índice de complicaciones, como trombosis venosa profunda, tromboembolia pulmonar, osificaciones heterotópicas y resultados funcionales subóptimos.
Materiales y métodos: Se realizaron 40 reemplazos totales de cadera bilaterales en un tiempo, en 20 pacientes: 16 varones (80%) y 4 (20%) mujeres, con un promedio de edad de 56 años y un seguimiento promedio de 25 meses; el ASA promedio fue de 2. Se utilizaron prótesis no cementadas e híbridas.
Resultados: Todos los pacientes se encontraron satisfechos con los resultados en el último control. El hip score promedio fue de 90,4 puntos. El tiempo de cirugía promedio fue de 186 minutos, requiriendo 27 minutos menos para los reemplazos no cementados. Todos los pacientes deambularon a las 72 horas de la operación y 17 pacientes debieron recibir transfusiones. El seguimiento promedio fue de 25 meses (rango 8 a 72 meses).
Conclusiones: El reemplazo total de cadera bilateral en un tiempo, en la presente serie, mostró ser un procedimiento seguro. Depende de una adecuada selección del paciente, del correcto estudio de sus comorbilidades, además de la posición en decúbito dorsal y la utilización de prótesis no cementadas. Mostró disminuir los costos económicos y obtener una recuperación funcional más rápida que los realizados en dos tiempos, sin aumentar los índices de complicaciones.
Palabras clave: Reemplazo total de cadera bilateral; Reemplazo bilateral en un tiempo; Reducción de costos; Tromboembolia pulmonar; Trombosis venosa profunda; Osificación heterotópica.
One stage bilateral total hip replacement
Abstract
Background: The literature on bilateral simultaneous total hip replacement (BTHR) is controversial. Those who agree with the procedure, contend that it reduces the amount of anesthetic, surgical time and hospital stay, the rehabilitation is faster and economic costs are lower. Opponents argue that it is associated with a higher rate of complications, such as deep vein thrombosis, pulmonary embolism, and heterotopic ossification leading to subop-timal functional outcomes.
Methods: 40 BTHR were performed in 20 patients. 16 males (80%) and 4 (20%) females, average age: 56 years, and average follow up: 25 months, the average ASA was 2. Uncemented and hybrid prostheses were used. Results: All patients were satisfied with the results at the last control. The average Hip Score was 90.4 points. The average surgery time was 186 minutes for hybrid replacements, requiring 27 minutes less for uncemented implants. All patients walked at 72 hs POP, and 17 required blood transfusions. The median follow-up was 25 months (range: 8-72 months).
Conclusions: In our series the BTHR proved to be a safe procedure after an appropriate patient selection, the correct study of their co-morbidities, supine position for surgery, and cementless prosthesis. The economic costs were reduced, and the functional recovery was faster than in the two-stage bilateral THR, without increasing the complication rate.
Key words: Bilateral total hip replacement; Simultaneous bilateral replacement; Lower costs; Pulmonary embolism; Deep vein thrombosis; Heterotopic ossification.
El primer informe acerca de un reemplazo total de cadera bilateral (RTCB) en un tiempo quirúrgico lo realizaron Jaffe y Charnley9 en 1971. En las tres décadas siguientes varios informes intentaron definir la eficacia y seguridad de este procedimiento, comparándolo con los RTC unilaterales o bilaterales en dos tiempos quirúrgicos.
Quienes se encuentran de alguna manera a favor del RTC bilateral en un tiempo (un solo procedimiento anestésico) aducen que se reduce la estadía hospitalaria, así como el tiempo total de anestesia y de cirugía; se rehabilita de manera más rápida y se mejora la costo-eficacia del procedimiento frente a los reemplazos en dos tiempos 3,9,17,19,20,21
Asimismo, señalan que se trata de un procedimiento seguro, con una mortalidad similar a la de los RTC unilaterales.20
Por otro lado, hay quienes refieren que esta cirugía se asocia a mayor porcentaje de complicaciones, como trombosis venosa profunda (TVP), tromboembolia pulmonar (TEP) y osificaciones heterotópicas, es decir, a mayor morbimortalidad perioperatoria, lo cual trae aparejada una evolución funcional subóptima.12,17,18
Entre los factores de riesgo asociados a mayor morbilidad se encuentran la edad mayor de 65 años, los antecedentes cardíacos, el uso de prótesis cementadas y el diagnóstico preoperatorio de fractura.6,20,22
Los informes previos se centraron en la etiología de la muerte luego de un RTC y encontraron los infartos de miocardio, el TEP, la neumonía y la falla multiorgánica como las más comunes.2,4,20
El propósito de este estudio fue mostrar nuestra experiencia en RTC bilaterales en un solo tiempo quirúrgico, analizando retrospectivamente una serie de pacientes, con el objetivo de enfatizar los parámetros que deberían cumplir los candidatos para este procedimiento.
Materiales y métodos
Entre 2004 y 2010 se realizaron en nuestro centro 1.180 RTC primarios, de los cuales 40 (3,4%) correspondieron a RTC bilaterales en un mismo tiempo quirúrgico.
La serie incluyó a 16 varones (80%) y 4 mujeres (20%), con un promedio de edad de 56 años (rango 17 a 72). El diagnóstico preoperatorio fue coxartrosis en 14 (70%) casos, necrosis ósea avascular en 4 (20%) (fig 1) y artritis reumatoide en 2 (10%).

Figura 1. Paciente de 17 años, con necrosis ósea avascular bilateral y severo compromiso de ambas articulaciones coxofemorales. A. Radiografía anteroposterior de ambas caderas. B y C. Se aprecia la deformidad en ambas cabezas femorales. D. Control radiográfico a los 15 meses de la operación. Se observan ambos reemplazos de cadera no cementados.
En cuanto a la altura y el peso de la serie el índice de masa corporal (IMC) promedio fue de 26 (rango 21 a 30). El promedio del puntaje de la ASA (American Society Anaesthiologist) fue de 2,6 (rango 2 a 4).
Los antecedentes patológicos más frecuentes, en orden decreciente, de la población estudiada fueron hipertensión arterial, dislipidemia y tabaquismo (Tabla 1).
Tabla 1. Antecedentes patológicos de los pacientes

La evaluación preoperatoria de cada paciente fue realizada por un especialista en clínica médica de nuestro centro, quien autorizó el procedimiento de acuerdo con el riesgo quirúrgico de cada uno.
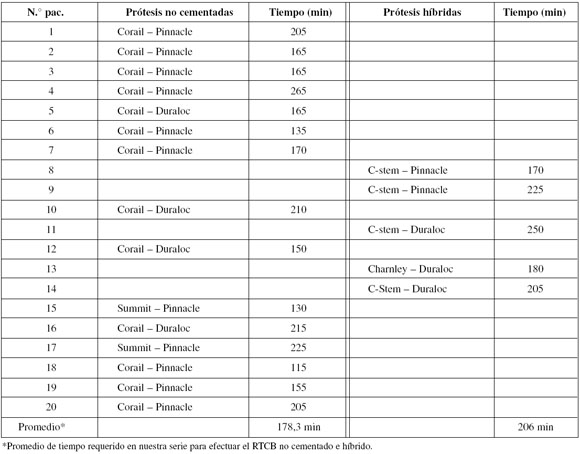
En cuanto a las prótesis utilizadas, 30 fueron no cementadas y 10, híbridas; no se hicieron reemplazos totales cementados. En todos los casos se colocaron cotilos no cementados (Tabla 2).
Tabla 2. Tipo de prótesis utilizada y tiempo requerido para el RTCB en minutos
Todas las cirugías fueron realizadas por el mismo equipo quirúrgico, en un quirófano de flujo laminar, con anestesia raquídea hipotensiva, con el paciente colocado en decúbito dorsal. Se utilizó como abordaje la vía anterolateral directa.13
El primer procedimiento se efectuó siempre en la cadera más sintomática, lo que fue determinado por el paciente. Antes de la cirugía se le informó al paciente que, en caso de presentarse un problema clínico o técnico, el anestesista o el cirujano podían suspender la realización de la segunda artroplastia.
Los pasos fueron los siguientes: fuera del flujo laminar se preparó la cadera por operar, colocándose en la pierna contralateral un manguito neumático intermitente para disminuir el riesgo de TVP-TEP; se ingresó al paciente en la cámara de flujo laminar y se realizó la primera cirugía. Se retiró al paciente del flujo laminar y se preparó la cadera contralateral, colocándose ahora el manguito neumático intermitente en la pierna recién operada. Este cambio medido en tiempo desde el último punto de la piel de la primera cadera hasta la incisión de la piel de la segunda demandó un tiempo promedio de 23 minutos (rango 21 a 26 min). Hay que tener en cuenta que el cirujano, uno de los ayudantes y la instrumentista se cambian el camisolín y los guantes, y la preparación del paciente para la segunda artroplastia, fuera del flujo laminar, la realizan el segundo ayudante, que debe volver a lavarse y cambiarse, junto con la circulante.
Todos los pacientes recibieron antibióticos intravenosos (cefazolina 1 g) antes, durante y después del procedimiento, y heparina de bajo peso molecular como profilaxis antitrombótica. En todos los casos se colocaron capitones en el tejido celular subcutáneo hasta el quinto día posoperatorio y se dejaron drenajes por 24 a 48 horas.
La rehabilitación fue la misma que realizan los pacientes a quienes se les practica un RTC unilateral: sedestación el primer día, bipedestación y marcha con andador el segundo o tercer día, y luego marcha con dos bastones canadienses por 3 semanas y con un bastón por otras 3 semanas.
Los controles se realizan a la tercer y sexta semanas de operado, al tercer y sexto mes, al año y luego anualmente.
Resultados
El seguimiento promedio de los pacientes fue de 25 meses (rango 8 a 72 meses).
Todos manifestaron estar satisfechos con el procedimiento y la mayoría de ellos destacaron la capacidad de marcha indolora que presentaban (Fig. 1).
Cinco (25%) pacientes refirieron necesitar analgésicos en forma esporádica, asociándolo a días de mucha actividad. Tres manifestaron sentir dolor en el muslo hasta los 3 meses de la operación, en promedio; de estos, dos tenían prótesis no cementadas y uno híbrida. En el último control ninguno de ellos refirió nuevamente esta molestia.
Ninguno, en el último control, utilizaba algún tipo de soporte para deambular. Tampoco manifestaron problemas para subir o bajar escaleras. Por otro lado, 3 pacientes retomaron su actividad deportiva previa (tenis).
El hip score preoperatorio fue en promedio de 45,7 (rango 39 a 49) y, en el último control, de 90,4 (rango 87 a 98); y no se hallaron diferencias importantes al discriminar entre prótesis no cementadas e híbridas.
Haciendo referencia a la duración de las cirugías, el promedio general fue de 186 minutos (rango 115 a 250), 103 minutos para el primer reemplazo y 83 minutos para el segundo.
Relacionando el tiempo según el tipo de fijación protésica, el promedio de los reemplazos no cementados fue de 178 minutos y de 206 para los híbridos para todo el procedimiento, lo que corresponde a un 14% (28 minutos) menos de tiempo al utilizar implantes no cementados (Tabla 2).
La segunda cirugía se efectuó siempre previa autorización del anestesista y no hubo casos en los que el segundo procedimiento no se efectuara.
Los hematocritos preoperatorios fueron de 40,5% en promedio (rango 30 a 49) y 25,6% en el posoperatorio, requiriéndose 2,45 (rango 0 a 4) transfusiones por paciente, en promedio. De los 20 pacientes, 3 no necesitaron transfusión.
El 90%18 de los pacientes comenzaron a deambular a las 48 horas y el 10% restante, a las 72 horas.
En cuanto a la estadía hospitalaria, el promedio fue de 5 días (rango 4 a 8 días). Todos egresaron deambulando con asistencia de dos bastones canadienses.
Como complicaciones se presentaron un caso de arritmia cardíaca a causa de una hipopotasemia al segundo día de la operación, la cual se resolvió con éxito con tratamiento médico, y un caso de luxación protésica a los 14 meses que requirió reducción cerrada, hasta el último control a los 38 meses. Este paciente no sufrió ningún otro episodio de luxación.
Discusión
Los RTC para pacientes con afección bilateral de caderas pueden llevarse a cabo en uno o dos tiempos quirúrgicos. Se estima que entre el 25% y el 50% de los pacientes con coxartrosis idiopática o artritis reumatoide necesitarán una cirugía en cada cadera.8,12
Está mundialmente aceptado que los RTC representan un procedimiento seguro con un bajo porcentaje de mortalidad. Además, se ha demostrado que los reemplazos bilaterales en simultáneo, cuando se realizan en un grupo de pacientes relativamente sanos y jóvenes, no representan mayor riesgo de mortalidad.10,11,12,20,21
No obstante, esto debe interpretarse de forma correcta, ya que para realizar este procedimiento hay que tener en cuenta diversas variables.
En primer lugar, el éxito del procedimiento deviene de una adecuada y cuidadosa selección del paciente, el cual debe cumplir ciertos requisitos para poder enfrentar la cirugía.
La mayoría de los informes coinciden en la necesidad de que los pacientes sean evaluados preoperatoriamente por un médico clínico, que conozca el procedimiento y los riesgos que este conlleva. Las principales características de este grupo de pacientes son la edad menor de 65 años, IMC < 30, adecuada función cardiorrespiratoria, ausencia de antecedentes cardíacos y respiratorios de importancia, y un puntaje de ASA menor o igual a 2.12,20,21
De acuerdo con esto, Tarity y cols., en su análisis comparativo de 533 pacientes que recibieron un RTC simultáneo bilateral frente a más de 5.000 RTC unilaterales, informaron un promedio de mortalidad de 0,16% y puntualizaron que todos los decesos se produjeron en el grupo de los reemplazos unilaterales. El 80% de estos presentaban enfermedad cardíaca y pulmonar y eran, además, mayores de 65 años.20
Por otro lado, Berend y cols. encontraron que la edad avanzada era un factor predictivo importante de complicaciones cardiopulmonares y mortalidad. También hacen referencia a la cuidadosa evaluación preoperatoria a cargo de un médico clínico especializado.3
Tradicionalmente se han asociado los procedimientos quirúrgicos prolongados como predisponentes para el desarrollo de TEP, reconociéndose como principal y mayor momento de riesgo el trabajo y la colocación del tallo femoral, puesto que en ese momento se produce una torsión de la vena femoral, con estasis venosa, lo que predispone a la trombosis venosa.14,21 Numerosos informes indican una mayor incidencia de TEP asociado a este procedimiento, sobre todo aquellos más antiguos, de las décadas de 1970 y 1980.25,17 Desde entonces hubo muchos adelantos respecto de la anestesia peridural hipotensiva, la eficacia del personal de cirugía, la rápida movilización del paciente y los regímenes de anticoagulación, etc., que han mejorado los índices de esta complicación. Concordando con ello, Kim y cols., en un estudio aleatorizado, no encontraron diferencias estadísticamente significativas entre los grupos de RTC bilaterales y unilaterales.10,11 Resultados similares comunicaron Tsiridis y cols. en un metanálisis.21
En nuestra experiencia, el agregado del manguito neumático intermitente a todos los métodos citados puede ser un factor más para disminuir los índices de TVP
En cuanto a la necesidad de transfusiones de sangre posoperatorias, si bien algunos informes indican que los RTC bilaterales en dos tiempos conllevan una mayor cantidad de pérdida sanguínea sumando los dos procedimientos141921 otros afirman lo contrario318. Según Bhan y cols.4 las transfusiones no tienen efectos en la incidencia de complicaciones sistémicas posoperatorias, mientras que Egol y cols.7 recomiendan la preparación de sangre autóloga preoperatoria para los reemplazos simultáneos.
En nuestra casuística, todos los pacientes que debieron ser transfundidos recibieron por lo menos dos dosis de autotransfusión.
Al analizar la duración de nuestros procedimientos entendemos que la posición del paciente, el abordaje y el tipo de prótesis utilizadas son determinantes.
Utilizar la vía ánterolateral posicionando al paciente en decúbito dorsal para ambos procedimientos ahorra el tiempo requerido para la preparación del segundo lado. Además, evita colocar al paciente sobre el lado operado para efectuar el segundo procedimiento, por lo que disminuyen las probabilidades de complicaciones intraoperato-rias, se reduce la pérdida sanguínea y es posible medir directamente la longitud de los miembros a partir de las espinas ilíacas anterosuperiores, las rótulas y los maléolos internos,13 entre otros beneficios, como por ejemplo el manejo de la vía aérea por parte del anestesista.
Por último, con la utilización de prótesis no cementadas se evita el tiempo de fraguado del cemento y, así, se reduce el tiempo quirúrgico, siempre y cuando la edad y la calidad ósea del paciente permitan tal indicación.
Shih y Ho19 obtuvieron una disminución de 20 a 30 minutos de la cirugía utilizando cotilos no cementados con tallos cementados y no cementados, usando la vía anterolateral como abordaje. En nuestra serie, utilizando la misma vía de abordaje, o btuvimos resultados similares a los de estos autores, con un promedio de 28 minutos menos requeridos para los reemplazos no cementados frente a los híbridos.
La rehabilitación de los pacientes no difirió de una artroplastia primaria unilateral. Hay que considerar que, en estos pacientes, las dos caderas se encuentran muy afectadas; por lo tanto, la carga luego de la cirugía se va a realizar sobre dos caderas sin el dolor y sin la incapacidad de una severa artrosis. Esto puede explicar que la rehabilitación sea bien tolerada y no difiera de la habitual.
La realización de un RTCB frente a un RTC en dos tiempos representa un ahorro económico para el sistema de salud, ya que requiere una sola internación y no dos, se necesita igual o menor cantidad de transfusiones, una sola asistencia kinesiológica y menor horas de quirófano 2,12,15,16,21
Como conclusión, creemos que en la selección del paciente para realizar un RTCB es importante tener en cuenta que la edad sea preferentemente menor de 65 años (para operar a un paciente mayor el caso debería ser autorizado y consensuado con el médico clínico), sin antecedentes de IAM, arritmias o TVP-TEP en el último año, con un IMC menor de 30 y que no esté anticoagulado.
Sería deseable que la prótesis por utilizar sea no cementada o, en su defecto, híbrida, ya que esto reduce los tiempos quirúrgicos.
La patología no debe ser traumática aguda, seleccionando principalmente a los pacientes con artrosis y necrosis aséptica de cadera.
En nuestra experiencia, la vía de abordaje anterolateral directa con el paciente en decúbito dorsal nos ha permitido disminuir los tiempos del procedimiento, con las ventajas mencionadas en cuanto a evitar los cambios de posición del paciente y permitir la medición directa de la longitud de los miembros inferiores.
1. Alfaro A, Bayona F, Rech JA. One or two stage bilateral total hip replacement. J Arthroplasty 1999;14:439. [ Links ]
2. Berend ME, Ritter MA, Harty LD. Simultaneous bilateral versus unilateraltotal hip arthroplasty an outcome analysis. JArthrophty 2005;20:421.6. [ Links ]
3. Berend KR, Lombardi Jr AV, Adams JB. Simultaneous vs staged cementless bilateral total hip arthroplasty. Perioperative risk comparison. J Arthroplasty 2007;22:111. [ Links ]
4. Bhan S, Pankaj A, Malhothra R. One or two-stage bilateral total hip arthrolasty: a prospective, randomized, controlled study in an Asian population. JBJS Br 2006;88-B:298. [ Links ]
5. Camissa FP, Obrien SJ, Salvati EA. One-stage bilateral total hip arthroplasty. Orthop Clin North Am 1988;19:657. [ Links ]
6. Dearborn JT, Harris WH. Postoperative mortality after total hip arthroplasty. An analysis of deaths after two thousand seven hundred and thirty-six procedures. JBJS Am 1998;80:1291. [ Links ]
7. Egol KA, Lonner JH, Jaffe WL. Simultaneous bilateral total hip arthroplasty with hydroxyapatite coated implants. Bulletin Hosp Jt Dis 1998;57:52. [ Links ]
8. Husted H, Overgaard S, Laursen J. Need for bilateral arthroplasty for coxarthrosis. Acta Orthop Scand 1996;67:421. [ Links ]
9. Jaffe WL, Charnley J. Bilateral Charnley low friction arthroplasty as a single operative procedure: a reporto of fifty cases. Bull Hosp Jt Dis 1971; 198-214. [ Links ]
10. Kim Young-Hoo. Bilateral cemented and cementless total hip arthroplasty. J Arthroplasty 2002;17:434. [ Links ]
11. Kim Young-Hoo, Kim J-S. Prevalence of fat embolism following bilateral simultaneous and unilateral total hip arthroplasty performed with or without cement. A prospective, randomized clinical study. JBJS 2002:84:1372. [ Links ]
12. Laorsen JO, Husted H, Mossing NB. One-stage bilateral total hip arthroplasty a simultaneous procedure in 79 patients. Acta Orthop Belg 2000;66.265. [ Links ]
13. Lopreite FA, Andres A, Del Sel H. Orientación de los componentes en la artroplastia total de cadera. Comparación de resultados radiográficos entre dos vías de abordaje. Rev Asoc Argent Ortop Traumatol 2003;68:111-7. [ Links ]
14. Macaulay W, Salvati EA, Sculco TP. Single-stage bilateral total hip arthroplasty. J Am Acad Orthop Surg 2003;10:217. [ Links ]
15. Mana PD, Garabano G, Lopreite FA, Del Sel H. Reemplazo total de rodilla bilateral en un tiempo. Análisis de costos. Rev Rev Asoc Argent Ortop Traumatol. En imprenta. [ Links ]
16. Parvizi J, Tarity D, Sheikh E. Bilateral total hip arthroplasty: one stage versus two stage procedures. Clin Orthop 2006;453:37-41. [ Links ]
17. Ritter MA, Stringer EA. Bilateral total hip arthroplasty: a single procedure. Clin Orthop 1980;149:185-90. [ Links ]
18. Salvati EA, Hughes P, Lachiewicz P. Bilateral total hip replacement arthroplasty in one stage. JBJS Am 1978;60:640. [ Links ]
19. Shih CH, Ho WB. One stage versus two-stage autophor ceramic total hip arthroplasty. Clin Orthop 1985;193:141-5. [ Links ]
20. Tarity TD, Herz AL, Parvizi J. Ninety-day mortality after hip arthroplasty. J Arthroplasty 2006;21:60-4. [ Links ]
21. Tsiridis E, Pavlou G, Charity J. The safety and efficacy of bilateral simultaneous total hip replacement. JBJS 2008;90:1005. [ Links ]
22. Weinstein MA, Keggi JM, Zatorski LE. One-stage bilateral total hip arthroplasty in patients > or = 75 years. Orthopedics 2002;25:153. [ Links ]














