Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.78 no.4 Ciudad Autónoma de Buenos Aires dic. 2013
ESTUDIOS CLÍNICOS
Deslizamientos epifisarios femorales proximales >30º.
Procedimiento de Dunn modificado Evaluación anatómica y funcional en una cohorte retrospectiva
Francisco Praglia, Daniel Visona Dalla Pozza, Jorge Sueiro y Eduardo Stefano
División de Ortopedia y Traumatología, Hospital de Niños "Ricardo Gutiérrez", Ciudad Autónoma de Buenos Aires
Correspondencia: Dr. Francisco Praglia franciscopraglia@hotmail.com
Recibido el 23-3-2013.
Aceptado luego de la evaluación el 30-5-2013.
Resumen
Introducción: La deformidad residual resultante de un deslizamiento epifisario femoral proximal moderado o grave conduce a osteoartritis prematura debida al choque femoroacetabular. Los objetivos del trabajo fueron evaluar la mejoría de la anatomía del fémur proximal y evaluar la función de la cadera en pacientes con deslizamiento epifisario femoral proximal >30 grados tratados con el procedimiento de Dunn modificado, a corto plazo.
Materiales y Métodos: Cohorte retrospectiva de pacientes con deslizamiento epifisario femoral proximal >30 grados, tratados con luxación controlada de cadera y el procedimiento de Dunn modificado. Se evaluaron mediciones clínicas y radiológicas preoperatorias y posoperatorias, hallazgos intraoperatorios y funcionalidad con los puntajes de Harris y de D'Aubigne-Postel.
Resultados: Trece casos, mediana de edad 12 años y mediana de seguimiento 14 meses. El ángulo de deslizamiento de Southwick preoperatorio (75 grados, RI 67-85) y posoperatorio (10 grados, RI 5-17) mostró una disminución estadísticamente significativa (p <0,001). El offset radio cabeza-cuello preoperatorio (-0,13) versus el posoperatorio (0,12) obtuvo una mejoría significativa (p 0,002). El 69,2% de los pacientes presentó daño de alguna estructura intraarticular. Los puntajes promedio de funcionalidad fueron 14,6 (muy buena mejoría) y 83,4 (bueno). Complicaciones: necrosis avascular 15,3% y condrólisis 15,3%.
Conclusiones: Esta técnica restaura la anatomía del fémur proximal y la funcionalidad de la cadera a corto plazo. Aunque no disponemos de resultados a largo plazo, al menos en teoría, serían buenos. Sin embargo, la luxación controlada con Dunn modificado no está exenta de complicaciones y el riesgo de necrosis avascular y condrólisis persiste.
Palabras claves: Deslizamiento epifisario femoral proximal; Luxación controlada de cadera; Procedimiento de Dunn modificado.
Nivel de evidencia: Estudios terapéuticos - III
Abstract
Slipped capital femoral epiphysis >30º. Modified Dunn procedure. Anatomical and functional evaluation in a retrospective cohorte
Background: The residual deformity resulting from a moderate and/or severe proximal femoral epiphysis slipping (SCFE) leads to premature osteoarthritis due to impingement. The objectives were to assess improvement in the anatomy of the proximal femur and to evaluate hip function in patients with SCFE >30° treated with the modified Dunn procedure.
Methods: A retrospective cohort of patients with SCFE >30° treated with hip dislocation control and modified Dunn procedure. Preoperative and postoperative clinical and radiographic measurements, intra-operative findings and functionality using Harris and D'Aubigne & Postel scores were evaluated.
Results: Thirteen cases, median age 12 years, median follow-up 14 months. Southwick slip angle showed a statistically significant decrease (preoperative: 75, IR 67-85; postoperative: 10, IR 5-17) (p <0.001). The head-neck offset radius obtained a significant improvement (preoperative -0.13; postoperative: 0.12) (p 0.002). The 69.2% of patients presented intraarticular damage. The average scores for functionality were 14.6 (excellent improvement) and 83.4 (good). Complications: avascular necrosis 15.3% and chondrolysis 15.3%.
Conclusions: This technique restores the anatomy of the proximal femur and hip functionality in the short term. Although we do not have long-term results, at least in theory they would be good. However, the dislocation controlled with modified Dunn procedure is not free of complications and the risk of avascular necrosis and chondrolysis persists.
Key words: Slipped capital femoral epiphysis; Surgical dislocation of the hip; Modified Dunn procedure.
Level of evidence: Therapeutic studies - III
Introducción
Los deslizamientos epifisarios femorales proximales (DEFP) moderados y graves se asocian a un mal pronóstico a largo plazo, tanto clínico como radiológico.1-5 El desarrollo de osteoartritis temprana es la consecuencia del daño del cartílago articular, causado por el choque femoroacetabular resultante de la deformidad residual del fémur proximal.3,6-9 Se han descrito varias osteotomías para corregir la deformidad: subcapital,10-13 basicervical,14,15 intertrocantérica16,17 y subtrocantéricas.18,19 La combinación de osteonecrosis y condrólisis con las técnicas clásicas tiene una tasa hasta del 42%.20-27 Por ello, muchos cirujanos prefieren la fijación in situ, por ser técnicamente sencilla, con bajo riesgo de complicaciones y porque apelan a la capacidad de remodelación.1,5,28-31 Creemos posible disminuir el riesgo de osteoartritis precoz restaurando la anatomía del fémur proximal y, con este fin, utilizamos una técnica para corregir, en el sitio propiamente dicho, la deformidad.7,8,32-40 Se ha mejorado la seguridad del procedimiento de realineación con la técnica de Dunn modificada, abordando la cadera a través de una luxación controlada que permite la disección de un colgajo vascular, logrando una exposición subperióstica del cuello femoral que facilita su recorte y, por lo tanto, una segura realineación epifisaria.
Objetivos
Objetivo primario
Evaluar la mejoría de la anatomía del fémur proximal y la función de la cadera en pacientes con DEFP moderados y graves tratados con el procedimiento de Dunn modificado.
Objetivos específicos
• Evaluar la asociación entre la duración de los síntomas y la presencia de daño del cartílago.
• Evaluar el cambio preoperatorio y posoperatorio del ángulo de deslizamiento de Southwick.
• Evaluar el cambio preoperatorio y posoperatorio del ángulo alfa.
• Evaluar el cambio positivo del offset radio cabezacuello.
• Evaluar el cambio preoperatorio y posoperatorio del ángulo centro borde de Wiberg.
• Evaluar el cambio preoperatorio y posoperatorio de los rangos de movilidad de la cadera con el ángulo de flexión, de rotación interna en flexión y la rotación externa en flexión.
Materiales y Métodos
Diseño
Se diseñó una cohorte retrospectiva con pacientes pediátricos de entre 11 y 14 años, con DEFP moderados y graves tratados con luxación controlada de cadera y el procedimiento de Dunn modificado, desde agosto de 2010 hasta julio de 2011, por el mismo equipo de cirujanos ortopédicos pediátricos.
Población
Se seleccionaron, de manera consecutiva, todos los pacientes que cumplieran con los criterios de inclusión: edad >10 años; DEFP moderado (con ángulo de deslizamiento de entre 30 y 60 grados) o grave (con ángulo de deslizamiento >60 grados) al momento de la intervención; cirugía practicada por el mismo equipo de cirujanos ortopédicos pediátricos. Se excluyeron aquellos con un DEFP leve (ángulo de deslizamiento <30 grados); los DEFP moderados o graves con tratamiento quirúrgico previo y los casos con signos radiográficos de necrosis avascular. Se registraron por evaluación directa y revisión retrospectiva de la historia clínica, todos los factores relacionados con mediciones clínicas y radiológicas, preoperatorias y posoperatorias. Se realizó un seguimiento posoperatorio. Se documentaron los hallazgos intraoperatorios. La funcionalidad se cuantificó con el puntaje de Harris y el de D'Aubigne-Postel.
Variables medidas
Variables de resultado
Se midieron la función de la cadera y la anatomía del fémur proximal en dos tiempos: tiempo 1, preoperatorio y tiempo 2, posoperatorio (período comprendido entre los 12 y 22 meses de la cirugía).
Función de la cadera
Se efectuaron evaluaciones posoperatorias con el puntaje de D'Aubigne-Postel41,42 (mejoría funcional posoperatoria respecto del estado preoperatorio) y el puntaje de Harris39,43 (estado funcional al momento del mayor período de seguimiento, sin importar el estado antes de la operación). El puntaje de D'Aubigne-Postel41 oscila entre 0 y 25: muy buena mejoría (12 puntos o más), buena mejoría (de 7 a 11), mejoría regular (entre 3 y 6) y fracaso <3 puntos. El puntaje de Harris39,43 evalúa dolor, función, ausencia de deformidad y amplitud de movimiento. El mayor puntaje posible es 100, que indica ausencia de dolor y función normal de la cadera. Los resultados se consideran excelentes (100-90), buenos (89-80), regulares (79-70) y pobres <70. Se recabó el dato por entrevista directa con el paciente.
Anatomía del fémur proximal
Se realizaron mediciones clínicas, rango de movilidad de la cadera, entre los que se consideraron flexión, rotación interna en flexión y rotación externa en flexión. Se analizaron radiografías y tomografías computarizadas preoperatorias y posoperatorias (Fig. 1). Se consideró el ángulo de deslizamiento de Southwick para cuantificar la gravedad,1,5 el ángulo alfa complementario y el offset radio como marcadores de choque femoroacetabular9,44 y el ángulo de Wiberg, centro borde lateral, como marcador de pinzamiento acetabular.9,44

Figura 1. Imágenes preoperatorias y posoperatorias del Caso 2. A. Tomografía computarizada de cadera, preoperatoria. B. Radiografía de cadera de perfil, preoperatoria. C y D. Radiografías a los 20 meses de la cirugía.
Otras variables medidas
Hallazgos intraoperatorios: se documentaron la estabilidad anatómica, el derrame capsular, el daño de cartílago y el sangrado epifisario.
Presencia de artrosis: se determinó el grado de artrosis a través de las radiografías valoradas con el puntaje de Tonnis.44
Complicaciones posquirúrgicas: tempranas (dentro de los 30 días de la cirugía) y tardías (después de los 30 días).
Técnica quirúrgica
La cirugía se realiza con un decúbito lateral puro. El miembro contralateral en extensión de cadera y rodilla con una almohada entre las piernas. Se coloca un soporte en el pubis y otro, en el sacro. Se practica una incisión lateral centrada en la punta del trocánter mayor, se secciona la fascia lata y se expone la inserción conjunta del vasto lateral y glúteo mediano. En este punto, se delimita el borde posterosuperior del trocánter y se realiza la osteotomía con una sierra oscilante de posterior hacia anterior, desprendiendo una tapa de no más de 1,5 cm de ancho. La osteotomía se completa con escoplo laminar y se desplaza hacia anterior con las inserciones del vasto y el glúteo, descubriendo la cara anterior de la cápsula (Fig. 2A). Posteriormente, se expone toda la cápsula anterosuperior (Fig. 2B). Se efectúa una capsulotomía amplia en "Z"; en la porción posteromedial, se tiene cuidado de no dañar el labrum. Una vez expuesto el cuello, se analiza la "estabilidad anatómica" con los criterios de Slongo.39 Se considera inestable cuando el periostio anterior está roto y existe una solución de continuidad entre el cuello y la epífisis, esta es móvil (Fig. 3C); parcialmente inestable, cuando el periostio anterior se encuentra indemne, pero al seccionarlo, una maniobra mínima provoca la solución de continuidad entre el cuello y la epífisis (Fig. 3A), y estable, cuando el periostio está indemne y, al seccionarlo, la solución de continuidad entre el cuello y la epífisis no existe, la única posibilidad de separarlos es con escoplo (Fig. 3B). En aquellos casos de caderas con inestabilidad anatómica, se realizó una fijación in situ provisoria con dos clavijas antes de luxarla para evitar el estiramiento de los vasos retinaculares (Fig. 3C).

Figura 2. A. Se desliza la tapa del trocánter hacia anterior. B. Se observa la cara anterosuperior de la cápsula con dibujo de capsulotomía. M = medial, L = lateral, P = proximal, D = distal.

Figura 3. Hallazgos intraoperatorios. A. Cadera anatómicamente estable, las flechas marcan el daño del cartílago articular epifisario y el del acetábulo. La estrella marca el labrum desgarrado (Caso 7). B. La misma cadera de la imagen A sigue siendo estable después de abrir el periostio. C. Cadera inestable. Debió fijarse provisoriamente (Caso 2).
La cadera se luxa hacia adelante, con una maniobra suave de flexión y rotación externa llevada a cabo por el ayudante, mientras el cirujano asiste con un gancho en el calcar y secciona con tijera curva el ligamento redondo. Una vez luxada la pierna, se coloca en una bolsa estéril en el lado opuesto de la mesa. En este punto, se comprueba la vitalidad de la cabeza femoral, realizando una pequeña perforación con aguja 21G x 1" (0,80 x 25 mm) o a través de una perforación subcapital. Cuando sangra de manera regular, es un signo alentador. También, en este punto, se observa si hay daño en los cartílagos articulares del acetábulo y la epífisis, y en el labrum (Fig. 3A). Con el fin de preservar el suministro de sangre de la cabeza femoral durante la realineación, el periostio del cuello femoral, inclusive los vasos del retináculo, tienen que ser liberados. Para el desarrollo del colgajo, se secciona el periostio con bisturí en su parte superior siguiendo su eje de medial a lateral; en el punto más lateral, el corte sigue una dirección oblicua de arriba abajo, en el lecho del trocánter hasta la placa de crecimiento apofisaria. La porción oblicua del corte se profundiza con escoplo delicado hasta la cortical posterior del trocánter, que funciona como bisagra del colgajo vascular. Este queda constituido por periostio con los vasos retinaculares, cápsula, extremo posterosuperior del trocánter con inserción del músculo piramidal34,45,46 (Fig. 4A y B). Una vez liberado el periostio en toda la circunferencia del cuello, se procede a una remodelación segura del cuello, seccionando la prominencia anterior, el callo metafisario posteroinferior y regularizando los bordes. Esto se efectúa con microsierra y escoplo delicado. En los casos que requirieron estabilización transitoria, es, en ese momento, cuando se quita. La fisis residual se elimina mediante la identificación del cartílago fisario y el uso de una cureta pequeña, sin estirar los vasos del retináculo. La cabeza femoral es cuidadosamente reducida y reposicionada en el cuello femoral (Fig. 4C).

Figura 4. Disección del colgajo y realineación. A. Se observa el retináculo vascular posterior, la pinza señala el músculo piramidal (Caso 7). B. Obsérvese la remodelación del cuello para lograr una realineación sin tensión. Nótese el colgajo vascular marcado con una aguja. C. Realineación.
La fijación de la cabeza femoral se logra con una clavija roscada anterógrada. La vascularización de la cabeza femoral se revisa de nuevo (Fig. 5). Después se reintroduce la cabeza femoral en el acetábulo y se completa la fijación de forma retrógrada, ya sea con dos clavijas roscadas de 2 mm o un tornillo canulado de 6,5 mm de diámetro. Se lleva a cabo una evaluación fluoroscópica en el frente y el perfil. El fragmento óseo del colgajo vascular puede reinsertarse con un tornillo de 2,7 mm de diámetro o con puntos de sutura. La tapa del trocánter se fija con 2 o 3 tornillos canulados de rosca parcial de 6,5 mm o 4,5 mm de diámetro. Siempre realizamos un avance del trocánter distalmente para compensar el acortamiento del cuello. Se coloca un drenaje aspirativo por 48 horas. Los detalles de la técnica quirúrgica pueden obtenerse con mayor precisión de las publicaciones de R. Ganz.32-35

Figura 5. Sangrado epifisario. A. Obsérvese el sangrado regular de la cabeza luego de la reducción (Caso 1).B. Ausencia de sangrado en tres perforaciones diferentes (Caso 10).
Manejo del paciente en el posoperatorio
A los siete días, se autorizan movimientos libres en la cama; a los 15 días, se inicia la fisioterapia 3 veces por semana con trabajo sobre actividades de la vida diaria; a los 45 días, descarga parcial con muletas, según la formación de callo tanto del cuello como del trocánter y, en general, a los 60 días se autoriza la marcha sin muletas. No se incluye el uso de la máquina de movimiento continuo, pues su acceso es difícil en nuestro medio.
Métodos estadísticos
Se describen las variables continuas con media y desviación estándar o mediana y rango intercuartil (RI), según la distribución observada. Se describen las variables categóricas como proporciones. Se compararon las variables categóricas con la prueba de ji2 y las variables continuas con la prueba T o U de Mann-Whitney, según la distribución. Las características preoperatorias y posoperatorias se compararon con el test para muestras apareadas, las variables categóricas con Mc Nemar y las variables continuas con pruebas no paramétricas para muestras relacionadas. Se considerarán estadísticamente significativas las probabilidades inferiores al 5%. Todos los análisis se realizaron con el programa IBM SPSS versión 19.
Consideraciones éticas y declaración de los autores
El presente protocolo se ajusta y respeta los principios éticos para la investigación médica en seres humanos de la Declaración de Helsinki.
Resultados
Se incluyeron 13 pacientes con DEFP moderados y graves, el 77% (10) eran varones, con una mediana de edad de 12 años (RI 11-14). La mediana de seguimiento fue de 14 meses (RI 12-17 meses), ningún paciente se perdió en el seguimiento. En la Tabla 1, se detallan los datos demográficos preoperatorios y los hallazgos intraoperatorios. Once caderas presentaron DEFP graves y dos, moderados. El lado más afectado fue el izquierdo (61,5%, 8 casos). Solamente dos pacientes tenían un DEFP leve contralateral, que se fijó in situ con un tornillo canulado de 6,5 mm.
La mediana de la duración de los síntomas antes de la cirugía fue de 6 meses (RI 3-12 meses). En el preoperatorio, el 61,5% (8 casos) se presentó como estable y el 38,5% (5), como inestable, según la clasificación de "estabilidad clínica" de Loder. Los casos eran estables cuando los pacientes podían soportar el peso de su cuerpo sobre la cadera afectada, independientemente de si sufrían dolor leve o moderado durante la marcha, y eran inestables cuando les era imposible soportar el peso del cuerpo debido al intenso dolor, los pacientes fueron traídos en camilla a los centros médicos.
Durante la cirugía, siete fueron estables; dos, parcialmente inestables y cuatro, inestables. Esto evidenció una disociación clínico-mecánica en dos casos. El Caso 2 "clínicamente" estable fue "anatómicamente" inestable y el Caso 6 "clínicamente" inestable fue estable "anatómicamente" (Tabla 1).
Tabla 1. Datos demográficos preoperatorios y hallazgos intraoperatorios
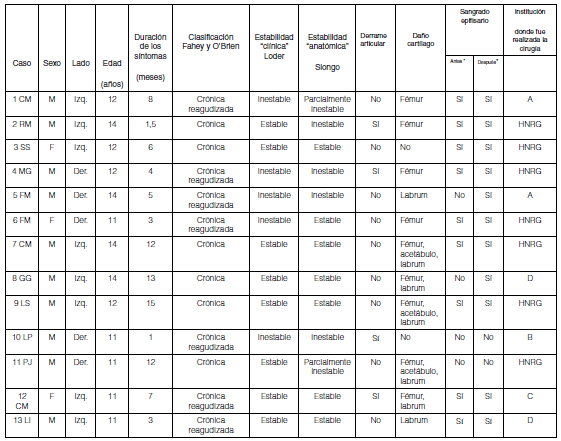
M = masculino, F = femenino, HNRG = Hospital de Niños "Ricardo Gutiérrez"; A, B, C y D = diferentes instituciones privadas. Todos los casos fueron operados por el mismo equipo de cirujanos ortopédicos pediátricos del Hospital de Niños "Ricardo Gutiérrez", Sector de Patología de Cadera. *De la realineación de la epífisis.
Según la clasificación de Fahey y O'Brien,33 seis fueron crónicos y siete crónicos reagudizados. Las caderas presentaron DEFP: AC (crónica reagudizada) 53,8% (6) y C (crónica) 46,2% (6).
Dos pacientes tenían un DEFP bilateral; uno tenía un DEFP bilateral al momento de la cirugía (Caso 9), la cadera izquierda presentó un deslizamiento grave y la derecha, uno leve que se fijó in situ. El Caso 3 también tuvo un DEFP leve en la cadera contralateral, pero se detectó durante el seguimiento y se lo fijó in situ.
El 69,2% de los pacientes sufría daño de alguna estructura intraarticular. Los hallazgos intraoperatorios por orden de frecuencia fueron: el 31% (4) de las caderas tenían daños en el cartílago articular epifisario; el 23% (3), lesiones conjuntas en el labrum, el cartílago articular acetabular y epifisario (Fig. 3A); el 15,3% (2), lesiones conjuntas del cartílago epifisario y del labrum; otro 15,3% (2), una lesión del labrum aislada y un 15,3% (2) no tenía lesiones intraarticulares. Es importante destacar que los tres pacientes con lesiones del labrum y de ambos cartílagos articulares fueron quienes sufrieron más tiempo los síntomas previos a la cirugía (Tabla 1). En cuatro caderas, se observó derrame, de las cuales una era "anatómicamente" estable (Caso 12) (Tabla 1). En nueve caderas, había sangrado epifisario antes de la realineación (69%) y, en diez, después de la realineación (76,9%). Dos de los cuatro casos sin sangrado antes de la realineación, sangraron luego (Casos 5 y 8) (Tabla 1). No se halló una asociación estadísticamente significativa entre duración de los síntomas y presencia de daño de cartílago (p = 0,3).
Al comparar el ángulo de deslizamiento de Southwick preoperatorio (75 grados, RI 67-85) y el posoperatorio (10 grados, RI 5-17), se observó una disminución estadísticamente significativa (p <0,001). En cuanto al ángulo alfa complementario preoperatorio (133 grados, RI 126- 146) y el posoperatorio (65 grados, RI 55-76), se halló una disminución estadísticamente significativa (p <0,001) (Fig. 1B y C).
Cuando se compararon el offset radio cabeza-cuello preoperatorio (-0,13; RI de -0,17 a -0,065) y el del posoperatorio (0,12; RI 0,035-0,235), se detectó un aumento estadísticamente significativo (p = 0,002). Con respecto al ángulo centro borde de Wiberg preoperatorio (49 grados, RI 46-55) y el del posoperatorio (55 grados, RI 45-60), se observó una tendencia al aumento, sin significancia estadística (p = 0,78) (Tabla 2).
Tabla 2. Mediciones radiológicas y clínicas, preoperatorias y posoperatorias

FRI = rotación interna en flexión, FRE = rotación externa en flexión, f = fija, ϖ = media.
Cuando se comparó la flexión preoperatoria (35 grados, RI 15-60) con la posoperatoria (95 grados, RI 70- 117), hubo un aumento estadísticamente significativo (p = 0,003). Se observó un aumento del ángulo de la rotación interna en flexión al comparar el preoperatorio (0 grados, RI 0-5) con el posoperatorio (15 grados, RI 7-25), p = 0,003; y de la rotación externa en flexión preoperatoria (10 grados, RI 5-17) y posoperatoria (30 grados, RI 25-37), p = 0,002. Antes de la cirugía, todas de las caderas tenían una rotación externa fija. Después de la operación, solo 2 casos continuaron con rotación externa fija (15,3%) (Tabla 2). Resultados funcionales, puntaje de D'Aubigne-Postel: la mediana fue de 11 puntos (RI 11-22), buena mejoría funcional posoperatoria. Seis casos tuvieron muy buena mejoría; seis casos, buena mejoría y un caso fue fracaso (Tabla 3). La mediana del puntaje de Harris fue de 88, bueno (RI 66-97); cinco caderas con puntaje excelente, tres caderas con puntaje bueno, cuatro caderas con puntaje regular y una cadera con puntaje pobre. El 61,5% obtuvo un estado funcional en su cadera entre excelente y bueno al final del seguimiento; el 30,7%, un estado funcional regular y un 7,6%, un estado funcional malo.
Entre las complicaciones tempranas, hubo dos casos de infección de herida quirúrgica (Casos 1 y 6) (15,3%), ambos se resolvieron con una limpieza quirúrgica y antibióticos endovenosos de 7 a 10 días. En los Casos 1 y 2 (15,3%), hubo migración de clavijas hacia la articulación, ambos fueron reoperados para retirar las clavijas y colocar un tornillo canulado de 6,5 mm, a los 30 y 45 días de la primera operación, respectivamente. Se utilizó el mismo abordaje lateral, pero sin luxar la cadera (Tabla 3). Como complicaciones tardías, se detectó una seudoartrosis entre la cabeza y el cuello que llevó a una deformidad en varo (Caso 3). Se resolvió a los 16 meses, con una osteotomía valguizante, injerto óseo y descenso de trocánter mayor. Hubo dos necrosis avasculares de la epífisis femoral (Casos 10 y 11) (15,3%), cuyas epífisis no sangraron durante la cirugía, antes de la realineación, ni después de ella (Tablas 1 y 3). El Caso 10 fue un DEFP crónico agudizado grave e inestable tanto "clínico" como "anatómico". El Caso 11 fue un DEFP crónico grave y estable tanto "clínico" como "anatómico". Se comenzaron a observar signos radiológicos de necrosis a los 5 meses (Caso 10) y al mes (Caso 11). En el Caso 10, fue necesario retirar el material de osteosíntesis y realizar una osteotomía intertrocantérica de realineación 18 meses más tarde. Hubo dos condrólisis (Casos 7 y 8), ambos presentaban daños en los cartílagos articulares tanto del acetábulo como de la epífisis femoral como hallazgo intraoperatorio (Tablas 1 y 3). El cuadro clínico y radiológico de condrólisis se instaló a los 4 y 7 meses, respectivamente. El Caso 8 requirió una liberación de partes blandas y artrólisis con una osteotomía intertrocantérica de realineación 16 meses después de la luxación controlada. Las mediciones clínicas y radiológicas, así como los puntajes funcionales en los pacientes con complicaciones tardías (Casos 3, 7, 8, 10 y 11) fueron tomados antes de cualquier reintervención, a fin de evitar sesgos en los resultados de la técnica de Dunn modificada.
El grado de artrosis medido con la escala radiológica de Tonnis al final del seguimiento fue cinco caderas Tonnis 0, cuatro caderas Tonnis 1, ninguna cadera Tonnis 2 y cuatro caderas Tonnis 3 (Tabla 3). El 38% (5) de los casos tuvo Tonnis 0; el 31% (4), Tonnis 1 y el 31% (4), Tonnis 3.
Tabla 3. Resultados funcionales, grados de artrosis y complicaciones

ϖ = media, NOA = necrosis ósea avascular de la epífisis femoral proximal.
Discusión
La evolución natural de un DEFP sin tratamiento conduce a la osteoartritis prematura,1-5 y la gravedad del deslizamiento influye.3,6-9 La hipótesis del daño mecánico temprano por el choque femoroacetabular entre la prominencia de la metáfisis femoral deformada, con el cartílago articular del acetábulo fue demostrada por varios trabajos. 6,8,37,39 Si bien existen diversas técnicas para reorientar la cabeza femoral y así, en teoría, retrasar la aparición de osteoartritis degenerativa, creemos que la corrección en el sitio de la deformidad es el mejor procedimiento para restablecer la anatomía del fémur proximal y así minimizar el riesgo mecánico. El conocimiento detallado de la anatomía vascular del cuello y la epífisis femoral nos hace pensar que los retos son, en su mayoría, técnicos y se pueden sortear mejorando la técnica quirúrgica.8,9,34,45,46 Las técnicas de reorientación cefálica clásicas10-19 se han asociado con una elevada tasa de complicaciones, la necrosis avascular oscila entre el 10% y el 100%.5,20-25 Cuanto más cerca del sitio de la deformidad se corrige, mayor es el porcentaje de necrosis reportada.10-19 La combinación de necrosis avascular y condrólisis llega hasta el 42%.5,10- 25,46-48 Aunque el número de pacientes en nuestro estudio fue limitado, los datos obtenidos apoyan los resultados de otras series de casos de pacientes tratados con esta técnica. 33,39 La tasa de complicaciones con este tratamiento en nuestras manos fue superior a las publicadas,33-36,38-40 entre las que destacamos el 15,3% de necrosis avascular y el 15,3% de condrólisis, pero aun así son más bajas o comparables con las presentadas con otros métodos en la literatura.5,10-25,46-48 El principal objetivo de este trabajo fue evaluar la mejoría de la anatomía del fémur proximal y la función de la cadera en pacientes con DEFP moderados y graves tratados con el procedimiento de Dunn modificado, a corto plazo, en nuestras manos. Al igual que con cualquier estudio de cohorte única, existen limitaciones importantes. Sin un verdadero estudio comparativo a largo plazo entre los diferentes tratamientos quirúrgicos, como la fijación in situ, las osteotomías de realineación intertrocantéricas o subtrocantéricas y la luxación controlada con procedimiento de Dunn modificado, es difícil extraer conclusiones contundentes. No obstante, sobre la base de los resultados publicados33-36,38-40 y de los nuestros (mejoría significativa del ángulo de deslizamiento, del ángulo alfa complementario y del offset radio, un puntaje de D'Aubigne-Postel promedio de 14,6, muy buena mejoría, y un puntaje de Harris promedio de 83,4 bueno), creemos razonable pensar que este método tiene, al menos, algunas ventajas teóricas respecto de los otros. Por otra parte, hemos aprovechado la oportunidad que nos brinda este enfoque abierto para identificar factores asociados con el daño del cartílago articular, como la duración de los síntomas previos y el grado de deslizamiento. También, encontramos una disociación clínico-anatómica respecto de la estabilidad en dos casos.
La ejecución segura de este procedimiento requiere una comprensión completa del sistema vascular de la cadera por parte del cirujano.
Conclusiones
Este procedimiento restaura la anatomía del fémur proximal y la funcionalidad de la cadera a corto plazo. Aunque no contamos con resultados a largo plazo, al menos en teoría, serán buenos. Este procedimiento es técnicamente difícil; sin embargo, vale la pena la curva de aprendizaje para una condición que podría tener consecuencias de por vida en una población joven y activa. Aun así, el riesgo de necrosis avascular y condrólisis persiste y las causas exactas de estas entidades siguen sin conocerse.
Agradecimientos
Ma. Lourdes Posadas-Martínez, asesoramiento estadístico.
1. Carney BT, Weinstein SL, Noble J. Long-term follow-up of slipped capital femoral epiphysis. J Bone Joint Surg Am 1991;73:667-74. [ Links ]
2. Engelhardt P. Juvenile Huftkopflosung und Koxarthrose, Stuttgart: EnkeVerlag; 1984. [ Links ]
3. Bellemans J, Fabry G, Molenaers G, Lammens J, Moens P. Slipped capital femoral epiphysis: a long-term follow-up, with special emphasis on the capacities for remodeling. J Pediatr Orthop Br 1996;5:151-7. [ Links ]
4. Jones JR, Paterson DC, Hillier TM, Foster BK. Remodeling after pinning for slipped capital femoral epiphysis. J Bone Joint Surg Br 1990;72:568-73. [ Links ]
5. Sucato DJ, Podeszwa DA. Surgical dislocation with open reduction and internal fixation for unstable slipped capital femoral epiphysis: early promising results. Annual Meeting of the Pediatric Orthopaedic Society of North America; Hollywood, FL. 2007. [ Links ]
6. Siegel DB, Kasser JR, Sponseller P, Gelberman RH. Slipped capital femoral epiphysis. A quantitative analysis of motion, gait, and femoral remodeling after in situ fixation. J Bone Joint Surg Am 1991;73:659-66. [ Links ]
7. Spencer S, Millis MB, Kim YJ. Early results of treatment of hip impingement syndrome in slipped capital femoral epiphysis and pistol grip deformity of the femoral head-neck junction using the surgical dislocation technique. J Pediatr Orthop 2006;26:281-5. [ Links ]
8. Sink EL, Zaltz I, Heare T, Dayton M. Acetabular cartilage and labral damage observed during surgical hip dislocation for stable slipped capital femoral epiphysis. J Pediatr Orthop 2010;30:26-30. [ Links ]
9. Leunig M, Huff TW, Ganz R. Femoroacetabular impingement: treatment of the acetabular side. Instr Course Lect 2009;58:223- 9. [ Links ]
10. Leunig M, Casillas MM, Hamlet M, Hersche O, Notzli H, SlongoT, et al. Slipped capital femoral epiphysis: early mechanical damage to the acetabular cartilage by a prominent femoral metaphysis. Acta Orthop Scand 2000;71:370-5. [ Links ]
11. Fish JB. Cuneiform osteotomy of the femoral neck in the treatment of slipped capital femoral epiphysis. J Bone Joint Surg Am 1984;66:1153-68. [ Links ]
12. Martin P. Slipped capital femoral epiphysis in the adolescent hip: a reconsideration of open reduction. J Bone Joint Surg Am 1948;30:9-19. [ Links ]
13. Gautier E, Ganz K, Krugel N, Gill T, Ganz R. Anatomy of the medial femoral circumflex artery and its surgical implications. J Bone Joint Surg Br 2000;82:679-83. [ Links ]
14. Pearl AJ, Woodward B, Kellyr P. Cuneiform osteotomy in the treatment of slipped capital femoral epiphysis. J Bone Joint Surg Am 1961;43:947-54. [ Links ]
15. Barmada R, Bruch RF, Gimbel JS, Ray RD. Base of the neck extracapsular osteotomy for correction of deformity in slipped capital femoral epiphysis. Clin Orthop Relat Res 1978;132:98-101. [ Links ]
16. Kramer WG, Craig WA, Noel S. Compensating osteotomy at the base of the femoral neck for slipped capital femoral epiphysis. J Bone Joint Surg Am 1976;58:796-800. [ Links ]
17. Sugioka Y. Transtrochanteric Rotational Osteotomy of the Femoral Head, St Louis, MO: CV Mosby; 1980. [ Links ]
18. Müller M. Die huftnahen Osteotomien, Stuttgart, Germany: ThiemeVerlag; 1971. [ Links ]
19. Southwick WO. Osteotomy through the lesser trochanter for slipped capital femoral epiphysis. J Bone Joint Surg Am 1967;49:807-35. [ Links ]
20. Dunn DM. The treatment of adolescent slipping of the upper femoral epiphysis. J Bone Joint Surg Br 1964;46:621-9. [ Links ]
21. Ballmer PM, Gilg M, Aebi B, Ganz R. Results following subcapital and Imhauser-Weber osteotomy in femur head epiphyseolysis [in German]. Z Orthop Ihre Grenzgeb 1990;128:63-6. [ Links ]
22. Gage JR, Sundberg AB, Nolan DR, Sletten RG, Winter RB. Complications after cuneiform osteotomy for moderately or severely slipped capital femoral epiphysis. J Bone Joint Surg Am 1978;60:157-65. [ Links ]
23. Lefort G, Cottalorda J, Bouche-Pillon MA, Lefebvre F, Daoud S. Open reduction by the Dunn technique in upper femoral epiphysiolysis. Report of 14 cases [in French]. Chir Pediatr 1990;31:229-34. [ Links ]
24. Martin T, Fayad F. Severe upper femoral epiphysiolysis. Invasive reduction by Dunn's technique: 11 cases [in French]. Rev Chir Orthop Reparatrice Appar Mot 1986;72:587-98. [ Links ]
25. Merle d'Aubigne R, Postel M. Functional results of hip arthroplasty with acrylic prosthesis. J Bone Joint Surg Am 1954;36:451- 75. [ Links ]
26. Loder RT, Richards BS, Shapiro PS, Reznick LR, Aronson DD. Acute slipped capital femoral epiphysis: the importance of physeal stability. J Bone Joint Surg Am 1993;75:1134-40. [ Links ]
27. Mullins MM, Sood M, Hashemi-Nejad A, Catterall A. The management of avascular necrosis after slipped capital femoral epiphysis. J Bone Joint Surg Br 2005;87:1669-74. [ Links ]
28. Rab GT. The geometry of slipped capital femoral epiphysis: implications for movement, impingement, and corrective osteotomy. J Pediatr Orthop 1999;19:419-24. [ Links ]
29. Goodman DA, Feighan JE, Smith AD, Latimer B, Buly RL, Cooperman DR. Subclinical slipped capital femoral epiphysis. Relationship to osteoarthrosis of the hip. J Bone Joint Surg Am 1997;79:1489-97. [ Links ]
30. Aronsson DD, Loder RT, Breur GJ, Weinstein SL. Slipped capital femoral epiphysis: current concepts. J Am Acad Orthop Surg 2006;14:666-79. [ Links ]
31. O'Brien ET, Fahey JJ. Remodeling of the femoral neck after in situ pinning for slipped capital femoral epiphysis. J Bone Joint Surg Am 1977;59:62-8. [ Links ]
32. Szypryt EP, Clement DA, Colton CL. Open reduction or epiphysiodesis for slipped upper femoral epiphysis. A comparison of Dunn's operation and the Heyman-Herndon procedure. J Bone Joint Surg Br 1987;69:737-42. [ Links ]
33. Ganz R, Gill TJ, Gautier E, Ganz K, Krugel N, Berlemann U. Surgical dislocation of the adult hip a technique with full access to the femoral head and acetabulum without the risk of avascular necrosis. J Bone Joint Surg Br 2001;83:1119-24. [ Links ]
34. Leunig M, Slongo T, Kleinschmidt M, Ganz R. Subcapital correction osteotomy in slipped capital femoral epiphysis by means of surgical hip dislocation. Oper Orthop Traumatol 2007;19:389-410. [ Links ]
35. Loder RT. Unstable slipped capital femoral epiphysis. J Pediatr Orthop 2001;21:694-9. [ Links ]
36. Diab M, Hresko MT, Millis MB. Intertrochanteric versus subcapital osteotomy in slipped capital femoral epiphysis. Clin Orthop Relat Res 2004;427:204-12. [ Links ]
37. Waldenström H. On necrosis of the joint cartilage by epiphyseolysis capitis femoris. Acta Chir Scand 1930;67:936-46. [ Links ]
38. Allena LA, Sucato DJ. Unstable slipped capital femoral epiphysis. Current Orthopaedic Practice 2009;20(2):175-79. [ Links ]
39. Slongo T, Kakaty D, Krause F, Ziebarth K. Treatment of slipped capital femoral epiphysis with a modified Dunn procedure. J Bone Joint Surg Am 2010;92:2898-908. [ Links ]
40. Sung Jin Shin, Hong-SeokKwak, Tae-Joon Cho, Moon Seok Park, Won Joon Yoo, Chin Youb Chung, et al. Application of Ganz surgical hip dislocation approach in pediatric hip diseases. Clin Orthop Surg 2009;1:132-137. [ Links ]
41. Ganz R, Huff T, Leunig M. Extended retinacular soft tissue flap for intraarticular surgery of the hip. Operative technique, indications and results of its application. Instr Course Lect 2009;58:241-55. [ Links ]
42. Ministerio de Salud. Guía Clínica Endoprótesis Total de Cadera en personas de 65 años y más con Artrosis de Cadera con Limitación Funcional Severa, Santiago: Minsal, 2005. [ Links ]
43. Navarro Collado MJ, Peiró Moreno S, Ruiz Jareño L, Payá Rubio A, Hervás Juan MT, López Matéu P. Validity of the Harris hip score in rehabilitation after hip arthroplasty. Rehabilitación (Madr) 2005;39(4):147-54. [ Links ]
44. Clohisy JC, Carlisle JC, Beaulé PE, Kim YJ, Trousdale RT, Sierra RJ, et al. A systematic approach to the plain radiographic evaluation of the young adult hip. J Bone Joint Surg Am 2008;90(Suppl 4):47-66. [ Links ]
45. Gautier E, Ganz K, Krügel N, Gill T, Ganz R. Anatomy of the medial femoral circumflex artery and its surgical implications. J Bone Joint Surg Br 2000;82(5):679-83. [ Links ]
46. Herrera-Soto JA, Duffy MF, Birnbaum MA, Vander Have KL. Increased intracapsular pressures after unstable slipped capital femoral epiphysis. J Pediatr Orthop 2008;28:723-8. [ Links ]
47. Ziebarth K, Zilkens C, Spencer S, Leunig M, Ganz R, Kim YJ. Capital realignment for moderate and severe SCFE using a modified Dunn procedure. Clin Orthop Relat Res 2009;467:704-16. [ Links ]
48. Parsch K, Weller S, Parsch D. Open reduction and smooth Kirschner wire fixation for unstable slipped capital femoral epiphysis. J Pediatr Orthop 2009;29:1-8. [ Links ]
Los autores declaran que tener conflicto de intereses y que el estudio no recibió financiamiento alguno.














