Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.81 no.4 Ciudad Autónoma de Buenos Aires dic. 2016
INVESTIGACIÓN CLÍNICA
Comparación entre la cirugía abierta y el método mínimamente invasivo para roturas agudas del tendón de Aquiles
Ignacio R. Arzac Ulla, Adrián De Silvestri, Gustavo Fiorentini
Servicio de Ortopedia y Traumatología, Hospital Churruca Visca, Ciudad Autónoma de Buenos Aires
Dr. Ignacio R. Arzac Ulla • ignacioarzac@hotmail.com
Conflicto de intereses: Los autores no declaran conflictos de intereses.
Recibido el 7-12-2015.
Aceptado luego de la evaluación el 12-5-2016
Resumen
Introducción: La reparación quirúrgica puede realizarse mediante cirugía abierta o por técnicas mínimamente invasivas. La técnica percutánea combina las ventajas del tratamiento quirúrgico abierto con el tratamiento ortopédico. El objetivo de este trabajo es comparar la técnica mínimamente invasiva de Dresden descrita por Amlang con la cirugía abierta convencional.
Materiales y Métodos: Entre marzo de 2010 y septiembre de 2013, 45 pacientes fueron operados, 15 casos con técnica abierta convencional y 15 casos con la técnica percutánea de Dresden. Se dividió a los pacientes en dos grupos según el método quirúrgico utilizado y, luego, se analizaron comparativamente los resultados. El criterio de elección del método quirúrgico fue al azar, siempre que se realizara dentro de los siete días de la rotura.
Resultados: Se mencionan los resultados comparativos del tiempo quirúrgico, el trofismo, la longitud de la cicatriz, la diferencia comparativa en el perímetro del gemelo. El puntaje de la AOFAS a los 5 meses fue 90 para el grupo A y 95 para el grupo B. Tiempo promedio de retorno a la actividad laboral: grupo A, 7 meses; grupo B, 3.53 meses. Media del retorno a la actividad deportiva: grupo A, 12.22 meses; grupo B, 6.53 meses.
Conclusiones: La reparación percutánea de Dresden es una buena opción para las roturas del tendón de Aquiles; la evolución clínico-funcional es buena y se minimizan los riesgos de otra rotura y lesiones del nervio sural.
Palabras clave: Rotura del tendón de Aquiles; Reparación abierta; Reparación percutánea; Comparación.
Nivel de Evidencia: III
Abstract
Comparison between open surgery and the minimally invasive method for acute Achilles tendon ruptures
Introduction: Surgical repair can be performed by open or minimally invasive surgery techniques. The percutaneous technique combines the advantages of the open treatment with orthopedic surgery. The aim of this study is to compare minimally invasive Dresden technique described by Amlang with conventional open surgery.
Methods: Between March 2010 and September 2013, 45 patients were surgically treated using conventional open surgery (15 cases) or percutaneous Dresden technique (15 cases). Patients were divided into two groups according to the surgical method used and then the results were comparatively analyzed. Surgical method was selected at random, provided that it was performed within 7 days after rupture.
Results: Comparative results of surgical time, muscle trophism, length of scar, and comparative difference in the twin perimeter calf are reported. AOFAS score at 5 months: 90 in group A and 95 in group B. Average time to return to work: group A, 7 months; group B, 3.53 months. Mean time to return to sport activity: group A, 12.22 months; group B, 6.53 months.
Conclusions: Dresden technique is a good option for Achilles tendon ruptures; with good clinical and functional outcome minimizing the risk of rupture and sural nerve injury.
Key words: Achilles tendon rupture; Open repair; Percutaneous repair; Comparison.
Level of Evidence: III
Introducción
La rotura del tendón de Aquiles es una patología frecuente. 1-4 Predomina en el sexo masculino, en la tercera y cuarta décadas de la vida y la mayoría se produce durante la actividad deportiva.2,5 Los factores de riesgos para la rotura primaria son el sexo masculino, edad >40 años, el uso de corticoides y fluoroquinolonas, y la rotura previa del tendón de Aquiles contralateral.6,7 El diagnóstico es básicamente clínico. A través de la palpación, se evidencia una brecha en la zona del tendón lesionado y el test de Thompson es positivo. En caso de dudas diagnósticas, se puede recurrir a la ecografía o la resonancia magnética nuclear.6,8-10 El tratamiento ideal en la rotura aguda del tendón de Aquiles sigue siendo un tema controvertido.1,6,11-18 Sin embargo, en la literatura actual, existen más reportes sobre el tratamiento quirúrgico.19-25 Este último puede realizarse mediante cirugía abierta o por técnicas mínimamente invasivas. 2,6,12 La reparación percutánea combina las ventajas del tratamiento quirúrgico abierto con el tratamiento ortopédico. Las bases fisiológicas de este procedimiento consisten en preservar el hematoma dentro del paratendón con todos sus mediadores inflamatorios y factores de crecimiento.13 Sin embargo, las críticas hacia este tipo de cirugía son las lesiones del nervio sural y las tasas de nueva rotura que, según la bibliografía, oscilan entre el 6% y el 34%.2,12,13,18,26,27
El objetivo de este trabajo es comparar la técnica mínimamente invasiva de Dresden descrita por Amlang y cols.,28 con la cirugía abierta convencional. Demostrar que, con el primer método quirúrgico, las tasas de consolidación son mejores, el riesgo de complicaciones posoperatorias es bajo, y el tiempo quirúrgico y la recuperación funcional y la inserción del paciente a su actividad habitual son más rápidos.
Materiales y Métodos
Estudio de cohorte prospectivo comparativo entre dos métodos quirúrgicos descritos para tratar las roturas agudas del tendón de Aquiles. Entre marzo de 2010 y septiembre de 2013, 45 pacientes con rotura aguda del tendón de Aquiles fueron operados, a 30 de ellos se les realizó un seguimiento, por lo que fueron incluidos en el estudio. Todos presentaron un mecanismo de producción de baja energía y fueron sometidos a cirugía. Quince pacientes fueron excluidos por falta de seguimiento. Los pacientes fueron divididos en dos grupos según el método quirúrgico utilizado y luego los resultados fueron analizados comparativamente. El criterio de elección del método quirúrgico fue al azar, siempre que este se hubiera efectuado dentro de los siete días de la rotura.
- Grupo A: 15 pacientes fueron sometidos a cirugía abierta convencional por abordaje posteromedial de tobillo, la técnica de sutura utilizada fue la descrita por Kessler. El protocolo posoperatorio incluyó: bota corta de yeso en equino (4 semanas), bota corta de yeso en posición neutra (3 semanas) y bota walker (3 semanas); luego, se le permitió al paciente comenzar con fisioterapia y ejercicios de movilidad en flexión plantar y dorsiflexión a 90°. La carga de peso permitida fue del 50% en la semana 9 y del 100% en la semana 10, siempre protegida con bota walker.
- Grupo B: 15 pacientes fueron tratados mediante cirugía mínimamente invasiva de Dresden, descrita por Amlang y cols.28 El protocolo posoperatorio incluyó: bota corta de yeso en equino (3 semanas), bota walker en posición neutra (2 semanas) y bota walker (2 semanas); luego se le permitió al paciente comenzar con fisioterapia y ejercicios de movilidad en flexión plantar y dorsiflexión a 90°. La carga de peso permitida fue del 50% en la semana 6 y del 100% en la semana 7, siempre protegida con bota walker.
Los criterios de inclusión fueron: 1) roturas agudas del tendón de Aquiles, 2) roturas cerradas y completas del tendón, 3) roturas ubicadas entre 2 y 8 cm distales del tendón de Aquiles, 4) pacientes >18 años y <55 años, 5) seguimiento mínimo de 18 meses, 6) tratamiento quirúrgico de las roturas mediante cirugía abierta convencional o mínimamente invasiva de Dresden. Los criterios de exclusión fueron: 1) roturas tratadas después de los 10 días de la lesión, 2) roturas de Aquiles con exposición del tendón, 3) roturas en la unión miotendinosa, 4) rotura en la inserción del calcáneo, 5) falta de seguimiento, 6) terapia local o sistémica que pudiera haber debilitado el tendón (por ejemplo, infiltración local con anestésico o corticoides en la región del tendón de Aquiles, tratamiento inmunosupresor en pacientes trasplantados o con enfermedades autoinmunes), 7) nuevas roturas o cirugías previas del tendón de Aquiles. Para objetivar la reparación del tendón, a los cuatro meses de la cirugía, se solicitó una resonancia magnética. La evaluación clínico-funcional se realizó mediante los puntajes de la AOFAS (American Orthopedic Foot & Ankle Score) y ARPS (Achilles rupture performance score). La escala AOFAS asigna 50 puntos a la función, 40 puntos al dolor y 10 puntos a la alineación. Un puntaje perfecto de 100 puntos indica que el paciente no tiene dolor, que presenta un rango completo de movimiento en el tobillo y el retropié, sin inestabilidad, con una buena alineación, puede caminar más de 6 cuadras (600 m) en cualquier superficie, sin cojera, sin limitación de las actividades diarias o recreativas, y sin necesidad de ayudas técnicas para deambular.
La escala ARPS asigna puntos teniendo en cuenta el dolor, la rigidez, la debilidad del gemelo, la restricción en el calzado, el rango de movilidad comparativo entre tobillos, el resultado subjetivo y la fuerza muscular isocinética. El máximo puntaje posible es 100, hasta 90 puntos refleja un resultado excelente; entre 75 y 89, buenos resultados; entre 60 y 74, resultados regulares y <60, malos resultados. Se evaluaron los siguientes parámetros en ambos grupos:
1. Días transcurridos entre la lesión y la cirugía
2. Tiempo de cirugía
3. Rango de movilidad de tobillo
4. Escala analógica visual
5. Trofismo muscular
6. Escalas de la AOFAS y ARPS
7. Longitud de la cicatriz
8. Tiempo desde la cirugía para reanudar el trabajo y el deporte
9. Apariencia estética de la cicatriz, según la evaluación del paciente, como excelente, buena, regular, o mala
10. Complicaciones
Resultados
Descripción de los grupos
- Grupo A: 15 hombres, con una edad promedio de 42.66 años (rango de 36 a 53). Trece tenían compromiso del tendón de Aquiles derecho y 2, del izquierdo. El mecanismo de la lesión fue por la práctica de un deporte (7 casos), por subir y bajar escaleras (7 casos) y por caída de propia altura (un caso) (Figura 1). Todos fueron tratados mediante cirugía abierta convencional por abordaje posteromedial distal del tendón de Aquiles. Se utilizaron suturas Ethibond 2 para la técnica de Kessler modificada y Vicryl 2.0 para las suturas finas independientes. Se asoció la técnica de Lynn en cuatro pacientes con plantar delgado. Solo un paciente presentó una dehiscencia de la herida.
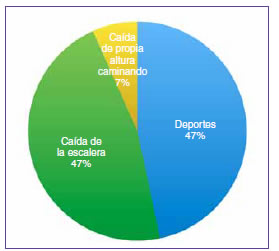
Figura 1. Mecanismo de lesión del tendón de Aquiles en pacientes tratados con el método abierto convencional.
- Grupo B: 15 pacientes: 13 hombres y dos mujeres, con una edad promedio de 40.66 años (rango de 31 a 49). Diez tenían compromiso del tendón de Aquiles derecho y cinco, del izquierdo. El mecanismo de la lesión fue por actividad física (7 casos), por caída de propia altura secundaria a la caminata (3 casos), por caída de la escalera (3 casos) y por trauma directo (2 casos) (Figura 2). Todos fueron tratados mediante reparación percutánea del tendón de Aquiles con la técnica de Dresden descrita por Amlang y cols.28 Se utilizaron suturas Ethibond 2.
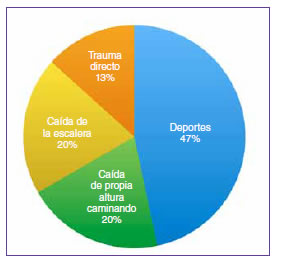
Figura 2. Mecanismo de lesión del tendón de Aquiles en pacientes tratados con el método percutáneo de Dresden.
Comparación entre ambos grupos (Tabla 1)
Tabla 1. Comparación de los grupos
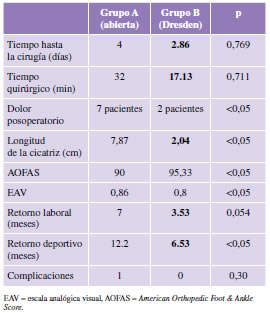
1. Tiempo transcurrido desde el momento de la lesión hasta la cirugía: 4 días (rango de 1 a 9) para el grupo A y 2.86 días (rango de 1 a 7) para el grupo B (p = 0,769).
2. Tiempo quirúrgico: 32 min (rango de 20 a 42) en el grupo A y 17.13 min (rango de 13 a 20) en el grupo B (p = 0,711).
3. Dolor posoperatorio: el 46,66% de los pacientes operados en forma convencional y el 13,33% de aquellos tratados con la técnica de Dresden presentaron dolor en el posoperatorio.
4. Trofismo muscular: grupo A, 15 eutróficos; grupo B, 14 eutróficos y uno hipotrófico. Diferencia del perímetro del gemelo comparativo con el sano tomado a 15 cm distales a la rodilla: grupo A, 1,62 cm (rango de 0 a 6); grupo B, 1,07 cm (rango de 0 a 2,5).
5. Sensibilidad de la piel: grupo A, 13 normal y dos con hipostesia en la región de la herida; grupo B, 11 normal y cuatro con hipostesia en la región de la herida.
6. Tamaño y longitud de la cicatriz: grupo A, 7,87 cm en promedio (rango de 6 a 11,4); grupo B, 2,04 cm (rango de 1 a 3) (p <0,05).
7. Sensibilidad de la cicatriz: ningún paciente tuvo una cicatriz dolorosa.
8. Escala analógica visual: grupo A, 0,86 (rango de 0 a 3); grupo B, 0,8 (rango de 0 a 2) (p <0,05).
9. Escala AOFAS a los 5 meses: grupo A, 90 (rango de 85 a 95); grupo B, 95,33 (rango de 90 a 100) (p <0,05).
10. Escala ARPS a los 5 meses: grupo A, 92,66 (rango de 80 a 100); grupo B, 98 (rango de 90 a 100).
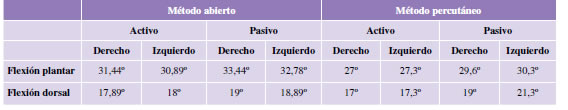
11. Rango de movilidad
- Flexión plantar comparativa con la pierna sana no operada: grupo A, flexión plantar activa: 31,44º derecho, 30,89º izquierdo; flexión plantar pasiva: 33,44º derecho 32,78º izquierdo; grupo B: flexión plantar activa: 27º derecho, 27,3º izquierdo; flexión plantar pasiva: 29,6º derecho y 30,3 izquierdo (Tabla 2).
- Flexión dorsal comparativa con la pierna sana no operada: grupo A: flexión dorsal activa: 17,89º derecho, 18º izquierdo; flexión dorsal pasiva: 19º derecho, 18,89º izquierdo; grupo B: flexión dorsal activa: 17º derecho, 17,3º izquierdo; flexión dorsal pasiva: 19º derecho y 21,3º izquierdo (Tabla 2).
12. Retorno a la actividad laboral: grupo A, 7 meses en promedio (rango de 4 a 24); grupo B, 3.53 meses en promedio (rango de 3 a 5) (p = 0,054).
13. Retorno a la actividad deportiva: grupo A, 12.2 meses en promedio (rango de 6 a 24); grupo B, 6.53 meses en promedio (rango de 6 a 7) (p <0,05). Ninguno de los pacientes evaluados era deportista profesional. 14. Complicaciones: grupo A, un paciente con dehiscencia de la herida. No se observaron complicaciones en el grupo B.
Tabla 2. Rango de movilidad del pie
Discusión
La rotura del tendón de Aquiles es una lesión frecuente que, por lo general, se asocia a la actividad deportiva.3,16,29 El "weekend warrior"se define como una persona de mediana edad que realiza esfuerzos atléticos y deportivos de manera ocasional y que, según se demostró, presenta un mayor riesgo de lesionarse el tendón de Aquiles.30 No existe un acuerdo universal y la bibliografía no es clara sobre el tratamiento ideal para la rotura aguda del tendón de Aquiles.11,12,16,27,31 Khan y cols.32 compararon el tratamiento incruento y quirúrgico en las roturas agudas del tendón de Aquiles y concluyeron en que los pacientes operados tenían menor tasa de una re-rotura. Sin embargo, el tratamiento quirúrgico se asoció con una tasa significativamente mayor de complicaciones, como dehiscencia de la herida, infección y daño neurovascular.3,14 El empleo de las técnicas percutáneas y mínimamente invasivas es cada vez más frecuente.33 Las tasas de reroturas y atrapamiento del nervio sural, publicadas en la bibliografía internacional, son variables (Figura 3).2,12,34,35 Algunos autores mencionan que las tasas de re-roturas en tendones de Aquiles operados con técnicas percutáneas son superiores que en quienes se utilizaron técnicas abiertas convencionales.12-35
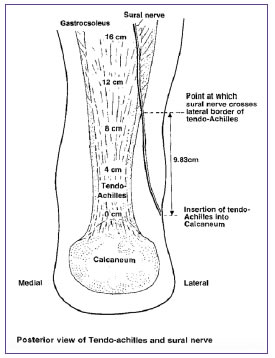
Figura 3. Vista posterior del tendón de Aquiles y el nervio sural. (Reproducida con autorización de Webb J, Moorjani N, Radford M. Anatomy of the sural nerve and its relation to the Achilles tendon. Foot Ankle Int 2000;21(6):475-7.)
En una serie de 52 pacientes, Chanrkant y cols.34 hallaron que el 7,6% tuvo lesiones del nervio sural sin reroturas. Amlang y cols.28 informaron que, en su serie, no hubo lesiones del nervio sural ni re-roturas del tendón de Aquiles. Maes y Copin36 comunicaron un 10% de reroturas con técnicas percutáneas. En nuestra serie de 30 pacientes, en los que se comparó la cirugía abierta convencional frente a la percutánea, no observamos lesiones del nervio sural ni re-roturas. En un estudio cadavérico publicado por Hockenbury y cols.,27 la localización de la compresión del nervio sural fue 2,5 cm proximal a la tenorrafia de Aquiles. Se debe tener en cuenta que el nervio sural transcurre a 10-20 cm proximal de la punta del maléolo lateral, la variabilidad en la posición del nervio aumenta la probabilidad de lesionarlo utilizando técnicas percutáneas.37
Otro punto evaluado en nuestro estudio fue el tamaño de la cicatriz, su longitud fue notablemente menor en los operados con técnica percutánea (2,04 cm) que en los tratados con técnica convencional (7,87 cm). Esta es una diferencia relevante, si se considera que una incisión más pequeña es más aceptable para los pacientes y disminuye el riesgo de complicaciones de la herida. En un estudio prospectivo de 66 pacientes que comparó técnicas de reparación abiertas y percutáneas, Lim y cols.18 informaron una tasa más alta de complicaciones de la herida en el grupo de cirugía abierta. Con esta última técnica, tuvieron siete infecciones de la herida (21%) y dos casos de adherencias (6%) en comparación con sólo tres casos de arruga o retracción de la herida (9%) en el grupo de reparación percutánea. En nuestra serie, un paciente tratado con técnica abierta presentó dehiscencia de la herida y no hubo ningún caso de este tipo en el grupo tratado por método percutáneo. Los factores de riesgo de infección posquirúrgica en la tenorrafia del tendón de Aquiles incluyen edad >60 años, tabaquismo, tratamiento con corticoides, diabetes y retraso en el tratamiento >7 días.38 Pajala y cols.39 mostraron que el 56% de los pacientes que desarrollaron infecciones profundas tenía tres o más de estos factores de riesgo. En nuestro estudio, dos pacientes del grupo con cirugía abierta convencional sufrieron una infección superficial, que fue tratada con antibióticos por vía oral. Ningún paciente tratado por técnica percutánea tuvo una infección superficial o profunda.
Con respecto al rango de movilidad del tobillo, nuestro estudio no mostró diferencias significativas entre ambas técnicas quirúrgicas al igual que lo publicado por Henríquez y cols.2 en su estudio comparativo entre cirugía percutánea y abierta para la rotura del tendón de Aquiles. Aktas y Kocaoglu40 evaluaron las técnicas abierta y percutánea en la reparación del tendón de Aquiles y observaron resultados similares en el puntaje AOFAS. En nuestra serie, si bien el puntaje promedio no tuvo diferencias significativas, tanto el puntaje AOFAS como el ARPS mostraron mejores valores en la determinación final con la técnica percutánea. Muchos estudios demostraron los beneficios de la movilidad y la carga de peso precoz después de una tenorrafia del tendón de Aquiles.41,42 En nuestro protocolo posoperatorio, se retrasó, por precaución, la carga y la movilidad de los pacientes tratados con técnica percutánea, a diferencia de lo publicado por Amlang y cols.28
Ceccarelli y cols.,16 en su serie comparativa de 24 pacientes, no encontraron diferencias significativas con respecto al retorno laboral (en promedio a las 12 semanas para ambos grupos). En nuestro estudio, observamos que los pacientes intervenidos mediante técnica percutánea regresaban a sus actividades laborales 3.47 meses antes que los tratados por técnica convencional, este es un resultado similar al publicado por Henríquez y cols.2
Conclusiones
Generales
1. La reparación quirúrgica de la rotura del tendón de Aquiles por vía abierta o percutánea generó una buena evolución clínico-funcional.
2. En este estudio, se observó un menor número de complicaciones comparado con la reparación abierta convencional.
3. No se evidenciaron re-roturas ni lesiones del nervio sural con ninguna técnica quirúrgica.
Particulares comparativo
1. Con la reparación percutánea, los puntajes AOFAS y ARPS fueron mejores.
2. La reparación abierta demandó un mayor tiempo quirúrgico y produjo una cicatriz más larga.
3. Los pacientes intervenidos por vía percutánea reanudaron sus actividades laborales y deportivas en menos tiempo.
1. Grieco P, Frumberg D, Weinberg M, Pivec R, Naziri Q, Uribe J. Achilles tendon rupture repair: a biomechanical evaluation of varying the number of loops in a physiological model. Foot Ankle Int 2015;36(4):444-9. [ Links ]
2. Henriquez H, Muñoz R, Carcuro G, Bastias C. Is percutaneous repair better than open repair in acute Achilles tendon rupture? Clin Orthop Relat Res 2012;470:998-1003. [ Links ]
3. Hrnack S, Crates J, Barber A. Primary Achilles tendon repair with mini-dorsolateral incision technique and accelerated rehabilitation. Foot Ankle Int 2012;33:848-51. [ Links ]
4. Vosseller T, Ellis S, Levine D, Kennedy J, Elliott A, Deland J, et al. Achilles tendon rupture in women. Foot Ankle Int 2013; 34:49-53. [ Links ]
5. Suchak A, Bostick G, Reid D, Blitz S, Jomha N. The incidence of Achilles tendon ruptures in Edmonton, Canada. Foot Ankle Int 2005;26:932-6. [ Links ]
6. Soroceanu A, Sidhwa A, Aarabi S, Kaufman A, Glazebrook M. Surgical versus nonsurgical treatment of acute Achilles tendon rupture. A meta-analysis of randomized trials. J Bone Joint Surg Am 2012;94:2136-43. [ Links ]
7. Groetelaers R, Janssen L, Van der Velden J, Wieland A, Amendt A, Geelen P, et al. Functional treatment or cast immobilization after minimally invasive repair of an acute Achilles tendon rupture: prospective, randomized trial. Foot Ankle Int 2014;35(8): 771-8. [ Links ]
8. Duerden J, Keeling J. Disorders of the Achilles tendon. Curr Orthop Prac 2008;19(3):253-9. [ Links ]
9. Nyyssonen T, Luthje P, Kroger H. The increasing incidence and difference in sex distribution of Achilles tendon rupture in Finland in 1987-1999. Scand J Surg 2008;97(3):272-5. [ Links ]
10. Cary DV. How to diagnose and manage an acute Achilles tendon rupture. JAAPA 2009;22(8):39-43. [ Links ]
11. SuchakA, Bostick G, Beaupre L, Durand D, Jomha N. The influence of early weight-bearing compared with non-weight-bearing after surgical repair of the Achilles tendon. J Bone Joint Surg Am 2008;90(9):1876-83. [ Links ]
12. Cretnik A, Kosanovic M, Smrkolj V. Percutaneous versus open repair of the ruptured Achilles tendon. A comparative study. Am J Sports Med 2005;33(9):1369-79. [ Links ]
13. Keller A, Wagner E, Ortiz C, Mocoçain P, Figueroa M. Técnica quirúrgica. Sutura percutánea del tendón de Aquiles en rotura aguda espontánea. Revista Flamecipp 2009;2(1):47-51. [ Links ]
14. Yañez Arauz J, Del Vecchio J, Raimondi N. Rotura aguda del tendón de Aquiles. Comparación biomecánica de tres técnicas de sutura con polietileno trenzado combinado en modelos cadavéricos. Rev Asoc Argent Ortop Traumatol 2008;73:68-75. [ Links ]
15. Davies M, Solan M. Minimal incision techniques for acute Achilles repair. Foot Ankle Clin North Am 2009;14:685-97. [ Links ]
16. Ceccarelli F, Berti L, Giuriati L, Romagnoli M, Giannini S. Percutaneous and minimally invasive techniques of Achilles tendon repair. Clin Orthop Relat Res 2007;458:188-93. [ Links ]
17. Ortiz C, Wagner E, Mocoçain P, Labarca G, Keller A, Del Buono A, et al. Biomechanical comparison of four methods of repair of the Achilles tendon. J Bone Joint Surg Br 2012;94:663-7. [ Links ]
18. Lim J, Dalal R, Waseem M. Percutaneous vs. open repair of the ruptured Achilles tendon. Foot Ankle Int 2001;22(7):559-68. [ Links ]
19. Assal M, Jung M, Stern R, Rippstein P, Delmi M, Hoffmeyer P. Limited open repair of Achilles tendon ruptures: a technique with a new instrument and findings of a prospective multicenter study. J Bone Joint Surg Am 2002;84:161-70. [ Links ]
20. Jacobs D, Martens M, Van Audekercke R, Mulier JC, Mulier F. Comparison of conservative and operative treatment of Achilles tendon rupture. Am J Sports Med 1978;6:107-11. [ Links ]
21. Kocher MS, Bishop J, Marshall R, Briggs KK, Hawkins RJ. Operative versus nonoperative management of acute Achilles tendon rupture: expected-value decision analysis. Am J Sports Med 2002;30:783-90. [ Links ]
22. Passler HH. The percutaneous Achilles tendon suture. Sportorthop Sporttraumatol 1998;14:93-5 [en alemán]. [ Links ]
23. Rowley DI, Scotland TR. Rupture of the Achilles tendon treated by a simple operative procedure. Injury 1982;14:252-4. [ Links ]
24. Webb JM, Bannister GC. Percutaneous repair of the ruptured tendo Achillis. J Bone Joint Surg Br 1999;81:877-80. [ Links ]
25. Wong J, Barrass V, Maffulli N. Quantitative review of operative and nonoperative management of Achilles tendon ruptures. Am J Sports Med 2002;30:565-75. [ Links ]
26. Klein W, Lang DM, Saleh M. The use of the Ma-Griffith technique for percutaneous repair of fresh ruptured tendo Achillis. Chir Organi Mov 1991;76:223-8. [ Links ]
27. Hockenbury RT, Johns JC. A biomechanical in vitro comparison of open versus percutaneous repair of tendon Achilles. Foot Ankle Int 1990;11:67-72. [ Links ]
28. Amlang MH, Christiani P, Heinz B, Zwipp H. The percutaneous suture of the Achilles tendon with the Dresden instrument. Oper Orthop Traumatol 2006;18(4):287-99. [ Links ]
29. Moller A, Astrom M, Westlin NE. Increasing incidence of Achilles tendon rupture. Acta Orthop Scand 1996;67:479-81. [ Links ]
30. Raikin S, Garras D, Krapchev P. Achilles tendon injuries in a United States population. Foot Ankle Int 2013;34:475-80. [ Links ]
31. Bradley JP, Tibone JE. Percutaneous and open surgical repairs of Achilles tendon ruptures: a comparative study. Am J Sports Med 1990;18:188-95. [ Links ]
32. Khan RJ, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute Achilles tendon ruptures. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am 2005;87(10):2202-10. [ Links ]
33. Guillo S, Del Buono A, Dias M, Denaro V, Maffulli N. Percutaneous repair of acute ruptures of the tendo Achillis. Surgeon 2012 [publicación en línea] [ Links ]
34. Patel VC, Lozano-Calderon S, McWilliam J. Immediate weight bearing after modified percutaneous Achilles tendon repair. Foot Ankle Int 2012;33(12):1093-7. [ Links ]
35. Khan RJ, Carey Smith RL. Surgical interventions for treating Achilles tendon rupture. Cochrane Database Syst Rev 9:CD003674, 2010. [ Links ]
36. Maes R, Copin G. Is percutaneous repair of the Achilles tendon a safe technique? A study of 124 cases. Acta Orthop Belg 2006;72:179-83. [ Links ]
37. Webb J, Moorjani N, Radford M. Anatomy of the sural nerve and its relation to the Achilles tendon. Foot Ankle Int 2000; 21(6):475-77. [ Links ]
38. Wilkins R, Bisson L. Operative versus nonoperative management of acute Achilles tendon ruptures. A quantitative systematic review of randomized controlled trials. Am J Sports Med 2012;40:2154-60. [ Links ]
39. Pajala A, Kangas J, Ohtonen P, Leppilahti J. Rerupture and deep infection following treatment of total Achilles tendon rupture. J Bone Joint Surg Am 2002;84(11):2016-21. [ Links ]
40. Aktas S, Kocaoglu B. Open versus minimal invasive repair with the Achillon device. Foot Ankle Int 2009;30(5):391-7. [ Links ]
41. Suchak AA, Bostick GP, Beaupre LA, Durand DC, Jomha C. The influence of early weight-bearing compared with non-weightbearing after surgical repair of the Achilles tendon. J Bone Joint Surg Am 2008;90(9):1876-83. [ Links ]
42. Troop RL, Losse GM, Lane JG, Robertson DB, Hastings PS, Howard MD. Early motion after repair of Achilles tendon ruptures. Foot Ankle Int 1995;16(11):705-9. [ Links ]














