Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.81 no.4 Ciudad Autónoma de Buenos Aires Dec. 2016
INVESTIGACIÓN CLÍNICA
Tratamiento de las fracturas periprotésicas de cadera de tipos B2 y B3 con tallos no cementados de fijación distal
Sebastián Pereira,* Bartolomé Allende,** Fernando M. Bidolegui,* Gabriel I. Vindver*
*Servicio de Ortopedia y Traumatología, Hospital Sirio-Libanés, Ciudad Autónoma de Buenos Aires
**Servicio de Ortopedia y Traumatología, Sanatorio Allende, Córdoba
Dr. Sebastián Pereira • sebopereira@hotmail.com
Conflicto de intereses: Uno de los autores tiene un contrato de consultoría con Zimmer Biomet.
Recibido el 3-2-2016.
Aceptado luego de la evaluación el 6-7-2016
Resumen
Introducción: La fractura periprotésica es la tercera causa más frecuente de revisión de cadera por detrás del aflojamiento aséptico y la infección. Aquellas que se presentan asociadas a un tallo flojo (B2) o a un déficit de capital óseo (B3) deben ser tratadas con la revisión femoral.
Materiales y Métodos: Se estudiaron retrospectivamente 38 pacientes con fracturas periprotésicas de fémur de tipos B2 y B3 tratadas con tallos no cementados de fijación distal sin injerto óseo ni placas de osteosíntesis. El tiempo de seguimiento promedio fue de 2.5 años (rango 1.5-10).
Resultados: El puntaje promedio en el Harris Hip Score fue 69 (rango 57-91). En todos los casos, se logró la consolidación ósea. La supervivencia libre de revisión fue del 94,8%. Las complicaciones fueron: un (2,6%) hundimiento del tallo >5 mm, una (2,6%) luxación, dos (5,2%) infecciones y un (2,6%) hematoma de la herida.
Conclusión: La técnica de revisión con tallos no cementados de fijación distal sin el aporte de injerto óseo ha demostrado ser un método eficaz para tratar las fracturas periprotésicas de cadera de tipos B2 y B3.
Palabras clave: Fractura periprotésica; Revisión femoral; Tallo no cementado.
Nivel de Evidencia: IV
Abstract
Treatment of type B2 and B3 periprosthetic hip fractures with distal fixation cementless stem
Introduction: Periprosthetic hip fracture is the third most common cause of hip revision, behind aseptic loosening and infection. Fractures presenting in combination with a loose stem (B2) or poor bone stock (B3) should be revised.
Methods: We retrospectively evaluated 38 patients with type B2 and B3 periprosthetic hip fractures that had been treated with distal fixation cementless stem without bone graft or a plate. Follow-up averaged 2.5 years (range 1.5-10).
Results: The mean postoperative Harris Hip Score was 69 points (range 57-91). Fracture consolidation was achieved in all patients. Implant survival at last follow-up was 94.8%. Complications were: one (2.6%) stem subsidence, one (2.6%) dislocation, two (5.2%) infections and one (2.6%) hematoma.
Conclusion: Hip revision in the set of type B2 and B3 periprosthetic fracture with distal fixation cementless stem without bone graft is an effective technique.
Key words: Periprosthetic fracture; Femoral revision; Cementless stem.
Level of Evidence: IV
Introducción
El número de artroplastias de cadera continúa en ascenso y con él la cantidad de revisiones. Según el Registro Sueco, la fractura periprotésica ocupa el tercer lugar como causa más frecuente de revisión de cadera por detrás del aflojamiento aséptico y la infección.1 El manejo de estas fracturas es complejo y generalmente se asocia con altos índices de morbilidad2 y mortalidad.3 La clasificación de Vancouver de fracturas periprotésicas de fémur, desarrollada por Duncan y Masri, en 1995, es la más aceptada por su utilidad al momento de la decisión terapéutica.4 Según esta clasificación, el cirujano tiene diferentes opciones de tratamiento de acuerdo con la ubicación de la fractura, la estabilidad del implante y el capital óseo remanente. El consenso general establece que la mayoría de las fracturas asociadas a un implante fijo (tipo B1) deben ser tratadas con reducción abierta o cerrada y fijación interna.5,6 Aquellas asociadas a un tallo flojo (tipo B2), en cambio, deben ser tratadas con la revisión del tallo.7-10 Por último, las fracturas asociadas a un tallo flojo y a un escaso capital óseo remanente (tipo B3) históricamente han sido tratadas con prótesis de resección de fémur proximal11,12 o aloprótesis.13 Más recientemente, los tallos no cementados de fijación distal también han logrado buenos resultados en este grupo de fracturas.14-16
En este estudio, comunicamos nuestra experiencia en el tratamiento de las fracturas femorales periprotésicas de tipos B2 y B3 con tallos no cementados largos fijados en la porción diafisaria distal a la fractura y la síntesis de los fragmentos proximales, fracturados u osteotomizados, con lazadas de alambre o cables alrededor de la porción proximal de la prótesis, sin agregado de tablas de aloinjerto ni placas de osteosíntesis.
Materiales y Métodos
Entre 2000 y 2014, se trató a 38 pacientes con fracturas periprotésicas de tipos B2 y B3 de la clasificación de Vancouver. El promedio de edad era de 73.7 años (rango de 55 a 91). Dieciocho (47%) eran mujeres y veinte (53%), hombres. El tiempo promedio desde la cirugía primaria hasta la fractura periprotésica fue de 7 años (rango de 0.5 a 20). La artroplastia primaria fue cementada en 20 (53%) casos; híbrida en 10 (26%), no cementada en 6 (16%) y a dos pacientes (5%) se les efectuó una artroplastia parcial cementada. Respecto al tipo de fractura periprotésica, 26 (68,5%) casos fueron clasificados como de tipo B2; 10 (26%), de tipo B3 y dos (5,5%) fueron seudoartrosis de fracturas previamente tratadas como B1 en otros Centros. Todos los pacientes fueron evaluados en el preoperatorio con radiografías de frente de ambas caderas, y de frente y de perfil del fémur afectado. Los valores de la eritrosedimentación y la proteína C reactiva se usaron para descartar una infección. En todos los casos, los tallos empleados fueron no cementados de fijación distal: 24 (63%) cónicos modulares, 10 (26%) cilíndricos no modulares, dos (5,5%) cilíndricos modulares y dos (5,5%) cónicos no modulares. En 21 casos (55%), se realizó la revisión del componente acetabular. En 12 (57%) de ellos, se usó un cotilo no cementado, en dos (9%), se efectuó el cambio del inserto y, en seis (29%), debido a la rotura del mecanismo de captura o la falta de disponibilidad del inserto original se empleó la técnica del cementado de un inserto en el componente metálico acetabular osteointegrado.17 En un caso (5%), se utilizó un anillo acetabular de Kerboul (Tabla).
Tabla. Datos y características de los pacientes

Los pacientes fueron evaluados clínica y radiológicamente con una frecuencia mensual hasta los primeros 4 meses, luego a los 6 meses y al año. Posteriormente el seguimiento fue anual. La consolidación ósea fue definida como la presencia de un puente óseo a través del trazo de fractura o de la osteotomía en tres de cuatro corticales.7 El hundimiento del tallo fue medido desde el hombro de la prótesis hasta la parte más medial del trocánter menor, según describieron Melchau y cols.18 Cuando el trocánter menor no estaba presente o no era visible, se utilizó una lazada de alambre como referencia. Definimos aflojamiento cuando el hundimiento del tallo fue >5 mm.15 La evaluación clínica se llevó a cabo con el Harris Hip Score.19
Técnica quirúrgica
Se administraron 2 g de cefazolina como profilaxis antibiótica y 15 mg/kg de ácido tranexámico durante la inducción anestésica y una segunda dosis a las 3 horas. Todos los pacientes fueron operados en decúbito lateral a través de un abordaje posterolateral. Para lograr la luxación de la cadera debido a la discontinuidad entre el fragmento proximal y el fémur distal, se usó un gancho de hueso debajo del cuello de la prótesis o un davier. Se realizó la osteotomía del fragmento proximal propagando el trazo de fractura hacia proximal en el plano sagital y, en el caso de una fractura transversa, se efectuó la osteotomía trocantérica extendida según la técnica de Paprosky. 20 De esta manera, se facilita la extracción del tallo y del cemento si lo hubiese, como así también la exposición del cotilo. El componente acetabular fue revisado en este momento cuando fue necesario. Luego ignorando el fragmento proximal, se accede al canal distal y se inicia su preparación con las correspondientes fresas hasta conseguir la estabilidad deseada. Si es necesario, se recurre a la asistencia radioscópica para asegurarse de que exista un adecuado contacto cortical. En los casos de tallos no modulares, durante el fresado y la introducción del implante, se utilizaron las referencias anatómicas disponibles para establecer la longitud y la anteversión adecuadas. Con los tallos modulares, se recurrió a las pruebas con las distintas opciones metafisarias hasta conseguir la longitud y la estabilidad óptimas. Una vez implantado el tallo definitivo se procede a la reducción y estabilización del fragmento proximal alrededor del tallo con dos o tres lazadas de alambre. Cuando estaba disponible, se utilizó el hueso del fresado del acetábulo o del canal femoral como injerto sobre las líneas de fractura. En ningún caso, se empleó injerto estructural ni placas de osteosíntesis. El protocolo posoperatorio consistió en marcha con carga parcial con dos muletas durante 6-8 semanas y, luego, carga progresiva según tolerancia.
Resultados
Todos los pacientes fueron evaluados clínica y radiológicamente, en promedio, durante 2.5 años (rango de 1.5 a 10). El puntaje promedio alcanzado en el Harris Hip Score fue de 69 (rango de 57 a 91). Se logró la consolidación ósea en todos casos. Un tallo (2,6%) presentó un hundimiento >5 mm; sin embargo, el paciente rechazó la cirugía de revisión debido a que no percibía limitación en su marcha por el acortamiento ni síntomas de inestabilidad. Otro paciente (2,6%) sufrió dos episodios de luxación a los tres meses de la cirugía, que fueron resueltos, por tratarse de un tallo modular, solo con la revisión del componente femoral metafisario, con buena evolución hasta el último seguimiento. Se produjeron dos (5,2%) infecciones: una aguda tratada favorablemente con una limpieza quirúrgica, antibióticos y retención del implante; y otra crónica que requirió una revisión en dos tiempos. Un paciente (2,6%) presentó un hematoma de la herida con debito persistente, se efectuó drenaje y limpieza quirúrgica con buena evolución. Dos pacientes (5,2%) tuvieron una trombosis venosa profunda. De esta manera, la supervivencia libre de revisión de los tallos es del 94,8% a los 2.5 años, en nuestra serie. Sin embargo, cabe mencionar que, de haberse revisado el paciente que presentó una subsidencia >5 mm, la supervivencia libre de revisión sería del 92,2% (Figuras 1-6).

Figura 1. Caso 17. Mujer de 79 años, con antecedente de reemplazo total de cadera híbrido de tres años de evolución por fractura medial de cadera. Caída de propia altura. Fractura periprotésica de tipo B2, ASA 3.

Figura 2. Caso 17. Paciente sometida a una revisión protésica femoral con un tallo cónico modular y síntesis del fragmento proximal con lazadas de alambre. Control posoperatorio inmediato.

Figura 3. Caso 17. Co ntrol a los 11 meses de la cirugía. Tallo estable luego de un hundimiento <5 mm. Consolidación de la fractura. Harris Hip Score 82.

Figura 4. Caso 25. Hombre de 58 años con una fractura periprotésica de fémur de tipo B2, por un accidente en moto. Antecedente de reemplazo total de cadera seis meses atrás.

Figura 5. Caso 25. Revisión femoral con un tallo cónico modular. Posoperatorio inmediato.
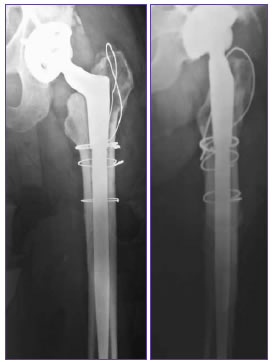
Figura 6. Caso 25. A los dos años de la cirugía. Consolidación de la fractura. Harris Hip Score 91.
Discusión
Los objetivos del tratamiento de las fracturas periprotésicas de fémur son la consolidación de la fractura en una posición lo más cercana a la anatómica y conseguir una prótesis estable que permita una movilización precoz y el retorno a un nivel de actividad similar al momento previo a la fractura.14 La clasificación de Vancouver ha demostrado ser útil para establecer la conducta terapéutica. Sin embargo, la incorrecta interpretación radiológica puede poner en riesgo el resultado del tratamiento al clasificar una fractura de tipo B2 como una de tipo B1. Lindahl y cols.8 analizaron los resultados de 1049 fracturas periprotésicas y encontraron un 59% de fallas en el grupo de fracturas de tipo B1 tratadas con osteosíntesis contra un 12% en el grupo con fracturas de tipo B2 tratadas con la revisión del implante. Los autores concluyen en que el alto índice de falla en el grupo de pacientes con las fracturas teóricamente sobre un tallo estable se debe a la incorrecta interpretación de una fractura de tipo B2 como una de tipo B1, por lo que sugieren que la revisión del tallo debiera ser lo indicado cuando existe duda acerca de su estabilidad.
El consenso general establece la revisión del implante en los casos de fracturas asociadas a un tallo flojo de tipos B2 y B3.7-10,14,15,21-23 Sin embargo, se han reportado diferentes técnicas tanto con implantes no cementados como con implantes cementados asociados o no a injerto óseo. El objetivo es la revisión femoral con un tallo que sobrepase, como mínimo en dos diámetros de la diáfisis, la fractura y la síntesis del fragmento proximal. Varios autores han señalado que la interposición del cemento en el trazo de fractura es responsable de los altos índices de aflojamiento precoz y la falta de consolidación de la fractura asociada a la técnica con tallos cementados. En 1996, Beal y cols.24 reportaron una serie de 102 fracturas periprotésicas y un 62% de complicaciones con los tallos cementados, que incluyen el aflojamiento precoz, la falta de consolidación, la luxación y la infección. Debido a los malos resultados asociados a los tallos cementados, en los últimos años, la tendencia ha virado hacia el uso de tallos no cementados de fijación distal. La principal ventaja de los tallos no cementados es la posibilidad de conseguir estabilidad en el fragmento distal independientemente de cualquier tipo de defecto óseo proximal. El éxito de una fijación a largo plazo con los tallos cilíndricos de superficie porosa extensa depende de conseguir un íntimo contacto entre el tallo cilíndrico y el hueso diafisario de 4 a 6 cm.25 En 2001, MacDonald y cols. presentaron una serie de 14 fracturas de tipo B2 tratadas con tallos cilíndricos de superficie porosa. Todas consolidaron. Un tallo presentó una fijación fibrosa estable, pero no debió ser revisado.10 Springer y cols., en 2003, comunicaron una serie de siete casos de fracturas de tipo B1, 76 de tipo B2 y 35 de tipo B3. Los implantes utilizados fueron: tallos cementados largos en 42 caderas, tallos no cementados de superficie porosa extensa en 30 caderas, tallos de superficie porosa proximal en 28, aloprótesis en 14 y prótesis tumoral en 4 casos. Las principales complicaciones fueron el aflojamiento y la falta de consolidación. Los mejores resultados se obtuvieron con los tallos no cementados de superficie porosa extensa.9
La otra alternativa de fijación distal no cementada inicialmente popularizada en Europa, es la de los tallos cónicos. Estos, debido a su diseño cónico y con estrías, permiten lograr una fijación en un mínimo de 4 cm de diáfisis femoral.26 En 2003, Berry y cols. reportaron una serie de ocho pacientes con fracturas de tipo B3 tratados con tallos no cementados cónicos estriados modulares. Todas las fracturas consolidaron y ningún tallo debió ser revisado al final del seguimiento.16 En 2005, Mulay y cols. publicaron una serie de 24 fracturas periprotésicas de tipos B2 y B3 tratadas con tallos cónicos sin injerto óseo. Dos pacientes fueron perdidos en el seguimiento. La consolidación ósea ocurrió en 20 de 22 casos. La subsidencia del tallo fue de 5 mm en promedio hasta los 6 meses. Cinco pacientes tuvieron episodios de luxación, dos de los cuales requirieron una revisión. Se registró, además, una infección.14 En 2012, Neumann y cols. reportaron una serie de 55 fracturas periprotésicas (35 de tipo B2 y 20 de tipo B3) tratadas con un tallo cónico modular sin injerto óseo. Se logró la consolidación ósea en todos los pacientes, dos (4%) casos presentaron un subsidencia del tallo >5 mm y requirieron una revisión femoral.15 Debido a los excelentes resultados logrados con los tallos no cementados de fijación distal, aun en los casos con severos defectos óseos, en la actualidad, para muchos cirujanos representan la primera alternativa en las fracturas de tipos B2 y B3, y se reservan las aloprótesis o las prótesis de reemplazo del fémur proximal solo para los casos más extremos.14-16,23,26 Como ventaja adicional, algunos autores han señalado una recuperación del capital óseo proximal en las revisiones de cadera con tallos cónicos estriados.14,16,18 Aunque no hemos realizado una evaluación sistemática de la densidad ósea durante el seguimiento, con los tallos cónicos estriados no hemos notado una marcada pérdida del capital óseo proximal, sí con los tallos cilíndricos poroso extensos.
Si bien nuestro trabajo es sobre una serie uniforme de pacientes con fracturas periprotésicas de fémur de tipos B2 y B3, todas tratadas con implantes no cementados de fijación distal, sin el uso de injerto óseo, ni placas de osteosíntesis, reconocemos ciertas limitaciones. En primer lugar, se trata de una serie retrospectiva sin grupo control, con un seguimiento promedio a corto plazo de 2.5 años. En segundo lugar, la utilización del tipo de tallo ha evolucionado a lo largo de la serie. Inicialmente el tallo cónico estriado modular quedaba reservado para los casos que, por la fractura o por el déficit de capital óseo, no tenían como mínimo 4 cm de diáfisis distal adecuada para lograr una fijación estable con un implante cilíndrico de superficie porosa extensa. En el último período de la serie, hemos extendido la indicación del tallo cónico modular a todos los pacientes con fracturas periprotésicas de tipos B2 y B3, lo que coincide con nuestra conducta en las revisiones en general, encontramos espacialmente útil la modularidad en estos complejos escenarios.
Conclusiones
La correcta interpretación radiográfica, sobre todo respecto de la estabilidad del implante, es fundamental para disminuir las posibilidades de falla terapéutica. Ante la duda creemos que debe procederse a la revisión femoral. La técnica de revisión con tallos no cementados de fijación distal asociada a la síntesis del fragmento proximal con lazadas de alambre o cable, sin el aporte de injerto óseo ni placas de osteosíntesis ha demostrado ser un método eficaz para tratar las fracturas periprotésicas de cadera de tipos B2 y B3.
1. Malchau H, Herberts P, Eisler T. The Swedish total hip replacement register. J Bone Joint Surg Am 2002;84(Suppl. 2):2-20. [ Links ]
2. Johansson JE, McBroom R, Barrington TW, Hunter GA. Fracture of the ipsilateral femur in patients with total hip replacement. J Bone Joint Surg Am 1981;63:1435-42. [ Links ]
3. Bhattacharyya T, Chang D, Meigs JB, Estok DM, Malchau H. Mortality after periprosthetic fracture of the femur. J Bone Joint Surg Am 2007;89:2658-62. [ Links ]
4. Duncan CP, Masri BA. Fractures of the femur after hip replacement. Instr Course Lect 1995;44:293-304. [ Links ]
5. Haddad FS, Marston RA, Muirhead- Allwood SK. The Dall-Miles cable and plate system for periprosthetic femoral fractures. Injury 1997;28:445-7. [ Links ]
6. Haddad FS, Duncan CP, Berry DJ, Lewallen DG, Gross AE, Chandler HP. Periprosthetic femoral fractures around well-fixed implants: Use of cortical onlay allografts with or without a plate. J Bone Joint Surg Am 2002;84:945-50. [ Links ]
7. Park MS, Lim YJ, Chung WC, Ham DH, Lee SH. Management of periprosthetic femur fractures treated with distal fixation using a modular femoral stem using a anterolateral approach. J Arthroplasty 2009;8:1270-6. [ Links ]
8. Linhal H, Garellick G, Regner H, Herberts P, Malchau H. Three hundred and twenty-one periprosthetic femoral fracture. J Bone Joint Surg Am 2006;88:1215-22. [ Links ]
9. Springer BD, Berry D, Lewallen DG. Treatment of periprosthetic femoral fractures following total hip arthroplasty with femoral component revision. J Bone Joint Surg Am 2003;85:2156-62. [ Links ]
10. Macdonald SJ, Paprosky WG, Jablonsky WS, Ware HE. Periprosthetic femoral fracture treated with a long-stem cementless component. J Arthroplasty 2001;16:379-83. [ Links ]
11. Malkani AL, Settecerri JJ, Sim FH. Long-term results of proximal femoral replacemet for non-neoplastic disorders. J Bone Joint Surg Br 1995;77:351-6. [ Links ]
12. Malkani AL, Paiso JM, Sim FH. Proximal femoral replacement with megaprosthesis. Instr Course Lect 2000;49:141-6. [ Links ]
13. Maury AC, Pressman A, Cayen B, Zalzal P, Backstein D, Gross A. Proximal femoral allograft treatment of Vancouver type-B3 periprosthetic femoral fractures after total hip arthroplasty. J Bone Joint Surg Am 2006;88(5):953-8. [ Links ]
14. Mulay S, Hassn T, Birtwistle S, Power R. Management of type B2 and B3 femoral periprosthetic fractures by a tapered, fluted and distally fixed stem. J Arthroplasty 2005;20(6):751-5. [ Links ]
15. Neumann D, Thaler C, Dorn U. Management of Vancouver B2 and B3 femoral periprosthetic fractures using a modular cementless stem without allografting. Int Orthop 2012;36:1045-50. [ Links ]
16. Berry DJ. Treatment of Vancouver B3 periprosthetic femur fractures with a fluted tapered stem. Clin Orthop Relat Res 2003; 417:224-31. [ Links ]
17. Bidolegui FM, Pereira S, Lugones A, Pereira H, Vindver G. Revisión acetabular con conservación del componente metálico osteointegrado y cementado de un componente de polietileno. Reporte de una serie de 40 casos. Rev Asoc Argent Ortop Traumatol 2013;78:190-8. [ Links ]
18. Malchau H1, Kärrholm J, Wang YX, Herberts P. Accuracy of migration analysis in hip arthroplasty. Digitized and conventional radiography, compared to radiostereometry in 51 patients. Acta Orthop Scand 1995t;66(5):418-24. [ Links ]
19. Harris WH. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. J Bone Joint Surg Am 1969;51:737-45. [ Links ]
20. Younger TI, Bradford MS, Magnus RE, Paprosky W. Extended proximal femoral osteotomy. A new technique for femoral revision arthroplasty. J Arthroplasty 1995;10:329-38. [ Links ]
21. Garabano G, Pesciallo CA, Nazur G, Arroquy D, del Sel H. Tratamiento de las fracturas periprotésicas de fémur Vancouver B2 y B3. Rev Asoc Argent Ortop Traumatol 2012;77:252-9. [ Links ]
22. Gómez HA. Fracturas periprotésicas de la cadera. Rev Asoc Argent Ortop Traumatol 2011;76:184-193. [ Links ]
23. Olivetto R, Roitman G. Fracturas femorales periprotésicas. Rev Asoc Argent Ortop Traumatol 2007;72:123-9. [ Links ]
24. Beals RK, Tower SS. Periprosthetic fractures of the femur: an analysis of 93 fractures. Clin Orthop 1996;327:238-44. [ Links ]
25. Corey R, Clive D, Bassam M, Garbuz D. Femoral revision hip arthroplasty. A comparison of two stem designs. Clin Orthop Relat Res 2010;468:491-6. [ Links ]
26. Cross MB, Paprosky WG. Managing femoral bone loss in revision total hip replacement: fluted tapered modular stems. J Bone Joint Surg Am 2013;95:95-7. [ Links ]














