Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.81 no.4 Ciudad Autónoma de Buenos Aires Dec. 2016
INVESTIGACIÓN CLÍNICA
Inestabilidad posterolateral crónica de codo.
Reconstrucción ligamentaria
Gerardo L. Gallucci, Ignacio Rellán, Jorge G. Boretto, Verónica A. Alfie, Agustín Donndorff, Pablo De Carli
Servicio de Ortopedia y Traumatología, Hospital Italiano de Buenos Aires, Ciudad Autónoma de Buenos Aires
Dr. Gerardo L. Gallucci • gerardo.gallucci@hospitalitaliano.org.ar
Conflicto de intereses: Los autores no declaran conflictos de intereses.
Recibido el 17-1-2016.
Aceptado luego de la evaluación el 29-2-2016
Resumen
Introducción: El objetivo de este trabajo es evaluar los resultados de una serie de pacientes con inestabilidad posterolateral crónica de codo, tratados con reconstrucción del ligamento colateral cubital con injerto tendinoso.
Materiales y Métodos: Se presentan 10 pacientes, con una edad promedio de 47 años. El tiempo entre la luxación y la cirugía fue de 16 meses. El pivot shift test bajo anestesia fue positivo en todos los casos. Bajo control radioscópico, siete pacientes tenían un estadio 1 de Horii; dos, estadio 3 y uno tenía un estadio 2. En la mayoría de los casos, se utilizó el tendón del palmar menor. El seguimiento promedio fue de 21 meses.
Resultados: La flexo-extensión fue de 126-3º. El dolor fue 0 en reposo y 1 en actividad, según la escala analógica visual. El puntaje DASH promedio fue 12 y el de la Clínica Mayo de 95. Ningún paciente reportó sensación de inestabilidad. El pivot shift test con el paciente despierto fue negativo en todos los casos.
Conclusiones: La reconstrucción del ligamento lateral del codo con injerto tendinoso en pacientes con inestabilidad posterolateral crónica es eficaz para lograr la estabilidad articular. Los mejores resultados se observaron en pacientes con estadios 1 y 2 de inestabilidad. No hubo casos de inestabilidad residual.
Palabras clave: Inestabilidad de codo; Inestabilidad posterolateral; Trauma de codo; Luxación; Reconstrucción.
Nivel de Evidencia: IV
Abstract
Chronic posterolateral elbow instability. Ligament reconstruction
Introduction: The objective of this paper is to evaluate the results of a series of patients with posterolateral elbow instability treated with reconstruction of the ulnar collateral ligament using tendon graft.
Methods: We reported 10 patients with a mean age of 47 years. Time from posterolateral dislocation to surgery was 16 months. The pivot shift test under anesthesia was positive in all patients. Seven patients had stage 1 instability according to Horii, one patient with stage 2 and two patients with stage 3 under fluoroscopy. Palmaris minor was the most common tendon used for reconstruction. Follow-up was 21 months.
Results: Flexo-extension was 126-3º. Pain according to visual analogue scale was 0 at rest and 1 in activity. DASH score was 12 and Mayo Clinic score was 95. Sensation of instability was not reported by any patient. The pivot shift test in an awake patient was always negative.
Conclusions: Ulnar collateral ligament reconstruction with tendon graft in patients with posterolateral elbow instability is useful to restore joint stability. Best results were observed in patients with stage 1 or 2 instability according to Horii. Residual instability was not observed.
Key words: Elbow instability; Posterolateral instability; Elbow trauma; Dislocation; Reconstruction.
Level of Evidence: IV
Introducción
La inestabilidad posterolateral de codo (IPLC) fue descrita, por primera vez, en 1991, por O’Driscoll y cols.1 Esta lesión es causada por una caída con el codo en extensión en la cual el antebrazo rota externamente sobre el húmero generando un mecanismo de lesión de partes blandas a nivel del codo, que progresa, de manera circular, desde lateral hasta medial. Según Horii, se puede dividir en tres estadios, de acuerdo con el tipo de estructuras involucradas (Figura 1).2 En el estadio 1, se produce una rotura del ligamento colateral cubital del complejo lateral (LCCL) con una subluxación posterolateral de la cúpula radial (Figura 2). Si la fuerza lesional progresa, se produce la rotura de la cápsula anterior y posterior del codo; la articulación cúbito-humeral se subluxa y la coronoides queda trabada en la tróclea humeral (estadio 2) (Figura 3). A medida que la lesión avanza, ocurre la luxación posterior completa de dicha articulación. Este estadio se puede subdividir, según la indemnidad (estadio 3A) o la lesión (estadio 3B) del ligamento medial del codo (Figura 4).

Figura 1. A. Círculo de Horii con progresión de la lesión, de manera circular, desde lateral hasta medial. B. Estadios de inestabilidad.
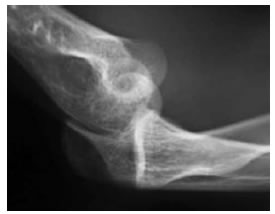
Figura 2. Grado 1 de inestabilidad posterolateral.
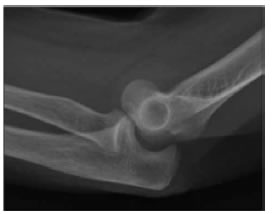
Figura 3. Grado 2 de inestabilidad posterolateral.
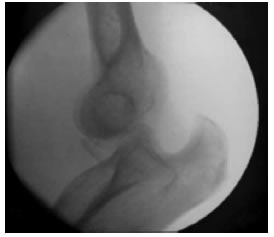
Figura 4. Grado 3 de inestabilidad posterolateral.
En su publicación original, O’Driscoll y cols. identificaron la lesión del LCCL como la principal causa de inestabilidad.1 Para lograr un buen resultado funcional es esencial identificar correctamente la lesión del LCCL y del resto de los estabilizadores del codo.3-5 Existe un amplio consenso en que el tratamiento de la lesión aguda es conservador y que se reserva la cirugía para aquellos casos en los que la lesión ligamentaria no cicatriza o lo hace de manera deficiente conformando así una inestabilidad crónica. La reparación primaria en pacientes con inestabilidad crónica generalmente no es posible, por lo que la indicación es la reconstrucción ligamentaria.
A pesar de que numerosas publicaciones han colaborado en identificar la biomecánica de esta lesión, son escasos los estudios que reportan los resultados quirúrgicos del tratamiento de la IPLC crónica.6,7 Los pacientes con inestabilidad crónica suelen presentarse con dolor, sensación de inestabilidad, bloqueos que habitualmente se desarrollan con el codo en extensión y el antebrazo en supinación. El pivot shift test es útil en el diagnóstico de la lesión.1 Se realiza con el paciente en decúbito dorsal colocando el hombro en antepulsión de 90° por encima de la cabeza y el codo en 90° de flexión. El profesional se ubica por detrás del paciente y, en esta posición, se aplica una fuerza que combina supinación, valgo y compresión axial. Llevando el codo a la extensión se evidencia la subluxación rotatoria cúbito-humeral. Al flexionar el codo la subluxación se reduce (Figura 5). En la práctica clínica, esta prueba es difícil de reproducir y, por lo general, el paciente sólo refiere aprehensión; bajo anestesia, suele ser positiva.
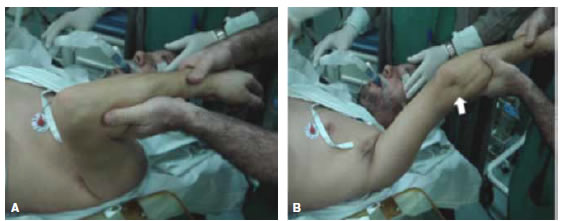
Figura 5. Pivot shift test. A. Desde la flexión con el codo reducido, se lleva a la extensión mediante la aplicación de valgo, supinación y compresión axial. B. Nótese la depresión que se presenta al subluxarse el codo (flecha).
Se ha recomendado la reconstrucción ligamentaria en los casos crónicos para restaurar la estabilidad. 1,3,5 Se han descrito múltiples técnicas quirúrgicas para reconstruir este tipo de inestabilidades utilizando tendones autólogos, de banco de tejidos o con fascia de tríceps, con resultados satisfactorios en la mayoría de los casos.6,8 El objetivo de este trabajo es evaluar los resultados de una serie consecutiva de pacientes con IPLC crónica tratados con reconstrucción del LCCL de codo mediante el uso de un injerto tendinoso.
Materiales y Métodos
Entre 2010 y 2015, 12 pacientes con diagnóstico IPLC crónica fueron operados en nuestra institución. Los criterios de inclusión fueron: pacientes tratados con reconstrucción ligamentaria con injerto tendinoso autólogo o de banco de tejidos, sin ningún procedimiento quirúrgico asociado en el momento de la reconstrucción y con un seguimiento superior a un año. Se incluyeron 10 pacientes. Dos fueron excluidos: uno por haberse asociado al procedimiento una reconstrucción ligamentaria radiocubital inferior y el otro por tener un seguimiento inferior a un año. Cinco pacientes eran mujeres y cinco, hombres, con una edad promedio al momento de la cirugía de 47 años (rango de 23 a 78). El tiempo promedio desde la luxación hasta la cirugía fue de 16 meses (rango de 2 a 38). En cuatro casos estaba afectado el miembro dominante. En todos los pacientes, la inestabilidad se desencadenó después de una luxación posterior radiológicamente documentada. En siete de ellos, la luxación fue simple, tratada con inmovilización por dos semanas (3 casos), con cabestrillo (3 casos) y con yeso por una semana (un caso); un paciente presentó inestabilidad posterior a una luxofractura de codo tratada con reemplazo de cúpula radial tres meses antes y, en dos pacientes, la lesión inicial fue una tríada terrible de codo tratada de manera no quirúrgica. Dos pacientes presentaban episodios de inestabilidad recurrente en el momento de la consulta, mientras que ocho referían sensación de inestabilidad o síntomas de bloqueo en el codo.
La evaluación objetiva se realizó midiendo la movilidad con goniómetro. Se efectuó el pivot shift test con el paciente despierto y luego anestesiado en la cirugía. La evaluación subjetiva se llevó a cabo midiendo el dolor en reposo y en actividad, según la escala analógica visual de 0 a 10, el puntaje de la Clínica Mayo y el puntaje DASH (Disabilities of the Arm, Shoulder and Hand). Todos los pacientes fueron evaluados con radiografías de frente y perfil del codo afectado y resonancia magnética nuclear (excepto el paciente 3) que mostraron la rotura del ligamento lateral. La intervención fue practicada siempre por un mismo cirujano. La movilidad previa era de 135º de flexión (rango de 120º a 140º) y 7º de extensión (rango de 0º a 25º) con un arco total de movilidad de 128º (rango de 105º a 140º). El dolor promedio en el momento de la consulta fue de 1 en reposo (rango de 0 a 2) y de 4 en actividad (rango de 3 a 6). El puntaje DASH promedio fue de 27 (rango de 11 a 67) y el de la Clínica Mayo, de 72 (rango de 55 a 90) (Tabla 1).
Tabla 1. Características de los pacientes
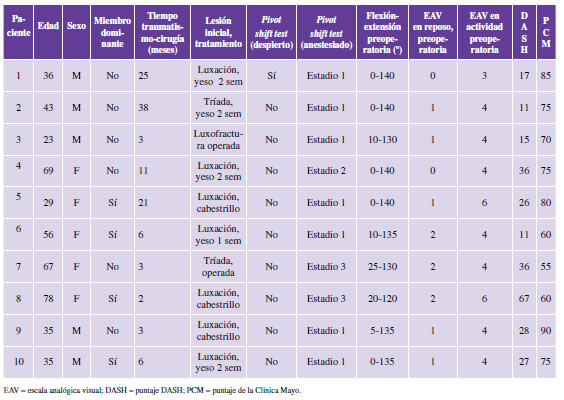
El pivot shift test con el paciente despierto fue positivo en sólo un caso, el resto manifestó aprehensión sin subluxación. Esta prueba bajo anestesia fue positiva en todos los casos. Bajo control radioscópico, siete pacientes tenían un estadio 1 de Horii; uno, estadio 2 y dos, estadio 3. Los injertos tendinosos utilizados fueron: hemitendón de palmar mayor (un caso), injerto cadavérico de semitendinoso (un caso) e injerto de palmar menor autólogo (8 casos).
Técnica quirúrgica
Se coloca al paciente en decúbito dorsal y el brazo apoyado sobre una mesa quirúrgica, se administra anestesia regional y neurolepto-analgesia. Se realiza un abordaje lateral de Kocher de aproximadamente 8 cm entre el ancóneo y el cubital posterior. Este último se moviliza hacia anterior y se eleva conjuntamente con el tendón del extensor común de los dedos, mientras que el ancóneo se moviliza hacia posterior, dejando expuesto el complejo ligamentario lateral del codo. Habitualmente el ligamento colateral cubital se encuentra desinsertado del epicóndilo o elongado con una cápsula articular lesionada o también elongada. Luego se preparan los sitios de inserción del tendón. Se identifica a nivel del cúbito el tubérculo de la cresta del supinador y se realiza un orificio de 4,5 mm de diámetro. Después se efectúa un segundo orificio ubicado 2 cm proximal al primero en proximidad de la inserción del ligamento anular, respetando un puente óseo entre ambos. Con la ayuda de un pasatendón curvo se comunican los dos orificios teniendo especial cuidado de no fracturar el puente de cortical entre ambos. El orificio del húmero se realiza 2 mm anterior y distal al epicóndilo (Figura 6).
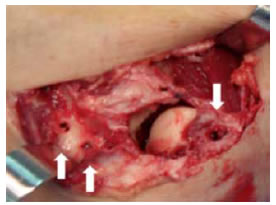
Figura 6. Orificios a nivel del epicóndilo y en la cresta del supinador del cúbito.
Se toma el injerto de palmar menor mediante pequeñas incisiones de 1 cm en la cara anterior del antebrazo. Se pasa el tendón por los orificios y se lo sutura con hilo no reabsorbible en 30° de extensión y pronación máxima, tratando de imitar el punto isométrico del ligamento colateral cubital (Figura 7). En ese mismo momento, se puede efectuar la plicatura de la cápsula anterolateral si existe una grosera laxitud. Finalizado el procedimiento se inmoviliza al paciente con un yeso braquiopalmar a 90° de flexión y en pronación máxima durante seis semanas. Una vez retirado, el paciente comienza con ejercicios de movilización activa y pasiva. Los ejercicios de elongación se inician a las ocho semanas y se permite el retorno a la actividad deportiva, en forma libre, a los seis meses.

Figura 7. A. Radiografía que muestra la ubicación de los orificios. B. Imagen quirúrgica con el tendón del palmar menor.
La evaluación posoperatoria objetiva y subjetiva se realizó con los mismos parámetros y puntajes que en el preoperatorio. El seguimiento promedio fue de 21 meses (rango de 12 a 32).
Resultados
La movilidad obtenida fue de 136º de flexión (rango de 130º a 140º) y 3º de extensión (rango de 0º a 15º) con un arco total promedio de movilidad de 133º (rango de 120º a 140º). El dolor promedio fue 0 en reposo (rango de 0 a 3) y 1 en actividad (rango de 0 a 3). El puntaje DASH promedio fue de 12 (rango de 0 a 47) y el de la Clínica Mayo, de 95 (rango de 85 a 100) (Tabla 2). Ocho pacientes retomaron sus actividades al mismo nivel que antes de la lesión. Ninguno reportó sensación de inestabilidad.
Tabla 2. Resultados
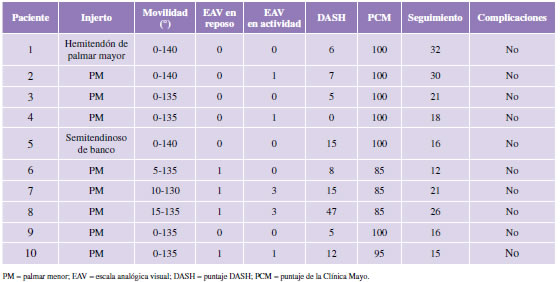
El pivot shift test con el paciente despierto fue negativo en todos los casos. En el paciente 2, se realizó la prueba bajo anestesia en el momento de una cirugía por inestabilidad de hombro y resultó negativa. No se detectaron complicaciones neurológicas ni infecciosas.
Discusión
Hemos obtenido buenos resultados funcionales en la reconstrucción del ligamento lateral de codo con injerto tendinoso. La inestabilidad es una complicación infrecuente después de una luxación de codo.9-11 La evaluación y el tratamiento de un codo inestable requiere del reconocimiento de los patrones de inestabilidad, de la identificación de la patología causante y las estructuras que se deben reconstruir para restaurar la inestabilidad.12 En su descripción original, O’Driscoll y cols.1 establecen como principal causa de inestabilidad la insuficiencia del ligamento colateral cubital. Por lo general, existe un episodio traumático de luxación posterior de codo, pero se han descrito inestabilidades a partir de otras causas, como infiltraciones, cirugías de osteosíntesis de la cúpula radial, cirugía de epicondilitis y codo varo.1,13,14
El diagnóstico se suele confirmar mediante el examen físico y la historia clínica. Al tratar de identificar la causa de inestabilidad crónica, encontramos que, en nuestra casuística, todos tenían episodios de luxación previa, pero sólo, en siete casos, esa luxación era simple. En los tres pacientes restantes, la luxación era compleja, es decir, asociada a otras lesiones, lo que le confiere una mayor inestabilidad al cuadro y, en estos casos, el tratamiento inicial no correcto podría ser la causa de la inestabilidad residual. Es extremadamente infrecuente que una luxación simple tratada de manera conservadora, en forma apropiada, evolucione con inestabilidad. Existen reportes que avalan el tratamiento no quirúrgico de estas lesiones.9,10
A nuestro entender sólo tres casos de la serie tuvieron un correcto tratamiento de la lesión inicial (inmovilización por dos semanas), mientras que el resto tuvo una incorrecta resolución de la lesión primaria, ya sea con cabestrillo, sin yeso, tríadas terribles sin tratamiento quirúrgico, etcétera. Uno de los pacientes que estuvo inmovilizado correctamente por su luxación simple, tenía antecedentes de inestabilidad de hombro, tobillo y una disociación escafolunar sin antecedentes traumáticos importantes. Este caso con una laxitud generalizada correctamente tratado, a nuestro entender, también evolucionó con inestabilidad. Con frecuencia, la IPLC crónica es subdiagnosticada. Muchos pacientes pueden referir dolor, sensación de bloqueo, pero no específicamente una subluxación o luxación del codo. Sumado a esto, es común que el pivot shift test sea negativo en el consultorio. En un solo paciente de nuestra serie, fue positivo. La reconstrucción del ligamento debe ser anatómica, isométrica y extracapsular. Moritono y cols.15 describieron la isometría ligamentaria como una línea situada entre 2 mm anterior y proximal al centro del epicóndilo, y la cresta del supinador del cúbito. En todos nuestros casos, hemos intentado este tipo de reconstrucción y, luego de ella, comprobamos mediante la flexo-extensión del codo que la tensión del neoligamento fue constante. En varias publicaciones, se ha comunicado el tipo de injerto por utilizar. Sin embargo, no existen diferencias en los resultados, según si el injerto es autólogo o heterólogo. 6-8 En la mayoría de nuestros pacientes, se usó tendón del palmar menor.
Olsen y cols.8 reportaron buenos resultados funcionales con mínimo déficit de fuerza de extensión del tríceps con el empleo de un injerto de tríceps homolateral. Sanchez- Sotelo y cols.7 describieron la serie más grande publicada de 44 pacientes con inestabilidad posterolateral y, en 32 de ellos, realizaron reconstrucción ligamentaria. Tres de los pacientes evolucionaron con inestabilidad. Nestor y cols.13 comunicaron los resultados de una serie de 11 pacientes después de una reparación o reconstrucción del ligamento colateral cubital. A los 42 meses de seguimiento, cuatro pacientes refirieron inestabilidad. Lin y cols.6 han reportado la relación entre el grado de subluxación posterolateral y los resultados funcionales. En 14 pacientes con reconstrucción ligamentaria, hallaron que aquellos con grados 1 y 2 de inestabilidad tenían mejores resultados que aquellos con grado 3. En nuestra serie, los dos pacientes con resultados funcionales más bajos correspondían a una inestabilidad de grado 3. Este concepto podría ser relevante al momento de predecir los resultados funcionales. Posiblemente la indemnidad del ligamento colateral medial juegue un rol importante en el resultado final. Las limitaciones de nuestro trabajo son el carácter retrospectivo y el tamaño de la muestra; sin embargo, creemos que la frecuencia de esta patología hace a nuestra casuística un número considerable. Entre sus fortalezas encontramos la exclusión de aquellos pacientes sometidos a tratamientos asociados y que todos los pacientes completaron el seguimiento.
Conclusiones
La reconstrucción del ligamento lateral del codo con injerto tendinoso para pacientes con IPLC crónica es eficaz para lograr la estabilidad articular. Los mejores resultados se observaron en pacientes con estadios 1 y 2 de inestabilidad. No hubo casos de inestabilidad residual.
1. O’Driscoll SW, Bell DF, Morrey BF. Posterolateral rotator instability of the elbow. J Bone Joint Surg Am 1991;73:440-6.
2. O’Driscoll SW, Morrey BF, Korinek S, Ann KN. Elbow subluxation and dislocation: A spectrum of instability. Clin Orthop 1992;280:167-97.
3. Cohen MS, Hastings H 2nd. Rotatory instability of the elbow: the anatomy and role of the lateral stabilizers. J Bone Joint Surg Am 1997;79:225-33. [ Links ]
4. Olsen BS, Sojbjerg JO, Dalstra M, Sneppen O. Kinematics of the lateral ligamentous constraints of the elbow joint. J Shoulder Elbow Surg1996;5:333-41. [ Links ]
5. Olsen BS, Vaesel MT, Sojbjerg JO, Helmig P, Sneppen O. Lateral collateral ligament of the elbow joint: anatomy and kinematics. J Shoulder Elbow Surg 1996;5:103-12. [ Links ]
6. Lin KY, Shen PH, Lee CH, Pan RY, Lin LC, Shen HC. Functional outcomes of surgical reconstruction for posterolateral rotator instability of the elbow. Injury 2912;43:1657-61. [ Links ]
7. Sanchez-Sotelo J, Morrey BF, O’Driscoll SW. Ligamentous repair and reconstruction for posterolateral rotator instability of the elbow. J Bone Joint Surg Br 2005;87:54-61.
8. Olsen BS, Sjojbjerg JO. The treatment of recurrent posterolateral instability of the elbow. J Bone Joint Surg 2003;85:342-64. [ Links ]
9. Borris LC, Lassen MR, Christensen CS. Elbow dislocation in children and adults: a long-term follow-up of conservatively treated patients. Acta Orthop Scand 1987;58:649-51. [ Links ]
10. Josefsson PO, Johnell O, Gentz CF. Long-term sequelae of simple dislocation of the elbow. J Bone Joint Surg Am 1984;66: 927-30. [ Links ]
11. Osborne G, Cotterill P. Recurrent dislocation of the elbow. J Bone Joint Surg Br 1966;48:340-6. [ Links ]
12. O’Driscoll SW, Jupiter JB, King GJ, Hotchkiss RN, Morrey BF. The unstable elbow. Instr Course Lect 2001;50:89-102.
13. Nestor BJ, O’Driscoll SW, Morrey BF. Ligamentous reconstruction for posterolateral rotator instability of the elbow. J Bone Joint Surg Am 1992;74:1235-41.
14. O’Driscoll SW, Spinner RJ, McKee MD, Kibler WB, Hastings H 2nd, Morrey BF, et al. Tardy posterolateral rotatory instability of the elbow due to cubitus varus. J Bone Joint Surg Am 2001;83:1358-69.
15. Moritomo H, Murase T, Arimitsu S, Oka K, Yoshikawa H, Sugamoto K. The in vivo isometric point of the lateral ligament of the elbow. J Bone Joint Surg Am 2007;89:2011-7. [ Links ]














