Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.82 no.2 Ciudad Autónoma de Buenos Aires June 2017
INVESTIGACIÓN CLÍNICA
Reemplazo total de rodilla en pacientes menores de 55 años con gonartrosis
Seguimiento de 2 a 13 años
Germán Garabano, Fernando Lopreite, Hernán del Sel
Servicio de Ortopedia y Traumatología, Hospital Británico de Buenos Aires, Ciudad Autónoma de Buenos Aires
Dr. Germán Garabano • ggarabano@gmail.com
Conflicto de intereses: Los autores no declaran conflictos de intereses.
Recibido el 7-5-2016.
Aceptado luego de la evaluación el 9-11-2016
Resumen
Introducción: Los reemplazos totales de rodilla en jóvenes siguen aumentando. Se publicaron resultados inconstantes sobre la función y las complicaciones, inclusive en pacientes con artritis reumatoide. El propósito de este estudio fue analizar un grupo de reemplazos totales de rodilla en pacientes <55 años para evaluar la sobrevida de la prótesis, las fallas radiológicas y los resultados funcionales.
Materiales y Métodos: Se analizaron retrospectivamente 53 reemplazos totales de rodilla en 46 pacientes (promedio de edad: 49 años [rango 26-54]) y un seguimiento promedio de 6.5 años (rango 2-15). Los diagnósticos preoperatorios fueron: 46 gonartrosis idiopáticas, 5 postraumáticas y 2 osteonecrosis. Veintidós tenían cirugías previas. Se utilizaron 49 implantes importados y 4 nacionales. Los resultados clínico-funcionales se evaluaron mediante el Knee Society Score y el WOMAC, la evaluación radiológica se efectuó con el sistema de la Knee Society.
Resultados: El puntaje KSS funcional mejoró de 49,3 a 92,6 en promedio y el puntaje propio de rodilla pasó de 46,8 a 91,4 en el posoperatorio. El puntaje WOMAC promedio fue de 2,3 para dolor, 2,6 para rigidez y 27,3 para capacidad funcional. El 16% presentó líneas de radiolúcidas <1 mm que no progresaron. Hubo tres infecciones que requirieron una revisión en dos tiempos, con evolución favorable, y cuatro casos de rigidez tratados mediante movilización artroscópica. La sobrevida de la prótesis fue del 94,34%.
Conclusiones: El reemplazo total de rodilla en pacientes <55 años fue un procedimiento confiable en cuanto a la mejoría de la función, con una aceptable sobrevida de la prótesis considerando los antecedentes quirúrgicos. No se observaron fallas radiológicas al final del seguimiento.
Palabras clave: Reemplazo total; Rodilla; Jóvenes; Artrosis primaria; Artrosis secundaria.
Nivel de Evidencia: IV
Abstract
Total knee arthroplasty for gonarthrosis in patients <55 years old. A 2 to 13-year follow-up study
Introduction: Total knee arthroplasty is being performed with increasing frequency in young patients. Published data on the clinical scores and long-term durability for total knee arthroplasty in these patients are limited and most include patients with rheumatoid arthritis. The purpose of this study was to analyze a group of total knee arthroplasties in patients <55 years old, excluding those with rheumatoid arthritis, in order to assess prosthetic survival, radiographic failures and functional outcomes.
Methods: A total of 53 total knee arthroplasties were retrospectively analyzed in 46 patients (average age: 49 years [range 26-54]) and a mean follow-up of 6.5 years (range 2-15). The preoperative diagnoses accounted for 46 idiopathic knee osteoathritis, 5 post-traumatic arthritis and 2 osteonecrosis. Twenty-two patients had previous surgeries. The clinical and functional outcomes were assessed using the Knee Society Score and the WOMAC, whereas radiological assessment system of the Knee Society was used.
Results: Clinical and functional KSS improved from 49.3 to 92.6 and from 46.8 to 91.4 postoperatively on average, respectively. The average WOMAC score was 2.3 for pain, 2.6 for stiffness and 27.3 for functional capacity. Radiolucent lines <1 mm were observed in 16%, without progression over time. There were 3 infections requiring two-stage revision evolving favorably and 4 cases of stiffness that were manipulated under anesthesia or arthroscopy. The prosthetic survival rate was 94.34%.
Conclusions: Total knee arthroplasty in patients <55 years provides functional improvements, with an acceptable prosthetic survival considering previous surgeries. At the end of the follow-up, no radiological failures were observed.
Key words: Total replacement; Knee; Young patients; Osteoarthritis; Post-traumatic arthritis.
Level of Evidence: IV
Introducción
El reemplazo total de rodilla (RTR) es un procedimiento exitoso en el tratamiento de la gonartrosis avanzada.1-3 Sus resultados son predecibles y reproducibles, sobre todo, en pacientes >65 años, hay reportes que muestran una excelente sobrevida de la prótesis, superior al 95% a los 20 años.4-6 A pesar de esto, muchos cirujanos, debido a los altos niveles de actividad y la consecuente teórica posibilidad de aflojamiento mecánico futuro, retrasan la indicación de esta artroplastia en pacientes <55 años. Kuts y cols.7 reportaron que se efectúan alrededor de 70.000 RTR en personas <55 años, por año, en los EE.UU., y proyectaron, extrapolando datos de las últimas dos décadas, que este número llegará al millón hacia el 2030. W-Dahl y cols.8 informaron que esta tendencia no es exclusivamente de ese país, ya que se pueden observar similares proyecciones tanto en el registro sueco como en el australiano. Como vemos, la cantidad de estos procedimientos en este grupo de pacientes aumenta marcadamente en el mundo. Sin embargo, no abundan los estudios publicados con seguimientos prolongados en pacientes jóvenes con gonartrosis, y la mayoría de ellos incluye pacientes con artritis reumatoide.
El propósito de este estudio fue realizar un análisis retrospectivo para evaluar una serie de pacientes <55 años con diagnóstico de artrosis sometidos a un RTR, a fin de determinar la sobrevida de la prótesis, su funcionalidad y la falla radiográfica.
Materiales y Métodos
Entre 1997 y 2011, se realizaron 1049 RTR primarios, 117 de ellos en pacientes <55 años. Los criterios de inclusión fueron: 1) diagnóstico de artrosis, 2) edad <55 años, 3) dos años de seguimiento mínimo y 4) un completo seguimiento clínico y radiográfico al momento de la última consulta. Entre los 117 pacientes, 62 tenían diagnóstico de artritis reumatoide, por lo que fueron excluidos del análisis. Otro paciente (2 RTR) fue retirado del estudio, porque tenía características muy disímiles del resto de la población, debido a su enfermedad de base (mielomeningocele). La serie quedó conformada por 53 RTR en 46 pacientes (28 mujeres y 18 hombres; edad promedio 49 años [rango 26-54] al momento de la cirugía), con un seguimiento promedio de 6.5 años (rango de 2 a 14); se trataron 30 rodillas derechas y 23 izquierdas. Veintidós de los 46 pacientes tenían cirugías previas: 10 (21,7%) habían sido sometidos a una artroscopia de rodilla para meniscectomía parcial y dos (4,34%) para reconstrucción del ligamento cruzado anterior; tres (6,5%) presentaban osteosíntesis por fractura de platillo tibial y siete (15,2%), una osteotomía de tibia para corregir el eje.
Los diagnósticos preoperatorios fueron: 46 artrosis primarias, dos casos de osteonecrosis y cinco de artrosis postraumática, dos secundarias a lesiones ligamentarias (ligamento cruzado anterior) y tres por fracturas de platillo tibial. Las prótesis utilizadas fueron nacionales en cuatro casos (Implantes Fico®, Villalba®) e importadas en 49 rodillas: PFC® Sigma® (DePuy Orthopaedics, Johnson & Johnson, Warsaw, Ind., EE.UU.) en 26 casos; PFC Sigma All-Poly® (DePuy Orthopedics, Johnson & Johnson, Warsaw, Ind., EE.UU.) en 10, PFC Sigma® RP® (platillo rotatorio) (DePuy Orthopedics, Johnson & Johnson, Warsaw, Ind., EE.UU.) en ocho; Scorpio® (Stryker Howmedica, Newbury, Reino Unido) en tres; NexGen® (Zimmer ®, Winterthur, Suiza) en otro caso y TC3® (DePuy, Johnson & Johnson, Warsaw, Ind., EE.UU.) en la rodilla de un paciente con genu valgo grave de 25° y ligamento colateral medial incompetente. Todas las cirugías estuvieron a cargo del mismo equipo quirúrgico que empleó la misma técnica quirúrgica, en quirófano con flujo laminar, anestesia hipotensiva raquídea y manguito hemostático a 320 mmHg.
Se realizó un abordaje anterior de rodilla con artrotomía pararrotuliana interna en los 53 casos. Se utilizó una guía intramedular para los cortes femorales y una extramedular para los tibiales. Se administraron tres dosis profilácticas de cefazolina 1 g por vía endovenosa (antes de la cirugía, durante la operación y en el posoperatorio) y heparina de bajo peso molecular subcutánea abdominal, por tres semanas, para prevenir fenómenos tromboembólicos. A todos los pacientes se les confeccionó un vendaje de tipo Robert Jones en el miembro operado por tres semanas, hasta el retiro de los puntos de sutura. La rehabilitación consistió en sedestación al borde de la cama las primeras 24 horas posteriores a la cirugía, bipedestación y marcha con andador el segundo día, para luego pasar a marcha con asistencia de dos bastones canadienses por tres semanas. Los controles posoperatorios se llevaron a cabo a las 3, 6 y 9 semanas, luego a los 3 y 6 meses, para continuar después con controles anuales.
La evaluación clínica y funcional de la serie se realizó mediante el Knee Society Score9 (KSS) tanto en el preoperatorio como en el último control. Se utilizó, además, la escala de WOMAC (Western Ontario and McMaster Universities Osteoarthritis index) 10 en el posoperatorio. También se efectuó un análisis radiográfico para evaluar el eje femorotibial preoperatorio y posoperatorio, la orientación del corte óseo tibial, la presencia de zonas de osteólisis o de líneas radiolúcidas y su progresión comparando las radiografías del posoperatorio inmediato y del último control. Se utilizó el protocolo descrito por Ewald (Knee Society)11 para localizar la presencia de radiolucidez en la interfase cemento-hueso. En cuanto a la inclinación de la osteotomía tibial para colocar la prótesis, se determinó como corte tibial correcto a aquel que presentara una orientación de neutro a 3º de varo. Toda área radiolúcida >5 mm2 que no haya estado en la radiografía posoperatoria inmediata se interpretó como una zona de osteólisis.12
Resultados
Resultados clínicos
El resultado del KSS mostró una mejoría funcional de 43 puntos, de 49,3 (rango de 21 a 76) antes de la cirugía a 92,6 (rango de 47 a 98) en promedio, en el posoperatorio. En el análisis clínico, se observó un incremento promedio de 46,8 (rango de 18 a 78) a 91,4 puntos (rango de 62 a 100) en el posoperatorio. Los puntajes promedio del WOMAC fueron: 2,3 (rango de 0 a 4) para el dolor; 2,6 (rango de 0 a 4) para la rigidez y 27,3 (rango de 5 a 48) para la capacidad funcional en el último control. Se detectó un incremento en el rango de movilidad preoperatorio promedio de 87º (rango de 10º a 130º) a 109º en el posoperatorio (rango de 2º a 130º). Cuarenta y tres pacientes refirieron estar satisfechos con el procedimiento.
Resultados radiológicos
El estudio radiológico preoperatorio mostró un eje tibiofemoral de neutro a varo en 22 rodillas, de neutro a 3º de valgo en 12 casos, de 4º a 8º de valgo en siete rodillas y un valgo >8º en 12 rodillas. Mientras que, en el examen posoperatorio, se observó un eje final de neutro a 3º de valgo en 22 rodillas y de 4º a 8º de valgo en 31 casos (Figura 1).
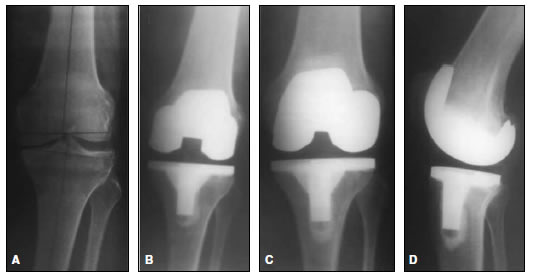
Figura 1. A. Paciente de 52 años con genu varo artrósico, antecedente de menisectomía interna de 15 años de evolución. B. Control de reemplazo total de rodilla a las tres semanas de la cirugía. C y D. Control radiológico a los 8 años y 2 meses de seguimiento.
Se encontraron líneas radiolúcidas <1 mm en las zonas 1 y 2 del componente tibial, en ocho casos; en la zona 4 de tres rodillas y en la zona 1 de tres componentes femorales, en la radiografía del posoperatorio inmediato. En la radiografía del último control, no se detectó progresión ni evidencia de osteólisis ni de líneas radiolúcidas >1 mm. En 47 (88,68%) de las 53 rodillas, se visualizó una osteotomía tibial correcta (de neutro a 3º de varo). En dos casos, el corte óseo presentaba una orientación de neutra a 3º de valgo, mientras que, en las cuatro rodillas restantes, la inclinación era de 4º a 5º de varo.
Complicaciones
Se produjeron tres (5,6%) infecciones de la prótesis, que fueron tratadas con una revisión en dos tiempos con espaciador y recambio protésico. Una ocurrió a los nueve años de la cirugía, a causa del ingreso de un cuerpo extraño en la articulación, a través de una herida punzante. Otra infección sobrevino al mes del RTR en un paciente con diagnóstico previo de secuela de fractura de platillo tibial, operado dos años antes con osteosíntesis fallida por infección, la cual había requerido el retiro del material y lavado quirúrgico (Figura 2). El tercer paciente con infección de la prótesis concurrió a la consulta con signos de flogosis al tercer mes de operado, tenía una deformidad extrarticular con cirugías previas. Los tres pacientes evolucionaron de manera favorable y llevan más de dos años de seguimiento desde el reimplante de la prótesis, sin complicaciones. Hubo cuatro (7,54%) casos de rigidez de rodilla resueltos mediante una movilización artroscópica, luego de la cual se alcanzó un rango de movilidad >90° en todos los pacientes. La sobrevida de la prótesis al final del seguimiento, tomando como punto final la revisión del implante por cualquier motivo, fue del 94,34%.
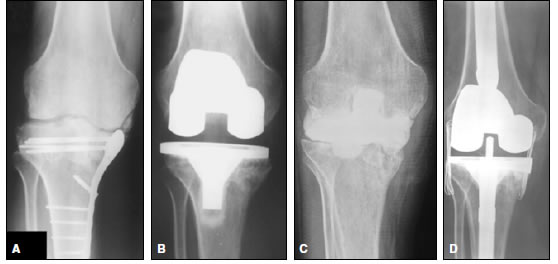
Figura 2. A. Paciente de 26 años con antecedente de osteosíntesis de platillo tibial interno de rodilla derecha. B. Artroplastia total de rodilla. C. Infección de la prótesis al mes de la cirugía. Se coloca un espaciador de rodilla. D. Reimplante de la prótesis a los tres meses, luego de curada la infección.
Discusión
Aunque, en nuestra serie, el 47,8% de los pacientes tenía antecedentes de cirugías, se observó una importante mejora funcional y alivio del dolor. Si bien el índice de complicaciones fue superior al 13%, la sobrevida de la prótesis al final del seguimiento fue del 94,34%, tres casos requirieron revisión por infección, lo cual no lo relacionamos con la edad ni con el nivel de actividad. En los dos pacientes que sufrieron una infección en el posoperatorio cercano, la cirugía fue altamente demandante, debido a la artrofibrosis como consecuencia de las cirugías previas, lo cual prolongó inevitablemente el tiempo quirúrgico. Además, uno de ellos había sufrido una fractura de platillo tibial, tres años antes de la artroplastia, que había sido tratada con osteosíntesis, luego, desarrolló un proceso séptico que fue tratado mediante una limpieza quirúrgica y tratamiento antibiótico específico, con remisión del proceso infeccioso. A pesar de haber tomado los recaudos necesarios, entendemos que el aumento del tiempo quirúrgico, la presencia de osteosíntesis o las cirugías previas y los procesos sépticos previos son reconocidos factores de riesgo para el desarrollo de una complicación séptica luego del RTR.13-15
El paciente restante tuvo un aflojamiento séptico como consecuencia de una herida punzante con introducción de cuerpo extraño en la cavidad articular, a los nueve años de la cirugía, por lo cual, pese a los antecedentes de cirugías, no lo asociamos con ellas. No se hallaron diferencias en los puntajes KSS ni WOMAC entre los distintos modelos de prótesis utilizados. Al analizar las causas del desarrollo temprano de artrosis de rodilla en la población de mediana edad, observamos que, si bien la gonartrosis idiopática mantiene su carácter dominante, otras entidades adquieren mayor protagonismo, como las lesiones condrales, meniscales, las ligamentarias, las fracturas u osteotomías alrededor de la rodilla, que llevan, en consecuencia, a un mayor desgaste del cartílago articular.16-21 Sumado a esto un gran porcentaje de las series publicadas involucran pacientes también con artritis reumatoide, generando un grupo heterogéneo de patologías con resultados posoperatorios inconstantes o contradictorios (Tabla).21-33
Tabla. Series que incluyen pacientes con artrosis y artritis reumatoide o solo artritis reumatoide
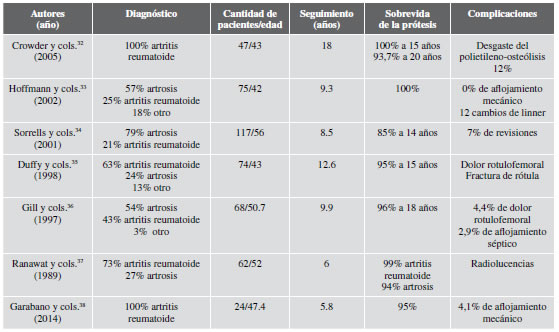
Harrisson y cols.,23 al igual que W-Dahl y cols.8 reportaron un riesgo aumentado de revisiones en pacientes <60 y <55 años, respectivamente, comparándolos con los de mayor edad. Además, destacan que los RTR representan el procedimiento con menor tasa de revisión frente a los reemplazos unicompartimentales y las osteotomías de tibia proximal. Rand y cols.24 analizando más de 11.000 RTR en un período de 22 años, y comunicaron una menor sobrevida de la prótesis en varones jóvenes con diagnóstico primario de artrosis. Por el contrario, en una revisión de la literatura de 2007, Keeney y cols.25 informaron una sobrevida de la prótesis del 90,6-99% en pacientes <55 años, durante los primeros 6-10 años de seguimiento y del 85-96,5% proyectados a los 15 años, y detallan que las causas de revisión más frecuentes correspondían a fallas del componente rotuliano, inestabilidad o infección, lo cual no impresiona diferir de las causas de revisión en pacientes de mayor edad.
Entre los reportes que involucran exclusivamente pacientes con gonartrosis, cabe destacar el de Diduch y cols.,26 en el que analizaron los resultados de 103 RTR por gonartrosis idiopática y postraumática en pacientes <55 años. Comunican excelentes resultados a los ocho años de seguimiento, y estiman una sobrevida del implante del 87% a los 18 años y, además, destacan una mejora del nivel de actividad en el 98% de los individuos. Duffy y cols.27 comunican 52 RTR en pacientes con una edad promedio de 53 años, una sobrevida de la prótesis del 96% a los 10 años y del 86% a los 15 años. Mont y cols.,28 en su serie de 35 pacientes con una edad promedio 10 años menor (43 años), informaron una sobrevida de la prótesis del 97% a los siete años de seguimiento. Stern y cols.29 evaluaron una serie de 68 RTR con un seguimiento de 6.2 años y una edad promedio de 50 años. Publicaron excelentes resultados funcionales, ningún aflojamiento mecánico y una sobrevida de la prótesis del 94%, debido exclusivamente al uso de implantes rotulianos de base metálica que debieron ser revisados. Series, como la de Odland y cols.,30 y Lonner y cols.31 con un seguimiento promedio de 12.5 y 7.9 años, respectivamente, son las que mayores porcentajes de fallas comunican por aflojamiento mecánico. Estos porcentajes tuvieron causas bien definidas y determinadas. En el primer grupo, se adjudicaron al método de esterilización de los insertos de polietileno. Al cambiar la metodología a la radiación gamma al vacío, no observaron ningún paciente con desgaste, y su índice de revisión fue de cero. En el segundo grupo, las fallas también involucraron al inserto de polietileno, pero en este caso, se debió a la calidad, que provocó una falla en el 75% de los pacientes; posteriormente su uso fue suspendido. En la Tabla, se muestran los detalles de diferentes series que incluyen pacientes con artrosis y artritis reumatoide. En esta serie, se observó una importante mejora en la función determinada por los puntajes KSS y WOMAC, que resultaron similares a los comunicados por Diduch y cols.,26 Duffy y cols., y Stern29 y cols., entre otros.
El 16% de los pacientes de nuestra serie tenía líneas radiolúcidas y, si bien no se observó la progresión con el tiempo, estuvo dentro del 3,8-30% publicado en la bibliografía. 25 Al compararla con series de similares seguimientos, la sobrevida de la prótesis de esta serie resultó similar a las reportadas por Mont y cols.28 (97% a los 7 años) y Stern y cols.29 (94% a los 6 años). La complicación más frecuentes de esta serie fue la rigidez posoperatoria, que requirió una manipulación artroscópica bajo anestesia en cuatro (7,54%) pacientes, porcentaje que resulta sustancialmente inferior al comunicado por Mont y cols.28 (24%) o Gill y cols. (11,7%).36 Todos estos pacientes tenían antecedentes de cirugía, lo cual creemos que influyó en el resultado final de la artroplastia y la mencionada complicación. La infección posoperatoria fue la única causa de revisión, con una incidencia del 5,6%. Este índice resultó superior al doble del promedio general de nuestro Servicio (<2%) y entendemos que se vio afectado por los antecedentes como mencionamos antes. Comparativamente este índice resultó superior a los de otras series, como el 1,94% de Diduch y cols.,26 y el 3,1% de Lonner y cols.31
Por último, como consecuencia del índice de complicaciones y el porcentaje de antecedentes quirúrgicos observados en esta serie y asociado a que según diferentes reportes,26,39,40 los índices de satisfacción de este grupo impresionan inferiores a los de aquellos de mayor edad, entendemos que, durante el preoperatorio, debemos ser cautelosos y no generar falsas expectativas a estos pacientes sobre los resultados y las complicaciones posoperatorias. Las limitaciones de este estudio se centran en las propias de un análisis retrospectivo, en el que se utilizaron diferentes modelos de prótesis y donde los pacientes tenían diversos antecedentes quirúrgicos con diferentes complicaciones, lo cual creemos afectó el resultado de la artroplastia. Asimismo, mencionamos el limitado número de reportes similares donde se involucren solo pacientes con artrosis. Las fortalezas se centran en que las cirugías fueron realizadas en el mismo Centro, por el mismo equipo quirúrgico, con idéntica técnica y con un apropiado análisis preoperatorio y posoperatorio. También resalta su importancia la exclusión de pacientes con artritis reumatoide, pues entendemos que, debido a sus características propias y distintivas, afecta directamente los resultados de la artroplastia.
Conclusiones
Entendemos que el RTR en este grupo de pacientes <55 años es un procedimiento confiable en lo que respecta a la mejora en la función. Si bien no se observaron aflojamientos mecánicos ni fallas radiológicas, la necesidad de un procedimiento adicional representado por la movilización artroscópica y la revisión séptica fue alta, lo cual está relacionado fundamentalmente con los procedimientos e infecciones previos. Consideramos que, si bien el seguimiento de la serie no es prolongado, la sobrevida de la prótesis resultó aceptable. Continuaremos con el seguimiento de estos pacientes a fin de determinar a largo plazo si existe o no el riesgo teórico de aflojamiento, ya que, según la bibliografía analizada, la sobrevida del implante en este grupo de pacientes “jóvenes” impresiona decaer luego de la primera década.
Es necesario llevar a cabo estudios con un apropiado número de pacientes, un diagnóstico preoperatorio homogéneo, implantes disponibles en la actualidad, a fin de determinar, de manera factible, los resultados de estos procedimientos a largo plazo, sobre todo, durante la segunda década.
Por último, este estudio nos deja interrogantes que intentaremos responder en futuros análisis, por ejemplo, si estos pacientes aun con los antecedentes quirúrgicos referidos tienen un nivel de actividad física mayor que aquellos >65 años, simplemente por ser más jóvenes, y si el nivel de satisfacción de este grupo es similar al reportado en los operados también en nuestro Servicio con un promedio de edad superior.
1. Meding JB, Meding LK, Ritter MA, Keating EM. Pain relief and functional improvement remain 20 years after knee arthroplasty. Clin Orthop Relat Res 2012;470:144-149. [ Links ]
2. Callahan CM, Drake BG, Heck DA, Dittus RS. Patient outcomes following tricompartimental total knee replacement: a meta-analysis. JAMA 1994;217-17:1349-1357. [ Links ]
3. Gioe TJ, Novak C, Sinner P, Ma W, Mehle S. Knee arthroplasty in the young patient: survival in a community registry. Clin Orthop Relat Res 2007;464:83-87. [ Links ]
4. Lachiewicz PF, Soileau ES. Fifteen-year survival and osteolysis associated with a modular posterior stabilized knee replacement: a concise follow-up of a previous report. J Bone Joint Surg Am 2009;91:1419-1423. [ Links ]
5. Ma HM, Lu YC, Ho FY, Huang CH. Long-term results of total condylar knee arthroplasty. J Arthroplasty 2005;20:580-584. [ Links ]
6. Ritter MA. The Anatomical Graduated Component total knee replacement: a long-term evaluation with 20-year survival analysis. J Bone Joint Surg Br 2009;91:745-749. [ Links ]
7. Kurtz SM, Lau E, Ong K, Zhao K, Kelly M, Bozic KJ. Future young patient demand for primary and revision joint replacement: national projections from 2010 to 2030. Clin Orthop Relat Res 2009;467:2606-2612. [ Links ]
8. W-Dahl A, Robertsson O, Lidgren L. Surgery for knee osteoarthritis in younger patients: a Swedish Register Study. Acta Orthop 2010;81:161-164. [ Links ]
9. Insall JN, Dorr LD, Scott RD, Scott WN. Rationale of the Knee Society clinical rating system. Clin Orthop Relat Res1989; 248:13-14. [ Links ]
10. Bellamy N, Buchanan WW, Goldsmith CH, Campbell J, Stitt LW. Validation study of WOMAC: A health status instrument for measuring clinically important patient relevant outcomes to anti-rheumatic drug therapy in patients with osteoarthritis of the hip or knee. J Rheumatol 1988;15:1833-1840. [ Links ]
11. Ewald FC. The Knee Society total knee arthroplasty roentgenographic evaluation and scoring system. Clin Orthop Relat Res 1989;248:9-12. [ Links ]
12. O’Rourke MR, Callaghan JJ, Goetz DD, Sullivan PM, Johnston RC. Osteolysis associated with a cemented modular posterior cruciate-substituting total knee design: five to eight-year followup. J Bone Joint Surg Am 2002;84:1362-1371.
13. Lonner JH, Pedlow FX, Siliski JM. Total knee arthroplasty for posttraumatic arthrosis of the knee. J Arthroplasty 1999;14: 969-975. [ Links ]
14. Larson AN, Hanssen AD, Cass JR. Does prior infection alter de outcome of TKA after tibial plateau fracture? Clin Orthop Relat Res 2009;467:1793-1799. [ Links ]
15. Pulido L, Ghanem E, Joshi A, Purtill JJ, Parvizi J. Periprosthetic joint infection. The incidence, timing and predisposing factors. Clin Orthop Relat Res 2008;466:1710-1715. [ Links ]
16. Messner K, Maletius W. The long-term prognosis for severe damage to weight-bearing cartilage in the knee. Acta Orthop Scand 1996;67:165-168. [ Links ]
17. McDaniel Jr. WJ, Dameron Jr. TB. The untreated anterior cruciate ligament rupture. Clin Orthop Relat Res 1983;172:158-163. [ Links ]
18. Tegner Y, Lysholm J. Rating systems and evaluation of knee ligament injury. Clin Orthop Relat Res 1985;198:43-49. [ Links ]
19. Insall JN, Joseph DM, Masika C. High tibial osteotomy for varus gonarthrosis. A long term follow-up study. J Bone Joint Surg Am 1984;66:1040-1048. [ Links ]
20. Nagle A, Insall JN, Scuderi GR. Proximal tibial osteotomy. A subjective outcome study. J Bone Joint Surg Am 1996;78:1353-1358. [ Links ]
21. Tai CC, Cross MJ. Five- to 12-year follow-up of a hydroxyapatite-coated, cementless total knee replacement in young, active patients. J Bone Joint Surg Br 2006;88: 1158-1163. [ Links ]
22. Himanen AK, Belt E, Nevalainen J, Hämäläinen M, Lehto MU. Survival of the AGC total knee arthroplasty is similar for arthrosis and rheumatoid arthritis: Finnish Arthroplasty Register report on 8,467 operations carried out between 1985 and 1999. Acta Orthop 2005;76:85-88. [ Links ]
23. Harrison O, Robertsson O, Nayfeh J. Higher cumulative revision rate of knee arthrioplasties in younger patients with osteoarthritis. Clin Orthop Relat Res 2004;421:162-168. [ Links ]
24. Rand JA, Trousdale RT, Ilstrup DM, Harmsen WS. Factors affecting the durability of primary total knee prostheses. J Bone Joint Surg Am 2003;85:259-265. [ Links ]
25. Keneey JA, Eunice S, Pashos PGS, Wright RW, Clohisy JC. What is the evidence for total knee arthroplasty in young patients? A systematic review of the literature. Clin Orthop Relat Res 2011;469:574-583. [ Links ]
26. Diduch DR, Insall JN, Scott WN, Scuderi GR, Font-Rodriguez D. Total knee replacement in young, active patients. Long-term follow-up and functional outcome. J Bone Joint Surg Am 1997;79:575-582. [ Links ]
27. Duffy GP, Crowder AR, Trousdale RR, Berry DJ. Cemented total knee arthroplasty using a modern prosthesis in young patients with osteoarthritis. J Arthroplasty 2007;22(6 Suppl 2):67-70. [ Links ]
28. Mont MA, Lee CW, Sheldon M, Lennon WC, Hungerford DS. Total knee arthroplasty in patients </=50 years old. J Arthroplasty 2002;17:538-543. [ Links ]
29. Stern SH, Bowen MK, Insall JN, Scuderi GR. Cemented total knee arthroplasty for gonarthrosis in patients 55 years old or younger. Clin Orthop Relat Res 1990;260:124-129. [ Links ]
30. Odland A, Callaghan J, Liu S, Wells C. Wear and lysis is the problem in modular TKA in the young OA patient at 10 years. Clin Orthop Relat Res 2011;469:41-47. [ Links ]
31. Lonner JH, Hershman S, Mont M, Lotke PA. Total knee arthroplasty in patients 40 years of age and younger with osteoarthritis. Clin Orthop Relat Res 2000;(380):85-90. [ Links ]
32. Crowder AR, Duffy GP, Trousdale RT. Long-term results of total knee arthroplasty in young patients with rheumatoid arthritis. J Arthroplasty 2005; 20(7 Suppl 3):12-16. [ Links ]
33. Hoffmann AA, Heithoff SM, Camargo M. Cementless total knee arthroplasty in patients 50 years or younger. Clin Orthop Relat Res 2002;404:102-107. [ Links ]
34. Sorrells BR, Stichl JB, Voorhorst PE. Mildterm results of mobile-bearing total knee arthroplasty in patients younger than 65 years. Clin Orthop Relat Res 2001;390:182-189. [ Links ]
35. Duffy GP, Trousdale RT, Stuart MJ. Total knee arthroplasty in patients 55 years old or younger. 10- to 17-year results. Clin Orthop Relat Res 1998;356:22-27. [ Links ]
36. Gill GS, Chan KC, Mills DM. 5- to 18-year follow-up study of cemented total knee arthroplasty for patients 55 years old or younger. J Arthroplasty 1997;12:49-54. [ Links ]
37. Ranawat CS, Padgett DE, Ohashi Y. Total knee arthroplasty for patients younger than 55 years. Clin Orthop Relat Res 1989; 248:27-33. [ Links ]
38. Garabano G, Lopreite F y del Sel H. Artroplastia total de rodilla en pacientes jóvenes con artritis reumatoide. Rev Asoc Argent Ortop Traumatol 2014;79(2):92-98. [ Links ]
39. Dalury DF, Ewald FC, Christie MJ, Scott RD. Total knee arthroplasty in a group of patients less than 45 years of age. J Arthroplasty 1995;10:598-602. [ Links ]
40. Fehring TK, Murphy JA, Hayes TD, Roberts DW, Pomeroy DL, Griffin WL. Factors influencing wear and osteolysis in press-fit condylar modular total knee replacements. Clin Orthop Relat Res 2004;(428):40–50.














