Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.83 no.4 Ciudad Autónoma de Buenos Aires dic. 2018
PRESENTACIÓN DE CASOS
Análisis de la displasia epifisaria hemimélica (enfermedad de Trevor) de tobillo
Matías Iglesias, Martín Rofrano, Enzo Sperone, Alberto Macklin Vadell, Alejandro Fazio
Servicio de Ortopedia y Traumatología, Hospital de Trauma y Emergencias "Dr. Federico Abete", Buenos Aires
Dr. Matías Iglesias • mfiglesias6@gmail.com
Conflicto de intereses: Los autores no declaran conflictos de intereses.
http://dx.doi.org/10.15417/issn.1852-7434.2018.83.4.794
Recibido el 22-11-2017.
Aceptado luego de la evaluación el 29-11-2017
Resumen
La displasia epifisaria hemimélica o enfermedad de Trevor es una deformidad osteocartilaginosa en la región epifisaria. Es poco frecuente y predomina en el sexo masculino. Se desarrolla en la infancia cuando los cartílagos de crecimiento están abiertos, y afecta principalmente el tobillo y la rodilla. Su origen es desconocido.
Se presentan tres casos con distinto grado de compromiso y las alternativas terapéuticas. Un solo caso quirúrgico por equino irreductible. Se detallan la técnica quirúrgica, el manejo posoperatorio y el resultado de anatomía patológica. Se recomienda operar sólo a pacientes con alguna limitación funcional o severa deformidades por el alto índice de recidiva.
Palabras clave: Enfermedad de Trevor; Osteocondroma epifisario; Tobillo; Osificación endocondral.
Nivel de Evidencia: IV
Abstract
Analysis of dysplasia epiphysealis hemimelica (Trevor's disease) of the ankle
Dysplasia epiphysealis hemimelica or Trevor's disease is an osteocartilaginous deformity in the epiphyseal region. It is an uncommon entity, and predominates in the male sex. It develops during childhood, when growth cartilages are open, and mainly affects the ankle and knee. Its origin is unknown.
Three cases with different degree of involvement and therapeutic alternatives are presented. Only one surgical case due to irreductible equinovarus. Surgical technique, postoperative management and result of pathological anatomy are explained. We recommend surgery only for patients with some functional limitation or severe deformities due to its high rate of relapse.
Key words: Trevor's disease; Epiphyseal osteochondroma; Ankle; Endochondral ossification.
Level of Evidence: IV
Introducción
La displasia epifisaria hemimélica es una entidad muy poco frecuente, con una incidencia de 1:1.000.000, que predomina en el sexo masculino (relación hombre:mujer 3:1) y se manifiesta entre los 2 y 14 años. La articulación del tobillo es la más afectada (54%), seguida de la rodilla. 1-5
Esta enfermedad se caracteriza por sobrecrecimiento osteocartilaginoso desde un lado de la epífisis (lateral o medial, lo cual lo define como hemimélico). El compromiso medial de la epífisis es, en frecuencia, el doble que el lateral. Las lesiones son consideradas como osteocondromas epifisarios; hasta el momento, no se han publicado casos de degeneración maligna.6
Según la ubicación, las lesiones pueden ser articulares o yuxtarticulares, estas últimas tienen mejor pronóstico.7 Los motivos de consulta suelen ser la tumoración, la deformidad, la limitación para la movilidad y la rigidez articular. En la actualidad, no existen guías de tratamiento estandarizadas, pero la mayoría de los autores concuerdan en que el tratamiento quirúrgico debe indicarse cuando hay dolor, deformidad o limitación de la movilidad. Es importante considerar que estas lesiones tienen altas tasas de recidiva luego de su resección y pueden ser necesarias varias intervenciones.8
El objetivo de este artículo es describir la forma de presentación y un esquema de sugerencia terapéutica.
Caso clínico 1
Varón de 16 años, que consulta por deformidad indolora del tobillo, sin limitación funcional (Figuras 1-3).

Figura 1. Caso 1. Deformidad en valgo de tobillo izquierdo.
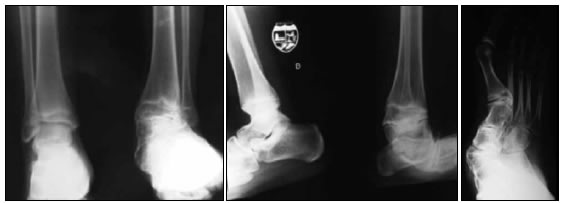
Figura 2. Caso 1. Radiografía de ambos tobillos, de frente y perfil.

Figura 3. Caso 1. Control radiográfico a los dos años.
Caso clínico 2
Hombre de 42 años, asintomático, que consulta por deformidad del tobillo, de 13 años de evolución, sin aumento progresivo de tamaño (Figuras 4 y 5).

Figura 4. Caso 2. Radiografías oblicua, de perfil y de frente de tobillo izquierdo. Se observa exostosis astragalina.
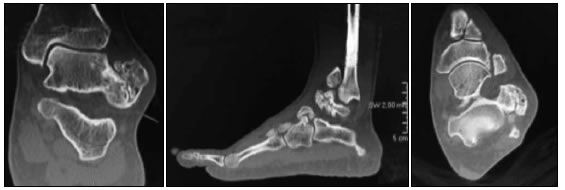
Figura 5. Caso 2. Tomografía computarizada. Exostosis marginal lateral a nivel del astrágalo en relación con el recorrido del ligamento peroneo-astragalino anterior, el cual se encuentra incompletamente delimitado en este examen. Se observa otra área de exostosis dorsal en relación con las articulaciones astrágalo-escafoidea y calcáneo-cuboidea.
Caso clínico 3
Varón de 12 años, con retroversión de la rodilla derecha durante la ambulación, y deformidad en el tobillo. Afección en codo derecho, que no limita la movilización, pero con deformidad. Requirió cirugía de tobillo (Figuras 6-8).

Figura 6. Caso 3. Deformidad en el tobillo, sin signos inflamatorios.

Figura 7. Caso 3. Radiografías de tobillo derecho, de frente y perfil. Alteración a nivel del pilón y el astrágalo.

Figura 8. Caso 3. Tomografía computarizada. Hipertrofia en un núcleo de osificación con una masa adyacente de tejido blando calcificado.
Técnica quirúrgica
Abordaje anteromedial centrado en el ápex de la deformidad de aproximadamente 8 cm de longitud, se llega al osteocondroma y se lo reseca con un margen de seguridad de 8 mm tanto en el astrágalo, como en el margen anteromedial de pilón tibial, se realiza alargamiento de Aquiles percutáneo (Figura 9).
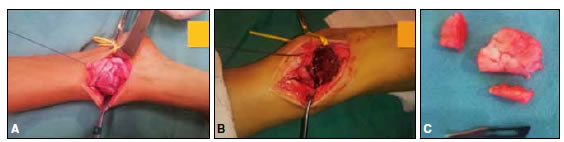
Figura 9. Caso 3. A. Tumoración de 8 cm aproximadamente. B. Resección de osteocondroma con margen de seguridad de 8 mm. C. Muestra para anatomía patológica.
Se inmoviliza mediante un yeso con el tobillo a 90º, durante 15 días y, a los 15 días, se pasa a bota walker. El paciente inicia ejercicios de amplitud articular con un kinesiólogo, según la tolerancia al dolor. No se registraron complicaciones y la evolución ha mostrado un tobillo con movilidad hasta de 90º, disminución de la flexión de la cadera y la rodilla, más marcha confortable. Se envía el material resecado a anatomía patológica. El informe indica tejido cartilaginoso revestido de capa fibroconectiva densa, con osificación endocondral y tejido óseo maduro, lo que constituye un osteocondroma (Figura 10).

Figura 10. Caso 3. Anatomía patológica. Proliferación de tejido cartilaginoso sobre una base de tejido óseo compatible con un osteocondroma.
Discusión
La displasia fue descrita, por primera vez, en 1926, por Mouchet y Belot, como tarsomegalia, haciendo referencia a su localización más frecuente.9 En 1950, Trevor acuñó el término acalasia tarsoepifisaria. En 1956, Fairbank usó la expresión displasia epifisaria hemimélica, que es la denominación actual más común.10
Se la considera un osteocondroma epifisario; histológicamente se asemeja al osteocondroma, surgiendo de la epífisis. No hay reportes bibliográficos de degeneración maligna. La etiología es desconocida. Connor y cols.11 proponen que el defecto se debe a una anormal regulación del crecimiento del cartílago en las epífisis afectadas, no existe evidencia de factores hereditarios.
Se manifiesta clínicamente con tumoración, deformidad, limitación para la movilidad y rigidez articular. Otros síntomas incluyen cojera y discrepancia de extremidades. El sobrecrecimiento del miembro puede atribuirse al crecimiento de múltiples centros epifisarios o al aumento del aporte sanguíneo en la zona operada. El acortamiento del miembro, en general, es la consecuencia del cierre prematuro de las fisis o puede ocurrir como complicación de la cirugía.12,13
En la actualidad, se utiliza la clasificación de Azouz y cols.,14 quienes la dividen en tres grupos: Grupo 1 o localizada, compromiso de una epífisis; Grupo 2 o clásica (la más común), compromiso de más de una epífisis en el mismo miembro; Grupo 3 o generalizada, todo el miembro inferior está comprometido. Keret y cols. dividen las lesiones en yuxtarticulares o articulares, en lugar de extrarticulares e intrarticulares. Extrarticular sugiere que la lesión es extracapsular, pero, en su serie de casos, todas las lesiones eran epifisarias e intracapsulares, algunas adyacentes a la articulación (yuxtarticulares) y otras directamente comprometían la superficie articular (articulares).
Las radiografías simples suelen ser suficientes para llegar al diagnóstico, si el médico está familiarizado con esta patología. Se observa una masa parcialmente osificada, lobulada que surge, de forma unilateral, de la epífisis afectada con conexión ósea o sin ella. Algunas imágenes radiológicas pueden confundirse con un cuerpo libre intrarticular, osteocondromatosis o condromatosis sinovial. Entre los diagnósticos diferenciales, se pueden mencionar la displasia epifisaria múltiple, el osteocondroma, la exostosis hereditaria múltiple y el condrosarcoma.2,4,15,16 La tomografía computarizada es principalmente útil en la planificación preoperatoria, permite evaluar el tamaño de la masa, la relación con los huesos cercanos y el estado de la articulación. La resonancia magnética permite evaluar la relación de la masa con los elementos nobles; además, es muy útil para determinar el tamaño de la masa, la deformidad articular y el estado de la superficie articular. La mayoría de los autores concuerdan en que el tratamiento quirúrgico debe indicarse si hay dolor, deformidad o limitación de la movilidad. Si se opta por la resección, esta debe ser completa; de lo contrario, todo tejido patológico remanente continuará creciendo y se producirá la recidiva.
En casos de deformidad puede implementarse la resección de la masa asociada a osteotomías correctoras. Autores, como Struijs y cols., creen que, ante la mínima limitación funcional o un dolor moderado, se debe efectuar la resección. En su experiencia, esta patología evoluciona hacia el crecimiento de la masa, con la concomitante deformidad articular. Es esencial la resección completa de todo el tejido patológico, caso contrario el tumor residual continuará creciendo y producirá una deformidad articular.2
Keret y cols. refieren excelentes resultados en resecciones de lesiones yuxtarticulares y malos resultados en los casos de escisiones de lesiones articulares. Sobre la base de su experiencia, no recomiendan la resección de lesiones articulares, excepto que se presenten como cuerpos libres. Aconsejan la resección si hay lesiones yuxtarticulares sintomáticas y cuerpos libres articulares. Acquaviva y cols.17 clasifican las lesiones en extrarticulares e intrarticulares, según su localización. Para las localizaciones extrarticulares, la resección sería lo indicado, según el caso, con resultados favorables. En lesiones intrarticulares, las osteotomías serían necesarias para las lesiones intrarticulares, con el objetivo de lograr correcciones angulares de las deformidades. Según Gökkus y cols., si la lesión es intrarticular, especialmente si se encuentra en la rodilla, estaría indicada la artroscopia para evaluar la superficie de la masa intrarticular; si esta se adapta a la curvatura articular, no debería resecarse, y la hemiepifisiodesis sería una opción para corregir la deformidad.18
Masquijo y Baxter19 concluyen en que el tratamiento de esta patología no está definido en la actualidad y que solo deben ser tratadas quirúrgicamente las lesiones sintomáticas o que interfieran con la función. Bakerman y cols. sugieren para el seguimiento, luego de la resección, una resonancia magnética anual para evaluar una probable recidiva.20
Conclusiones
La displasia epifisaria hemimélica es una enfermedad muy poco frecuente con compromiso del tobillo. El tratamiento suele ser no quirúrgico, salvo que comprometa la función articular, la bipedestación y las articulaciones vecinas.
En nuestro paciente operado, la indicación se basó en un equino irreductible, la marcha claudicante con rodilla y cadera en flexión.
1. Dondoglio MA, D'Assaro O, Diez R, Chiappara J. Displasia epifisaria hemimélica. Actas Trab Soc Argent Med Cir Pie 1985;4:38. [ Links ]
2. Struijs PAA, Kerkhoffs GMMJ, Besselaar PP. Treatment of dysplasia epiphysealis hemimelica: a systematic review of published reports and a report of seven patients. J Foot Ankle Surg 2012;51:620-6. doi: https://doi.org/10.1053/j.jfas.2012.05.008 [ Links ]
3. Merzoug V, Wicard P, Dubousset J, Kalifa G. Bilateral dysplasia epiphysealis hemimelica: report of two cases. Pediatr Radiol 2002;32:431-4. doi: https://doi.org/10.1007/s00247-001-0626-y [ Links ]
4. Kuo RS, Bellemore MC, Monsell FP, Frawley K, Kozlowski K. Dysplasia epiphysealis hemimelica: clinical features and management. J Pediatr Orthop 1998;18:543-8. PMID: 9661870, doi: https://doi.org/10.1097/01241398-199807000-00028 [ Links ]
5. Gokkus K, Aydin AT, Uyan A, Cengiz M. Dysplasia epiphysealis hemimelica of the ankle joint: a case report. J Orthop Surg 2011;19:254-6. doi: https://doi.org/10.1177/230949901101900227 [ Links ]
6. Rosero VM, Kiss S, Terebessy T, Kollo K, Szoke G. Dysplasia epiphysealis hemimelica (Trevor's disease): 7 of our own cases and a review of the literature. Acta Orthopaed 2007;78:856-61. doi: https://doi.org/10.1080/17453670710014662 [ Links ]
7. Keret D, Spatz DK, Caro PA, Mason DE. Dysplasia epiphysealis hemimelica: diagnosis and treatment. J Pediatr Orthop 1992-12:365-72. PMID: 1573003, doi: https://doi.org/10.1097/01241398-199205000-00016 [ Links ]
8. Trevor D. Tarso-epiphysialaclasis: a congenital error of epiphysial development. J Bone Joint Surg Br 1950-32:204-13. PMID: https://www.ncbi.nlm.nih.gov/pubmed/15422019 [ Links ]
9. Mouchet A, Belot J. La tarsomegalie. J Radiol Electrol 1926;10:289-93. [ Links ]
10. Fairbank TJ. Dysplasia epiphysealis hemimelica (tarso-epiphysial-aclasis). J Bone Joint Surg Br 1956;38:237-57. doi: https://doi.org/10.1302/0301-620X.38B1.237
11. Connor JM, Horan FT, Beighton P. Dysplasia epiphysealis hemimelica: a clinical and genetic study. J Bone Joint Surg Br 1983-65:350-4. doi: https://doi.org/10.1302/0301-620X.65B3.6841410 [ Links ]
12. Saxton HM, Wilkinson JA. Hemimelic skeletal dysplasia. J Bone Joint Surg Br 1964;46:608-13. doi: https://doi.org/10.1302/0301-620X.46B4.608 [ Links ]
13. Ho AM, Blane CE, Kling TF Jr. The role of arthrography in the management of dysplasia epiphysealis hemimelica. Skeletal Radiol 1986;15:224-7. PMID:3704677, doi: https://doi.org/10.1007/BF00354065 [ Links ]
14. Azouz EM, Slomic AM, Marton D, Rigault P, Finidori G. The variable manifestations of dysplasia epiphysealis hemimelica. Pediatr Radiol 1985;15:44-9. doi: https://doi.org/10.1007/bf02387852 [ Links ]
15. Chiodin L, Marin F, Slullitel J A. Displasia epifisaria hemimélica. Bol Trab Soc Argent Ortop Traumatol 1970;35(3):231-7; 238-9. [ Links ]
16. Bahk WJ, Lee HY, Kang YK, Park JM, Chun KA, Chung YG. Dysplasia epiphysealis hemimelica: radiographic and magnetic resonance imaging features and clinical outcome of complete and incomplete resection. Skeletal Radiol 2010;39:85-90. doi: https://doi.org/10.1007/s00256-009-0803-x [ Links ]
17. Acquaviva A, Municchi G, Marconcini S, Mazzarella F, Occhini R, Toti P, et al. Dysplasia epiphysealis hemimelica in a young girl: role of MRI in the diagnosis and follow-up. Joint Bone Spine 2005;72:183-6. PMID: 15797503, doi: https://doi.org/10.1016/j.jbspin.2004.04.003 [ Links ]
18. Gökkus K, Atmaca H, Sagtas E, Saylik M, Aydin AT. Trevor's disease: up-to-date review of the literature with case series. J Pediatr Orthop B 2017;26(6):532-45. PMID: 27082230, doi: https://doi.org/10.1097/BPB.0000000000000269 [ Links ]
19. Masquijo JJ, Willis B. Displasia epifisaria hemimélica (enfermedad de Trevor). Arch Argent Pediatr 2010;108(1):e20-e23. https://www.sap.org.ar/docs/publicaciones/archivosarg/2010/v108n1a18.pdf [ Links ]
20. Bakerman K, Letts M, Lawton L. Dysplasia epiphysealis hemimelica of the ankle in children. Can J Surg 2005;48:66-8. PMID: 15757042 PMCID: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3211561/ [ Links ]














