Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Asociación Argentina de Ortopedia y Traumatología
On-line version ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.84 no.2 Ciudad Autónoma de Buenos Aires June 2019
INVESTIGACIÓN CLÍNICA
Utilización del método Ilizarov para el tratamiento de desejes y discrepancias postraumáticos de la tibia. Serie de casos
Mauro R. Vivas,* Osvaldo R. Cordano**
* Departamento de Cirugía Reconstructiva, Hospital "Dr. Eduardo Wilde", Buenos Aires, Argentina
** Servicio de Ortopedia y Traumatología, Hospital de Alta Complejidad SAMIC "El Calafate", Santa Cruz, Argentina
Dr. Mauro R. Vivas • vivasmauro@hotmail.com
http://dx.doi.org/10.15417/issn.1852-7434.2019.84.2.827
Recibido el 15-2-2018.
Aceptado luego de la evaluación el 6-7-2018
Resumen
Introducción: Las secuelas postraumáticas de la tibia representan un problema común al que nos enfrentamos los ortopedistas día a día. El método Ilizarov, mediante una planificación minuciosa, ha dado grandes resultados. Objetivo: Valorar el resultado del tratamiento de desejes y discrepancias postraumáticas de la tibia mediante el fijador circular de tipo Ilizarov. Materiales y Métodos: Se evaluó a 13 pacientes mediante criterios clínicos y radiográficos durante un seguimiento mínimo de 24 meses. Los resultados fueron buenos y excelentes, y se logró la consolidación ósea en todos los pacientes. Conclusión: El método Ilizarov es útil y versátil para resolver cualquier tipo de secuela postraumática de la tibia, sin necesidad de injertos o sustitutos óseos.
Palabras clave: Tibia; Ilizarov; Deformidad; Postraumático.
Nivel de Evidencia: IV
Abstract
Use of the Ilizarov method for the treatment of post-traumatic deformities and discrepancies of the tibia. Case series
Introduction: Post-traumatic sequelae of the tibia are a common problem faced by orthopedists every day. The Ilizarov method, through careful planning, has achieved great results. Objective: To assess the outcome of the treatment of post-traumatic deformities and discrepancies of the tibia treated with the Ilizarov circular fixator. Methods: Thirteen patients were evaluated by clinical and radiological criteria during a minimum follow-up of 24 months. The results were good and excellent in all cases, and bone consolidation was achieved in all patients. Conclusion: The Ilizarov method is useful and versatile to solve any type of post-traumatic sequelae of the tibia, without the need for grafts or bone substitutes.
Key words: Tibia; Ilizarov; Deformity; Post-traumatic.
Level of Evidence: IV
Introducción
El método Ilizarov creado por Gavriil Abramovich Ilizarov, en Kurgan, antigua URSS, se basa en los principios biológicos del desarrollo óseo para realizar osteogénesis por distracción.1 El mecanismo consiste en someter al tejido vivo a estrés por tracción gradual, volviéndolo activo desde el punto de vista metabólico, y como consecuencia, experimenta un proceso de regeneración y crecimiento. La técnica Ilizarov utiliza un fijador externo circular multiplanar, herramienta versátil en el tratamiento de desejes, discrepancias e incluso pérdidas de tejido óseo. En la actualidad, existen pocas publicaciones sobre el tratamiento, su técnica y los resultados en secuelas postraumáticas de la tibia.2,3
En la Argentina, no se dispone de datos estadísticos concretos, pero la experiencia hospitalaria indica que el miembro inferior es el segmento anatómico más afectado en accidentes producidos en la vía pública. Las dificultades que aparecen al tratarlo suelen ser: la escasez de recursos para administrar el tratamiento indicado, el nivel socioeconómico y el cuidado de sí mismo que tenga el paciente; estos son factores condicionantes que se deben tener en cuenta al establecer el procedimiento. En los pacientes sin consolidación de la fractura, utilizamos la clasificación de seudoartrosis propuesta por Paley, como guía para determinar la conducta (Tabla 3). La planificación minuciosa del caso y el montaje del fijador circular antes de la cirugía permiten resolver las secuelas y evitan las complicaciones que puedan ocurrir durante el tratamiento instaurado. La técnica permite corregir desejes en varios planos y discrepancias de forma biológica, sin recurrir a injerto óseo de banco, recurso de difícil acceso para algunos Servicios de Ortopedia y Traumatología.
Tabla 3. Clasificación de la seudoartrosis de Paley

El objetivo de este estudio fue analizar el resultado de una serie de casos con secuelas de lesiones traumáticas de la tibia tratados con el método Ilizarov.
Materiales y Métodos
Se realizó un estudio retrospectivo con 13 pacientes con seudoartrosis, discrepancia o desejes secundarios a secuelas postraumáticas de la tibia, tratados con el fijador externo circular tipo Ilizarov, en nuestra institución, desde marzo de 2012 hasta marzo de 2015. Los criterios de inclusión fueron: lesión de la tibia que no comprometiera el segmento articular, en pacientes mayores de edad o con cartílago fisario cerrado, y un seguimiento mínimo de 24 meses, luego del retiro del fijador externo circular. No se excluyeron pacientes por fracaso del tratamiento. De los 13 pacientes estudiados, seis tenían fracturas expuestas y siete, cerradas como lesión primaria. Tres fueron tratados inicialmente en nuestra institución y 10 fueron derivados, de forma ambulatoria, del consultorio de reconstrucción ósea. En la Tabla 1, se indican los tratamientos previos y, en la Tabla 2, se detallan las secuelas tratadas con el método descrito.
Tabla 1. Tratamientos anteriores al método Ilizarov
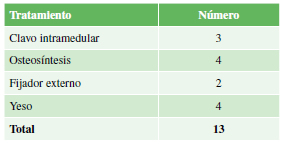
Tabla 2. Tipos de secuelas tratadas con el método Ilizarov

La planificación quirúrgica se basó en las radiografías tomadas a 2,05 m de distancia para obtener un tamaño más cercano al real. Se tomaron como parámetros normales la pierna contralateral en 11 casos (sin patología previa) y los ejes anatómicos según el nomograma de Paley, en el resto.4 El montaje básico está constituido por dos módulos formados con dos anillos unidos por bisagras y motor, según necesidad, a nivel del centro de rotación de la deformidad (center of rotation of angulation, CORA) (Figura 1).

Figura 1. Centro de rotación de la deformidad.
La preparación se hizo de acuerdo con la necesidad de corrección o alargamiento de cada paciente (diámetro de anillos, colocación de clavos y longitud del montaje). En todos los casos, se procedió a la apertura del foco, el desbridamiento del tejido fibroso y la resección de bordes óseos. La decisión de efectuar correcciones progresivas en cuña abierta o elongación se basa en recuperar la pérdida ósea producida por la secuela inicial y los desbridamientos realizados con un mínimo 3 cm de discrepancia con el miembro contralateral (Figura 2).5-7

Figura 2. Mujer de 45 años con secuela de fractura de tibia no tratada y consolidación en varo. Se realizó osteotomía en el centro de rotación de la deformidad para corrección dinámica y alargamiento. A y B. Imágenes prequirúrgicas. C y D. Inicio del tratamiento. E. Resultado a los 6 meses.
La corrección comenzó entre el séptimo y décimo día después de la cirugía y la velocidad fue de 1 mm/día dividida en un cuarto de vuelta de motor, cada seis horas. El tiempo promedio fue de 42 días (rango 26-48) (Figura 3). En pacientes con discrepancia previa (dos casos), el montaje fue preparado para alargamiento óseo; en caso de acortamiento >2 cm residual a la corrección (1 paciente), se decidió modificar el montaje en el consultorio, sin necesidad de una nueva intervención quirúrgica, y continuar con el alargamiento óseo hasta lograr la longitud deseada.
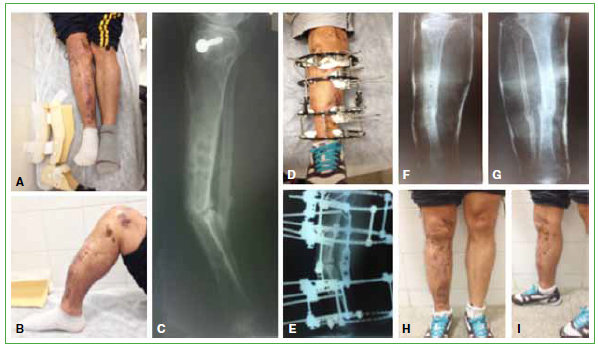
Figura 3. A y B. Hombre de 30 años con seudoartrosis rígida en antecurvatun. C-E. Se realizó limpieza del foco y montaje, corrección progresiva y compresión. F-I. Resultado final a los 5 meses del tratamiento.
Se evaluaron los resultados funcionales y radiográficos según el sistema de clasificación de la ASAMI (Tabla 4).
Tabla 4. Evaluación de los resultados funcionales y radiográficos, según el sistema de clasificación de la ASAMI

Mediante una encuesta telefónica a los pacientes sometidos al tratamiento, se pudo establecer que los resultados estéticos también fueron satisfactorios.
Resultados
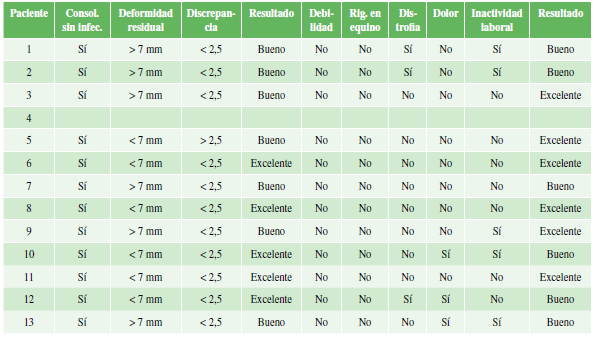
Los resultados obtenidos fueron evaluados según los criterios de Paley:6 seis pacientes tuvieron resultados buenos y seis, excelentes; por razones externas al tratamiento, uno de los enfermos se perdió en el seguimiento, y no se pudo obtener ninguna característica (Caso 4). En todos los pacientes, se logró la consolidación del sitio de osteotomía o seudoartrosis sin infección; uno presentó una discrepancia de longitud >2,5 cm (3,1 cm) y cinco pacientes tuvieron una deformidad >7º (Tabla 5).
Tabla 5. Evaluación de los resultados con el puntaje de Paley
Dahl8 ha clasificado las dificultades propias del tratamiento en problema, obstáculo y complicación, según la posibilidad y el tipo de tratamiento que requiere. Con el término problema hace referencia a un evento que no requiere tratamiento quirúrgico; obstáculo es una dificultad que requiere una intervención o la suspensión temporal del tratamiento y una complicación es aquella que no se ha podido resolver durante el tratamiento (Tabla 6). Siete pacientes presentaron infección periorificial (tratada con antibióticos orales) y dos, necrosis cutáneas en la zona de la osteotomía correctiva, uno de los casos requirió un colgajo gemelar.
Tabla 6. Clasificación de las dificultades y las complicaciones durante el tratamiento y sus implicancias en el resultado final

Discusión
En su serie de 15 casos, Krappinger y cols.9 obtuvieron resultados similares a los nuestros. El tratamiento no solo requiere el proceso médico, sino que también resulta imprescindible el compromiso de los pacientes y su entorno más cercano durante la corrección progresiva de la deformidad. Por su parte, Bernstein y cols.10 han comparado el resultado del tratamiento con fijador circular y con fijador circular más osteosíntesis interna, y no hallaron diferencias significativas en el resultado final, aunque señalan una mejoría del confort del paciente, cuando el fijador se retira meses antes de la consolidación. Chaddha, en su serie de casos, comunicó una tasa más alta de complicaciones y coincide con Cirpar, quien refiere un aumento drástico de la tasa de complicaciones al superar la longitud de alargamiento del miembro un 20-25% en una sola etapa.11,12
El tratamiento de las secuelas de la tibia con discrepancia o deformidad requiere de un equipo especializado en su manejo. La calidad ósea y el estado de las partes blandas son esenciales para el éxito del tratamiento, es importante el procedimiento quirúrgico, pero también lo es el posoperatorio que requiere un seguimiento y la prevención de cualquier dificultad que pueda surgir.13-15
Conclusiones
El método Ilizarov es excelente para el tratamiento de rescate de las secuelas postraumáticas de la tibia. La planificación minuciosa y el compromiso del paciente han sido factores determinantes en el resultado obtenido.
Como debilidades del trabajo, hemos encontrado dos: 1) si bien los resultados radiográficos y funcionales finales fueron buenos y excelentes, la falta de una clasificación preoperatoria dificulta la objetividad del estudio para analizar el antes y el después del tratamiento y 2) aunque no hubo fracturas del callo, el seguimiento ha sido de corto a mediano plazo (24 meses) y, por ende, dificulta la valoración de la resistencia mecánica del nuevo hueso en actividades de mayor impacto.
En la actualidad, se conocen diversos métodos y técnicas para resolver este tipo secuelas; sin embargo, se ha demostrado que el método Ilizarov logra resultados predecibles en el tratamiento de rescate de diversos desejes y discrepancias, en particular, de los huesos largos de los miembros inferiores, donde otros fallaron. La posibilidad de resolver cualquier tipo de secuela sin limitaciones por defectos óseos, sin necesidad de autoinjerto o aloinjerto, ni partes blandas deficientes o procesos infecciosos activos y resolver cualquier tipo de complicación con el mismo montaje hace aún más atractivo el método.
Conflicto de interés: Los autores no declaran conflictos de intereses.
1. Ilizarov GI. Experimental studies of bone elongation. En: Coombs R, Green S, Sarmiento A (eds). External fixation and functional bracing. London: Orthotex; 1989:375-88. ISBN-13:978-0834200852 [ Links ]
2. Ilizarov GI. Angular deformities with shortening. En: Coombs R, Green S, Sarmiento A (eds). External fixation and functional bracing. London: Orthotex; 1989:359-74. ISBN-13:978-0834200852 [ Links ]
3. Jain AK, Sinha S. Infected nonunion of the long bones. Clin Orthop Relat Res 2005;(431):57-65. https://doi.org/10.1097/01.blo.0000152868.29134.92 [ Links ]
4. Paley D. Principles of deformity correction, Berlin: Springer; 2002. https://doi.org/10.1007/978-3-642-59373-4 [ Links ]
5. Ilizarov GI. Fractures and non-union. En: Coombs R, Green S, Sarmiento A (eds). External fixation and functional bracing. London: Orthotex; 1989:347-58. ISBN-13:978-0834200852 [ Links ]
6. Malik MH, Harwood P, Diggle P, Khan SA. Factors affecting rates of infection and nonunion in intramedullary nailing. J Bone Joint Surg Br 2004;86(4):556-60. https://doi.org/10.1302/0301-620X.86B4.14097 [ Links ]
7. Paley D, Catagni M, Argnani F, Villa A, Benedetti GB, Cattaneo R. Ilizarov treatment of tibial nonunions with bone loss. Clin Orthop Relat Res 1989;(241):146-65. https://doi.org/10.1097/00003086-198904000-00017 [ Links ]
8. Dahl MT, Gulli B, Berg T. Complications of limb lengthening. A learning curve. Clin Orthop Relat Res 1994; (301):10-8. [ Links ]
9. Krappinger D, Irenberger A, Zegg M, Huber B. Treatment of large posttraumatic tibial bone defects using the Ilizarov method: a subjective outcome assessment. Arch Orthop Trauma Surg 2013;133(6):789-95. https://doi.org/10.1007/s00402-013-1712-y [ Links ]
10. Bernstein M, Fragomen AT, Sabharwal S, Barclay J, Rozbruch SR. Does integrated fixation provide benefit in the reconstruction of posttraumatic tibial bone defects. Clin Orthop Relat Res 2015;473(10):3143-53. https://doi.org/10.1007/s11999-015-4326-6 [ Links ]
11. Chaddha M, Gulati D, Singh AP, Singh AP, Maini L. Management of massive posttraumatic bone defects in the lower limb with the Ilizarov technique. Acta Orthop Belg 2010;76(6):811-20. http://www.actaorthopaedica.be/acta/download/2010-6/17-Chadha%20et%20al.pdf [ Links ]
12. Cirpar M, Cetik O, Uslu M, Eksioglu F. Common complications of segmental bone transport with Ilizarov technique in defective tibia pseudoarthrosis: a review. Eur J Orthop Surg Traumatol 2006;16(4):380-5. https://doi.org/10.1007/s00590-006-0089-9 [ Links ]
13. Krappinger D. Correction of posttraumatic lower leg deformities using the Taylor Spatial Frame. Oper Orthop Traumatol 2014;26(5):520-31. https://doi.org/10.1007/s00064-013-0233-8 [ Links ]
14. Cattaneo R, Catagni M, Jonhson EE. The treatment of infected nonunions and segmental defects of the tibia by methods of Ilizarov. Clin Orthop 1985;280:143-52. https://doi.org/10.1097/00003086-199207000-00017 [ Links ]
15. Stogov MV1, Luneva SN, Novikov KI. Growth factors in human serum during operative tibial lengthening with the Ilizarov method. J Orthop Res 2013;31(12):1966-70. https://doi.org/10.1002/jor.22454 [ Links ]














