Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Asociación Argentina de Ortopedia y Traumatología
versión On-line ISSN 1852-7434
Rev. Asoc. Argent. Ortop. Traumatol. vol.84 no.3 Ciudad Autónoma de Buenos Aires jun. 2019
INVESTIGACIÓN CLÍNICA
Manejo del dolor posoperatorio por cirugía de columna en la población pediátrica.
Resultados preliminares
Lucas Piantoni, Carlos A. Tello, Ida A. Francheri Wilson, Rodrigo Remondino, Eduardo Galaretto, Ernesto S. Bersusky, Mariano A. Noel
Servicio de Patología Espinal, Hospital de Pediatría “Prof. Dr. Juan P. Garrahan”, Ciudad Autónoma de Buenos Aires, Argentina
Dr. Lucas Piantoni • lucaspiantoni@gmail.com
http://dx.doi.org/10.15417/issn.1852-7434.2019.84.3.9314
Recibido el 18-12-2018.
Aceptado luego de la evaluación el 8-2-2019
Resumen
Introducción: Aproximadamente el 80% de los pacientes pediátricos sometidos a cirugía de columna refiere dolor moderado o severo en el posoperatorio inmediato. Objetivos: Describir la presencia de dolor y su intensidad durante el posoperatorio de una cirugía de columna en pacientes pediátricos y evaluar la eficacia del tratamiento analgésico actual. Materiales y Métodos: Se evaluaron pacientes sometidos a cirugía de columna, de entre 10 y 18 años, con capacidad mental para entender el propósito del estudio. Se utilizó el esquema de medicación estándar actual posoperatorio del hospital. Se constataron la presencia del dolor, la hora de comienzo, la localización y la intensidad (escala de valoración numérica), entre otras variables. Resultados: Se evaluó a 84 pacientes pediátricos, con una edad promedio de 12 años y 9 meses, al momento de la cirugía. Las etiología fueron: idiopática (41 casos), neuropática (14 casos), sindrómica (10 casos), muscular (7 casos) y misceláneas (12 casos). El puntaje promedio en la escala de valoración numérica fue de 2,1 antes de la cirugía; de 7,3 el día 1 posoperatorio y de 3,3 el día 6 posoperatorio/alta. El tiempo promedio de internación fue de 6.3 días, el costo económico global de la internación fue de USD1090 por paciente. Conclusiones: Un importante porcentaje de pacientes pediátricos refiere dolor moderado o severo en el posoperatorio de una cirugía de columna, tan solo la mitad recibe un esquema de manejo de dolor estandarizado y adecuado. El objetivo ulterior de este estudio será protocolizar el manejo del dolor con un enfoque multimodal.
Palabras clave: Dolor posoperatorio; Guías prácticas de dolor; Analgesia; Terapia multimodal; Cirugía de columna; Pediatría.
Nivel de Evidencia: III
Abstract
Pain management following spinal surgeries in pediatric patients. Preliminary results
Introduction: Around 80% of pediatric patients who undergo spine surgery report moderate to severe pain in the immediate postoperative (POP) period, and only half of them are treated according to an adequate and standardized pain management scheme. Objectives: To describe the type and intensity of POP pain in children who underwent spinal surgery and evaluate the effectiveness of the current pain management protocol. Materials and Methods: We assessed children between 10 and 18 years of age who were able to understand the purpose of the study. We recorded presence of pain, time of POP pain onset, location, and referred intensity of the pain using a numeric rating scale (NRS), among other variables. Results: Overall, 84 pediatric patients were evaluated. Mean age at surgery: 12 years and 9 months. Etiology: idiopathic (41 patients), neuropathic (14 patients), syndromic (10 patients), muscular (7 patients), and miscellaneous (12 patients). Mean preoperative NRS was 2.1 and 7.3 on POP day 1, 6.6 on POP day 2, 6.2 on POP day 3, 5.1 on POP day 4, 3.7 on POP day 5, and 3.3 on POP day 6/at discharge. Mean hospital stay was 6.3 days. The mean cost of hospital stay was USD 1090 per patient. Conclusions: A high percentage of pediatric patients who underwent spinal surgery reported moderate to severe pain in the POP period, and just half of them received a standardized pain management protocol. A pain management protocol with a multimodal focus should be considered in a near future.
Key words: Postoperative pain; Pain management guidelines; Pain relief; Multimodal therapy; Spinal surgery; Pediatrics.
Level of Evidence: III
Introducción
El adecuado manejo del dolor en la población pediátrica sometida a una cirugía de columna representa un desafío para el equipo de salud durante el posoperatorio y se recomienda firmemente un manejo multimodal.1-22 De acuerdo con la bibliografía internacional, el 75% de esta población experimenta dolor agudo durante el posoperatorio y el 80% de ellos lo refiere como moderado o severo,1-23 luego la mitad de los pacientes refiere un adecuado alivio del dolor.23 Sanders y cols. concluyeron en que más del 7% de sus pacientes tenían escalas de dolor con valores de moderados a severos, a los dos años de la cirugía; por otro lado, Landman y cols. demostraron que hasta un 64% de sus pacientes pediátricos comunicaban un mal manejo del dolor al año de la cirugía. El control inadecuado del dolor en el posoperatorio inmediato afecta negativamente la calidad de vida, produce una tasa más alta de ansiedad, depresión, discapacidad e inasistencia a clase;24 retrasa la recuperación funcional de las actividades motoras integradas; aumenta el riesgo de dolor continuo posoperatorio y alarga la estancia hospitalaria, lo que, por ende, aumenta la tasa de complicaciones y los costos de internación.1,3
Una revisión sistemática de la bibliografía1,2,22,25-28 reveló que existe consenso en que el óptimo manejo del dolor comienza antes de la cirugía, adecuando el esquema analgésico a las necesidades propias del paciente y al procedimiento quirúrgico al cual será sometido. A su vez, se ha descrito que la estrategia de manejo del dolor pre, intra y posoperatorio mejoraría su manejo durante la internación y durante el alta hospitalaria inmediata. Luego de una extensa revisión sistemática, la American Pain Society, junto con la American Society of Anesthesiologists (ASA) delinearon recomendaciones de tratamiento que consisten en: el uso de terapias multimodales, la adecuación de la estrategia analgésica a las necesidades del paciente, el empleo de escalas validadas para evaluar el dolor posoperatorio, la educación pre y perioperatoria del paciente y su familia sobre los aspectos relacionados con el alivio del dolor y, finalmente, el desarrollo de políticas hospitalarias que garanticen el adecuado alivio del dolor posquirúrgico. Esto motivó al Servicio de Patología Espinal a evaluar el manejo actual del dolor durante el posoperatorio de la cirugía de columna en la población pediátrica. Este estudio fue aprobado por el Comité de Ética del hospital.
Los objetivos de este estudio fueron: 1) describir la presencia de dolor y su intensidad en el posoperatorio de una cirugía de columna en pacientes pediátricos, 2) evaluar la eficacia del tratamiento analgésico, con el fin ulterior, en un próximo estudio, de protocolizar, de manera multimodal, el manejo del dolor posoperatorio de cirugías de columna, durante la internación.
Materiales y Métodos
Se llevó a cabo una evaluación prospectiva de la población pediátrica operada por una patología de columna, entre noviembre de 2016 y febrero de 2017. Los criterios de inclusión fueron: pacientes que cursan el posoperatorio de una cirugía por cifoescoliosis, con edades de entre 10 y 18 años y capacidad mental para entender el propósito del estudio. Se excluyó a pacientes con retraso madurativo, antecedente reciente de abuso de sustancias (<3 meses) y antecedentes conocidos de efectos adversos a la medicación. Los familiares o tutores a cargo del paciente firmaron el debido consentimiento informado. La población estudiada recibió el esquema actual de medicación analgésica utilizado en el hospital, durante el posoperatorio de una cirugía de columna (Tabla 1).
Tabla 1. Medicación actual para el manejo del dolor posoperatorio por cirugía de columna

Antes de la cirugía, los pacientes fueron sometidos a una evaluación clínica completa, análisis de laboratorio, electrocardiograma, estudio funcional respiratorio, radiografías de tórax y de columna, y resonancia magnética de columna completa y eventualmente tomografía computarizada de la misma región, si era necesaria. Las variables estudiadas fueron: edad, sexo, patología de base, valor angular preoperatorio de escoliosis y cifosis, tipo de procedimiento quirúrgico realizado, cantidad de niveles instrumentados, tipo de osteotomías realizadas (Frank Schwab), puntaje de la ASA, horas de cirugía, escala del dolor pre y posoperatoria (escala de valoración numérica, de 0 a 10, donde 0 indica ausencia de dolor y 10, el máximo dolor) una vez al día, a primera hora de la mañana (60 min después de administrar la analgesia) hasta el alta hospitalaria, se interrogó sobre cuándo empezó el dolor, su localización, cómo lo mejora (de lograrlo), intercurrencias posoperatorias, como náuseas, vómitos, mareos, cefaleas, tiempo de transición a dieta habitual por vía oral (VO) (en horas de posoperatorio), tiempo hasta el retiro del drenaje del sitio quirúrgico (en horas de posoperatorio), tiempo hasta el retiro de la sonda vesical (en horas de posoperatorio), primer vaciamiento vesical (en horas de posoperatorio), transición de analgesia endovenosa (EV) a VO (en horas de posoperatorio), movilización con terapia física, duración de la estancia hospitalaria (días), costo hospitalario estimado (sólo valor cama y en dólares estadounidenses). El concepto “horas de posoperatorio” fue pautado como “hora cero” al preciso momento en el que el paciente deja el quirófano luego de la operación.
Los costos totales por paciente se determinaron de la siguiente manera: procedimiento quirúrgico USD4114, día quirúrgico USD245, día de internación en Sala General USD150 y día de internación en Terapia Intensiva USD250. Los días de internación incluyen anatomía patológica, servicio de hemoterapia, diagnóstico por imágenes, oxígeno, fisiokinesioterapia y servicio de enfermería, y excluyen fármacos durante la internación. La evaluación posoperatoria consistió en controles diarios clínicos/por imágenes a cargo de los Servicios de Patología Espinal y Clínica Médica durante la internación y en sucesivos controles periódicos tras el alta hospitalaria a cargo del Servicio de Patología Espinal.
Resultados
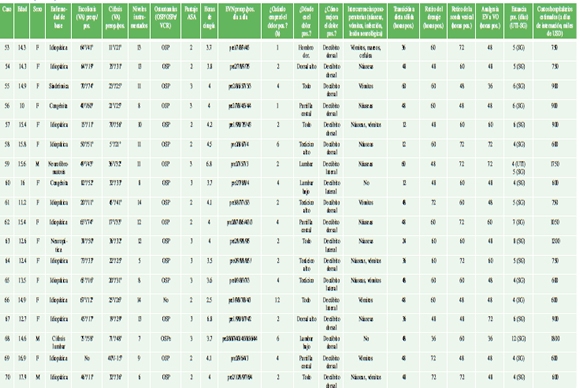
Se evaluó a 84 pacientes pediátricos (61 niñas y 23 niños) durante el posoperatorio de una cirugía de columna. El promedio de edad en el momento de la cirugía fue de 12 años y 9 meses (mín. 10, máx. 17 años + 9 meses). Las etiologías halladas eran: idiopática (41 casos), neuropática (14 casos), sindrómica (10 casos), muscular (7 casos) y misceláneas (12 casos). Los valores angulares promedio preoperatorios eran: 60,6º (mín. 10º, máx. 140º) de escoliosis y 37,5º (mín. 5º, máx. 130º) de cifosis. Estos pacientes registraron un puntaje de la ASA de 2,4 (mín. 1, máx. 3). Se instrumentaron un promedio de 10,9 niveles por paciente (mín. 2, máx. 18). De acuerdo con el tipo de osteotomía, 70 pacientes fueron sometidos a osteotomías de Smith Petersen; dos, a osteotomías de sustracción pedicular y se efectuó un procedimiento de vertebrectomía completa.
El inicio del dolor se registró, en promedio, a las 3.9 h de la cirugía (mín. 1 h, máx. 12 h). El puntaje promedio de la escala de valoración numérica fue de 2,1 (mín. 0, máx. 9) durante el preoperatorio; de 7,3 (mín. 2, máx. 10) el día 1 posoperatorio; de 6,6 (mín. 2, máx. 10) el día 2; 6,2 (mín. 1, máx. 9) el día 3; 5,1 (mín. 1, máx. 9) el día 4; 3,7 (mín. 2, máx. 9) el día 5; 3,3 (mín. 1, máx. 6) el día 6/alta hospitalaria. El tiempo promedio de la cirugía fue de 3 h y 55 min (mín. 90 min, máx. 8 h y 30 min). Se observó que el tiempo promedio de transición a dieta sólida fue de 37.7 h (mín. 12 h, máx. 60 h), el tiempo promedio de retiro del drenaje del sitio quirúrgico fue de 55.4 h (mín. 24 h, máx. 96 h), y el de retiro de la sonda vesical, de 58.8 h (mín. 24 h, máx. 72 h). El tiempo promedio de cambio de analgesia EV a VO fue de 54.4 h (mín. 18 h, máx. 96 h). El tiempo promedio de internación fue de 6.34 días (mín. 3, máx. 20), con un costo económico promedio de internación hospitalaria más procedimiento quirúrgico de USD1090 por paciente (mín. 450, máx. 4900).
Sesenta y siete pacientes (79,9%) refirieron náuseas y vómitos en las primeras 24 h del posoperatorio. Las complicaciones registradas fueron: un caso de infección superficial de la herida que fue tratado con limpieza quirúrgica y antibiótico EV, un caso de hemotórax, resuelto de manera incruenta, con controles periódicos clínicos por imágenes; un caso de caída de potenciales motores intraoperatoria sin secuelas posquirúrgicas (Tabla 2).
Tabla 2. Demografía y resultados de las variables consideradas




Discusión
El dolor posoperatorio está descrito como una experiencia subjetiva afectada por múltiples factores y como un importante desafío para los equipos actuantes de salud. Según nuestro conocimiento, no hay un consenso local sobre el manejo del dolor en el posoperatorio de la cirugía de columna, en la población pediátrica. Este estudio se llevó a cabo con el objetivo de describir, en un principio, la presencia de dolor y su intensidad en el posoperatorio de una cirugía de columna, en la población pediátrica y evaluar la eficacia del tratamiento analgésico. Se ha descrito que el pobre manejo del dolor posoperatorio altera la concentración y afecta la cognición y la sociabilización. En la población pediátrica, estos mecanismos pueden devenir en trastornos del comportamiento en etapas de desarrollo críticas y, si no se tratan, pueden prolongarse hasta la edad adulta. La American Pain Society, junto con la ASA, luego de una revisión sistemática, delinearon recomendaciones de tratamiento:
1) proporcionar al paciente y la familia educación pre y perioperatoria sobre el manejo farmacológico del dolor,1,5,6 y así promover una estancia hospitalaria más corta5,7-10 y, en consecuencia, reducir la tasa de complicaciones posoperatorias. Esta tarea educativa durante las consultas preoperatorias estará sujeta a la edad del paciente, su nivel de comprensión y el de su familia o tutor, la competencia cultural o lingüística;1 2) proveer de herramientas a la familia o el tutor para evaluar la intensidad del dolor y comunicarla a los enfermeros o cuidadores de la sala.11 Estas dos recomendaciones fueron tomadas en cuenta para futuros estudios; 3) evaluar los cuadros concomitantes, los antecedentes de medicación, dolor crónico, abuso de sustancias e internaciones, con el fin de descartar e individualizar dichas variables; 4) adecuar el protocolo al alivio del dolor y a los efectos adversos detectados (criterio compartido en este hospital); 5) emplear una escala de dolor validada a nivel internacional (escala de valoración numérica/escala analógica visual); utilizarla 1 o 2 h después de la intervención farmacológica dentro de lo establecido por el protocolo (Tabla 3). Adoptamos esta recomendación y así fueron evaluados nuestros pacientes diariamente; 13,25,29 6) usar terapias multimodales para el manejo del dolor (Servicio de Psicopatología y Terapia Física); 7) preferir la VO a la VE;30,31 también coincidimos con ambas recomendaciones; 8) está recomendada, a nivel internacional, la analgesia por bomba que puede ser administrada por el paciente.32,33 En nuestro medio, no contamos con esta modalidad ni con la infusión de fármacos por catéter epidural por la necesidad de disponer de Terapia Intensiva para todos nuestros pacientes en el posoperatorio inmediato; 9) incluir paracetamol o a un antinflamatorio no esteroide en el protocolo multimodal de analgesia por el efecto de potenciación de ambos fármacos;14,17,34 10) administrar pregabalina (150-300 mg/día) o gabapentina (600-1200 mg/día), ambas se asocian con mejores puntajes posoperatorios de dolor y con menores requerimientos de opioides poscirugía, como se administran solo por VO no pueden indicarse en el posoperatorio inmediato;18-21,26,27,35 11) promover el desarrollo de políticas y procedimientos estandarizados para la correcta implementación del protocolo de manejo del dolor en el posoperatorio de una cirugía de columna y designar un equipo para su control, a fin de garantizar la implementación del protocolo.36
Tabla 3. Métodos de evaluación validados para determinar la intensidad del dolor

Compartimos estos conceptos, las últimas dos recomendaciones serán desarrollados en futuros estudios. Landman y cols. hallaron que la población con escoliosis idiopática, a menudo, refería dolor antes de la cirugía y que el 50% no tenía ningún cambio en la intensidad del dolor, el 25% comunicaba menos dolor y el 25%, dolor más intenso durante el posoperatorio.24 En un estudio de Hayes y cols., la administración de antinflamatorios no esteroides como coadyuvante de los opioides en el tratamiento posoperatorio resultó beneficiosa, ya que disminuían los puntajes de dolor y, a su vez, la administración de opioides.37 Compartimos este concepto y está incorporado en nuestro protocolo. Weisman y cols., al igual que los otros estudios, concluyeron en que la administración de un agente antineurítico, como gabapentina, antes de la cirugía disminuye el uso de morfina dentro de las primeras 48 h del posoperatorio y mejora los puntajes de dolor.22 En la actualidad, no está reglado en nuestro protocolo, pero sí está en consideración para futuras actualizaciones.
Otra de las opciones terapéuticas es la infusión intratecal de analgesia/morfina, que dura de 12 a 18 h después de la cirugía; por el otro lado, la infusión por catéter epidural con analgesia de acción más prolongada con menos fluctuación del efecto analgésico, especialmente a la noche cuando el control se pierde con el uso de la analgesia controlada por el paciente, técnica considerada estándar para el control del dolor posoperatorio.38 Tanto una infusión como la otra requieren un monitoreo estricto en la Unidad de Terapia Intensiva durante el posoperatorio inmediato, algo de lo que no disponemos con frecuencia; por ende, no lo indicamos. Por otro lado, el dispositivo de analgesia controlada por el paciente no está disponible en nuestro medio; por lo tanto, la bomba de infusión de morfina se convierte en el elemento más utilizado en nuestro sistema hospitalario para el manejo del dolor posoperatorio. Unas de las ventajas de la infusión continua de morfina es que no requiere la colaboración o coparticipación del paciente/familia y mantiene la dosis plasmática estable durante la noche o la sedación del paciente.39
Connelly y cols. no hallaron relación entre determinadas variables (edad, sexo, índice de masa corporal, posición económica familiar, grado de deformidad y duración de la cirugía) y su concepción del dolor durante el posoperatorio, lo que ayudó a sostener que el dolor es una respuesta a múltiples factores que no tienen relación entre la gravedad de la deformidad y las variables demográficas.40-44 Desde la perspectiva de nuestra heterogénea población, y al revaluarla en subgrupos, podemos coincidir con dicho argumento. En otro estudio, estos mismos autores hicieron referencia a que la concepción del dolor preoperatorio es un factor predictivo importante de la duración de la estancia hospitalaria después de la cirugía, por lo cual es preciso controlarlo farmacológica y no farmacológicamente antes del procedimiento quirúrgico.40-43 Coincidimos con esta metodología, la concepción del manejo multimodal y la administración de fármacos preoperatoria para mejorar el estado posoperatorio del paciente. Metodología reservada para un futuro trabajo de investigación. En múltiples estudios, Haber y cols. se refirieron a la importancia del manejo protocolizado y multimodal del dolor después de una cirugía de columna, y a la reducción del uso de los equivalentes de opioides en los esquemas analgésicos e hicieron hincapié en el manejo del dolor integral para el posoperatorio de columna,12 lo cual contribuiría a acortar la estancia hospitalaria y los costos económicos. Esto sirvió, en gran medida, como principal disparador para llevar a cabo este estudio de investigación.
Una de las limitaciones de nuestro estudio podría ser la heterogeneidad de la población evaluada y tal vez la difícil interpretación de sus resultados tratando de correlacionar una patología con la otra, tema que no será discutido en el presente trabajo. Otra limitación podría ser que se consideraron solo los procedimientos por abordaje posterior y se excluyeron aquellos con abordajes combinados o anteriores. Estas recomendaciones no se aplican a todos los pacientes y situaciones clínicas. Se necesitarán futuros estudios de validación para determinar si las inclusiones de estas variables dentro del tratamiento multimodal son útiles o no en la práctica diaria.
Conclusiones
El manejo del dolor posoperatorio tras una cirugía de columna en la población pediátrica representa un verdadero desafío para el equipo de salud. Un alto porcentaje de los pacientes refiere un manejo regular o malo del dolor posoperatorio. La bibliografía médica hace hincapié en que el óptimo manejo del dolor comienza antes de la cirugía y se basa en la evaluación continua del paciente y el desarrollo estandarizado de un esquema analgésico multimodal y, al mismo tiempo, individualizado al procedimiento quirúrgico y las comorbilidades del paciente, lo cual promovería una atención social costo-efectiva más satisfactoria y con mejores resultados funcionales para el paciente, su familia y el hospital.
Conflicto de intereses: Los autores no declaran conflictos de intereses.
Agradecimiento
Al Dr. Lawrence Haber por su gentileza en facilitarnos información sobre el manejo multimodal del dolor en el posoperatorio de columna pediátrica.
1. Chou R, Gordon DB, de León-Casasola OA, Rosenberg JM, Bickler S, Brennan T, et al. Guidelines on the Management of Postoperative Pain Management of Postoperative Pain: A Clinical Practice Guideline from the American Pain Society, the American Society of Regional Anesthesia and Pain Medicine, and the American Society of Anesthesiologists’ Committee on Regional Anesthesia, Executive Committee, and Administrative Council. J Pain 2016;17(2):131-57. https://doi.org/10.1016/j.jpain.2015.12.008
2. Gan TJ, Habib AS, Miller TE, White W, Apfelbaum JL. Incidence, patient satisfaction, and perceptions of postsurgical pain: Results from a US national survey. Curr Med Res Opin 2014;30:149-60. https://doi.org/10.1185/03007995.2013.860019 [ Links ]
3. Kehlet H, Jensen T, Woolf C. Persistent postsurgical pain: risk factors and prevention. Lancet 2006;367:1618-25. https://doi.org/10.1016/S0140-6736(06)68700-X [ Links ]
4. Chou R, Thames LL, Dana T, Pappas M, Mitchell JP. Evidence review on the management of postoperative pain. Glenview, IL: American Pain Society; 2016. [ Links ]
5. Egbert LD, Battit GE, Welch CE, Bartlett MK. Reduction of postoperative pain by encouragement and instruction of patients. A study of doctor-patient rapport. N Engl J Med 1964:270:825-7. https://doi.org/10.1056/NEJM196404162701606 [ Links ]
6. Langer EJ, Janis IL, Wolfer JA. Reduction of psychological stress in surgical patients. J Exp Soc Psychol 1975;11:155-65. https://doi.org/10.1016/S0022-1031(75)80018-7 [ Links ]
7. Crowe J, Henderson J. Pre-arthroplasty rehabilitation is effective in reducing hospital stay. Can J Occup Ther 2003;70:88-96. https://doi.org/10.1177/000841740307000204 [ Links ]
8. Doering S, Katzlberger F, Rumpold G, Roessler S, Hofstoetter B, Schatz DS, et al. Videotape preparation of patients before hip replacement surgery reduces stress. Psychosom Med 2000;62:365-73. PMID: 10845350 [ Links ]
9. Arthur HM, Daniels C, McKelvie R, Hirsh J, Rush B. Effect of a preoperative intervention on preoperative and postoperative outcomes in low-risk patients awaiting elective coronary artery bypass graft surgery. A randomized, controlled trial. Ann Intern Med 2000;133:253-62. https://doi.org/10.7326/0003-4819-133-4-200008150-00007 [ Links ]
10. Wilson JF. Behavioral preparation for surgery: Benefit or harm? J Behav Med 1981;4:79-102. PMID: 7026795 [ Links ]
11. Kankkunen P, Vehviläinen-Julkunen K, Pietilä AM, Halonen P. Is the sufficiency of discharge instructions related to children’s postoperative pain at home after day surgery? Scand J Caring Sci 2003;17:365-72. PMID: 14629639
12. Haber L. How to accelerate recovery of AIS patients after posterior spinal fusion. Multiple modality pain protocols. Scoliosis Research Society Annual Meeting, Minneapolis, MN, 2015. [ Links ]
13. Beyer JE, Bournaki MC. Assessment and management of postoperative pain in children. Pediatrician 1989;16:30-8. PMID: 2566985 [ Links ]
14. Pettersson PH, Jakobsson J, Owall A. Intravenous acetaminophen reduced the use of opioids compared with oral administration after coronary artery bypass grafting. J Cardiothorac Vasc Anesth 2005;19:306-9. PMID: 16130055 [ Links ]
15. Li Q, Zhang Z, Cai Z. High-dose ketorolac affects adult spinal fusion: a meta-analysis of the effect of perioperative non steroidal anti-inflammatory drugs on spinal fusion. Spine 2011;36: E461-E468. https://doi.org/10.1097/BRS.0b013e3181dfd163 [ Links ]
16. Dodwell ER, Latorre JG, Parisini E, Zwettler E, Chandra D, Mulpuri K, et al. NSAID exposure and risk of nonunion: A meta-analysis of case-control and cohort studies. Calcif Tissue Int 2010;87:193-202. https://doi.org/10.1007/s00223-010-9379-7 [ Links ]
17. Sucato DJ, Lovejoy JF, Agrawal S, Elerson E, Nelson T, McClung A. Postoperative ketorolac does not predispose to pseudoarthrosis following posterior spinal fusion and instrumentation for adolescent idiopathic scoliosis. Spine 2008;33:1119-24. https://doi.org/10.1097/BRS.0b013e31816f6a2a [ Links ]
18. Rusy LM, Hainsworth KR, Nelson TJ, Czarnecki ML, Tassone JC, Thometz JG, et al. Gabapentin use in pediatric spinal fusion patients: a randomized, double-blind, controlled trial. Anesth Analg 2010;110:1393-8. https://doi.org/10.1213/ANE.0b013e3181d41dc [ Links ]
19. Amin SM, Amr YM. Comparison between preemptive gabapentin and paracetamol for pain control after adenotonsillectomy in children. Anesth Essays Res 2011;5:167-70. https://doi.org/10.4103/0259-1162.94758 [ Links ]
20. Agarwal A, Gautam S, Gupta D, Agarwal S, Singh PK, Singh U. Evaluation of a single preoperative dose of pregabalin for attenuation of postoperative pain after laparoscopic cholecystectomy. Br J Anaesth 2008;101:700-4. https://doi.org/10.1093/bja/aen244 [ Links ]
21. Chang SH, Lee HW, Kim HK, Kim SH, Kim DK. An evaluation of perioperative pregabalin for prevention and attenuation of postoperative shoulder pain after laparoscopic cholecystectomy. Anesth Analg 2009;109:1284-6. https://doi.org/10.1213/ane.0b013e3181b4874d [ Links ]
22. Hayes J, Pehora C, Bissonnette B. The use of NSAIDs in pediatric scoliosis surgery - a survey of physicians’ prescribing practice. Paediatr Anaesth 2009;19(8):756-63. https://doi.org/10.1111/j.1460-9592.2009.03060.x
23. Apfelbaum JL, Chen C, Mehta SS, Gan TJ. Postoperative pain experience: Results from a national survey suggest postoperative pain continues to be undermanaged. Anesth Analg 2003;97:534-40. https://doi.org/10.1213/01.ane.0000068822.10113.9e [ Links ]
24. Bastrom TP, Marks MC, Yaszay B, Newton PO; Harms Study Group. Prevalence of postoperative pain in adolescent idiopathic scoliosis and the association with preoperative pain. Spine (Phila Pa 1976) 2013;38(21):1848-52. https://doi.org/10.1097/BRS.0b013e3182a4aa97 [ Links ]
25. Beyer JE, Villarruel AM, Deynes MJ. The Oucher: User’s manual and technical report. Disponible en: www.oucher.org/downloads/2009_Users_Manual.pdf. Consulta: 8 de enero, 2016.
26. Freedman BM, O’Hara E. Pregabalin has opioid-sparing effects following augmentation mammaplasty. Aesthet Surg J 2008;28:421-4. https://doi.org/10.1016/j.asj.2008.04.004
27. Jokela R, Ahonen J, Tallgren M, Haanpää M, Korttila K. Premedication with pregabalin 75 or 150 mg with ibuprofen to control pain after day-case gynaecological laparoscopic surgery. Br J Anaesth 2008;100:834-40. https://doi.org/10.1093/bja/aen098 [ Links ]
28. Bradley EH, Herrin J, Mattera JA, Holmboe ES, Wang Y, Frederick P, et al. Quality improvement efforts and hospital performance: rates of beta-blocker prescription after acute myocardial infarction. Med Care 2005;43:282-92. PMID: 15725985 [ Links ]
29. Buchholz M, Karl HW, Pomietto M, Lynn A. Pain scores in infants: a modified infant pain scale versus visual analogue. J Pain Symptom Manage 1998;15:117-24. PMID: 9494310 [ Links ]
30. Tramèr MR, Williams JE, Carroll D, Wiffen PJ, Moore RA, McQuay HJ. Comparing analgesic efficacy of nonsteroidal anti-inflammatory drugs given by different routes in acute and chronic pain: a qualitative systematic review. Acta Anaesthesiol Scand 1998;42:71-9. PMID: 9527748 [ Links ]
31. U.S. Food and Drug Administration. Extended release-long acting opioid analgesics. Disponible en: www.fda.gov/Safety/MedWatch/SafetyInformation/ucm396503.htm. Consulta: 9 de diciembre, 2015. [ Links ]
32. Saudan S, Habre W, Ceroni D, Meyer PA, Greenberg RS, Kaelin A, et al. Safety and efficacy of patient controlled epidural analgesia following pediatric spinal surgery. Paediatr Anaesth 2008;18:132-9. https://doi.org/10.1111/j.1460-9592.2007.02383.x [ Links ]
33. Jarzyna D, Jungquist CR, Pasero C, Willens JS, Nisbet A, Oakes L, et al. American Society for Pain Management Nursing Guidelines on Monitoring for Opioid-Induced Sedation and Respiratory Depression. Pain Manag Nurs 2011;12:118-45. https://doi.org/10.1016/j.pmn.2011.06.008 [ Links ]
34. Ong CK, Seymour RA, Lirk P, Merry AF. Combining paracetamol (acetaminophen) with nonesteroidal antiinflammatory drugs: a qualitative systematic review of analgesic efficacy for acute postoperative pain. Anesth Analg 2010;110:1170-9. https://doi.org/10.1213/ANE.0b013e3181cf9281 [ Links ]
35. Ravish M, Muldowney B, Becker A, Hetzel S, McCarthy JJ, Nemeth BA, et al. Pain management in patients with adolescent idiopathic scoliosis undergoing posterior spinal fusion: combined intrathecal morphine and continuous epidural versus PCA. J Pediatr Orthop 2012;32(8):799-804. https://doi.org/10.1097/BPO.0b013e3182694f00 [ Links ]
36. Reynolds MA. Postoperative pain management discharge teaching in a rural population. Pain Manag Nurs 2009;10:76-84. https://doi.org/10.1016/j.pmn.2008.07.003 [ Links ]
37. Sieberg CB, Simons LE, Eldestein MR, DeAngelis MR, Pielech M, Sethna N, et al. Pain prevalence and trajectories following pediatric spinal fusion surgery. J Pain 2013;14(12):1694-702. https://doi.org/10.1016/j.jpain.2013.09.005 [ Links ]
38. Milbrandt TA, Singhal M, Minter C, McClung A, Talwalkar VR, Iwinski HJ, et al. A comparison of three methods of pain control for posterior spinal fusions in adolescent idiopathic scoliosis. Spine (Phila Pa 1976) 2009;34(14):1499- 503. https://doi.org/10.1097/BRS.0b013e3181a90ceb [ Links ]
39. Poe-Kochert C, Tripi PA, Potzman J, Son-Hing JP, Thompson GH. Continuous intravenous morphine infusion for postoperative analgesia following posterior spinal fusion for idiopathic scoliosis. Spine (Phila Pa 1976) 2010;35(7):754-7. https://doi.org/10.1097/BRS.0b013e3181bc9a00 [ Links ]
40. Landman Z, Oswald T, Sanders J, Diab M; Spinal Deformity Study Group. Prevalence and predictors of pain in surgical treatment of adolescent idiopathic scoliosis. Spine (Phila Pa 1976) 2011;36(10):825-9. https://doi.org/10.1097/BRS.0b013e3181de8c2b [ Links ]
41. Hiller A, Helenius I, Nurmi E, Neuvonen PJ, Kaukonen M, Hartikainen T, et al. Acetaminophen improves analgesia but does not reduce opioid requirement after major spine surgery in children and adolescents. Spine (Phila Pa 1976) 2012;15;37(20):E1225-31. https://doi.org/10.1097/BRS.0b013e318263165c [ Links ]
42. Rullander AC, Jonsson H, Lundström M, Lindh V. Young people’s experiences with scoliosis surgery: a survey of pain, nausea, and global satisfaction. Orthop Nurs 2013;32(6):327(33):334-5. https://doi.org/10.1097/NOR.0000000000000007
43. Connelly M, Fulmer RD, Prohaska J, Anson L, Dryer L, Thomas V, et al. Predictors of postoperative pain trajectories in adolescent idiopathic scoliosis. Spine (Phila Pa 1976) 2014;39(3):E174-81. https://doi.org/10.1097/BRS.0000000000000099 [ Links ]
44. Mayell A, Srinivasan I, Campbell F, Peliowski A. Analgesic effects of gabapentin after scoliosis surgery in children: a randomized controlled trial. Paediatr Anaesth 2014;24(12):1239-44. https://doi.org/10.1111/pan.12524 [ Links ]














