Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de radiología
versión On-line ISSN 1852-9992
Rev. argent. radiol. vol.73 no.3 Ciudad Autónoma de Buenos Aires jul./set. 2009
CABEZA Y CUELLO
Tumor del cuerpo carotídeo. Presentación de un caso por ecografía y resonancia magnética
Marcelo Cabrini, Víctor González, J. Alejandro Márquez, Cristian Rosas, Darío Cassina, Héctor Audisio, Eduardo Labat
Instituto Radiológico General Roca S.R.L. Chacabuco 1626, General Roca (8332), Río Negro, Argentina.
Correspondencia: Dr. Marcelo Cabrini:tanocabrini@yahoo.com
Recibido: marzo 2009; aceptado: abril 2009
Received: march 2009; accepted: april 2009
©SAR-FAARDIT 2009
Resumen
El tumor de cuerpo carotídeo, que se origina en los quimiorreceptores de dicha estructura, representa hasta el 50% de los paragangliomas de cabeza y cuello.
En forma frecuente, constituye un hallazgo incidental (asintomático), aunque en algunos casos los pacientes pueden consultar por una masa indolora, ronquera, paresia lingual y/o disfagia.
Sus características imagenológicas permiten una aproximación diagnóstica no invasiva con altos índices de sensibilidad y especificidad, por lo que su conocimiento facilita la conducta clínico-terapéutica.
Se presenta un caso clínico que resulta particularmente elocuente para la práctica diaria, ya que la paciente tiene antecedentes quirúrgicos por patología tiroidea maligna, hecho que precisa una aproximación diagnóstica estricta para su correcto seguimiento.
Palabras clave: Tumor cuerpo carotídeo; Paraganglioma; Ecografía; Resonancia magnética.
Abstract
Carotid body tumor. A case presentation with ultrasonography and magnetic resonance imaging
The carotid body tumor, which arises from its chief cells (glomus type 1), is the most common paraganglioma of the head and neck (up to 50%).
This tumor is in most cases clinically silent and is detected incidentally at imaging study during evaluation of patients with unrelated symptoms such as painless, slowly growing lateral neck mass, dysphagia, sleep apnea, and paresia or atrophy of the tongue.
According to its appearance, precise non-invasive imaging techniques may allow the radiologist to reach the correct diagnosis and treatment.
The following case report is particularly useful for daily practice; the patient has surgical history of tiroid neoplasm which requires a thorough diagnosis, in order to determine an accurate follow-up.
Keywords: Carotid-body tumor; Paraganglioma; Ultrasonography; MR Imaging.
CASO CLÍNICO
Paciente de sexo femenino, de 68 años de edad, con antecedentes de bocio multinodular y cáncer folicular de tiroides, por lo que fue intervenida quirúrgicamente en 1998, realizándose tiroidectomía total.
Los controles evolutivos de laboratorio y ecografía, inicialmente estrictos (cada 6 meses), siempre fueron normales.
Consulta en julio de 2008 a su médica endocrinóloga por palpar un "bulto" indoloro en el sector inferior izquierdo del cuello, a nivel anterior, no notado con anterioridad.
Ante esos datos -y teniendo en cuenta los antecedentes- se decide realizar un control ecográfico (Fig.1-4).
En relación con estos hallazgos, en agosto de 2008 el cirujano solicita resonancia magnética (RM) de cuello con gadolinio (Fig. 5-10). Dado que los hallazgos imagenológicos resultaron categóricos, se solicitan exámenes de laboratorio (marcadores, niveles hormonales, etc.), con resultados dentro de los parámetros normales.
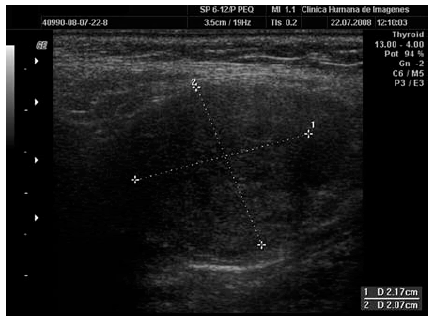
Fig. 1. Ecografía de partes blandas. Se observa una formación hipoecoica, finamente heterogénea, ubicada a nivel de la bifurcación carotídea, de 21 x 20 mm.
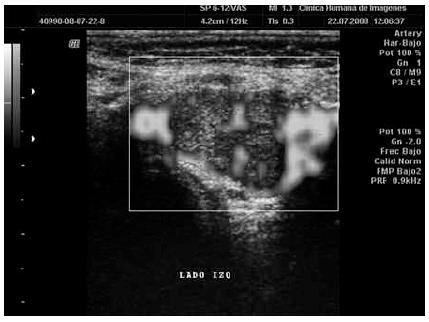
Fig. 2. Ecografía con power angio Doppler. Se advierte una vascularización importante de la lesión previamente descrita
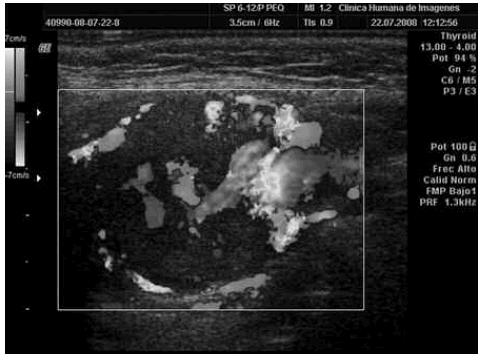
Fig. 3. Ecografía Doppler color. La formación hipoecoica de la bifurcación carotídea izquierda muestra amplia vascularización arterial que puede depender de la carótida externa, de la interna o de ambas.
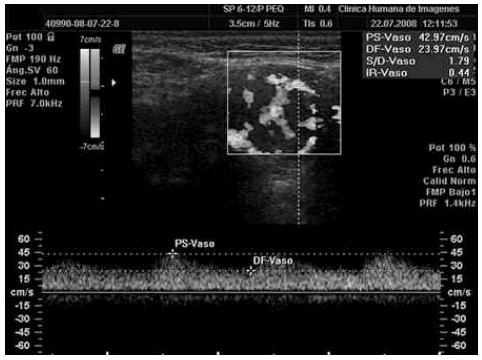
Fig. 4. Ecografía Doppler color y pulsado. Se observa un trazado espectralque muestra una sístole de ascenso lento y un amplio flujo diastólico, hallazgos típicos de los flujos de baja resistencia (IR: 0.44) e indicativo de una amplia vascularización.
Se determinó finalmente realizar controles imagenológicos periódicos. La paciente continúa asintomática en la actualidad.
DISCUSIÓN
Epidemiología
El cuerpo carotídeo es el paraganglio de cabeza y cuello de mayor tamaño, y se ubica en el sector medial y posterior de la bifurcación carotídea (1). Esta estructura puede situarse dentro o fuera de la capa adventicia y puede ser identificada también en la arteria carótida interna o en la externa (2).
Los paragangliomas en este sector tienen una distribución variable, siendo localizados en las células glómicas predominantemente del cuerpo carotídeo y el foramen yugular o, menos frecuentemente, a lo largo del nervio vagal y el oído medio, entre otros sitios menos habituales (3, 4).
El 80% de los paragangliomas son tumores del cuerpo carotídeo o del glomus yugular y, aunque no hay trabajos consensuados que determinen cuál de ellos es más frecuente, sin embargo, una reciente publicación indica que los primeros representarían más del 50% de los paragangliomas de cabeza y cuello (2, 5).
El tumor del cuerpo carotídeo surge en los quimiorreceptores del sector posteromedial de dicha estructura, la que juega un rol importante en la homeostasis del oxígeno, determinando una estimulación simpática ante la hipoxia y, de forma característica, separando y expandiendo la bifurcación (Fig. 5 y 7) (6-8).Sin embargo, cuando crece, rodea a las estructuras vasculares, sin producir estenosis. Asimismo, puede comprometer por compresión a estructuras nerviosas regionales (2).
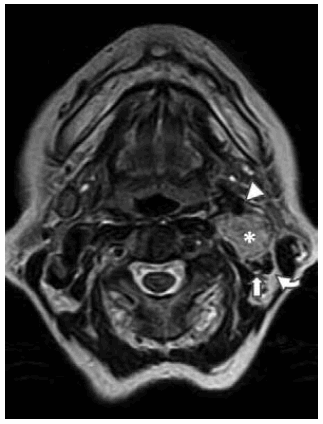
Fig. 5. RM axial T2 (TR6720/TE123) que muestra una imagen focal de alta señal (*) a nivel de la bifurcación carotídea izquierda, que expande y separa los vasos carotídeos externo(cabeza de flecha) e interno (flecha) y a la vena yugular interna (flecha curva).

Fig. 6. RM axial T2 fat-sat (TR4560/TE84) donde persiste la alta señal focal (*), hecho que descarta contenido graso dentro del tumor. Puede compararse con la bifurcación carotídea derecha normal (cabeza de flecha larga); carótidas izquierdas externa (cabeza de flecha corta) e interna (flecha) y vena yugular interna (flecha curva).
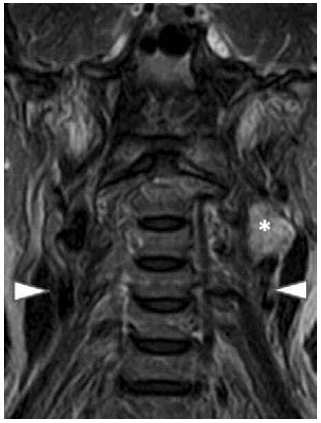
Fig. 7. RM coronal T2 (TR6740/TE124), que correlaciona los datos mencionados anteriormente en este plano; los límites de la lesión impresionan bien definidos; tumor del cuerpo carotídeo (*) y arterias carótidas primitivas (cabezas de flecha).
El aporte sanguíneo deriva principalmente de ramas de la arteria carótida externa, aunque puede haber aporte de la interna o de las arterias vertebral, cervical profunda o del tronco tirobicérvicoescapular. La arteria glómica, un vaso adventicio que se origina en la bifurcación y que normalmente da aporte al cuerpo glómico, puede aumentar de tamaño y contribuir a la vascularización del tumor (8).
Este tumor, que deriva de los elementos mesodérmicos de la tercera cresta neural y muchas veces es un hallazgo incidental, puede aparecer a cualquier edad, con un pico de prevalencia entre los 45 y los 50 años, en ambos sexos por igual (2, 3, 6, 9). En nuestro caso, la paciente era de mayor edad (68 años).
Ciertos datos sugerirían una relación entre los paragangliomas y los estadios de hipoxemia crónicos, ya que presentan mayor prevalencia en pacientes con enfermedad pulmonar obstructiva crónica y en personas que residen en altura (ej. México DC, Colorado, Perú, etc.) (2).
Se han reportado casos congénitos multicéntricos uni o bilaterales, sincrónicos o metacrónicos. Los casos esporádicos, que se observan en el 0.01% de la población, son bilaterales en el 5%, mientras que los familiares son bilaterales en hasta el 38% (6). Se asocia a déficit congénito de factores de coagulación (2).
Pueden aparecer simultáneamente con feocromocitoma, CA papilar de tiroides, tríada de Carney (leiomiosarcoma o leiomioblastoma gástrico, condroma pulmonar y paraganglioma fisiológicamente activo) (2, 4).
En el caso presentado, la paciente mostró antecedentes de carcinoma de tiroides de variante folicular, por lo que se infiere que puede tratarse de la variante esporádica.
La tasa de crecimiento es de aproximadamente 5 mm por año (2).
Clínica
En forma característica, el paciente refiere una masa indolora, de lento crecimiento, móvil, sin sintomatología clínica; sin embargo, puede ser pulsátil, causar ronquera, estridor, paresia lingual, vértigos, etc. En casos de gran tamaño, puede determinar disfagia (2, 3).
Según lo descrito, la paciente en estudio consultó por notar un bulto, en relación con una masa indolora.
HALLAZGOS IMAGENOLÓGICOS
Ecografía
Es el método de elección para la detección y seguimiento imagenológico del tumor del cuerpo carotídeo, especialmente en combinación con la técnica Doppler color. El empleo de un transductor lineal de frecuencia y resolución altas (7-10 MHz) permite una adecuada valoración morfológica (3).
Característicamente, aparece como una masa redondeada u ovoide, hipoecoica-sólida, cuyos límites suelen apreciarse correctamente, localizada en la bifurcación carotídea, a la que separa en diversos grados (Fig.1) (3). El compromiso circunferencial total (encasement, en inglés) de los vasos carotídeos es infrecuente.
Con ecografía Doppler color es posible identificar una masa hipervascularizada que ocupa el cuerpo carotídeo y desplaza a los vasos (Figs. 3 y 4). Esta técnica permite establecer el diagnóstico diferencial con respecto a otras masas regionales, como tumores de glándulas salivales, adenopatías, pseudoaneurisma carotídeo, quiste branquial o tumores de la vaina nerviosa, por ser todas ellas lesiones hipovasculares (3).
Resonancia Magnética
La capacidad multiplanar de este método permite una mayor valoración anatómica de las estructuras comprometidas, así como también una caracterización tumoral más detallada en relación con los hallazgos ecográficos.
El tumor del cuerpo carotídeo se visualiza como una imagen focal, elíptica, de límites precisos, ubicada en la bifurcación carotídea, a la que desplaza, separando los vasos externo e interno en sentido antero-posterior (aunque a veces lo hace en sentido medial); presenta señal intermedia-baja en secuencias T1 y DP y señal alta en secuencias T2 y T2 fat-sat (Figs. 5 - 10) (4, 5, 8).
Es posible identificar múltiples imágenes de aspecto serpinginoso (o puntiformes en cortes axiales) de vacío de flujo en todas las secuencias, siendo más evidentes cuando se emplean secuencias de TE largo y secuencias T2 (Figs. 7 y 8) (3, 4).

Fig. 8. RM sagital T2 (TR5540/TE122). Corte parasagital izquierdo que señala claramente que la lesión se localiza en la bifurcación izquierda (*); la carótida interna está desplazada en sentido posterior (cabeza de flecha). Se pueden identificar pequeñas áreas "serpinginosas" de baja señal, en relación con el vacío de flujo.
Las características imagenológicas descritas en T2 dan a este tumor un aspecto "en sal y pimienta", donde la "pimienta" (anintensa) representa los focos de vacío de flujo y la "sal" (de alta intensidad de señal), áreas de flujo enlentecido o de hemorragia intratumoral (también de alta señal en T1). Este signo, que se evidencia cuando el tumor es mayor de 1 cm, no es específico, ya que también puede observarse en metástasis de carcinoma renal o de tiroides (3).
Luego de la administración de contraste paramagnético, dicha lesión muestra refuerzo homogéneo e intenso (Figs. 9 y 10).
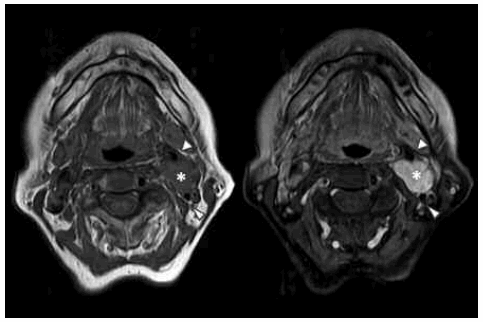
Fig. 9. RM axial T1 (TR620/TE12) sin contraste (der.) y axial T1(TR620/TE12) fat-sat post-gadolinio. Es categórico el refuerzo homogéneo y global de la lesión (*) luego de la administración de contraste; los vasos carotídeos (cabezas de flecha) no evidencian alteraciones intrínsecas. Esta secuencia permitiría clasificar -imagenológicamente- a este tumor en el grupo II.
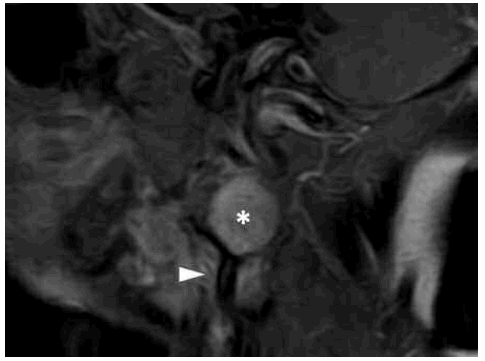
Fig. 10. RM sagital T1 (TR600/TE14) post-gadolinio; aporta datos complementarios a los descriptos, confirmando el refuerzo tumoral sólido e intenso (*).

Esquema: Adaptación de la clasificación quirúrgica propuesta en el trabajo de Shamblin et al., en la que se evalúan los tumores del cuerpo carotídeo según su relación con los vasos arteriales en grupos I, II, IIIa y IIIb (de derecha a izquierda). El grupo IIIb incluye tumores de cualquier tamaño, pero íntimamente adheridos a dichos vasos. Las líneas oblicuas representan los pares X y XII. (Tomado de Ref. 5, con autorización escrita).
Otros métodos
Si bien en este trabajo se hace hincapié en los hallazgos de la ecografía y la RM convencional, en la literatura actual hay una amplia descripción de esta patología por otros métodos (TC, angio-TC con reconstrucción 3D, angio-RM, etc.) (2, 3).
Con la angio-RM es posible identificar si el diámetro de los vasos nutricios es > 1.5 mm. Luego de la administración de gadolinio, se señala un refuerzo homogéneo; sin embargo, con dosis altas de contraste se advierten en ciertos casos artefactos de susceptibilidad magnética por acortamiento del T2, traducidos como baja señal temporaria (24-42 segs) en las secuencias T1 (3). Este método es particularmente útil para demostrar si el tumor rodea y/o deforma las arterias o sus ramas (8).
Raramente se utiliza la punción aspiración con aguja fina (PAAF), dado que el diagnóstico imagenológico suele ser categórico. Por otro lado, con esta metodología se reportaron casos de complicaciones severas, como hemorragia y daño de las paredes arteriales (10). En un trabajo publicado por Soares et al. (11) se menciona, incluso, que el diagnóstico citológico por PAAF puede ser erróneo, especialmente en pacientes con antecedentes de adenocarcinoma; la gran atipía celular presente en un aspirado de un tumor de cuerpo carotídeo no es indicativa de malignidad.
DIAGNÓSTICOS DIFERENCIALES
En general, ante una masa focal del espacio carotídeo, deben considerarse también otras etiologías, como los tumores de la vaina nerviosa, metástasis ganglionares (en pacientes con malignidad primaria conocida, como es el caso de esta paciente), abscesos, trombosis venosa, etc. (3).
Los tumores de la vaina nerviosa generalmente desplazan a las arterias carótidas en sentido anterior y medial y a la vena yugular interna en sentido posterior. Asimismo, muestran señal intermedia en T1 y alta en T2, reforzando en forma intensa y homogénea luego de la administración de gadolinio (3). El aspecto imagenológico es similar al del tumor carotídeo, pero la localización anatómica a nivel de la bifurcación carotídea hace menos probable el diagnóstico de tumor de la vaina nerviosa, el que se encuentra en continuidad al paquete nervioso comprometido.
Los abscesos convencionalmente evidencian refuerzo heterogéneo, periférico o pseudoanular y los datos clínicos suelen ser muy orientativos en esta región, por lo que su diferenciación no suele ser un reto para el radiólogo.
El empleo de ecografía con técnica Doppler suele ser suficiente y categórica para establecer la presencia de trombosis venosa.
La apariencia en ecografía, TC o RM de las metástasis de tumores renales y de tiroides es similar a la de los paragangliomas en general (3). Sin embargo, estas lesiones infiltran tejidos blandos adyacentes, por lo que solo deberán tenerse en cuenta en el diagnóstico diferencial entre ellas y un tumor del cuerpo carotídeo con comportamiento maligno.
PRONÓSTICO
La evolución clínica depende directamente de la posibilidad terapéutica quirúrgica. En el 2-13% de los casos puede presentar comportamiento maligno, evidenciado como compromiso ganglionar regional o metástasis a distancia; en estos casos, la mortalidad alcanza el 9% (2, 6). La determinación de malignidad es muy difícil de realizar. La tasa de recidiva posquirúrgica es del 10% y aparece tardíamente (2,6).
TRATAMIENTO
Si bien se recomienda una conducta expectante, la modalidad terapéutica curativa es la cirugía, que conlleva un desafío técnico por la alta vascularización de la lesión y por la proximidad de los vasos carotídeos y de elementos nerviosos regionales (5, 12).
En base a ello, se hizo una clasificación quirúrgica del tumor según el trabajo publicado hace casi 40 años por Shamblin et al. (13), que evalúa la morbilidad vascular en este procedimiento terapéutico. El riesgo es significativo cuando el tamaño del tumor supera los cm (67% en tumores mayores de 5 cm contra 15% en los de menor tamaño) (12).
En esa oportunidad, se clasificó al tumor del cuerpo carotídeo en tres grupos, basándose en los reportes quirúrgicos y el examen macroscópico de anatomía patológica, estableciendo que el riesgo quirúrgico depende, principalmente, de la relación del tumor con los vasos carotídeos (Tabla).
Tabla: Clasificación quirúrgica de los tumores del cuerpo carotídeo.

La embolización pre-quirúrgica reduce el aporte sanguíneo tumoral, pero puede desencadenar una reacción inflamatoria, hecho que puede incidir negativamente en la técnica. Por otro lado, la radioterapia sola o combinada con la cirugía es una alternativa, aunque de uso controversial (12).
CONCLUSIÓN
Los hallazgos imagenológicos encontrados en el caso presentado constituyen criterios diagnósticos de esta entidad patológica. Asimismo, si bien la ecografía aporta datos de importancia para su diagnóstico, la RM permite establecer datos adicionales en lo que respecta al tamaño del tumor y su relación con estructuras adyacentes, lo que facilita la decisión terapéutica.
1. Lee KY, Oh YW, Noh HJ, et al. Extraadrenal paragangiomas of the body: Imaging features. AJR Am J Roentenol 2006;187:492-504. [ Links ]
2. Iannaccone R, Catalano C, Laghi A, et al. Bilateral carotid body tumor evaluated by 3D MDCT angiography. Circulation 2004;109;e64. [ Links ]
3. Rao AB, Koeller KK, Adair CF. From the archives of the AFIP: Paragangliomas of the head and neck: radiologicpathologic correlation. RadioGraphics 1999;19:1605-1632. [ Links ]
4. Van Gils APG, van den Berg R, Falke THM, et al. MR diagnosis of paraganglioma of the head and neck: value of contrast enhancement. AJR Am J Roentgenol 1994;162:147-153. [ Links ]
5. Arya S, Rao V, Juvekar S, Dcruz AK. Carotid body tumors: objetive criteria to predict the Shamblin Group on MR imaging. AJNR 2008; 29:1349-1354. [ Links ]
6. Blush RL, Lumsden AB, Lin PT. Image of the month - carotid body tumor: intercarotid paraganglioma. Arch Surg 2001; 136:1085-1086. [ Links ]
7. Makeieff M, Raingeard I, Alric P, Bonafe A, Guerrier B, Marty-Ane C. Surgical management of carotid body tumors. Ann Surg Oncol 2008;15(8):2180-2186. [ Links ]
8. Van den Berg R, van Gils APG, Wasser MNJM. Imaging of head and neck paragangliomas with 3D TOF MR angiography. AJR Am J Roentgenol 1999;172:1667-1673. [ Links ]
9. Velebit V, Schneider PA. Images in clinical medicine. Carotid body tumor. N Engl J Med 2001; 345(8):587. [ Links ]
10. Rosa M, Sahoo S. Bilateral carotid body tumor: The role of fine-needle aspiration biopsy in the preoperative diagnosis. Diagnostic Cytopathology 2008; 36(3):178-180. [ Links ]
11. Soares MA, Apel RL, Bédard YC. Carotid body tumor mimicking adenocarcinoma on fine-needle aspiration. Endocrine Pathology 1994; 5(2):131-135. [ Links ]
12. Singh D, Pinjala RK, Reddy RC, Satya Vani PVNL. Management for carotid body paragangliomas. Interact Cardiovasc Thorac Surg 2006; 5:692-695. [ Links ]
13. Shamblin WR, ReMine WH, Sheps SG, et al. Carotid body tumor (chemodectoma). Clinico-pathologic analysis of 90 cases. Am J Surg 1971;122:732-739. [ Links ]














