Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de radiología
versión On-line ISSN 1852-9992
Rev. argent. radiol. vol.74 no.3 Ciudad Autónoma de Buenos Aires jul./set. 2010
ONCOLOGÍA - ARTÍCULO DE REVISIÓN
Resonancia magnética de alta resolución en el cáncer de recto
Adriana Dieguez
Servicio de Resonancia Magnética y Tomografía Computada - Área de Oncoimágenes. Diagnóstico Médico. Junín 1023 (1113AAE) C.A.B.A. República Argentina.
Correspondencia: Dra. Adriana Diéguez: adriana.dieguez@diagnosticomedico.com
Recibido: marzo 2010; aceptado: julio 2010
Received: march 2010; accepted: july 2010
©SAR-FAARDIT 2010
Resumen
La Resonancia Magnética de alta resolución (RM AR) es el mejor método para demostrar la relación del tumor rectal con el potencial margen circunferencial de resección quirúrgico. Por esta razón es considerada en la actualidad el método de elección en la estadificación local del cáncer de recto. La cirugía primaria del cáncer rectal es la escisión total del mesorrecto (ETM), cuyo plano de disección está formado por la fascia mesorrectal que envuelve la grasa del mesorrecto y al recto.
Esta fascia es la que determinará el margen circunferencial de resección (MCR). Asu vez, la RM AR permite una adecuada identificación preoperatoria de importantes factores pronósticos de riesgo, mejorando la selección e indicación de la terapia para cada paciente.
Esta información incluye, además del MCR, la estadificación tumoral y ganglionar, la invasión vascular extramural y la descripción de tumores de recto inferior.
Todos ellos deberán ser descriptos minuciosamente en el informe, siendo parte importante de la discusión en el equipo multidisciplinario (EMD), ámbito en el cual se tomarán las decisiones que involucren al paciente con cáncer de recto. El objetivo de este trabajo es aportar la información necesaria para entender el uso de la RM AR en la identificación de los factores pronósticos de riesgo en el cáncer de recto. Se describirán los requerimientos técnicos para la realización de este estudio y el informe estandarizado, como así también los reparos anatómicos de importancia para la ETM, que como hemos dicho es la cirugía de elección en el cáncer de recto.
Palabras clave: Cáncer de recto; Resonancia Magnética de alta resolución; Margen circunferencial de resección; Equipo multidisciplinario; Factores pronósticos de riesgo.
Abstract
High-Resolution MRI in Rectal Cancer
High-resolution MRI is the best method of assessing therelation of the rectal tumor with the potential circumferentialresection margin (CRM). Therefore it is currently considered the method of choice for local staging of rectal cancer.
The primary surgery of rectal cancer is total mesorectal excision (TME), which plane of dissection is formed by the mesorectal fascia surrounding mesorectal fat and rectum.
This fascia will determine the circumferential margin of resection. At the same time, high resolution MRI allows adequate pre-operative identification of important prognostic risk factors, improving the selection and indication of therapy for each patient. This information includes, besides the circumferential margin of resection, tumor and lymph node staging, extramural vascular invasion and the description of lower rectal tumors. All these should be described in detail in the report, being part of the discussion in the multidisciplinary team, the place where the decisions involving the patient with rectal cancer will take place. The aim of this study is to provide the information necessary to understand the use of high resolution MRI in the identification of prognostic risk factors in rectal cancer. The technical requirements and standardized report for this study will be describe, as well as the anatomical landmarks of importance for the total mesorectal excision (TME), as we have said is the surgery of choice for rectal cancer .
Keywords: Rectal cancer; High-resolution magnetic resonance imaging; Circumferential resection margin; Multidisciplinary team; Prognostic risk factors.
Introducción
El cáncer colorrectal ocupa el tercer lugar entre los tumores más frecuentes diagnosticados en el mundo, luego del cáncer de pulmón y de mama (1). Ocupa el tercer lugar entre las mujeres y el cuarto entre los hombres (1, 2).
En la actualidad, el cáncer de recto es abordado por un equipo multidisciplinario (EMD), permitiendo de esta manera ofrecer a los pacientes las mejores opciones de diagnóstico y tratamiento. Es así que los especialistas en Diagnóstico por Imágenes nos encontramos ante un gran desafío. Este radica en la importancia que tiene nuestro aporte dentro del EMD, ya que la adecuada estadificación permitirá la selección correcta del tratamiento. La participación activa en estas reuniones ofrece la posibilidad del intercambio continuo con los colegas (oncólogos, cirujanos, radioterapeutas, gastroenterólogos, etc.), quienes ejercerán una auditoría sobre nuestro trabajo.
Debemos recalcar que el éxito diagnóstico y terapéutico está directamente relacionado con la obtención de márgenes libres en la histopatología, el llamado margen circunferencial de resección (MCR). La resonancia magnética de alta resolución (RM AR) es el mejor método para determinar la relación del tumor con el potencial MCR: la fascia mesorrectal (3). La escisión total del mesorrecto (ETM) es la cirugía de elección en el cáncer de recto. El plano de disección está formado por la fascia mesorrectal que envuelve la grasa del mesorrecto y al recto(4). Esta fascia determina el MCR (Fig.1). La presencia de tumor a 1 mm o menos de la fascia está directamente relacionada con la recurrencia local y a una pobre sobrevida. Mientras que la ETM cura estadios tempranos de la enfermedad, la radioterapia o la quimiorradioterapia prequirúrgica permiten la disminución del tamaño tumoral y la estadificación en la enfermedad más extensa, aumentando la posibilidad de obtener márgenes libres en la cirugía.

Fig. 1. A. Paciente concáncer de recto, sexo masculino, 50 años de edad. Imagen ponderada en T 2 de alta resolución, plano axial, evidenciando la fascia mesorrectal (cabezas de flecha). B. Paciente con cáncer de recto, sexo masculino, 52 años de edad. Imagen ponderada en T2 de alta resolución, plano axial. Compromiso del MCR (línea punteada) por extensión del tumor primario hacia la fascia mesorrectal (Hora 4 a Hora 11).
Tradicionalmente, los cirujanos evaluaban a los pacientes con cáncer de recto a través del tacto rectal, ecografía endorrectal y, en algunas ocasiones, tomografía computada. Estos métodos no brindan la información necesaria acerca de la relación del tumor con el MCR, a la que podemos acceder en la actualidad a través de la RM AR. Como principales beneficios, la adecuada estadificación por RM AR evita tratamientos preoperatorios innecesarios, brinda un sistema de estadificación objetivo para futuros ensayos clínicos y permite la elección de la terapia preoperatoria adecuada para los pacientes que la requieran (3).
Técnica
Las secuencias de alta resolución espacial permiten un mejor análisis morfológico de las imágenes, característica fundamental para la evaluación de los factores pronósticos de riesgo que debemos identificar. Como todo estudio de diagnóstico por imágenes, descansa sobre dos pilares fundamentales: la técnica adecuada y la interpretación correcta, que en este caso requiere de radiólogos entrenados.
En ocasiones, el peristaltismo intestinal degrada la calidad de las imágenes de alta resolución, impidiendo una adecuada interpretación. Por este motivo hemos implementado en nuestro centro una preparación previa que el paciente debe realizar antes del examen:
1) dos días antes del examen:
2 pastillas de Simeticona 200mg luego de cada comida (8 pastillas por día);
2) durante esos 2 días:
evitar comidas que contengan harina y vegetales de hoja verde;
3) el día del examen:
2 pastillas de Simeticona 200mg 2 horas antes de la RM;
4) 8 horas de ayuno
El tiempo de exploración es prolongado, hecho que debe ser conocido por el paciente. Se realiza con bobina phased-array, mejorando de esta manera la señal y brindando mayor superficie de exploración para la ETM con respecto a la bobina endorrectal, ya en desuso para la estadificación local del cáncer de recto.
Las imágenes que se muestran en este trabajo fueron efectuadas en un equipo 1.5T (Signa® Horizon LX, GE Medical System, Milwaukee, Wisconsin, USA). El protocolo de estadificación del cáncer de recto consta de imágenes ponderadas en T2 (Tabla 1), en los 3 planos (Fig. 2): sagital (siguiendo el eje del recto inferior y conducto anal en el localizador), axial (perpendicular al recto en el sitio del tumor en las imágenes sagitales de alta resolución obtenidas en primer lugar) y, en tumores de recto inferior, se completa con el plano coronal (paralelo al conducto anal en las imágenes sagitales de alta resolución). El estudio de la pelvis se completa con la evaluación del retroperitoneo (por la diseminación linfática ascendente y lateral) y de la glándula hepática (para determinar la presencia de metástasis y posibilidad de resección) (Tablas 2 y 3). Completamos la estadificación del cáncer de recto con tomografía computada helicoidal de tórax sin contraste endovenoso, para la identificación de secundarismo pulmonar.
Tabla 1: Parámetros resonancia magnética de pelvis de alta resolución.

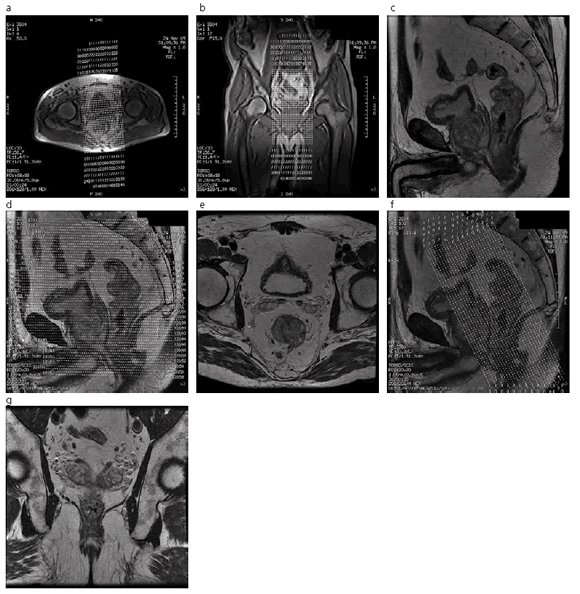
Fig. 2. Paciente con cáncer de recto inferior, sexo masculino, 64 años de edad. En el localizador (A y B) se programa el plano sagital para la visualización de la pelvis desde el promontorio hasta el margen anal (C). D y E. En las imágenes ponderadas en T2 de alta resolución obtenidas en elplano sagital se programa el plano axial, perpendicular al eje mayor del recto, en el sitio del tumor, desde el promontorio al margen anal para la visualización del mesorrecto y cadenas ilíacas. F y G. En tumores de recto inferior se completa con el plano coronal, perpendicular al conducto anal, para la evaluación del esfínter.
Tabla 3: Evaluación del retroperitoneo.

Estadificación preoperatoria del cáncer de recto
Como ya hemos mencionado, el cáncer de recto es actualmente una enfermedad abordada por un EMD formado, entre otros, por cirujanos, oncólogos, radioterapeutas, radiólogos y patólogos. La discusión en el EMD de los hallazgos de la RM AR y de la estrategia terapéutica preoperatoria es fundamental ya que reduce significativamente el MCR positivo en pacientes con cáncer de recto (5). Dentro de este trabajo multidisciplinario, el aporte fundamental del radiólogo radica en determinar si el MCR está libre o comprometido, adquiriendo de esta manera, a través de la RM AR, un importante protagonismo y, por ende, una gran responsabilidad en el manejo del paciente con cáncer de recto. Como concluyen los doctores Nagtegaal y Quirke (6): "En los tiempos que corren, donde la medicina basada en la evidencia y el control de calidad son claves, creemos que la mejor práctica requiere el informe del MCR tanto por los radiólogos como por los patólogos". Por lo tanto, esta información debe estar siempre presente en los informes de RM AR, recordando que el éxito terapéutico está directamente relacionado con la obtención de márgenes libres en la histopatología. Los pacientes con compromiso del MCR deben ser identificados antes de la cirugía, ya que serán seleccionados para recibir tratamiento neoadyuvante.
El radiólogo entrenado en la interpretación de la RM AR en pacientes con cáncer de recto debe ser consciente de la responsabilidad que este acto médico conlleva. La sobreestadificación implica la realización de tratamientos innecesarios, mientras que la subestadificación requiere de terapia combinada postoperatoria, generalmente acompañada de peor resultado funcional, mayor toxicidad y menor control local. En términos pronósticos, los pacientes con MCR positivo presentan recurrencia local a 5 años en aproximadamente el 23,7% de los casos y sobrevida libre de enfermedad del 44,5%. En cambio, pacientes con MCR negativo tienen una tasa de recurrencia local a 5 años de aproximadamente el 8,9% y sobrevida libre de enfermedad a 5 años del 66,7% (7).
Una vez finalizado el estudio, debemos identificar los factores pronósticos de riesgo en el cáncer de recto, sabiendo que serán tenidos en cuenta para la selección del tratamiento. Por lo tanto, debemos detallar con precisión la siguiente información:
1) profundidad extramural máxima en tumores T3;
2) compromiso peritoneal;
3) ganglios comprometidos;
4) invasión vascular extramural;
5) tumores T2 o más en el nivel del músculo puborrectal.
1) Estadificación tumoral
La principal utilidad de la RM AR en la estadificación tumoral del cáncer de recto es determinar la extensión extramural en tumores T3 y el compromiso de órganos vecinos en el T4. En tumores superficiales, la ecografía endorrectal tiene mayor precisión en la evaluación del compromiso parietal (8).
La séptima edición de la clasificación TNM del cáncer de recto, vigente desde enero de 2010, ha presentado cambios en la estadificación tumoral (T), específicamente en el T4 (9) (Tabla 4).
Tabla 4: Clasificación TNM séptima edición (2010) - Tumor primario (T) (9)

En la estadificación T3, el tumor invade la subserosa a través de la muscular propia. Denominamos profundidad extramural máxima a la distancia entre el borde lateral de la capa muscular longitudinal de la muscular propia y el borde lateral del tumor (Fig. 3).

Fig. 3. Paciente con cáncer de recto, sexo femenino, 62 años de edad. La profundidad extramural del tumor (flecha) determina la subdivisión del T3. La flecha indica la distancia entre el borde lateral de la muscular propia y el borde lateral del tumor en imagen ponderada en T2 de alta resolución, plano axial.
La medición de la extensión extramural del tumor por RM AR es equivalente a la medición correspondiente en el análisis histológico (10). De acuerdo con la profundidad extramural de los tumores se divide el T3 en: T3a (<1mm), T3b (1.01-5mm), T3c (5.01-15mm) y T3d (>15mm) (10, 11). Esta distancia es importante para una adecuada elección de la terapéutica. La sobrevida a 5 años en pacientes con profundidad extramural máxima mayor a 5 mm es del 54%, mientras que en aquellos con profundidad inferior a 5 mm es del 85% (10).
En los tumores del tercio superior y medio es de suma importancia buscar la relación con la reflexión peritoneal y su posible compromiso, en cuyo caso hablamos de estadificación T4a (Fig. 4). Se debe descartar también, en tumores altos, el compromiso de la vejiga y del útero. En tumores de tercio medio e inferior puede existir invasión de la próstata y vesículas seminales en los hombres, o del cérvix y cuerpo uterino en las mujeres. La extensión lateral puede comprometer la pared pelviana y la posterior al sacro.
Cuando el tumor invade otros órganos o estructuras en las imágenes de RM AR, hablamos de estadificación T4b, teniendo éste peor pronóstico.
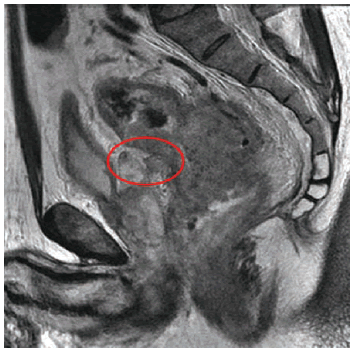
Fig. 4. Paciente con cáncer de recto, sexo masculino, 52 años de edad. La imagen ponderada en T2 de alta resolución, plano sagital, muestra extensión tumoral hacia la reflexión peritoneal. Corresponde a estadificación T4a de la nueva clasificación TNM.
2) Estadificación ganglionar
La diseminación linfática en el cáncer de recto puede seguir la vía ascendente, lateral (uni o bilateral) o una combinación de ambas. La diseminación ascenden te presenta dirección pararrectal a lo largo de las arterias rectal superior y mesentérica inferior. La diseminación lateral ocurre hacia las arterias rectal media, obturatriz, ilíaca externa e ilíaca interna. Es necesario analizar con detenimiento las vías probables de diseminación teniendo en cuenta que los tumores de recto inferior tienen mayor tendencia a la diseminación lateral.
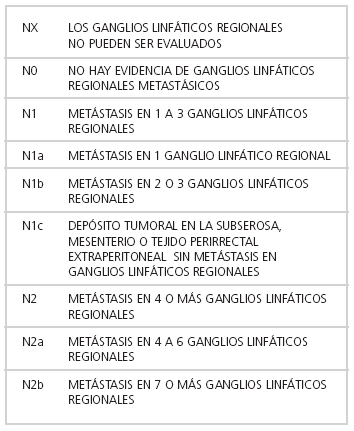
Al igual que para la tumoral, la estadificación ganglionar presenta modificaciones en la última clasificación TNM (Tabla 5), subdividiendo el N1 y el N2. Cabe mencionar que el N3 dejó de utilizarse ya en la edición anterior (sexta) vigente desde el año 2002 a diciembre de 2009, al ser recategorizado.
Tabla 5: Clasificación TNM séptima edición (2010)– Ganglios linfáticos (N) (9).
Con relación a los criterios utilizados para evaluar el compromiso ganglionar en el cáncer de recto, se ha demostrado que el tamaño de los ganglios linfáticos positivos y negativos en el mesorrecto es similar, con el 50% de los ganglios positivos alcanzando un diámetro< 5mm. Por lo tanto, si se considera como único parámetro el tamaño, aumenta el porcentaje de falsos positivos.
Gina Brown (12) evaluó el tamaño de los ganglios y la morfología e intensidad de señal, mejorando el valor predictivo de la RM AR. Los bordes de los ganglios evaluados fueron clasificados como regulares y bien definidos o irregulares y mal definidos. En la RM AR, los ganglios linfáticos con bordes irregulares y mal definidos son sugestivos de compromiso metastásico con una sensibilidad del 75% y una especificidad del 98% (Fig. 5 A). El hallazgo de ganglios con intensidad de señal mixta (focos de distinta intensidad de señal dentro del ganglio) presenta una especificidad del 98% en determinar el compromiso metastásico (Fig. 5 B). La señal mixta por RM AR en los ganglios se correlaciona con depósitos tumorales, áreas de necrosis o mucina extracelular en el análisis histopatológico.

Fig. 5. A. Paciente con cáncerde recto, sexo femenino, 87 años de edad. Imagen ponderada en T2 de alta resolución, plano axial, evidenciando ganglios linfáticos de bordes irregulares e intensidad de señal mixta (flechas). B. Paciente con cáncer de recto, sexo masculino, 57 años de edad. Imagen ponderada en T2 de alta resolución, plano axial. La fecha señala ganglio linfático de intensidad de señal mixta.
En la actualidad está siendo evaluado el uso de los agentes USPIO (Ultrasmall Superparamagnetic Iron Oxide Particles) para determinar el compromiso ganglionar en pacientes con cáncer de recto. Luego de la administración del contraste se observa en ganglios no metastáticos hipointensidad central u homogénea. Es criterio sugestivo de compromiso tumoral el hallazgo de ganglios con hiperintensidad homogénea o periférica (13, 14).
La importancia de la información brindada por la RM AR se traduce para los oncólogos y radioterapeutas en la determinación del tipo y extensión del tratamiento neoadyuvante. Para los cirujanos aporta información en relación con la extensión de la resección quirúrgica.
Debemos saber que la mayoría de los ganglios del mesorrecto se localizan en la región dorsolateral, sin diferencias significativas en cuanto a la distribución entre los positivos y negativos. En relación con la altura del tumor, la mayoría de los ganglios positivos se localizan al mismo nivel del tumor o proximal a este. Ganglios positivos distales al tumor son raros, encontrándose en aquellos pacientes con mayor número de metástasis proximales (15). Ganglios positivos extramesorrectales ocurren con mayor frecuencia en tumores de recto inferior, con compromiso ganglionar en el mesorrecto.
3) Invasión vascular extramural
Se denomina invasión vascular extramural a la presencia de células tumorales dentro de vasos sanguíneos localizados fuera de la pared del intestino, encontrándose en el 17 a 52% de los pacientes con cáncer colorrectal (16). La RM AR es útil en la detección preoperatoria de invasión vascular extramural (Fig. 6). Pacientes con hallazgos positivos por RM AR de invasión vascular extramural tienen una tasa de sobrevida libre de enfermedad a 3 años del 35% versus el 74% en aquellos con hallazgos negativos por RM AR. Es preciso tener en cuenta que el sistema de scoring de la invasión vascular extramural por RM AR es equivalente a la histología en la predicción de sobrevida libre de enfermedad (17) (Fig. 7).

Fig. 6. A. Paciente con cánce de recto, sexo masculino, 68 años de edad. La imagen ponderada en T2 de alta resolución, plano axial, pone de manifiesto la presencia de invasión vascular extramural. Las flechas señalan vasos mesorrectales dilatados con señal intermedia en su interior por extensión tumoral. B. Paciente con cáncer de recto, sexo masculino, 33 años de edad. Imagen ponderada en T2 de alta resolución, plano sagital. En este paciente las imágenes muestran invasión vascular extramural comprometiendo a la vena rectal superior por extensión del tumor mucinoso.

Fig. 7. Clasificación por RM AR de la invasión vascular extramural.Scoring 0-4 (16).
La invasión vascular extramural histológica se reconoce como factor predictivo independiente de recurrencia local y a distancia y de pobre sobrevida global (16 - 18). La clasificación de la invasión vascular extramural por RM AR es importante para la elección del tratamiento preoperatorio y también determina el seguimiento postoperatorio; a la vez, aporta información adicional en la estadificación, evidenciando invasión vascular que no es reconocida en la histopatología. La profundidad de la invasión tumoral indica el potencial de la invasión vascular extramural, relacionándose con mayor pT, pN y generalmente MCR+(16, 17).
4) Margen circunferencial de resección
Cuando se evalúa por RM AR el MCR se debe medir la distancia mínima entre el tumor y la fascia mesorrectal. Se habla de compromiso del margen cuando el tumor se localiza a menos de 1 mm, en íntimo contacto, o se extiende a través de la fascia mesorrectal (11, 19), debiendo incluir también la distancia a la fascia de los ganglios comprometidos, depósitos tumorales e invasión vascular extramural.
En la actualidad, el trabajo del EMD está focalizado en obtener MCR libre, con el fin de evitar la recurrencia local (20). Hemos dicho que el éxito diagnóstico y terapéutico está directamente relacionado con la obtención de márgenes libres en la histopatología, por lo tanto, los radiólogos debemos identificar en las imágenes de RM AR, a los pacientes con compromiso del MCR para recibir tratamiento preoperatorio. No debemos olvidar que cuanto mayor es la distancia del tumor al MCR, mejor es el pronóstico (6, 21). En una publicación del grupo Mercury (3), la especificidad de la RM AR en determinar el MCR libre fue del 92%. El MCR libre implica menor tasa de recurrencia local y mayor sobrevida global (7).
5) Tumores de recto inferior
Los tumores de recto inferior se localizan en el área del recto y mesorrecto, por debajo del origen del complejo elevador, donde el mesorrecto se adelgaza, generalmente a 6 cm del margen anal. Representan un tercio de los tumores de recto. Por sus características anatómicas, los tumores rectales en esta localización se asocian a mayor riesgo de compromiso del MCR y del esfínter anal. Por esta razón implican un desafío terapéutico para el EMD, siendo los objetivos el control local y la preservación del esfínter. Publicaciones recientes incorporan una nueva estadificación por RM AR para los tumores de recto inferior, de utilidad en el manejo de estos pacientes al diferir de aquellos casos de localización superior y media (Tabla 6) (11). En estos pacientes es importante describir la relación del tumor con la capa muscular, el elevador del ano y el esfínter externo (Fig. 8). Debemos buscar también la posible extensión hacia la próstata, las vesículas seminales, la vagina, el sacro y el coxis. La RM AR brinda información esencial para determinar la relación del tumor con el esfínter anal y es, a la vez, de utilidad para definir márgenes libres, tanto distales como circunferenciales, permitiendo una adecuada selección del tratamiento y técnica quirúrgica (22 - 23).
Tabla 6: Estadificación de tumores de recto inferior evaluados por RM AR (11).


Fig. 8. A y B. Paciente con tumor de recto inferior, sexo femenino, 54 años de edad. Imágenes ponderadas en T2 de alta resolución, plano axial, evidenciando compromiso del músculo elevador del ano izquierdo (flechas)
Resonancia magnética de alta resolución post neoadyuvancia
La RM AR presenta dificultades en diferenciar tejido fibroso difuso sin o con pequeños focos de tumor en aquellos pacientes que fueron tratados con quimiorradioterapia (Fig. 9). De esta manera, el método no es capaz de diferenciar tumor microscópico residual de respuesta patológica completa en un solo examen, necesitando la realización de RM AR seriadas para su confirmación.
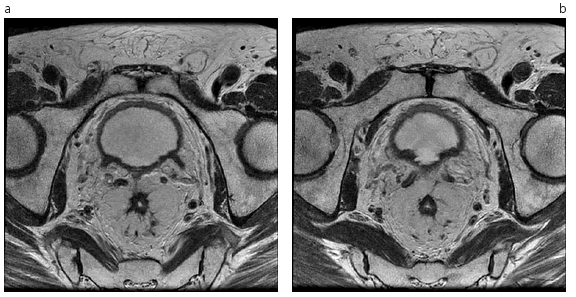
Fig. 9. A y B. Paciente concáncer de recto, sexo masculino, 58 años de edad. Imágenes ponderadas en T2 de alta resolución, plano axial, en paciente con respuesta patológica completa tras neoadyuvancia (ypT0N0), evidenciando fibrosis en la pared rectal con extensión al mesorrecto. La fibrosis densa determina una importante disminución de la luz.
En pacientes que han recibido tratamiento neoadyuvante, se utiliza para su evaluación el grado de
regresión tumoral de Dworak y colaboradores (24), adaptado a las imágenes (Tabla 7) (11). El análisis del grado de regresión es mejor indicador del resultado del tratamiento que la estadificación T. La RM AR demuestra la prepresencia de fibrosis como así también lagos de mucina.
Tabla 7: Grado de regresión tumoral adaptado a las imágenes (11).

De acuerdo con publicaciones recientes, hallazgos específicos pueden predecir con gran precisión la invasión o ausencia de tumor en la fascia mesorrectal (25).
O'Neil y colaboradores (26) dieron comienzo a un estudio piloto que investiga el tratamiento no quirúrgico en pacientes con respuesta completa utilizando modernas técnicas de imágenes para su identificación, entra ellas la RM AR. Según los autores, se trata del primer ensayo prospectivo de estas características a nivel mundial. Alrededor del 25% de los pacientes presentan respuesta patológica completa luego del tratamiento neoadyuvante. Teniendo en cuenta estos hallazgos, los investigadores plantean, en un grupo adecuadamente seleccionado de pacientes, evitar la cirugía, especialmente en aquellos que necesitan de colostomía definitiva. La RM AR realizada 4 a 6 semanas luego de finalizada la quimiorradioterapia raramente es normal, aun en pacientes con respuesta patológica completa. Pacientes con respuesta óptima por RM AR presentan tejido cicatrizal en el sitio del tumor; no obstante, la composición celular no puede ser determinada. Por lo tanto, una única RM AR no puede diagnosticar respuesta completa, siendo necesario el monitoreo con estudios seriados. Luego de 4 semanas de finalizado el tratamiento neoadyuvante, los autores realizan una RM AR y, a pacientes con respuesta al menos parcial, luego de 8 semanas. Con una adecuada selección de los pacientes, implementaron un programa de control con RM AR, clínica y rectosigmoideoscopía trimestral durante el primer año. Si los resultados son los esperados, esto permitirá la realización de ensayos a gran escala, estableciendo a su vez la habilidad de la RM AR en predecir la respuesta completa luego del tratamiento neoadyuvante.
El grupo de la Dra. Regina Beets-Tan (27, 28) evaluó la utilidad de la RM AR en la reestadificación del paciente luego del tratamiento neoadyuvante, siendo el objetivo predecir el tumor confinado a la pared rectal, lo que permite una planificación terapéutica más personalizada. Los resultados evidenciaron un valor predictivo positivo alto (91%) de la RM AR para la predicción de tumor circunscripto a la pared rectal (ypT0- T2) luego de la quimiorradioterapia (27). Por lo tanto, la reestadificación con RM AR luego del tratamiento preoperatorio puede ser una herramienta útil para la identificación de tumor residual limitado a la pared rectal, permitiendo considerar la escisión local transanal en los pacientes con buena respuesta, con menor morbilidad y mortalidad en relación con la cirugía convencional. También puede ser útil para identificar a aquellos pacientes sin compromiso ganglionar, con un valor predictivo positivo del 80-100% (28).
Aporte del radiólogo al equipo multidisciplinario
El EMD analizará la situación particular de cada paciente con cáncer de recto. Con este fin se tendrán en cuenta los exámenes realizados para determinar la estadificación local y el probable compromiso a distancia. Se evaluarán los hallazgos del tacto rectal, colonoscopía, ecografía endorrectal y RM AR. Para determinar el compromiso a distancia se realizará una tomografía computada de tórax y para el examen del abdomen se utilizará tomografía computada o RM.
De acuerdo con los factores pronósticos de riesgo evaluados por la RM AR y teniendo en cuenta el cuadro clínico de cada paciente en particular, se seleccionará el tratamiento correcto, el que, según lo afirmado anteriormente, podrá ser la cirugía primaria o bien el tratamiento neoadyuvante, dependiendo este último de la extensión extramural del tumor, del número de ganglios comprometidos, de la presencia de invasión vascular extramural y del compromiso del MCR. Como quedó ya expuesto, los tumores de recto inferior requieren de un minucioso análisis para lograr el equilibrio entre una decisión segura en término de márgenes de resección y calidad de vida del paciente por la probable necesidad de una colostomía definitiva. La información, por lo tanto, que brinda la RM AR es de suma importancia dentro del EMD y, en consecuencia, el informe debe ser detallado (10, 11) (ver Tabla 8. Informe estandarizado). De esta manera, es prioritaria la realización de un estudio técnicamente correcto, ya que requerirá de un informe extenso y minucioso en el que se evaluarán diferencias milimétricas que serán tenidas en cuenta en la decisión de la terapia adecuada para cada paciente. La formación de un equipo de trabajo dentro del servicio de RM ayudará a la correcta realización del examen y es fundamental el entrenamiento del técnico que realiza la exploración y del médico que la dirige, siendo muy importante la presencia de este último durante el examen a fin de completar con secuencias adicionales, si el caso lo requiriera, evitando de esta manera una nueva visita del paciente a la sala de RM, con la carga de ansiedad y angustia que, por lo general, acompañan al paciente oncológico. La calidad de la exploración es responsabilidad del médico radiólogo entrenado, quien deberá realizar el análisis minucioso de la información para presentarla luego al EMD. Por lo expuesto hasta el momento, podemos afirmar que el factor tiempo es fundamental: tiempo para la realización del examen y tiempo para el análisis de las imágenes.
Tabla 8: Informe de la RM AR en pacientes con cáncer de recto.

Conclusión
La capacidad de la RM AR para demostrar con precisión la anatomía del mesorrecto ha convertido a este método en una herramienta útil en la estadificación del cáncer de recto. Permite identificar los factores pronósticos de riesgo que determinarán la elección del tratamiento adecuado para cada paciente. La realización de un estudio técnicamente óptimo, que respete los parámetros de alta resolución, y la presencia de técnicos entrenados en su realización y de médicos radiólogos en la consola que supervisen el estudio son fundamentales para una adecuada interpretación de las imágenes. Es prioritario, asimismo, un informe detallado redactado por radiólogos dedicados y entrenados, que participen a su vez de grupos multidisciplinarios. El trabajo en equipo permite el intercambio de información enriquecedora y de suma utilidad para la evaluación de las imágenes. Los radiólogos ocupamos un lugar importante dentro del grupo, ya que las decisiones se tomarán en parte basadas en la información que brinde la RM AR. Por otro lado, es también una forma de ejercer auditoría sobre nuestro trabajo, permitiendo la corrección de errores y mejorando la calidad de nuestro aporte.
1. Parkin DM, Bray F, Ferlay J, Pisani P. Global cancer statistics, 2002. CA Cancer J Clin 2005; 55(2):74-108. [ Links ]
2. Center MM, Jemal A, Smith RA, Ward E. Worlwide variations in colorectal cancer. CA Cancer J Clin 2009;59(6):366-78. [ Links ]
3. MERCURY Study Group. Diagnostic accuracy of preoperative magnetic resonance imaging in predicting curative resection of rectal cancer: prospective observational study. BMJ 2006;333(7572):779-; originally published online 19 sep 2006; doi:10.1136/bmj.38937.646400.55. Updated information and services can be found at: http://bmj.com/cgi/content/ full/333/7572/779. [ Links ]
4. Brown G, Kirkham A, Williams GT, et al. High-resolution MRI of the anatomy important in total mesorectal excision of the rectum. AJR Am J Roentgenol 2004;182(2):431-9. [ Links ]
5. Burton S, Brown G, Daniels IR, Norman AR, Mason B, Cunningham D. Royal Marsden Hospital, Colorectal Cancer Network. MRI directed multidisciplinary team preoperative treatment strategy: the way to eliminate positive circumferential margins?. Br J Cancer 2006;94(3):351-7. [ Links ]
6. Nagtegaal ID, Quirke P. What is the role for the circumferential margin in the modern treatment of rectal cancer?. J Clin Oncol 2008;26(2):303-12. [ Links ]
7. Bernstein TE, Endreseth BH, Romundstad P, Wibe A; Norwegian Colorectal Cancer Group. Circumferential resection margin as a prognostic factor in rectal cáncer. Br J Surg 2009;96(11):1348-57. [ Links ]
8. Beets-Tan RG, Beets GL. Rectal Cancer: Review with emphasis on MR imaging. Radiology 2004;232(2):335-46. [ Links ]
9. Edge BE, Byrd D, Compton C, Fritz A, Greene F, Trotti A, eds. AJCC Cancer Staging Manual. 7th Edition. Colon and rectum. New York: Springer-Verlag; 2010. p. 173-206. [ Links ]
10. MERCURY Study Group. Extramural depth of tumor invasion at thin-section MR in patients with rectal cancer: Results of the MERCURY Study. Radiology 2007;243(1):132-9. [ Links ]
11. Taylor FG, Swift RI, Blomqvist L, Brown G. A systematic approach to the interpretation of preoperative staging MRI for rectal cancer. AJR Am J Roentgenol 2008;191(6):1827-35. [ Links ]
12. Brown G, Richards C, Bourne M, et al. Morphologic predictors of lymph node status in rectal cancer with use of highspatial- resolution MR Imaging with histopathologic comparison. Radiology 2003;227(2):371-7. [ Links ]
13. Koh DM, Brown G, Temple L, et al. Rectal cancer: mesorectal lymph nodes at MR imaging with uspio versus histopathologic findings-initial observations. Radiology 2004;231(1):91-9. [ Links ]
14. Koh DM, Brown G, Collins D. Nanoparticles en rectal cancer imaging. Cancer Biomarkers 2009;5(2):89-98. [ Links ]
15. Engelen SM, Beets-Tan RG, Lahaye MJ, Kessels AG, Beets GL. Location of involved mesorectal and extramesorectal lymph nodes in patients with primary rectal cancer: preoperative assessment with MR imaging. Eur J Surg Oncol 2008;34(7):776-81. [ Links ]
16. Smith NJ, Barbachano Y, Norman AR, Swift RI, Abulafi AM, Brown G. Prognostic significance of magnetic resonance imaging-detected extramural vascular invasion in rectal cancer. Br J Surg 2008;95(2):229-36. [ Links ]
17. Smith NJ, Shihab O, Arnaout A, Swift RI, Brown G. MRI for detection of extramural vascular invasion in rectal cancer. AJR Am J Roentgenol 2008;191(5):1517-22. [ Links ]
18. Cervantes A, Roselló S, Rodríguez-Braun E, Navarro S, Campos S, Hernández A, García Granero E. Progress in the multidisciplinary treatment of gastrointestinal cancer and the impact on clinical practice: perioperative management of rectal cancer. Ann Oncol 2008;19 suppl 7:vii266-72 (doi:10.1093/annonc/mdn438 | vii267). [ Links ]
19. Brown G, Radcliffe AG, Newcombe RG, Dallimore NS, Bourne MW, Williams GT. Preoperative assessment of prognostic factors in rectal cancer using high-resolution magnetic resonance imaging. Br J Surg 2003;90(3):355-64. [ Links ]
20. Smith N, Brown G. Preoperative staging of rectal cancer. Acta Oncol 2008;47(1):20-31. [ Links ]
21. Wieder H, Rosenberg R, Lordick F et al. MR Imaging before neoadyuvant chemotherapy and radiation therapy for prediction of tumor – free circumferential resection margins and long – term survival. Radiology 2007;243(3):744-51. [ Links ]
22. Shihab OC, Moran BJ, Heald RJ, Quirke P, Brown G. MRI staging of low rectal cancer. Eur Radiol 2009;19(3):643-50. DOI 10.1007/s00330-008-1184-6. [ Links ]
23. Shihab OC, Heald RJ, Rullier E, et al. Defining the surgical planes on MRI improves surgery for cancer of the low rectum. Lancet Oncol 2009;10(12):1207-11. [ Links ]
24. Dworak O, Keilholz L, Hoffmann A. Pathological features of rectal cancer after preoperative radiochemotherapy. Int J Colorectal Dis 1997;12(1):19–23. [ Links ]
25. Vliegen RF, Beets GL, Lammering G, et al. Mesorectal fascia invasio after neoadjuvant chemotherapy and radiation therapy for locally advanced rectal cancer. Radiology 2008;246(2):454-62. [ Links ]
26. O'Neill BD, Brown G, Heald RJ, Cunningham D, Tait DM. Non-operative treatment after neoadyuvant chemoradiotherapy for rectal cancer. Lancet Oncol 2007;8(7):625-33. [ Links ]
27. Dresen RC, Beets GL, Rutten HJ, et al. Locally advanced rectal cancer: MR Imaging for restaging after neoadjuvant radiation therapy with concomitant chemotherapy Part I. Are we able to predict tumor confined to the rectal wall? Radiology 2009;252(1):71-80. [ Links ]
28. Lahaye MJ, Beets GL, Engelen SM, et al. Locally advanced rectal cancer: MR Imaging for restaging after neoadjuvant radiation therapy with concomitant chemotherapy Part II. What are the criteria to predict involved lymph nodes? Radiology 2009;252(1):81-91. [ Links ]















