INTRODUCCIÓN
La mortalidad por cáncer cervicouterino (CC) es un importante problema de salud pública. En Argentina, cada año se diagnostican 5000 casos nuevos y mueren 2000 mujeres a causa de esta enfermedad1. La alta mortalidad por CC está asociada a las fallas en el proceso de prevención, que incluyen baja cobertura de tamizaje y pérdidas en las etapas de seguimiento, diagnóstico y tratamiento2.
Se ha comprobado que el test del virus del papiloma humano (VPH) es un método de tamizaje efectivo con potencial para reducir la incidencia y mortalidad por CC3, además, permite la autotoma (AT-VPH), que reduce las múltiples barreras para el tamizaje. La AT-VPH ha demostrado ser efectiva4 y aceptada por las mujeres en diferentes países5-8. En Argentina, fue incorporada en 2014 en la provincia de Jujuy como estrategia complementaria para el tamizaje y logró un aumento del tamlzaje en población no usuaria de los servicios de salud9.
En un programa de tamizaje basado en la AT-VPH, el triaje se convierte en un paso fundamental del proceso de prevención, porque es el primer método para identificar a las mujeres VPH positivas (VPH+) que, debido a su mayor riesgo de desarrollar cáncer, requieren de diagnóstico y tratamiento. Uno de los métodos de triaje recomendados por la Organización Mundial de la Salud es la citología, que es usada en diversos países, incluida Argentina10. La evaluación de la implementación del test de VPH en la provincia de Jujuy (2012-2014) mostró que apenas el 69% de las mujeres con AT-VPH accedía al Pap de triaje versus el 98% de las mujeres con toma convencional11. Esta diferencia se debe principalmente a que con la AT-VPH no es posible realizar una toma conjunta de la citología, por lo que se agrega a la mujer una visita extra a los centros de salud para poder completar el triaje. Esta visita adicional se convierte en la principal desventaja de la AT-VPH (en especial para las mujeres no usuarias de los servicios de salud, principales destinatarias de la estrategia). En otros países se han reportado bajos niveles de adherencia al triaje12.
En este contexto surge la necesidad de analizar el fenómeno de la adherencia al triaje, que se presenta como un nuevo desafío para los programas que incluyen la AT-VPH como estrategia de tamizaje. Para ello se realizó un estudio descriptivo transversal, cuyo objetivo fue analizar la magnitud de la adherencia al triaje de las mujeres con AT-VPH positivas (AT-VPH+) en la provincia de Jujuy, así como los determinantes sociales que influyen en la adherencia al triaje en una población específica (mujeres con AT-VPH+ sin registro de triaje).
MÉTODOS
- Ámbito de estudio
El sistema de salud público jujeño cuenta con aproximadamente 300 Centros de Atención Primaria de la Salud, 1 laboratorio de referencia (donde se centraliza el procesamiento de los test de VPH y la lectura de las citologías de las mujeres de 30 años o más), 18 centros de diagnóstico y 5 servicios de tratamiento. El tamizaje, diagnóstico y tratamiento son gratuitos. Desde 2012, el test de VPH se realiza a todas las mujeres de 30 años o más en el sistema público de salud para la prevención del CC11. Desde 2014, durante visitas rutinarias a los hogares, la AT-VPH es ofrecida por agentes sanitarios (AS) capacitados a todas las mujeres de 30 años o más que no registran un test previo en los últimos 5 años. Quienes aceptan, se la efectúan en su domicilio. Los AS trasladan la muestra a los centros de salud, a fin de que sea enviada al laboratorio provincial de VPH para su procesamiento. Las muestras deben llegar antes de los 14 días al laboratorio para que sean procesadas y notificadas en el lapso de los 30 días. Luego de la realización de la AT-VPH, se convoca a la mujer a los 30 días a retirar su resultado por el centro de salud. Las mujeres con AT-VPH+ deben realizar citología para identificar la presencia de lesiones precancerosas que requieran continuar con el proceso de diagnóstico y eventual tratamiento. Según la recomendación del Programa Nacional de Prevención de Cáncer Cervicouterino (PNPCC) del Instituto Nacional del Cáncer (INC), el triaje debe ser efectuado dentro de los 120 días posteriores a la AT-VPH. Artículos previos9,13 describen y evalúan la estrategia de la AT-VPH. La información sobre tamizaje, diagnóstico y tratamiento es registrada en el Sistema de Información para el Tamizaje (SITAM)14, implementado por el PNPCC del INC. Los informes se encuentran disponibles en el SITAM. Los efectores acceden a través de Internet para poder entregar el resultado a las mujeres.
- Diseño y técnicas de recolección de datos
Se trató de un estudio descriptivo transversal con fuentes primarias y secundarias.
En primer lugar se realizó el análisis de los datos secundarios. A partir de la información existente en el SITAM se confeccionó una base de datos de mujeres de 30 años o más con AT-VPH+ en 2015-2016. La base incluyó fechas, procedimientos (test de VPH, Pap de triaje, colposcopia, biopsia, tratamiento) y resultados de cada uno de ellos. Los criterios de exclusión fueron: mujeres que registraban algún Pap patológico, biopsia y/o tratamiento previo al período seleccionado. Se estableció la condición de adherentes/no adherentes según la existencia de registro en el SITAM de Pap de triaje, colposcopia, biopsia y eventual tratamiento.
El análisis del SITAM permitió identificar a las mujeres sin registro de triaje, que debían ser contactadas para una encuesta domiciliaria, dirigida a completar la información y determinar si la ausencia de datos se debía al abandono del proceso de atención o a un problema de registro. Estas mujeres fueron contactadas por profesionales capacitadas, que integraban el sistema de salud provincial y pertenecían al equipo de investigación. Las estrategias incluyeron llamados telefónicos, visitas domiciliarias y contactos a través de los efectores de salud del primer nivel de atención. Se realizaron como mínimo tres intentos por mujer y se registraron los motivos de no contacto. Quienes durante la encuesta confirmaron que habían abandonado, fueron recontactadas con los servicios de salud para continuar con la atención.
El cuestionario se elaboró sobre la base de otros utilizados en estudios previos15-17. Se indagó acerca de características socioeconómicas de las mujeres y sus hogares, experiencia acerca de la autotoma, entrega del resultado y realización de triaje, diagnóstico y tratamiento. Se analizaron las características socioeconómicas que condicionan la adherencia y las variables vinculadas con la entrega de resultados, dado que estudios previos en contextos de tamizaje con citología15-17 mostraban que la mayor cantidad de abandonos se producían en este momento del proceso de atención. Por lo tanto, se exploró esta dimensión para el caso específico de las mujeres con AT-VPH+.
Los motivos de no adherencia al triaje se indagaron mediante una pregunta abierta. Las respuestas fueron re-categorizadas sobre la base de criterios utilizados en estudios previos15-17. Las categorías fueron:
- Dimensión institucional: motivos relativos a la organización de los servicios, como dificultades en la entrega del resultado, para obtener turnos, largos tiempos de espera para la consulta o paros.
- Dimensión socioestructural: carga de trabajo dentro y fuera del hogar, dificultades económicas y de traslado.
- Dimensión subjetiva: miedo, olvido, dejar de ir, no considerar necesario volver a la consulta, estar bien, no sentir nada.
El proyecto fue aprobado por el Comité de Ética en Investigación de la Provincia de Jujuy. Se solicitó la firma del consentimiento informado a todas las mujeres participantes.
El procesamiento y el análisis se realizaron mediante el software SPSS Statistics for Windows, versión 14.0 .1 2006 (SPSS Inc., Chicago, EE.UU) y el paquete estadístico R (versión 3.5.0).
La adherencia al triaje fue definida como la realización de Pap o colposcopia posterior a un resultado de AT-VPH+, sin considerar en este caso el tiempo. Asimismo se calculó el porcentaje de adherencia al triaje a los 60 y 120 días del tamizaje.
Para calcular la magnitud de la adherencia al triaje se utilizó la metodología de estudios previos, que combina la información de fuentes primarias (encuestas a las mujeres) y secundaria (SITAM)15-17. La adherencia confirmada se calculó de la siguiente manera: cantidad de adherentes confirmadas (ambas fuentes), sobre el total de mujeres VPH+ para las que el estudio poseía información, por 100.
Asimismo, se estimaron porcentajes de adherencia considerando tres escenarios posibles: a) todas las mujeres sin información no contactadas (MSI) continuaron su atención; b) las MSI poseían un comportamiento similar a las mujeres entrevistadas; y c) todas las MSI abandonaron. El número de casos obtenido en cada escenario fue sumado a los casos de abandono confirmado.
El análisis de los determinantes se realizó en el subgrupo de mujeres entrevistadas. El cuestionario permitió identificar a las que habían efectuado el triaje (adherentes) y a las que no (no adherentes). Este último grupo fue establecido como grupo de comparación para analizar los factores que influían en la adherencia. La metodología fue utilizada en estudios previos en contextos de tamizaje con citología17. Para describir las características de las mujeres entrevistadas se elaboraron frecuencias y porcentajes de la población total y en cada subgrupo (adherentes y no adherentes al triaje). Para evaluar la relación entre las variables sociodemográficas, económicas y la entrega del resultado (variables independientes) y la adherencia al triaje (variable dependiente), se utilizó el test de independencia chi cuadrado. La significación estadística fue establecida en 0,05. Posteriormente se realizó un análisis de regresión logística univariado y multivariado para medir el efecto individual y simultáneo entre las variables independientes y la probabilidad de adherencia. Se calcularon razónes de probabilidades (RP) e intervalos de confianza del 95% (IC95%).
RESULTADOS
Del total de 23 886 mujeres de 30 años o más con test de VPH en 2015-2016, 8210 fueron tamizadas con AT-VPH (34% del total del tamizaje con test de VPH de la provincia en ese período). Del total de 8210 mujeres con AT-VPH, 1251 registraron VPH+ (15%).
En la Figura 1 se presenta la población de estudio y la información de las fuentes secundarias y primarias para el cálculo de la adherencia. De las 1251 con AT-VPH+, 72% (IC95: 70-75%) registraba triaje al momento del análisis (junio de 2017); de esas 1251,233 mujeres (18%; IC95: 17-21%) accedieron al triaje a los 60 días y 428 (34%; IC95: 32-37%) a los 120 días de realizada la autotoma. El promedio de acceso al triaje fue de 225 días (rango: 13-868).
Del total de las 345 mujeres con AT-VPH+ en el período 2015-2016 que no registraron triaje en el SITAM, se pudo entrevistar a 207 (60%). Los principales motivos que impidieron entrevistar a las 138 mujeres restantes incluyeron: datos de domicilio erróneos o incompletos (44), tres visitas sin contacto posible (31), mudanza (30) y rechazo (12).
Del total de las mujeres entrevistadas, 137 (67%; IC95: 58-71%) habían continuado y 70 (33%; IC95: 27-40%) habían abandonado el proceso de atención. De las 137 mujeres que continuaron la atención, 67 (49%; IC95: 4057%) lo hizo en el sector privado u obra social. El porcentaje de adherencia confirmado fue de 93,8% (1043/1113).
Para estimar el porcentaje de adherencia al triaje, se consideraron las 138 mujeres que el estudio no pudo contactar. De esta forma se estimaron tres escenarios posibles: si se asume que las 138 MSI continuaron el proceso de atención, la adherencia sería del 94% (1181/1251; IC95: 93-96%); si se considera que las 138 MSI tuvieron un comportamiento similar a las contactadas (66% de adherencia), se estimaría un 90% (1135/1251; IC95: 89-92%); si todas las MSI abandonaron el proceso de atención, el porcentaje descendería al 83% (1043/1251; IC95: 81-85%). Estas estimaciones establecen un rango de adherencia de 96-81%.
En la Tabla 1 se presentan las características de la población entrevistada. El 46% tenía entre 30 y 39 años, y el 57% poseía secundaria completa. Este porcentaje fue menor en las no adherentes (47% versus 61% en las adherentes). El 53% poseía cobertura de salud pública (66% en las no adherentes y 46% en las adherentes). El 69% de las entrevistadas residía en una vivienda precaria, con porcentajes similares en ambos grupos. El 12% de las entrevistadas vivía en condiciones de hacinamiento (22% de no adherentes versus 7% de adherentes).

TABLA 1 Características sociodemográficas de las entrevistadas según adherencia al triaje. Jujuy 2015-2016
En cuanto a los motivos de no adherencia, el 34% de las mujeres hicieron referencia en primer lugar a la dimensión institucional (ver Tabla 2). Al analizar las subcategorías, el 27% correspondió a razones relacionadas con la entrega de resultados (porque le dijeron que le iban a avisar o porque pensaron que, si tenía algo, le iban a avisar, o por motivos vinculados con el atraso o pérdida de resultados). En segundo lugar se mencionaron motivos relacionados con la dimensión socioestructural (30%), como no poder dejar de trabajar para ir, estar ocupada o tener que cuidar a los hijos.
En cuanto a la entrega del resultado del test de VPH, el 80% (n=165) de las entrevistadas conocían el resultado (93% entre las adherentes y 54% entre las no adherentes) (ver Tabla 3). Al indagar acerca de los motivos por los cuales no conocían su resultado, 35% mencionó que le habían dicho que le iban a avisar, 25% que se había olvidado de ir a buscarlo y 23% que había ido a buscarlo y no estaba. El 39% de las mujeres recibió el resultado hasta dos meses luego de haber realizado la AT-VPH, con porcentajes similares en ambos grupos. En cuanto a la información recibida en la entrega del resultado, al 59% le pareció muy clara o clara (al 61% de las adherentes y al 54% de las no adherentes).
TABLA 3 Aspectos vinculados a la entrega del resultado del test de VPH según adherencia al triaje. Jujuy 2015-2016
El análisis de las características socioeconómicas y la adherencia al triaje se presenta en la Tabla 4. En el análisis de regresión logística univariada, las variables asociadas con la adherencia al triaje fueron edad (60 y más versus 3039; RP: 5,83; IC95: 1,29-26,46), cobertura de salud (obra social/privada versus pública; RP: 2,22; IC95: 1,22-4,04) y hacinamiento (no versus sí; RP: 3,92; IC95: 1,62-9,50). El análisis multivariado mostró que las mujeres con cobertura de obra social/privada poseían 1,99 más probabilidades de adherir al triaje (IC95: 1,00-3,95) que aquellas con cobertura pública, y que las mujeres que no vivían en condición de hacinamiento tenían 3,78 veces más probabilidades de adherir al triaje (IC95: 1,24-11,49) que las que vivían en esa condición.
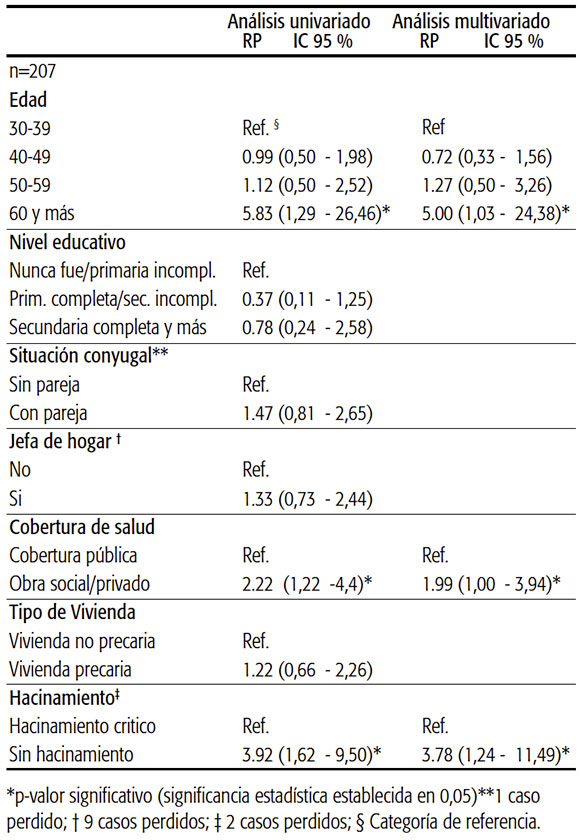
TABLA 4 Adherencia al triaje según características sociodemográficas de las mujeres con autotoma del test de VPH positiva: análisis univariado y multivariado. Jujuy 2015-2016
En cuanto a la entrega del resultado y su relación con la adherencia, la regresión logística univariada mostró que el conocimiento del resultado se encontraba asociado a la adherencia (no versus sí; RP: 11,92; IC95%: 5,21-27,26)(ver Tabla 5). Para el análisis multivariado, primero se estratificó por la variable de conocimiento del resultado y sólo se realizó la regresión logística considerando ese factor (las variables incluidas en el modelo —tiempo de entrega del resultado y percepción de la información recibida— únicamente fueron medidas en las mujeres que conocían su resultado). No se observó una relación estadísticamente significativa entre las variables tiempo de entrega y claridad de la información recibida y la adherencia al triaje.
DISCUSIÓN
Los resultados de este estudio describen aspectos relevantes sobre la adherencia al triaje, que no han sido analizados previamente y que proporcionan información importante para la planificación de políticas públicas en salud.
Los resultados muestran porcentajes de adherencia al triaje de 96%-81°/o. Estos valores son mayores a los relevados en las investigaciones previas en la provincia de Jujuy9-11. Sin embargo, apenas el 34% de las mujeres VPH+ accede al triaje antes de los 120 días, lapso recomendado para su realización. Actualmente, el equipo de salud lleva a cabo una búsqueda personalizada de mujeres con AT-VPH+ sin triaje. Aunque logran altos niveles de adherencia, tal como muestran los resultados, estas estrategias son muy costosas para el sistema de salud porque involucran una gran cantidad de esfuerzo y recursos. En el largo plazo, es necesario incorporar nuevas estrategias que no requieran el uso intensivo de recursos humanos, dado que para los sistemas de salud es inviable proveer apoyo a través de un equipo de navegadoras o agentes sanitarios a todas las mujeres con resultados de test de VPH+ (15% del total de las mujeres tamizadas).
Si se conocen los principales motivos de no realización del triaje desde la perspectiva de las mujeres, surgen evidencias que pueden ser utilizadas para focalizar acciones tendientes a reducir las barreras de acceso. Entre los motivos de no adherencia se destacan los vinculados a la entrega del resultado; el 20% de las mujeres menciona no conocerlo. El reporte de las mujeres coincide con el análisis de regresión logística, que muestra una asociación significativa entre el conocimiento del resultado y la adherencia. Estos resultados concuerdan con diversos estudios, que revelan que la entrega del resultado es clave para la continuidad del proceso de atención15-19. La pérdida de resultados ha sido reportada en países de Latinoamérica como una de las principales barreras para el diagnóstico y tratamiento18,19. Estudios previos en Argentina coinciden con estos hallazgos y muestran que la mayor cantidad de abandonos se produce en la primera etapa del proceso de atención15,17. En el caso de las mujeres con AT-VPH+, es fundamental implementar mecanismos para asegurar que el resultado se entregue de manera efectiva y oportuna (aproximadamente a los 30 días luego del tamizaje). Actualmente, las mujeres que realizan la AT-VPH son invitadas a concurrir a los 30 días a los centros de salud. Muchas veces, esto las obliga a efectuar múltiples visitas para acceder al resultado y triaje, en caso necesario, lo que desalienta la continuidad o las lleva a una inasistencia por olvido o desconocimiento. En otros casos, son los AS los que visitan a las mujeres y dan un turno para la realización del triaje, pero —como se ha mencionado— estas estrategias son costosas y difíciles de mantener en el tiempo. Durante 2019 se ha puesto en marcha un estudio randomizado para evaluar la efectividad de los mensajes de texto para aumentar el acceso al Pap de triaje20. Esta investigación aportará evidencia importante para la futura incorporación de estrategias que reduzcan los tiempos de entrega de resultados y, posiblemente, redunden en mayores niveles de adherencia en los tiempos recomendados.
Las mujeres con cobertura de obra social/privada tienen mayor probabilidad de adherencia que aquellas con cobertura pública. La relación entre cobertura de salud y acceso a los servicios preventivos ha sido ampliamente documentada21-23. La posibilidad de recurrir a otro subsistema luego de recibir el resultado de VPH+ es un facilitador para la continuidad del proceso. De hecho, casi el 50% de las mujeres entrevistadas que habían continuado la atención lo hicieron en el sector privado u obra social. Estos resultados son indicadores de la fragmentación del sistema de salud y la superposición de recursos de los distintos subsistemas. El punto en cuestión fue discutido con decisores de la provincia y, como primer paso, se establecieron mecanismos informales para el registro de la información del subsistema de obra social/privado en el SITAM. Esto permite que los efectores cuenten con información acerca de las mujeres que concurren a su obra social y evita visitas innecesarias a quienes ya han realizado el Pap de triaje. Sin embargo, es necesario avanzar en el establecimiento de mecanismos formales de coordinación de la información de los subsistemas para optimizar los recursos disponibles y mejorar el registro de la información a nivel provincial.
Las mujeres que no viven en condición de hacinamiento poseen mayor probabilidad de adherencia. Este resultado coincide con el observado en una investigación en la provincia de Buenos Aires, según la cual las mujeres que vivían en tal condición tenían casi tres veces más probabilidad de abandono que las que vivían sin hacinamiento16. Si bien el hacinamiento está directamente vinculado a las enfermedades infecciosas, las circunstancias en las que viven las personas inciden tanto sobre las enfermedades transmisibles como sobre las no transmisibles24. El hacinamiento revela malas condiciones materiales de vida, que afectan a las poblaciones de menores recursos25. Asimismo, esto podría indicar mayores necesidades de atención de las mujeres que habitan esos hogares porque el hacinamiento se constituye en una barrera para el cuidado de su salud. A la luz de los resultados encontrados, la posibilidad de adherir a la realización del triaje no puede ser explicada solamente por factores de riesgo individuales, sino por las condiciones estructurales que producen y reproducen estas condiciones y reducen las posibilidades de acción de las mujeres para el cuidado de su salud26, que en el caso del CC se relaciona directamente con la probabilidad de acceso a los servicios de tamizaje, diagnóstico y tratamiento.
El presente estudio no está exento de limitaciones. En primer lugar, no se pudo obtener información de 138 mujeres por problemas en los datos de contacto o porque no fueron ubicadas personalmente. Las dificultades para contactarlas sugieren que se trata de mujeres con menor acceso a los servicios de salud y que, por ende, los porcentajes de adherencia podrían estar sobreestimados. Tampoco fue posible incluir en el análisis la información acerca de las características socioeconómicas de las no entrevistadas, por lo que podrían existir diferencias en cuanto a las relaciones observadas entre las variables analizadas y la adherencia. Finalmente, la muestra utilizada para el análisis de la adherencia no es representativa, lo que impide sacar conclusiones sobre la población general tamizada con AT-VPH.
RELEVANCIA PARA POLÍTICAS E INTERVENCIONES SANITARIAS
Los resultados de esta investigación muestran la necesidad de implementar estrategias de entrega de resultados que no dependan exclusivamente de los recursos humanos (incorporación de Tecnologías de la Información y Comunicación), así como estrategias que prioricen la búsqueda de mujeres con cobertura pública de salud o condiciones precarias de vivienda. Asimismo, se deben fortalecer los mecanismos de registro de datos de contacto en el SITAM para facilitar el recontacto con las mujeres que no regresan a realizar el triaje.
RELEVANCIA PARA LA INVESTIGACIÓN EN SALUD
Se trata del primer estudio que aborda los factores que influyen en la adherencia al triaje. Es fundamental profundizar la investigación y analizar los determinantes de la adherencia con la totalidad de la población destinataria de la AT-VPH. Asimismo, son necesarios proyectos que evalúen la efectividad de estrategias innovadoras para la entrega de resultados y métodos de triaje/diagnóstico/tratamiento que requieran menor cantidad de visitas.