INTRODUCCIÓN
La nutrición óptima durante la infancia temprana resulta Imprescindible para asegurar el crecimiento y desarrollo adecuado de los niños. Las deficiencias en ella aumentan el riesgo de padecer enfermedades y, según la Organización Panamericana de la Salud (OPS), son responsables de un tercio de las 9,5 millones de muertes ocurridas en 2006 en niños menores de 5 años1. La lactancia materna proporciona beneficios a corto y a largo plazo. La OPS y el Fondo de las Naciones Unidas para la Infancia (UNICEF) sostienen que, después de la leche de la propia madre, la leche humana pasteurizada (LHP) es la mejor opción para la alimentación de un niño, especialmente si es prematuro2,3.
Un banco de leche humana (BLH) es un servicio especializado que se ocupa de la promoción y apoyo de la lactancia materna. Proporciona leche humana donada (LHD) a los pacientes que la precisen, garantizando su seguridad y calidad. Se encarga de la selección de las donantes, el almacenamiento, el procesamiento, el análisis y la distribución de la leche. En mayo de 2007 se inauguró el primer BLH de Argentina, y en 2011 se conformó una Comisión Técnica Asesora en Bancos de Leche Materna (Res.2208/2010)4. Desde entonces se crearon ocho bancos en las provincias de Buenos Aires, Chaco, Córdoba, Mendoza, Neuquén, Corrientes, Río Negro y en la Ciudad Autónoma de Buenos Aires (CABA). El BLH del Hospital Cutral-Có en Neuquén, inaugurado en junio de 2016 y habilitado efectivamente en diciembre de 2017, trabaja en red con los Centros de Lactancia Materna (CLM) y los Centros de Recolección de Leche Humana (CRLH).
El objetivo de esta evaluación de tecnología sanitaria fue responder a la pregunta de política sanitaria planteada por las autoridades: "¿Vale la pena incorporar un BLH en Neuquén?" Específicamente, se buscó evaluar si la estrategia de BLH para el tratamiento nutricional de niños prematuros y con bajo peso al nacer (BPN), comparada con el uso de leche de fórmula, es eficaz y segura. Además, se apuntó a estimar los costos del BLH y el potencial impacto en la equidad de esta intervención.
MÉTODOS
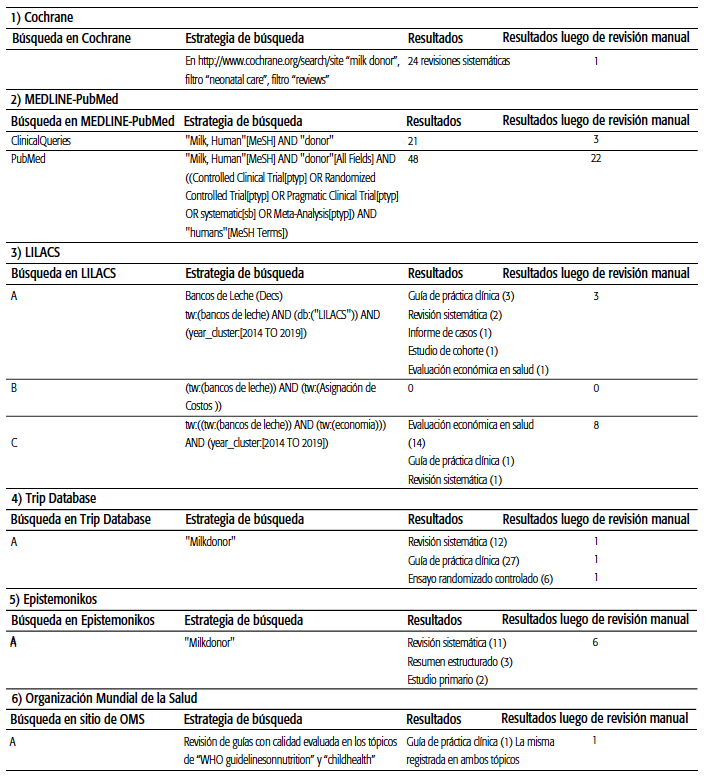
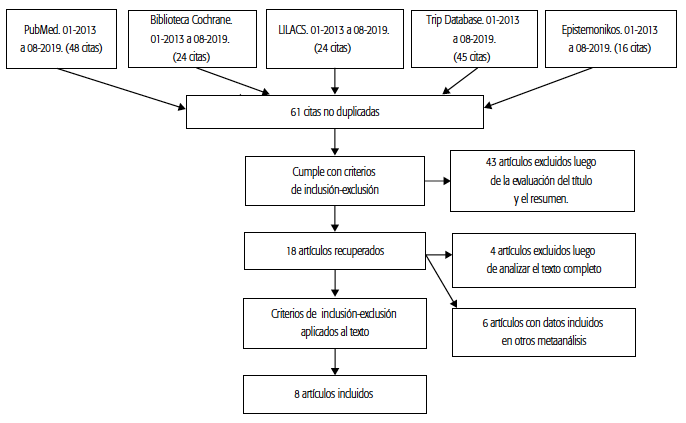
Se conformó un equipo multidisciplinario e independiente, con especialistas del BLH, neonatólogo, pediatras, nutricio-nista, ingeniera en tecnologías de alimentos, especialistas en evaluación de tecnologías sanitarias y en economía de la salud. Estos consensuaron preguntas de investigación con formato PICO (Población, Intervención, Comparación y Outcome o resultados) sobre eficacia y seguridad comparativa entre la LHP y la leche de fórmula para neonatos prematuros y con BPN (ver Anexo 1 en: http://rasp.msal.gov.ar/rasp/articulos/volumen42/REV-MonteroAnexo1.pdf). Se realizó una búsqueda bibliográfica sistemática a cargo de dos investigadores en forma independiente. Se consultaron buscadores y bases de datos de Internet: Cochrane, MEDLINE, LILACS, directrices clínicas de la Organización Mundial de la Salud (OMS) y guías de la
OPS, Base Regional de Informes de ETS de las Américas (BRISA), repositorio de la Red Argentina de Evaluación de Tecnologías Sanitarias (RedArets), Epistemonikos y Trip Database. Se incluyeron estudios publicados en castellano e inglés en los últimos seis años, hasta agosto de 2019, que respondían a las preguntas de investigación. Los motores de búsqueda incluyeron distintas combinaciones de términos (ver Tabla 1 y Gráfico 1). De acuerdo con las recomendaciones de la red EQUATOR5, se utilizaron las siguientes guías de reporte, a saber: PRISMA, para el análisis de calidad de los metaanálisis; AGREE-II, para las guías de práctica clínica; CONSORT, para los estudios controlados; y STROBE, para estudios observacionales. Las recomendaciones finales fueron realizadas de acuerdo con la metodología GRADE6.
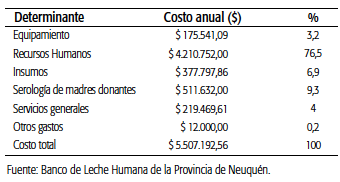
Para determinar el costo de generar 1 ml de LHP, se realizó un estudio pormenorizado del proceso de trabajo del BLH de la Provincia de Neuquén. Se identificaron seis grandes rubros: equipamiento, recursos humanos, insumos, serología de las madres donantes, servicios de funcionamiento y otros costos. La identificación y la medición de los ítems se efectuaron en conjunto con el personal que trabajaba en el Banco. La valoración se llevó a cabo a partir de información de diversas áreas de la Subsecretaría de Salud. Todos los costos fueron calculados a junio de 2017. Las inequidades en salud fueron definidas como aquellas diferencias injustas, innecesarias y evitables7. Para que una tecnología sanitaria logre reducir las brechas de inequidad preexistentes en la sociedad, debería ser accesible, aceptable, utilizada y efectiva en los más vulnerables8.
Se utilizaron instrumentos de evaluación del impacto en la equidad desarrollados por el Comité Provincial de Biotecnologías de Neuquén, que busca ahondar en la preexistencia de inequidades que afectan a los potenciales beneficiarios de la tecnología, así como en posibles afectaciones en la equidad luego de su incorporación9.
RESULTADOS
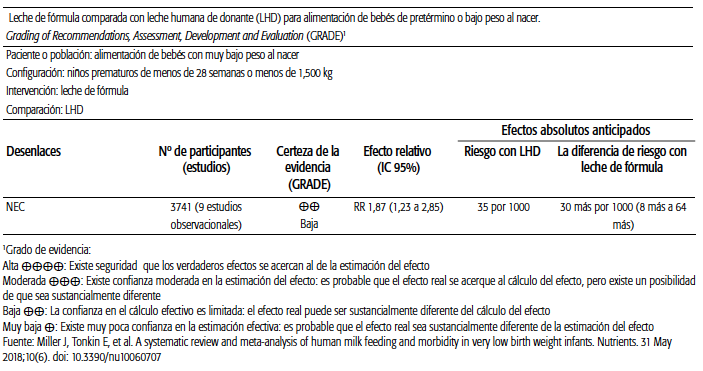
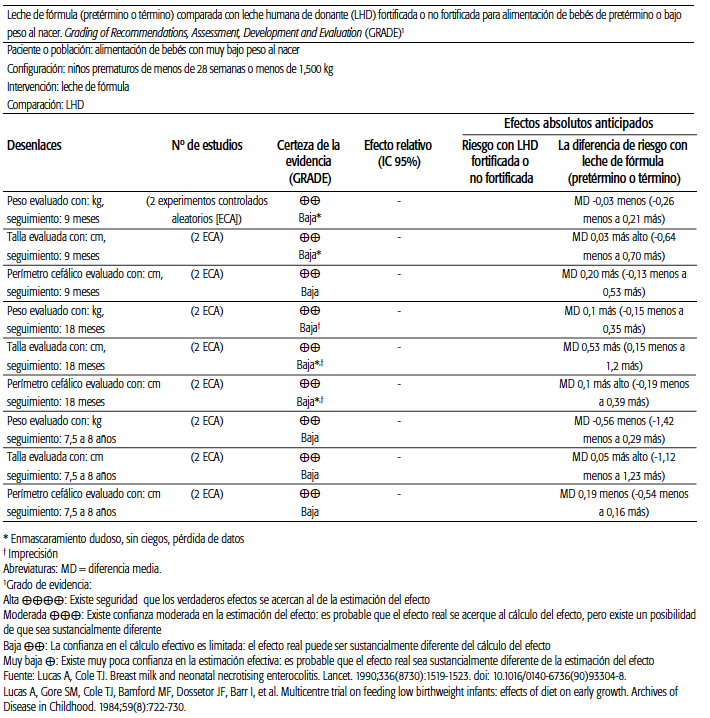
Se encontró evidencia heterogénea y de moderada calidad metodológica según la cual, en los neonatos prematuros y de BPN, la alimentación con fórmula en comparación con la LHP presenta mayores tasas de aumento de peso (diferencia de medias [DM] 2,51; IC 95%: 1,93-3,08 g/kg/día), crecimiento lineal (DM 1,21; IC 95%: 0,77-1,65 mm/semana) y crecimiento de la cabeza, pero ningún estudio mostró diferencias en estos resultados a los 9 meses, 18 meses, ni a 7,5 a 8 años después del parto. Con respecto a los efectos adversos, de acuerdo con una revisión sistemática de la Colaboración Cochrane, la alimentación con leche de fórmula aumenta significativamente el riesgo de padecer enterocolitis necrotizante (ECN) comparada con la LHP (RR: 1,87; IC 95%: 1,23-2,85). Se estima que 67 (IC 95%: 44-102) de cada 1000 lactantes alimentados con leche de fórmula presentan ECN, frente a 36 de cada 1000 alimentados con LHP. El número necesario para obtener un daño (NND) es de 33 (IC 95%: 20-100), es decir, debería alimentarse a 33 niños con leche de fórmula para provocar un episodio de ECN10. Estos datos son coincidentes con metaanálisis de estudios observacionales11. Los ensayos evaluados no mostraron efectos significativos en ninguna de las causas de muerte. (ver Tablas 2A, 2B y 2C).
La Agencia Canadiense de Medicamentos y Tecnologías en Salud (CADTH, por sus siglas en inglés) concluye que, debido a los efectos beneficiosos, los costos de atención médica y las actividades óptimas de promoción de la alimentación, la LHP se está convirtiendo en el estándar de atención aceptado para las Unidades de Cuidados Intensivos12. Dada la alta mortalidad en las poblaciones de países de ingresos bajos y medianos, las guías de la OMS sostienen que el beneficio en términos de reducción de infecciones graves o ECN sería muy valorado por los responsables de las políticas sanitarias, los proveedores de servicios de salud y los padres; afirman que hay evidencia para realizar una recomendación fuerte en tal sentido: los recién nacidos con bajo peso que no pueden ser alimentados con leche de la madre deben recibir LHP3. Según la ex Secretaría de Salud de la Nación Argentina (actual Ministerio de Salud), los lactantes internados que no pueden ser alimentados con leche de sus propias madres podrían recurrir a LHP a través de un BLH. Esto se enmarca en la Ley 26873 de Lactancia Materna, que considera a los BLH como una estrategia fundamental de promoción12. El Instituto Mexicano del Seguro Social, el Tercer Consenso Clínico de la Sociedad Iberoamericana de Neonatología (SIBEN)14, la Sociedad Chilena de Pediatría15, la Asociación Española de Pediatría16, la Sociedad Canadiense de Pediatría17 y la Asociación de BLH de América del Norte18 recomiendan que, siempre que sea posible, la alimentación enteral comience con calostro o leche materna y, si no está disponible, con LHP.
En mayo de 2005, a través de la firma de la Carta de Brasilia, representantes de los ministerios de Salud de países de América Latina asumieron compromisos para adoptar acciones en el área de lactancia materna y BLH. Comenzó a configurarse entonces la Red Iberoamericana de BLH (REDIBLH), que Argentina integra desde 2008 y a la cual ya pertenecen también Brasil, Venezuela, Uruguay, Paraguay, Bolivia y España19. Hoy el programa Global de Red de BLH, es uno de los 29 programas de cooperación iberoamericana. Aprobado en la XVII Cumbre Iberoamericana de Santiago de Chile en 2007, su objetivo principal es apoyar la implantación de por lo menos un BLH en cada país y facilitar el intercambio de conocimiento en el campo de la lactancia materna.
En lo que respecta a los costos del BLH, se identificó el equipamiento utilizado y adquirido en 2015, compuesto por pasteurizadora de leche humana, campana de flujo laminar, microcentrífuga, freezer, estufas de cultivo, equipos de climatización, ablandador-desionizador de agua, mecheros, micropipetas, termómetros y equipo informático.
Se actualizó su valor a junio de 2017 mediante el rubro "Equipos para medicina e instrumentos de medición" del Índice de Precios Internos al por Mayor (IPIM) publicado por el Instituto Nacional de Estadística y Censos (INDEC). Con el fin de definir el costo anual se consideró la amortización, el mantenimiento del equipo pasteurizador y la validación técnica de la campana de flujo laminar.
Se observó que el BLH funciona con un equipo de trabajadores del sistema de salud público y servicios tercerizados, formado por 2 médicos, 2 nutricionistas, 4 enfermeros, 1 bromatóloga, 1 administrativo, 2 operarios de limpieza y la Directora Técnica. El costo anual de este recurso humano se calculó utilizando la información publicada en la página web del Ministerio de Hacienda de la Provincia de Neuquén20 bajo la denominación de "sueldo testigo". Se multiplicó el sueldo mensual por 13, a fin de incluir el Sueldo Anual Complementario. Se ajustó según las horas de trabajo dedicadas.
Se consideraron aquellos insumos utilizados directamente en el proceso de recolección, pasteurización y distribución (ver Tabla 3). Para calcular el costo, se consignaron las cantidades anuales de cada insumo solicitadas por el BLH para su funcionamiento. El costo de cada uno de los insumos se obtuvo de los precios de las licitaciones de compra, llevadas a cabo por la Dirección General de Abastecimiento de la Subsecretaría de Salud de Neuquén. Se actualizó el precio de los insumos a junio de 2017 a partir de la variación de los rubros "Sustancias y productos químicos" y "Vidrio y productos de vidrio", respectivamente, para cada tipo de insumo según el IPIM publicado por INDEC.
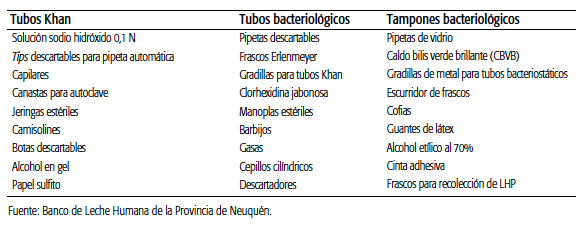
TABLA 3 Insumos utilizados directamente en el proceso de recolección, pasteurización y distribución de la Leche Humana Pasteurizada (LHP) en el Banco de Leche Humana de Neuquén.
En materia de serología, cabe destacar que las madres donantes de leche humana se deben realizar análisis de hepatitis B y C, Citomegalovirus (CMV), Chagas, prueba serológica para sífilis (VDRL), Virus Inmunodeficiencia Humana (VIH), virus linfotrópico T humano 1 y 2 (HTLV). El costo del procedimiento bioquímico se obtuvo del Nomenclador de Prácticas Bioquímicas del Instituto de Seguridad Social del Neuquén (ISSN) a junio de 2017. Se optó por esta fuente de información porque a la fecha se desconocía el costo de cada una de estas prácticas de salud pública de Neuquén. El costo de la suma de las determinaciones para una madre donante se multiplicó por las 200 madres que donan leche humana cada año.
En la actualidad el BLH funciona en las instalaciones del Hospital de Cutral-Có. Para determinar los costos de los servicios generales para su funcionamiento (luz, gas, agua, mantenimiento, limpieza, etc.) se obtuvo la información del costo en el que incurrió el Hospital en su conjunto para pagar dichos servicios a partir de la Ejecución Presupuestaria del Gasto de la Administración Central para el ejercicio 2016, según la clasificación institucional, por unidad de organización y por objeto del gasto. Para asignar los gastos en servicios correspondientes al BLH, se realizó un prorrateo según los metros cuadrados ocupados. De esta forma, dado que el BLH ocupa 30 m2 cubiertos y que el Hospital de Cutral-Có cuenta con 7400 m2 cubiertos, se estimó que el 0,4% de los gastos en servicios generales del Hospital se debían asignar al BLH. Finalmente, en el ítem correspondiente a otros costos quedó incluido el abono del teléfono celular asignado al BLH, estimado en $1.000 mensuales.
En 2017, el BLH tenía una producción de 50 litros de leche pasteurizada y distribuía mensualmente 40 litros en los Servicios de Neonatología de la Provincia. De esta forma, se calculó un total de 480 litros de LHP distribuida al año.
De acuerdo con los rubros incorporados en el análisis, el costo anual de funcionamiento del BLH fue de 5,5 millones de pesos anuales a junio de 2017.
El mayor determinante del costo de funcionamiento fue el recurso humano, que representó el 76,5% del total (ver Tabla 4).
Para calcular el costo de 1 ml de leche humana, se calculó el costo medio a partir de la siguiente fórmula: costo medio ($/ml) = costo total ($)/cantidad de LHP distribuida (ml) = $5.507.193/480 000 ml = $11,47/ml.
Esto significa que el costo de distribuir 1 ml de leche humana era de $11,47 a junio de 2017. La distribución hacia los distintos centros se realiza en envases de 120 ml, por lo que el costo de cada envase era de $1.376,4
Desde la perspectiva de la equidad, luego de analizar el caso del BLH de Neuquén vale destacar que la intervención fue propuesta por miembros del equipo de salud pública de la provincia, sin que se identificaran conflictos de interés. Los potenciales beneficiarios son una población vulnerable, aunque se desconoce la distribución de determinantes sociales de la salud en beneficiarios y donantes del Banco. Es una intervención con adecuado equilibrio riesgo/beneficio y puede ser costo-ahorrativa. Existe un consentimiento informado para donantes del Banco.
Entre las recomendaciones desde la perspectiva de la equidad en salud se destacan:
Investigar y monitorear si en la provincia de Neuquén el bajo peso y la prematurez están asociados a pobreza y marginación, bajo nivel educativo, desnutrición materna y otros determinantes sociales de la salud.
Analizar y monitorear todos los determinantes sociales de la salud de los beneficiarios del BLH, ajustándolos por indicación médica por la cual reciben la tecnología. El objetivo es conocer si existen brechas de inequidad en el acceso y, dado el caso, instrumentar acciones para corregirlas.
Analizar y monitorear si los beneficiarios del BLH pertenecen a todas las regiones geográficas y zonas sanitarias, o si existen barreras geográficas de acceso.
Analizar y monitorear si los beneficiarios del BLH pertenecen por igual a mayorías y minorías étnicas y culturales, sin percibirse barreras de acceso.
Contemplar la modificación del consentimiento informado para que las donantes estén al tanto del recupero financiero cuando la leche sea entregada a prestadores privados o pacientes con cobertura por obra social o prepaga.
DISCUSIÓN
La utilización de LHP en niños prematuros y de bajo peso es una intervención segura y eficaz en comparación con la leche de fórmula, que incrementa el riesgo de ECN.
Existe evidencia de otros BLH que respalda la relación costo-beneficio del uso de la leche humana donada en pacientes hospitalizados. El conocimiento de los costos totales de funcionamiento del BLH de Neuquén permitirá desarrollar estudios locales de costo-efectividad. Es necesario aclarar que no se tuvieron en cuenta los costos de traslado de la LHP hacia Cutral-Có, ni desde Cutral-Có hacia las neonatologías, debido a que en la actualidad este traslado se comparte con otras actividades del Hospital. Esta importante tarea insume tiempo, y no costearla podría implicar una limitación, aunque se considere menor. Dado que existe capacidad instalada suficiente, el incremento de la cantidad de donantes significará una disminución en el costo por ml de LHP y tornará aún más eficiente la intervención de BLH. En 2019 la producción ascendió a casi 800 ml al año.
Una ventaja adicional de la estrategia de BLH es que podría favorecer la concientización sobre la importancia de la lactancia materna en la comunidad, otorgando así mayores beneficios a la población en general, difíciles de captar en evaluaciones económicas. Como conclusión, se realiza una fuerte recomendación en favor de incorporar el BLH en Neuquén.