INTRODUCCIÓN
Desde el informe del primer caso en Argentina, el 3 de marzo de 2020, el impacto de la enfermedad por el nuevo coronavirus (COVID-19) en el país fue en aumento de manera progresiva. La Ciudad Autónoma de Buenos Aires (CABA) constituyó el epicentro del brote durante sus etapas iniciales, y al 7 de septiembre de 2020 han sido confirmados 104 009 casos (21% del total del país)1.
En respuesta a la emergencia sanitaria, los centros asis-tenciales reorganizaron sus funciones para enfrentar la abrumadora cantidad de casos esperada2. En este contexto, la Residencia de Clínica Médica del Hospital General de Agudos "Carlos G. Durand" (conocido como Hospital Durand), uno de los principales centros de derivación de pacientes con COVID-19 en el sistema de salud pública de CABA, decidió tomar un rol activo en la generación de evidencia científica y organizó un estudio de cohorte prospectivo de pacientes con COVID-19.
La Organización Mundial de la Salud (OMS) ha publicado un informe con una descripción detallada sobre las características clínicas de la enfermedad, aunque subraya la necesidad de una investigación más profunda3.
Por otra parte, el conocimiento actual sobre el curso clínico del COVID-19 se basa principalmente en análisis retrospectivos provenientes de China o Estados Unidos4,5 y en series de casos de instituciones privadas de nuestro país6,7. Aún existen muchos interrogantes respecto al manejo clínico más adecuado de los pacientes infectados, así como sobre la identificación de predictores de mala evolución clínica.
Conocer estos predictores en pacientes con COVID-19 permite identificar de forma temprana a los enfermos con peor pronóstico, asignar recursos de forma racional, ajustar el plan de tratamiento y reducir el riesgo de muerte. En este artículo, se presenta el protocolo de un estudio de cohorte cuyo objetivo principal es identificar factores de riesgo independientes de infección severa, infección crítica y mortalidad en pacientes con diagnóstico de COVID-19 internados en el Servicio de Clínica Médica del Hospital Durand.
MÉTODOS Y ANÁLISIS
DISEÑO
Estudio observacional de cohorte prospectivo con base en un único centro. Contará con una recolección basal de datos al momento del ingreso del paciente al hospital y una recolección final de datos al momento del alta o muerte en internación.
ÁMBITO DE ESTUDIO
El estudio será realizado en el Servicio de Clínica Médica del Hospital General de Agudos "Dr. Carlos G. Durand". Se completará un formulario de tamizaje para determinar la elegibilidad de todos los pacientes que ingresen al Servicio en el período de estudio. Se recolectarán los datos basales de los pacientes incluidos dentro de las 48 horas posteriores a su ingreso. Se realizará el seguimiento de los pacientes hasta el alta o muerte en internación, momento en el cual se completará el formulario de seguimiento. Además, se registrarán a diario los signos vitales y determinaciones seleccionadas de laboratorio durante los primeros 30 días de internación.
POBLACIÓN DE ESTUDIO
La población de estudio corresponde a pacientes con infección por SARS-CoV-2 (por sus siglas del inglés severe acute respiratory syndrome coronavirus 2) que ingresen al Servicio de Clínica Médica del Hospital Durand en el período de estudio.
Criterios de inclusión: paciente ingresado al Servicio de Clínica Médica (edad > 15 años) con infección por SARS-CoV-2 confirmada por diagnóstico virológico en hisopado nasofaríngeo o en muestras de esputo, aspirado traqueal, saliva, sangre o heces. El estudio permitirá la inclusión de pacientes con diagnóstico de COVID-19 sin confirmación virológica solo si en la evolución de la pandemia las autoridades sanitarias indican el manejo clínico de pacientes con COVID-19 aún sin confirmación diagnóstica. En dicho caso, se utilizará la definición epidemiológica de caso sospechoso vigente en ese momento, y será informado, de forma explícita, el número total de pacientes incluidos por diagnóstico clínico sin confirmación virológica.
Criterios de exclusión: i) paciente que desarrolla la infección por COVID-19 durante una hospitalización mayor a 14 días por otro motivo preexistente, y ii) paciente derivado desde otro hospital y ausencia de epicrisis donde consten los datos necesarios para la recolección de datos del presente estudio (ya que no se contará con autorización para recolectar los datos de las historias clínicas de otras instituciones).
PERÍODO DEL ESTUDIO
Se incluirán pacientes ingresados a partir del 1 de abril de 2020. Dado que el fenómeno en estudio constituye una pandemia en curso y no es posible predecir su evolución, no existe una fecha establecida de finalización. La fecha límite para la inclusión de pacientes es el 30 de septiembre de 2020.
RECOLECCIÓN DE DATOS
Las características epidemiológicas, clínicas, de laboratorio, radiológicas y los datos de tratamiento se obtendrán de los registros médicos del paciente mediante formularios electrónicos de recolección de datos diseñados para este estudio. Estos formularios son una adaptación de la Herramienta de obtención de datos para la caracterización clínica de infección respiratoria aguda de la OMS/ISARIC (por sus siglas en inglés, International Severe Acute Respiratory and Emerging Infection Consortium)8 .
Toda la información provendrá de la práctica rutinaria en el servicio y el estudio no tendrá influencia alguna en los estudios diagnósticos o tratamientos aplicados, los cuales se regirán por las normas vigentes y decisiones de los médicos a cargo del cuidado habitual de los pacientes. Los datos serán cargados por un equipo de médicos previamente capacitados y certificados en los procedimientos estandarizados del estudio. Todos los formularios serán auditados por un segundo revisor y, en caso de discrepancias, se convocará a un tercer revisor para la adjudicación final.
VARIABLES DEPENDIENTES
El evento final primario es la muerte en internación con la fecha de muerte para análisis dependiente del tiempo. Se analizarán como eventos secundarios el desarrollo de enfermedad severa y enfermedad crítica, la internación en unidad cerrada (terapia intensiva o intermedia) y el requerimiento de asistencia respiratoria mecánica (ARM).
La gravedad de la enfermedad se definirá según los criterios indicados en la Figura 1, adaptados de la guía de manejo clínico de COVID-19 de la OMS9. Se determinará la gravedad de la enfermedad al ingreso y en el período de mayor gravedad durante la internación.
VARIABLES DE INGRESO (FORMULARIO BASAL)
Se recolectarán las siguientes variables sociodemográficas: edad (en años), género (categorizado en varón, mujer o de la forma en la que el paciente se autodefina), país de nacimiento, cobertura de salud, nivel educativo (categorizado según el mayor nivel alcanzado), trabajador de la salud (autorreportado, se refiere a cualquier actividad que incluya la atención y contacto con pacientes o realizada en laboratorios de análisis clínicos y de microbiología) y desempleo (autorreportado, definido como no está trabajando actualmente, pero en búsqueda de trabajo).
Los antecedentes epidemiológicos son el autorreporte de viaje a zona de riesgo para COVID-19 fuera del país, contacto estrecho con casos confirmados de COVID-19 en los últimos 14 días y concurrencia en los últimos 14 días a centros asistenciales donde se atienden casos de COVID-19. Tanto las áreas consideradas de riesgo como la definición de contacto estrecho corresponden a las vigentes al momento de realizar la notificación obligatoria de casos en el Sistema Nacional de Vigilancia de la Salud (SNVS) y pueden variar según la situación epidemiológica.
La fiebre se definirá como los registros constatados por el paciente de temperatura axilar > 38,0 °C. Los registros subfebriles corresponden a temperaturas constatadas de 37,5-37,9 °C. La presencia de tos se categorizará en seca o no productiva; con producción de esputo, acompañado o no de esputo sanguinolento o hemoptisis. La fecha de inicio de síntomas corresponde al autorreporte del paciente respecto a la primera vez que notó los síntomas que motivan la consulta. En el caso de pacientes asintomáticos diagnosticados por indicación epidemiológica, se considerará la fecha de toma de muestra como la fecha de inicio de síntomas. Los antecedentes personales y de vacunación antigripal, an-tineumocócica y con BCG se definirán con base en la constancia de estos en la historia clínica de ingreso al Servicio. La presencia de obesidad se determinará por la constancia de dicho antecedente en la historia clínica de ingreso o un índice de masa corporal (IMC) > 30 kg/m2 calculado con base en el autorreporte del peso y la altura o su medición en el examen físico de ingreso. La alteración del nivel de conciencia se evaluará mediante la escala AVDI y se considerarán alteraciones en los niveles "dolor", "verbal" o "inconsciente". Se registrarán los valores al ingreso de: presión arterial, frecuencia cardíaca, frecuencia respiratoria, temperatura axilar y saturación de oxígeno por oximetría de pulso.
Estudios de imágenes al ingreso: se informarán los hallazgos en radiografía y tomografía de tórax realizadas dentro de las 48 horas posteriores al ingreso, categorizados en: infiltrados (consolidación unilateral, consolidación bilateral, patrón difuso unilateral, patrón difuso bilateral, ausentes); derrame pleural (ausente o presente); patrón en vidrio esmerilado (solo en tomografía, ausente o presente); compromiso mayor al 50% de los campos pulmonares (sí o no).
El diagnóstico de neumonía se categorizará en presuntivo (presencia de signos y síntomas locales y generales sugestivos de neumonía) o confirmado (estudio de imagen con presencia de infiltrados)10.
Se calcularán las siguientes escalas y puntajes predictivos:
CURB-65 (del inglés, confusión, urea, respiratory rafe, bloodpressure, and 65 years of age or older), que otorga un punto para cada una de las siguientes características: confusión, urea >42 mg/dL, frecuencia respiratoria >30/min, presión arterial sistólica <90 mmHg y/o presión arterial diastólica <60 mmHg, y edad >65 años11.
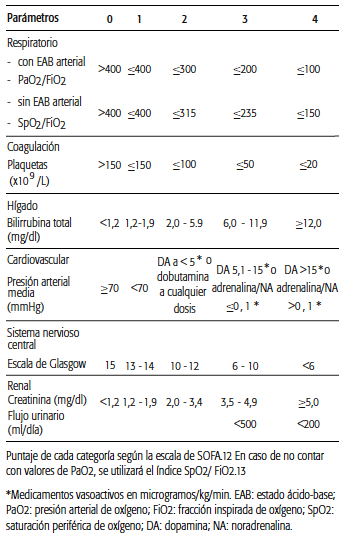
SOFA (del inglés, Sequential Organ Failure Assessment Score)12: en la Tabla 1 se muestra el puntaje de cada categoría. En caso de no contar con valores de presión arterial de oxígeno (PaO2) para calcular la PaO2/fracción inspirada de oxígeno (FiO2), se utilizará la saturación periférica de oxígeno (SpO2) para calcular el índice SpO2/FiO2 con los puntos de corte indicados en la Tabla 1 13.
APACHE II (del inglés, Acute Physiology and Chronic Health disease Classification System II): se calculará solo en pacientes en quienes se haya realizado gasometría arterial dentro de las 48 horas posteriores al ingreso14.
PSI (del inglés, Pneumonia Severity Index): solo se calculará en pacientes con diagnóstico de neumonía y que tengan gasometría arterial dentro de las 48 horas posteriores al ingreso15.
Índice de comorbilidad de Charlson, el cual incluye 19 enfermedades ponderadas según número y gravedad, con una puntuación total que varía entre 0 y 37 puntos, y se encuentra validado como predictor de mortalidad al año para su utilización en estudios longitudinales16.
Escala de Glasgow, herramienta utilizada para evaluar y calcular el nivel de conciencia de un paciente17.
VARIABLES DE SEGUIMIENTO
Se recolectarán datos sobre el tratamiento de soporte y farmacológico recibido durante la internación.
La oxigenoterapia se definirá como haber recibido oxigeno por cualquier dispositivo durante la internación, categorizada en flujo <3L/min o flujo >3L/min.
Con respecto al tratamiento con hidroxicloroquina, azitromici-na, lopinavir y ritonavir, se considerará que el paciente ha recibido estos fármacos si fueron indicados durante por lo menos tres días. En pacientes que hayan recibido hidroxicloroquina, azitromicina o ambas, se registrará el intervalo QT corregido (QTc) mediante la fórmula de Bazzet, antes y después de iniciado el tratamiento con estos fármacos.
La fiebre persistente se define como temperatura axilar >38,0 °C durante tres o más días consecutivos durante la internación.
Se considerará sobreinfección bacteriana o fúngica durante la internación a la presencia de síntomas clínicos o signos de neumonía y bacteriemia asociados a cultivo positivo de un nuevo patógeno en muestras representativas del tracto respiratorio inferior (aspirado endotraqueal o líquido de lavado broncoalveolar) o hemocultivos. La sepsis se define con base en la variación de dos o más puntos en la escala SOFA18. Para el shock séptico bastará la constancia de este diagnóstico en la historia clínica o la necesidad de vasopresores para mantener una tensión arterial media >65 mmHg y nivel de lactato sérico >2 mmol/L en ausencia de hipovolemia.
La presencia de coagulopatía se define como la prolongación de tres segundos del tiempo de protrombina (TP), cinco segundos del tiempo de tromboplastina parcial activado (KPTT) o TP <50%. El diagnóstico de coagulación intravascular diseminada (CID) se determinará mediante la escala de puntuación de la ISTH (del inglés, International Society on Thrombosis and Hemostasis)19.
La progresión de infiltrados en los estudios por imágenes se define como el aumento de al menos 50% en los infiltrados en menos de 48 horas.
Los valores diarios de presión arterial, frecuencia cardíaca, frecuencia respiratoria, temperatura axilar, saturación de oxígeno por oximetría de pulso y fracción inspirada de oxígeno se registrarán con base en los registros médicos durante los primeros 30 días de internación.
DETERMINACIONES DE LABORATORIO
Los laboratorios solicitados serán los determinados por la práctica rutinaria y el estudio no tendrá influencia sobre su indicación. En la Tabla 2 se observan las determinaciones que se medirán dentro de las 48 horas posteriores al ingreso y de forma periódica durante los primeros 30 días de internación. Se registrarán todas las pruebas de detección de SARS-CoV-2 realizadas durante el período de internación y su resultado.
TAMAÑO MUESTRAL
La muestra es no probabilística e incluye de forma consecutiva a todos los pacientes ingresados al Servicio de Clínica Médica con diagnóstico de COVID-19 hasta el final del estudio. Dado que la enfermedad estudiada se enmarca en una pandemia en curso, no es posible predecir cuántos pacientes ingresarán al servicio en este período y no se ha definido un límite superior de pacientes a reclutar.
PLAN DE ANÁLISIS ESTADÍSTICO
Se describirán las características generales de los pacientes incluidos mediante el cálculo de medidas de tendencia central y dispersión acordes a la distribución de cada variable cuantitativa y mediante proporciones para las variables cualitativas.
Se calculará la incidencia acumulada y la densidad de incidencia para el evento primario (mortalidad hospitalaria) y secundarios (infección grave, infección crítica, internación en unidad cerrada y requerimiento de ARM). Se considera como población en riesgo del evento a los pacientes que se encuentren libres de dicho evento al momento del ingreso al hospital.
Se compararán las características basales sociodemográfi-cas y clínicas, los estudios por imágenes y los resultados de laboratorio entre pacientes que hayan tenido el evento primario o secundario versus los que no lo hayan presentado. Las variables categóricas se analizarán mediante la prueba de chi cuadrado. Para las determinaciones de naturaleza continua se utilizará el t-test o la prueba de Mann-Whitney-Wilco-xon, según tengan distribución normal o no, respectivamente. Serán consideradas diferencias estadísticamente significativas aquellas con un valor de p <0,05.
Con el fin de evaluar los posibles factores de riesgo de muerte hospitalaria, y de infección grave o crítica por COVID-19, se realizarán modelos de regresión logística multivariables, y se incluirán predictores seleccionados con base en la literatura científica y mediante el uso del método de introducción gradual para identificar el mejor modelo.
El análisis de variables tiempo-dependientes se realizará mediante los modelos de riesgo proporcional de Kaplan-Meier y Cox, para examinar los factores asociados con la dinámica del evento. Se considerará como tiempo 0 a la fecha de inicio de síntomas para evitar posibles sesgos debido a internaciones más tempranas o tardías respecto al inicio de la enfermedad, y como evento a la fecha de muerte, ingreso a unidad cerrada o requerimiento de ARM, según corresponda. Los pacientes que no hayan tenido el evento durante el seguimiento serán censurados a la fecha de alta hospitalaria o de fin de seguimiento si no hubieran alcanzado el punto final primario al finalizar el estudio. Se utilizará el software estadístico STATA® 14.2 (College Station, TX, Estados Unidos).
El estudio se llevará a cabo bajo cumplimiento estricto de las guías de protección de los derechos para voluntarios hu manos y cumple con las consideraciones de la Declaración de Helsinki. El protocolo del estudio ha sido revisado y aprobado por el Comité de Ética en Investigación del Hospital General de Agudos "Carlos G. Durand". El presente proyecto constituye un estudio observacional y no realizará ninguna intervención. Todos los datos recolectados provienen de la práctica rutinaria brindada por los profesionales de la salud. El presente proyecto no implica daño potencial para los involucrados, el medioambiente, los animales ni para las generaciones futuras. Se tomarán medidas que aseguren la privacidad y confidencialidad de todos los datos recolectados como parte del estudio. Ninguna información personal será divulgada en cualquier tipo de presentación o publicación. El Comité de Ética ha aprobado la exención de consentimiento informado para la realización de este proyecto de investigación.
CONTRIBUCIÓN DE LOS AUTORES
Santiago E. Melendi y María M. Pérez han escrito y preparado el manuscrito original.
Cintia E. Salas; Camila Aguirre; María L. Baleta; Facundo J. Balsano; Mariano G. Caldano; María G. Colignon; Thayana De Oliveira Brasil; Nicolás de Wolodimeroff; Andrea I. Déramo Aquino; Ana G. Fernández de Córdova; María B. Fontan; Florencia I. Galvagno; Mariana F. Haedo; Noelia S. Iturrieta Araya; Volga S. Mollinedo Cruz; Agustín Olivero; Ignacio Pestalardo; María Ricciardi; Jandry D. Saltos Navarrete; María L. Vera Rueda; María C. Villaverde y Franco B. Xavier han contribuido con la conceptualización y diseño del estudio y todos han revisado este manuscrito críticamente.
Marcela Lauko; Carlos Ujeda y Rocío Leis han supervisado la elaboración del protocolo del estudio y del manuscrito final.