INTRODUCCIÓN
En el marco de la pandemia de enfermedad por el nuevo coronavlrus (COVID-19) declarada por la Organización Mundial de la Salud el 11 de marzo de 20201, los adultos mayores residentes en instituciones semicerradas y su personal de salud (PS) constituyen una subpoblación vulnerable con riesgo elevado de hospitalización y muerte2. En todo el mundo se subrayó la preocupación con relación a la ocurrencia de brotes en dichos establecimientos, de la mano del aumento de la circulación viral comunitaria3.
Mar del Plata-Batán (MdP-B) es uno de los ocho grandes aglomerados urbanos de Argentina; se caracteriza por tener una población envejecida, con un 14,4% de personas en la franja etaria de 65 y más años4. Debido al potencial impacto que tendría sobre el sistema de salud la ocurrencia de brotes de enfermedad en estas poblaciones, resulta indispensable la implementación de acciones de prevención y control.
En ese contexto, el Instituto Nacional de Epidemiología ”Dr. Juan H. Jara” (INE) junto con la Región Sanitaria VIII de la provincia de Buenos Aires y las autoridades de la Unidad de Gestión Local XI del Programa de Atención Médica Integral (PAMI) iniciaron, en julio de 2020, una estrategia de vigilancia epidemiológica activa en residentes y PS de establecimientos de estancia prolongada en MdP-B. El objetivo principal fue detectar brotes de infección por el nuevo coronavirus (SARS-CoV-2) de manera temprana para tomar medidas de contención que disminuyeran su propagación.
La estrategia de vigilancia consistió en el testeo periódico mediante toma de hisopado nasofaríngeo y orofaríngeo en residentes y PS en los 25 establecimientos enrolados. Las personas candidatas al testeo se seleccionaron en forma aleatoria, a partir de listas disponibles, manteniendo la proporción 20/6 de residentes/PS sugerida por la estrategia provincial de utilización del método de pool5. En el período de agosto a noviembre de 2020, se presentaron brotes de COVID-19 en 20 residencias.
El objetivo de esta comunicación es describir el abordaje epidemiológico efectuado en un establecimiento de estancia prolongada para adultos mayores bajo vigilancia activa en MdP-B, en diciembre de 2020.
MÉTODOS
El establecimiento seleccionado para su presentación constituyó un caso particular debido a que transitó un brote de COVID-19 durante el mes de agosto de 2020 y, en diciembre, registró la ocurrencia de casos sospechosos. Por este motivo, fue necesario adaptar la estrategia de abordaje epidemiológico a los antecedentes del caso frente a la posibilidad de reinfección y reexposición al SARS-CoV-26.
La situación de brote de COVID-19 había transcurrido en el establecimiento entre el 18 de agosto y el 9 de septiembre de 2020, correspondiente a las semanas epidemiológicas (SE) 34 a 37. Se registraron 49 casos confirmados, lo que representó el 68,1% de su población en ese momento, incluidos tanto residentes como PS. La tasa de ataque fue de 72,5% en residentes y de 50% en PS.
El día 9 de diciembre se recibió la notificación de la presencia de síntomas sospechosos de COVID-19 en algunos residentes del hogar, de pocos días de evolución. En consecuencia, se activó el protocolo de estudio de brote. El 1 de diciembre se había realizado la jornada de vigilancia epidemiológica activa en dicho establecimiento; se realizaron hisopados en seis residentes y dos PS, todos con resultado no detectable mediante la técnica de pool.
Se utilizó la metodología habitual de estudio de brote desarrollada por el equipo7. Se recorrieron las instalaciones para observar las condiciones edilicias y medioambientales, en vista de la necesidad de realizar una sectorización. Se registró el antecedente de salidas de residentes a efectores de salud para controles médicos en las dos semanas previas. Las visitas de familiares a la residencia se encontraban restringidas debido al protocolo activado en contexto de pandemia en los establecimientos de estancia prolongada.
A los fines de evaluar quiénes debían incluirse en la toma de muestra, se mantuvo una entrevista con el médico, la coordinadora y la responsable del establecimiento. Se decidió tomar muestras de hisopado nasofaríngeo y orofaríngeo para realización de la prueba de reacción en cadena de la polimerasa en tiempo real (RT-PCR, por su sigla en inglés) a los residentes sintomáticos y al PS presente al momento de la vista. Se tomaron 23 muestras: 14 en residentes y 9 en PS, analizadas en el laboratorio del INE.
En función de las particularidades del caso, y con el registro del inicio de síntomas en casos sospechosos a los 70 días del alta epidemiológica del establecimiento luego del primer brote, se decidió complementar la información brindada por la RT-PCR con la detección de anticuerpos contra SARS-CoV-2 con el objetivo de completar el cuadro de situación epidemiológica.
Al día siguiente a la toma de los hisopados se obtuvo la muestra para serología, utilizando SEROKIT®8. Con SEROKIT®, la sangre obtenida por punción digital se almacenó en tubos con conservante. Luego se midieron los anticuerpos específicos contra el virus SARS-CoV-2 con el kit COVIDAR IgG®9 en el laboratorio del INE. Este ensayo detecta anticuerpos frente a la proteína espicular y frente a un dominio de esta misma proteína viral que contiene el sitio de unión al receptor (RBD, por su sigla en inglés).
Cada muestra fue acompañada de una ficha epidemiológica con datos filiatorios, condición (residente o PS), tarea desempeñada -en el caso del PS- y ubicación en el establecimiento -si se trataba de residentes-. Frente a casos sospechosos de COVID-19, se llenó la correspondiente ficha de notificación del Ministerio de Salud de la Nación. Ante la sospecha de la ocurrencia de un brote nuevo de COVID-19, se tomaron medidas preventivas hasta recibir los resultados de RT-PCR.
Abordaje epidemiológico en establecimiento de estancia prolongada de adultos mayores con antecedente de brote de COVID-19
La residencia se sectorizó. En la planta baja se ubicó a los residentes sintomáticos y en la planta alta, a los asintomáticos. Se destinó PS para asistir a los casos sospechosos. Las medidas implementadas se resumen en la estrategia de “cohortizar pacientes”, que consiste en armar grupos con características similares: se agruparon los residentes que tenían síntomas; por otro lado, los contactos estrechos de los sintomáticos y, por último, un grupo de residentes que no estaban ubicados en ninguno de los anteriores. Se implementó, además, la estrategia de “cohortizar PS”, que consiste en asignar un grupo de PS para la asistencia de casos confirmados o sospechosos de COVID-19.
Se realizó una charla informativa con el PS. Se explicó la estrategia de contención propuesta, se reforzó el uso de elementos de protección personal (EPP) y se explicaron las pautas de alarma frente a la presencia de síntomas sospechosos. Se efectuaron las recomendaciones habituales en contexto de brote, orientadas a disminuir la transmisibilidad de la infección en la institución7.
RESULTADOS
Se obtuvieron cuatro resultados positivos para SARS-CoV-2 correspondientes a PS: solo uno de ellos registraba un resultado detectado por RT-PCR durante el brote inicial (ocurrido 95 días antes), con la posibilidad de que se tratara de un caso de reinfección, lo cual no pudo ser confirmado. En todos los casos, el valor del umbral del ciclo (Ct, por su sigla en inglés) fue mayor a 30, lo que indica una carga viral baja. Se les recomendó aislamiento domiciliario o en hotel, en caso de no cumplir con las condiciones mínimas para realizarlo, y aislamiento de quienes fueran sus contactos estrechos. Los resultados en los residentes fueron negativos, tanto para SARS-CoV-2 como para gripe A y B.
La población del establecimiento era de 67 personas a la fecha del segundo brote (considerando residentes y PS) con una mediana de edad de 74,5 años. El 82,1% eran mujeres (n = 55). Se tomaron muestras para determinación de anticuerpos a 63 personas.
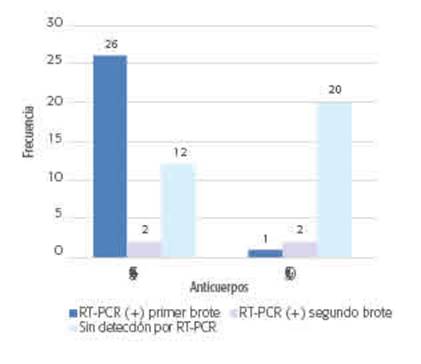
Se detectaron anticuerpos de tipo IgG en 40 de ellos (63,5%); la mayoría (65%, n = 26) había registrado un resultado positivo de RT-PCR en el primer brote, 2 de los casos habían obtenido un resultado positivo en el segundo, mientras que 12 (30%) no tenían antecedente de detección mediante RT-PCR. Solo 3 (13%) de los 23 casos en que no se detectaron anticuerpos poseían el antecedente de RT-PCR positiva en alguno de los brotes (verGráfico 1).
Los residentes mostraron una evolución clínica favorable; ninguno requirió derivación a efectores de salud para internación. Los casos confirmados en el PS alcanzaron también una recuperación clínica adecuada. La situación de brote logró contenerse de manera efectiva.
DISCUSIÓN
Consideramos pertinente la exposición del caso de este establecimiento debido a que se trató de uno de los primeros que atravesó un brote de COVID-19 en el marco de la estrategia de vigilancia epidemiológica activa que el equipo de trabajo venía desarrollando. Luego de un período aproximado de 70 días a partir del alta epidemiológica de la institución, comenzaron a registrarse casos sospechosos de COVID-19 en varios residentes y PS, por lo que surgió la hipótesis de casos de reinfección.
La estrategia de abordaje combinó la indicación de aislamiento de los casos sospechosos, realización de RT-PCR y detección de anticuerpos del tipo IgG. Los hallazgos fueron llamativos en el sentido de que ninguno de los residentes con síntomas sospechosos (algunos inclusive con cuadros de insuficiencia respiratoria) presentó resultados positivos para SARS-CoV-2. Los resultados indican que el hecho de haber atravesado un primer episodio de brote en el establecimiento confirió inmunidad a personas que no habían tenido manifestaciones clínicas de la enfermedad, lo cual probablemente contribuyó a evitar la propagación del segundo brote entre los residentes. Al considerar la cohorte en un sentido longitudinal, podría pensarse que la presencia de anticuerpos antiproteína espicular se asocia con una reducción del riesgo de infección por SARS-CoV-2 confirmada por RT-PCR.
Los anticuerpos anti-SARS-CoV-2 se presentan, en la mayoría de los pacientes, dentro de las dos semanas po-sinfección10. El consenso de la bibliografía señala que la respuesta de IgM e IgA a SARS-CoV-2 RBD en pacientes con COVID-19 grave disminuyen rápidamente, mientras que la IgG persiste más allá de los tres meses. Iyer y col. señalaron una mediana de 11,9 días para la seroconver-sión a IgM y 48,9 días para la serorreversión de la IgG, medidos ambos desde el inicio de síntomas11.
Como conclusión, la aparición de casos sospechosos de COVID-19 en una institución que atravesó un brote en los meses previos constituye un desafío para los equipos de salud involucrados en estrategias de vigilancia epidemiológica activa y control del brote. Sin embargo, si bien cabe esperar cierta protección conferida a partir del primer episodio en el establecimiento, se debe estar alerta frente a la posibilidad de reinfecciones u ocurrencia de casos nuevos en el grupo susceptible, con posibilidad de desencadenar brotes nuevos.
Se recomienda dar continuidad a las estrategias de vigilancia epidemiológica activa en subpoblaciones vulnerables durante la pandemia. La aplicación del pensamiento epidemiológico con el soporte del diagnóstico de laboratorio constituye la combinación ideal para el manejo de este tipo de situaciones.
AGRADECIMIENTOS: a los y las responsables de los establecimientos de estancia prolongada en convenio con PAMI de Mar del Plata-Batán y su personal de salud por la responsabilidad y colaboración activa demostradas durante el desarrollo de la vigilancia epidemiológica activa; a Andrea Gamarnik, por la donación de SEROKIT®; a todo el personal del Instituto Nacional de Epidemiología "Dr. Juan H. Jara” por su compromiso diario y apoyo para el sostenimiento de la estrategia.