INTRODUCCIÓN
El estado nutricional materno tiene un efecto determinante sobre el crecimiento fetal, el peso del recién nacido, el tamaño de la placenta y la morbimortalidad feto-neonatal. Está demostrada su asociación con las tasas de bajo peso al nacer 1-3 . Las complicaciones perinatales vinculadas a la obesidad durante la gestación incluyen mayor prevalencia de terminación por cesárea, diabetes, preeclampsia y macrosomía fetal 4-7 . La evidencia actual muestra que, a medida que el sobrepeso se transforma en obesidad materna, las complicaciones mórbidas aumentan en forma concomitante 8 .
Los niveles de leptina alterados durante la obesidad afectan la esteroideogénesis y en forma directa el desarrollo embrionario. Los ácidos grasos en exceso, asimismo, ejercen un efecto tóxico en los tejidos de los órganos reproductivos, reflejado por un proceso inflamatorio crónico de bajo grado que produce daño celular y del endotelio materno 9-11 .
Adicionalmente, la disfunción metabólica relacionada con la obesidad en la madre puede conducir a alteraciones del ADN, lo que resulta en una modificación epigenética del genoma embrionario en respuesta a las alteraciones del medio ambiente intrauterino; estas modificaciones son estables durante toda la vida y determinan la influencia a largo plazo en la salud posterior de los hijos de mujeres obesas y en futuras generaciones 12 .
Las mujeres obesas presentan disminución de las tasas de implantación embrionaria, lo cual podría deberse a deficiencia de la fase lútea, con alteración de la composición del líquido folicular y del metabolismo de los ovocitos. Esto también sería responsable del aumento de las tasas de aborto espontáneo y anomalías en el crecimiento 13 .
Por todo lo expuesto, la determinación en una comunidad del estado nutricional materno es una actividad de prevención primaria esencial. El estado nutricional se puede determinar de diversas maneras, pero a los fines prácticos de la asistencia clínica la evaluación antropométrica mediante el índice de masa corporal (IMC) es una metodología sencilla, de bajo costo y sensible. El IMC se define como el cociente entre el peso corporal y la talla al cuadrado. Adoptado en la década de los 80 como un posible indicador de estado nutricional, asume como criterio el máximo coeficiente de correlación de Pearson para el peso (r=0,86) junto con el mínimo coeficiente para la talla (r=0,04). De esa forma se controla la variable de mayor componente genético del tamaño corporal 14 .
El sobrepeso y la obesidad son considerados un problema de salud pública, que involucra a más de 650 millones de adultos en el mundo 8 . Cuando llega el embarazo, este problema se encuentra instalado y hace entonces necesaria una atención especial durante el cuidado prenatal. El alto IMC se relaciona asimismo con el alto incremento de peso durante la gestación, que a su vez ha sido asociado con hipertensión, mayor tasa de cesárea, macrosomía, etc. 15, 16
En Argentina, el Sistema Informático Perinatal (SIP) publicado por el Centro Latinoamericano de Perinatolo-gía (CLAP) de la Organización Panamericana de la Salud (OPS)/Organización Mundial de la Salud (OMS) es el sistema de información oficial de embarazos, partos y nacimientos. Durante los últimos siete años, la cobertura del sistema —entendida como el cociente entre el número de nacimientos registrados por el SIP y el número de nacidos vivos— en el subsector de hospitales públicos alcanzó el 70%. De esta manera, constituye el mayor registro de historias clínicas perinatales del país 17 . Los datos de peso materno previo al embarazo y la talla se registran de manera habitual en la historia clínica perinatal, así como los resultados del embarazo (peso al nacer del niño, edad gestacional, etc.). Este sistema provee información sustancial para la toma de decisiones político-sanitarias en la población perinatal, y la calidad de sus registros es monitoreada continuamente.
En Argentina, la prevalencia de obesidad en adultos se encuentra en aumento: pasó de 20,8% (IC95%: 19,921,8) en 2013 a 25,3% (IC95%: 24,4-26,3) en 2018. La Encuesta Nacional de Factores de Riesgo (ENFR) de 2018 estimó para la población de mujeres adultas una prevalencia de obesidad del 24,2% (IC95%: 22,9-25,4) con variaciones según la edad 9 . Las normativas del Ministerio de Salud de la Nación para la evaluación del estado nutricional de la embarazada enfatizan especialmente que la estimación del IMC debe realizarse lo más temprano posible 18 .
El propósito del presente trabajo fue examinar la distribución del IMC preconcepcional de mujeres asistidas en el subsector público de salud en las 24 provincias argentinas, realizar la comparación con énfasis en el sobrepeso y obesidad como formas prevalentes de malnutrición y evaluar su evolución histórica. Adicionalmente, como objetivos secundarios, se buscó identificar la distribución de dos medidas de efecto: en la madre, la forma de terminación del parto; y en el recién nacido, la distribución del peso al nacer según el estado nutricional materno.
MÉTODOS
Se utilizó un diseño retrospectivo, descriptivo y analítico con estimación de riesgo simple. Fueron incluidas 1 079 171 mujeres de entre 10 y 54 años, cuyo embarazo y parto se produjo entre 2012 y 2017. Se tomaron datos del SIP, provenientes de 293 efectores del subsector público de las 24 provincias argentinas (en donde se asiste a la población a través de tres subsistemas de salud: el oficial o público, el privado y el de obras sociales). A los efectos del presente análisis, solo se incluyeron registros con información completa de las siguientes variables: peso, talla, edad y resultados obstétricos. El peso al nacer fue obtenido del mismo registro de la historia clínica perinatal. La edad gestacional fue estimada a partir de la fecha de la última menstruación o, en los casos en que hubo medición por ultrasonografía, se consideró esta última. Los nacimientos sin datos de control prenatal y semana de control fueron desestimados, tomando un punto de corte desde antes de las 13 semanas hasta las 20. Sobre la base de los registros de peso y talla maternos se calculó el IMC para cada mujer previo a la gestación a partir del peso autorre-portado (vale decir, interrogado a la paciente en la primer visita prenatal como peso antes del embarazo) y la talla medida en la primera consulta. Con el fin de determinar el estado nutricional preconcepcional, se utilizaron como puntos de corte el estándar de la OMS de 2007 19 para una edad de 10-19 años y las referencias del American Collegepara adultas 20 . El estándar de la OMS es el empleado en Argentina para evaluar el estado nutricional y expresa la evolución con la edad de los parámetros antropométricos, que varían durante la adolescencia. En tanto, a partir de los 19 años de edad, los puntos de corte corresponden a las adultas. El IMC se calculó mediante la fórmula peso preconcepcional/talla 2 , considerando IMC bajo: <18,5; IMC normal >18,5 y <25; sobrepeso: igual o superior a 25; obesidad: igual o superior a 30. Las embarazadas con talla y peso por debajo del percentil 3 fueron excluidas inicialmente del estudio. Con el fin de evaluar las diferencias en la distribución del IMC entre las provincias, se empleó ANOVA de una vía al nivel de confianza del 95% previo test de homocedasticidad de las varianzas. Se emplearon los paquetes estadísticos SPSS v18 y Epi Dat 3.1.
El presente análisis de datos secundarios fue evaluado por el Comité de Ética de Investigación del Hospital de Pediatría Prof. Dr. Juan P. Garrahan, y en todas sus etapas se respetó la confidencialidad de las identidades de todos los registros.
RESULTADOS
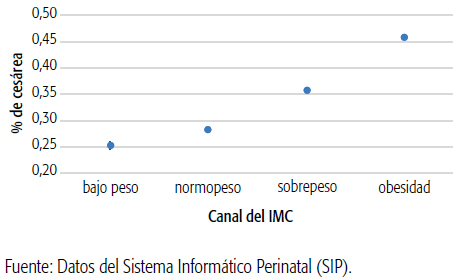
La Tabla 1 muestra la cobertura del SIP con relación al total de nacimientos del subsector oficial de salud de Argentina en el período de estudio, así como el porcentaje de nacimientos con datos de IMC; la Tabla 2, la distribución del estado nutricional materno preconcepcional evaluado mediante el IMC por provincia para el conjunto de años analizados; el Gráfico 1, la distribución de la media y el error estándar por provincia del IMC en mujeres de 10 años y más; los Gráficos 2 y 3, la evolución histórica de las prevalencias de sobrepeso y obesidad, respectivamente; y el Gráfico 4, la tasa de cesárea según IMC preconcepcional materno en Argentina.

TABLA 1 Distribución de la cobertura de datos de nacidos vIvos en el Sistema Informático Perinatal (SIP) respecto del registro nacional en el sistema oficial de salud y cobertura del índice de masa corporal (IMC) materno en los registros del SIP, 2012-2017
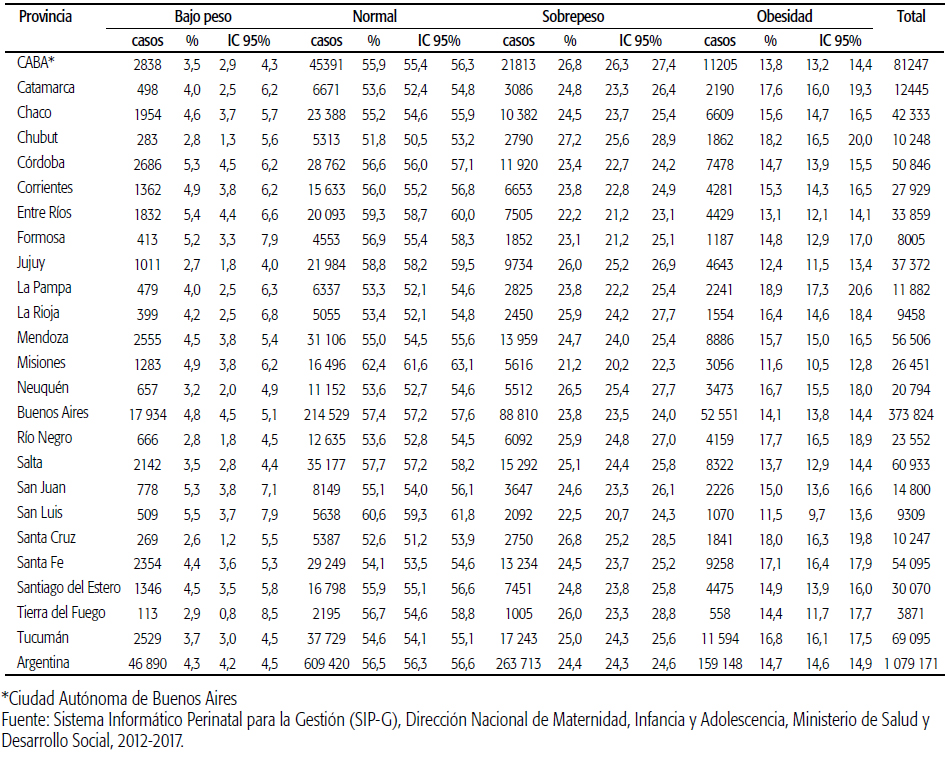
TABLA 2 Distribución de la población estudiada por provincia y canal nutrldonal de acuerdo con el índice de Masa Corporal previo a la gestación, Argentina, 2012-2017 (n=l 079 171).

GRÁFICO 1 Media y error estándar del índice de masa corporal (IMC) por provincia, mujeres adultas de 10 años y más, acumulado 2012-2017, subsector oficial de salud, Argentina, n=1 079 171.

GRÁFICO 2 Prevalencia de sobrepeso según el índice de masa corporal previo al embarazo (% e IC 95%), serie histórica 2012-2017, subsector oficial de salud, Argentina, n=263 808 mujeres con sobrepeso).
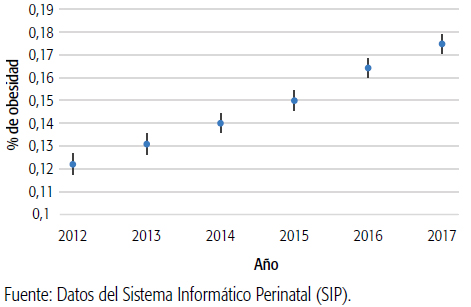
GRÁFICO 3 Prevalencia de obesidad según el índice de masa corporal previo al embarazo (% e IC 95%), serie histórica 2012-2017, subsector oficial de salud, Argentina, ( n=159 206 mujeres con obesidad).
Como puede verse en el Gráfico 1, el IMC medio mostró variaciones significativas entre las provincias. Se observó mayor sobrepeso en 5 de las 6 provincias patagónicas (Neuquén, Río Negro, La Pampa. Santa Cruz y Chubut) y también en Catamarca. En la franja media de IMC (25,0 kg/m2 a 25,49 kg/m2) se encontraron 11 provincias y por debajo de 25,0 kg/m2, solo 4 (Misiones, San Luis, Entre Ríos y Buenos Aires).
En el global país hubo 4,3% de mujeres con bajo IMC y 56,5% de normopeso, y la prevalencia de sobrepeso y obesidad fue de 24,4% y 14,7%, respectivamente. La distribución del bajo peso reflejó un ranking comprendido entre 2,6% en Santa Cruz y 5,5% en San Luis (ver Tabla 2). El sobrepeso y la obesidad mostraron diferencias estadísticamente significativas entre algunas provincias (observables con IC95% de la media no coincidentes). Hubo una clara diferencia entre el grupo con menor prevalencia de sobrepeso (Misiones, Entre Ríos, San Luis y Formosa) y el de mayor (Neuquén, Chubut, Santa Cruz y Ciudad Autónoma de Buenos Aires [CABA]). Entre ambos grupos hubo una gradación sin diferencias estadísticamente significativas a juzgar por los intervalos de confianza de las proporciones, donde se encontraron el resto de las provincias. Algunas provincias mostraron un patrón diferenciado entre sobrepeso y obesidad. Este último indicador reflejó también diferencias estadísticamente significativas entre el grupo de menor prevalencia (San Luis, Misiones, Jujuy, Entre Ríos, CABA, Salta y Buenos Aires) y el de mayor (La Pampa, Chubut, Río Negro, Santa Cruz, Catamarca, Santa Fe, Tucumán, Neuquén y La Rioja). Entre ambos grupos hubo una gran variación e intersección de los intervalos de confianza de cada prevalencia.
La serie histórica 2012 a 2017 mostró claramente un aumento sostenido de la obesidad en mujeres que iniciaban su embarazo. Este incremento fue estadísticamente significativo; hubo grupos que pasaron desde el 12,2% en 2012 hasta el 17,5% en 2017, con diferencias medias del IMC de 24,2 kg/m2 (±4,8) en 2012 a 25,2 kg/m2 (±5,4) en 2017 (F=969,0; p<0,01). De forma similar, el sobrepeso aumentó desde un valor de prevalencia de 22,8% en 2012 al 26,1% en 2017 (ver Gráficos 2 y 3).
El efecto del estado nutricional materno sobre resultados perinatales se reflejó en la tasa de cesárea (ver Gráfico 4), preeclampsia y en el peso medio del recién nacido. En lo que respecta al peso de los neonatos y el estado nutricional materno, hubo una diferencia estadísticamente significativa entre el peso promedio de neonatos de madres con bajo IMC al inicio de su gestación (3131,1 ± 568,7 g) y los de aquellas con normopeso (3241,9 ± 577,7 g), sobrepeso (3359,4 ± 603,7 g) y obesidad (3402,0 ± 641,0 g) (F=5425; p<0,01). La tasa de cesárea mostró una tendencia en aumento conjuntamente con el IMC: en madres con sobrepeso y obesas fue del 35,8% y 45,8%, respectivamente; con normopeso, del 28,3%; y con bajo peso, del 25,3%. El riesgo de parto por cesárea en mujeres con sobrepeso, en comparación con el parto vaginal, fue del 37,0% (OR: 1,37; IC95%: 1,36-1,38) y con obesidad, del 193% (OR: 2,09; IC95%: 2,06-2,12). Las fracciones atribuibles reflejaron que, con una disminución de la obesidad, se podrían evitar entre un 15,3% y un 15,7% de las cesáreas y, con una reducción del sobrepeso, entre un 9,3 y un 9,9%).
Finalmente, se observó una prevalencia creciente de trastornos hipertensivos graves según el canal de IMC materno previo al embarazo. La prevalencia de preeclampsia aumentó de 0,90% en las mujeres de bajo peso a 1,22%, 2,01% y 3,84% para normopeso, sobrepeso y obesidad, respectivamente. El riesgo de presentar preeclampsia en pacientes con sobrepeso fue del 66% en comparación con el normopeso (OR: 1,66; IC95%: 1,60-1,72), en tanto que para la obesidad aumentó más de tres veces (OR: 3,22; IC95%: 3,12-3,34). Para la eclampsia, la prevalencia inicial en las mujeres con bajo peso fue del 0,08%, se incrementó a 0,16% para normopeso y sobrepeso, y a 0,22% en mujeres con obesidad. Esto determinó que hubiera solo mayor riesgo de presentar eclampsia en la paciente con obesidad respecto de la que tenía normopeso (OR: 1,40; IC95%: 1,24-1,58). Por último, la prevalencia de obesidad en mujeres sin instrucción formal fue del 18,0% versus el 14,6% en las que habían superado el nivel secundario.
DISCUSIÓN
El SIP es la herramienta de registro oficial en Argentina; alcanzó una cobertura del 70% en los últimos seis años para los hospitales del subsector público 21 . En seis años se logró contar así con mediciones de peso y talla en más de un millón de embarazos, constituyendo una fuente de registros de relevancia.
El estudio refleja la variación provincial en la distribución del IMC preconcepcional entre los 10 y los 54 años de edad en todo el país. Si se comparan los datos obtenidos con los de las diferentes Encuestas Nacionales de Factores de Riesgo (ENFR), la tendencia histórica muestra un aumento sostenido del sobrepeso en la población adulta mayor de 18 años 9, 10 . En la ENFR 2005 fue del 34,4% y alcanzó el 37,1% en 2013 (incremento del 7,1%). Este estudio refleja una tendencia similar pero con valores más elevados de sobrepeso en la población de mujeres embarazadas, con una prevalencia inicial del 23,3% en 2012 aumentada al 26,5% en 2017 (incremento del 14,0%). En tanto, la obesidad para las diferentes ENFR pasó del 14,6% en 2005 al 20,8% en 2013 (incremento del 42%). En las mujeres de la población estudiada, el incremento relativo fue del 40,9%: pasó del 12,7% en 2012 al 17,9% en 2017. La ENFR 2013 —última con datos disponibles a nivel provincial al momento de este análisis— reflejó diferencias significativas entre provincias, incluso dentro de una misma región. En la población analizada también hubo diferencias estadísticamente significativas en la prevalencia de obesidad entre provincias, con agrupamientos que van cruzando los diferentes canales de los valores medios del IMC, aunque también se puede observar la variación dentro de una misma región mediante los intervalos de confianza. Los datos para mujeres adultas aportados por la ENFR 2013 muestran un 31,3% de sobrepeso (IC95%: 29,9-32,7), valor mayor al obtenido en este estudio (24,4%; IC95%: 24,3-24,6). En tanto, la obesidad en mujeres adultas de la ENFR 2013 puntuó en 18,8% (IC95%: 17,7-20,0) frente al 14,7% en las mujeres analizadas aquí (IC95%: 14,6-14,9). Respecto de la edad, la ENFR muestra una diferencia estadísticamente significativa al comparar población adulta de 18-24 años y de 65 años y más, con 25,4% y 42,6% de sobrepeso, respectivamente. En este estudio no se clasificó a las mujeres por grupos de edad para analizar sobrepeso y obesidad, dado que el interés estuvo centrado en mostrar la tendencia histórica y su distribución por provincias. Sin embargo, se observa que la distribución del IMC aumenta con la edad, con variaciones de la mediana por encima del valor de punto de corte 25 kg/m2 a partir de los 30 años, es decir, el 50% de la población en esa edad se ubica por encima del valor considerado como inicio del sobrepeso y el 25% del respectivo valor para considerar sobrepeso. Según la ENFR 2013, la mayor prevalencia de obesidad se registró en La Rioja, seguida por Chubut y luego la zona centro, en Santa Fe. La distribución del IMC medio por provincia del presente estudio coincide en colocar a La Rioja, Santa Fe y Chubut dentro de aquellas provincias con mayores valores medios de IMC, con guarismos a partir de 25,5 kg/m2. En tanto, el valor bajo de obesidad (16,0%) reportado por la ENFR 2013 en CABA es similar al que se obtuvo en este estudio y la sitúa en la zona de las provincias con menor prevalencia. Sin embargo, exhibe un fenómeno que la ubica con mujeres con alta prevalencia de sobrepeso pero menor prevalencia de obesidad. Es posible que parte de las diferencias encontradas entre ambos estudios se deban al origen de las poblaciones estudiadas (en la ENFR, población general; en el presente estudio, población asistida en el sistema público de salud).
Regionalmente, las variaciones encontradas entre provincias permiten visualizar el mosaico que presenta el país con relación al IMC preconcepcional. Estas variaciones incluso se dan entre regiones mundiales. Se ha reportado sobrepeso y obesidad en el 31% de las mujeres de Europa, el 43% en Estados Unidos y el 10% en Asia. Hay diferencias dentro de los continentes. Asia, por ejemplo, con los valores más bajos de sobrepeso y obesidad, muestra en China un valor medio de prevalencia de sobrepeso y obesidad en mujeres al inicio del embarazo del 9% y en Japón, del 11% 22 .
Debido a las variaciones regionales hay países de Asia, como China, que emplean puntos de corte diferentes a los de la OMS (24-28 para estimar sobrepeso y superior a 28 para determinar obesidad), mientras que Japón utiliza esas referencias 22, 23 . Se ha señalado que las variaciones intrarregionales tienen relación con algunos condicionantes, como el nivel educativo 9 . En Argentina, la ENFR 2013 reportó una diferencia estadísticamente significativa en la prevalencia de sobrepeso y obesidad de acuerdo con el nivel educativo. Para la población adulta con nivel primario incompleto, el sobrepeso alcanzó el 41,8% (IC95:38,5-45,1); para la población con nivel secundario completo, el 35,4% (IC95%: 34,0-36,9). Este estudio muestra la misma tendencia. La prevalencia de obesidad en las mujeres con nivel educativo superior fue 4 puntos menor que en las que no tenían instrucción y 2 puntos respecto de las que solo habían completado el primario.
Ya ha sido documentado que la determinación del estado nutricional preconcepcional tiene valor pronóstico para algunos resultados perinatales. El alto IMC preconcepcional se relaciona asimismo con el alto incremento de peso durante la gestación, que a su vez ha sido asociado con hipertensión, tasa de cesárea y macrosomía 23, 24 . Más aún, se ha estimado que cada kg/m2 en el IMC preconcepcional resulta en un aumento del 8% de riesgo de preeclampsia (RR=1,08; IC95%: 1,05-1,11) 25, 26 . Los datos de las 19 285 preeclampsias estudiadas del período 2012-2017 reflejan que, al comparar las mujeres con normopeso con las de sobrepeso y obesidad, la prevalencia de preeclampsia aumenta significativamente y para la eclampsia en particular solo cuando se alcanza el canal de obesidad. Al no aparear por otras variables, no es posible realizar una inferencia probatoria, pero es interesante destacar la tendencia en más de un millón de embarazos.
En un reciente estudio de cohortes en 2200 embarazadas de Shangái con prevalencias de sobrepeso (17,5%) y obesidad (6,9%) menores a las halladas en las mujeres argentinas estudiadas en esta población, la macrosomía (OR: 2,24; IC95%: 1,55-3,23), la cesárea (OR: 2,04; IC95%: 1,602,62) y otras complicaciones maternas (OR: 1,53; IC95%: 1,18-1,98) mostraron asociación con el IMC materno 26 .
Aportes de estudios argentinos, como el realizado en la maternidad Ramón Sardá de CABA, informan la misma tendencia para la terminación cesárea entre pacientes con obesidad al comparar con las de normopeso (OR: 1,88; IC95%: 1,26-2,79) 27 . La asociación entre obesidad y tamaño fetal ya ha sido descripta en numerosas ocasiones 28, 29 . La población estudiada refleja los mismos resultados: tanto el peso promedio neonatal como la tasa de cesárea muestran una tendencia creciente a medida que el IMC materno aumenta.
El presente estudio es el primero que reúne 6 años de datos del SIP con cobertura en todas las provincias argentinas, manteniendo un registro del 70% de los nacidos vivos del país en hospitales del subsistema oficial de salud. Dado que abarca más de un millón de embarazos con registros del IMC inicial, permite visualizar la variación regional y evaluar las prevalencias de bajo peso, sobrepeso y obesidad en Argentina. Indudablemente, el hecho de no incluir embarazos del subsector privado y de obras sociales deja de lado aproximadamente el 40% de los nacimientos. También hay que considerar que hay diferencias entre ambos subsectores en cuanto a indicadores de salud perinatal (por ejemplo: menor tasa de embarazos adolescentes, mejor situación educativa, etc.). Como limitaciones propias de un estudio descriptivo con base analítica simple, el trabajo no permite obtener estimaciones sobre confundidores — por caso, sobre la terminación cesárea—, pero sí plantear hipótesis de trabajo sobre aspectos relacionados con el estado nutricional. Desde el punto de vista epidemiológico, es el primer reporte en Argentina sobre IMC al inicio del embarazo y reúne a mujeres de 300 hospitales públicos.
RELEVANCIA PARA POLÍTICAS E INTERVENCIONES SANITARIAS
Este estudio aporta una mirada reflexiva sobre datos epidemiológicos, con una herramienta sanitaria que presenta un uso extenso en todo el territorio y permite hacer el seguimiento de las prácticas del sector salud en la población de personas que constituyen la demanda.
RELEVANCIA PARA LA FORMACIÓN DE RECURSOS HUMANOS EN SALUD
El presente trabajo sirve para fortalecer la formación de recursos humanos en salud orientada al uso del SIP y la interpretación de sus resultados a nivel nacional o local.
RELEVANCIA PARA LA INVESTIGACIÓN EN SALUD
Con este tipo de publicaciones se abre la puerta a otros investigadores para formular preguntas que puedan ser respondidas con la base de datos del SIP. Se puede producir así más y mejor conocimiento, que a su vez redunde en mejoras de las prácticas del sistema de salud.