Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cirugía
versión impresa ISSN 2250-639Xversión On-line ISSN 2250-639X
Rev. argent. cir. vol.107 no.3 Cap. Fed. set. 2015
Articulo original
Resecciones hepáticas por vía laparoscópica. Indicaciones, aspectos técnicos y resultados
Laparoscopic liver resectons. Indicatons, technical aspectis and resultis
Juan Pekolj, Fernando Álvarez, Ignacio Merlo, Rodrigo Sánchez Clariá, Guillermo Arbúes, Martin Palavecino, Martin de Santibañes, Oscar Mazza, Eduardo de Santibañes
Sección de Cirugía
Hepatobiliopancreática y Trasplante Hepático. Servicio de Cirugía General Hospital Italiano de Buenos Aires, Buenos Aires. Argentina
Correspondencia: Juan Pekolj e-mail: juan.pekolj@hospitalitaliano.org.ar
RESUMEN
Antecedentes: las resecciones hepáticas por vía laparoscópica consttuyen un tema de suma actualidad entre los cirujanos abocados al tratamiento de la patología hepática. Estos procedimientos se han desarrollado en forma importante en diversos centros especializados internacionales con evidentes resultados favorables para los pacientes, a corto y largo plazo.
Objetivos: evaluar los resultados obtenidos en nuestra sección de Cirugía HPB, comparar los resultados actuales con los de la serie inicial presentada en el año 2007.
Material y métodos: características demográficas; diagnóstico preoperatorio y posoperatorio; indicación de la resección; número, tamaño y localización de las lesiones; procedimiento realizado: pinzamiento ("clampeo") pedicular; técnica de sección parenquimatosa; tempo operatorio y de pinzamiento (clampeo), procedimientos asociados, tasa de conversión, tempo de internación posoperatoria; morbimortalidad; resultados alejados en patología maligna.
Resultados: se realizaron 109 resecciones laparoscópicas hepático-laparoscópicas a 100 pacientes, lo que representa el 9% de todas las resecciones hepáticas realizadas. El 52% fue en patología benigna y el 48% en maligna. Se convirteron 9 casos (9%). Se realizaron 97 resecciones menores (89%) y 12 mayores (11%). En el 26% de los casos se realizó maniobra de Pringle. La media del tempo operatorio fue de 177 minutos (r 30-410). La media de internación posoperatoria fue de 3 días (r 1-21). Hubo 1 caso de mortalidad intrahospitalaria (1%) y 9 pacientes presentaron complicaciones (9%). En todos los pacientes con patología maligna se logró un margen de seguridad negativo (R0). El aumento de la resección de patología maligna tuvo significación estadística al compararse la publicación actual con la inicial. En los casos de resecciones de metástasis hepáticas de cáncer colorrectal, la supervivencia global y supervivencia libre de enfermedad estmada a 1-3-5 años fue del 100%-75%-64% y 87%-61%-51%, respectivamente.
Conclusiones: las resecciones hepáticas por vía laparoscópica realizadas por cirujanos con entrenamiento adecuado son seguras y eficaces para pacientes seleccionados tanto con patología benigna como maligna del hígado. Se ha elevado el índice en la aplicación del abordaje laparoscópico en general. Las indicaciones en la patología maligna se han incrementado con respecto a la experiencia inicial, al igual que su aplicación tanto en casos complejos como en resecciones mayores.
Palabras clave: resección hepática, hepatectomía, laparoscopía.
ABSTRACT
Background: laparoscopic hepatic resecton is a topic of actuality among surgeons that treat hepatic diseases. These procedures have grown in a great way in diferent specialized centers, with favorable resultis for patentis in the long and short term.
Objective: to evaluate the resultis obtained in our secton of HPB surgery; to compare our current re-sultis with those of the inital series presented in 2007.
Methods: demographic characteristics; preoperative and postoperative diagnosis; resecton indicaton; number, size and localizaton of lesions; performed procedure: pedicular clamping; parenchy-mal secton technique; operative and clamping tme, associated procedures, conversion rato, hospital stay; morbidity and mortality; long term resultis in malignant tumors.
Resultis: 109 laparoscopic hepatic resectons were performed in 100 patentis, which represent 9% of hepatic resectons at our hospital. 52% corresponded to benign tumors and 48% to malignant. 9 cases (9%) were converted to open surgery. There were 97 minor resectons (89%) and 12 mayor resectons (11%). In 26% of the patentis, Pringle maneuver was done. Mean operative tme was 177 minutes (30-410). Mean hospital stay was 3 days (1-21). Only one patent died (1%) and 9 patentis presented com-plicatons (9%). In all patentis with malignant lesions a safe margin (R0) was achieved. The increase in laparoscopic resecton of malignant tumors was statistically significant when compared with our inital publicaton. In cases of hepatic metastasis resecton of colorectal cancer, the global survival rate and free of disease rate estmated to 1 -3 -5 years was 100% - 75% - 64% and 87% - 61% - 51% respectively.
Conclusion: Laparoscopic hepatic resectons when performed by trained surgeons are efective and safe for selected patentis, whether it is for benign or malignant tumors. General use of laparoscopy has increased. Indicatons in malignant tumors have also increased compared to our previous experience, as for complex cases and major resectons.
Key words: hepatic resecton, hepatectomy, laparoscopy.
Introducción
El abordaje por vía laparoscópica en el manejo de la patología hepática es un tema de gran actualidad. Las resecciones hepáticas por dicha vía también son motivo de múltiples presentaciones, publicaciones y controversias en los distintos foros y congresos5,10,22.
La cantidad de publicaciones al respecto se ha expandido en los últmos años; sin embargo, el nivel de evidencia que las soporte es bajo y no existen estudios prospectivos y aleatorizados.
En el año 2007 presentamos en esta academia, nuestra experiencia inicial sobre resecciones hepáticas por vía laparoscópica26.
Posterior a ello, el desarrollo de instrumental más adecuado y de habilidades laparoscópicas por parte de los cirujanos ha sido un factor que, a nivel mundial, extendió las indicaciones y la aplicabilidad de este abordaje4,10,22.
El objetivo de la presente comunicación es describir nuestra experiencia actual sobre resecciones hepáticas por vía laparoscópica, evaluar las indicaciones y resultados, describir aspectos técnicos de estos procedimientos y compararlos con nuestra experiencia inicial.
Material y métodos
Población: el presente trabajo comprende el análisis retrospectivo de una base de datos mantenida prospectivamente. Se incluyeron los pacientes en quienes se realizó una resección hepática laparoscópica, entre noviembre de 2000 y septembre de 2014, en el Servicio de Cirugía General del Hospital Italiano de Buenos Aires. Quedaron excluidos de este análisis aquellos procedimientos laparoscópicos sobre el hígado que no hayan sido resecciones parenquimatosas (tales como destechamiento de quistes, ablaciones por radiofrecuencia o biopsias).
Variables analizadas: se evaluaron la edad, sexo, indicación de la resección, diagnóstico, número de lesiones así como su tamaño y localización, el procedimiento realizado, el pinzamiento ("clampeo") pedi-cular, la técnica de sección parenquimatosa, el tempo operatorio, procedimientos asociados, tasa de conversión, tempo de internación, morbimortalidad y resultados alejados en patología maligna. Las complicaciones posoperatorias fueron registradas de acuerdo con la Clasificación de Dindo-Clavien12. La insuficiencia hepát-ca fue ponderada empleando la Clasificación del Grupo Internacional de Estudio de Cirugía del Hígado (ISGLS)27. Se consideró mortalidad operatoria cuando la muerte se produjo durante la estancia hospitalaria o hasta 90 días del período de seguimiento.
Con el fin de evaluar nuestra curva de aprendizaje y comparar características generales, aspectos técnicos y resultados a lo largo de nuestra experiencia, esta fue dividida en 2 períodos de 7 años cada uno: período A (2000-2006) y período B (2007-2014).
Técnica quirúrgica: la técnica quirúrgica empleada ya ha sido previamente descripta por nuestro grupo39,44. El paciente se coloca en decúbito dorsal, la torre de laparoscopia en el lado del paciente correspondiente a la lesión, el primer trocar se ubica en el ombligo con técnica cerrada de neumoperitoneo (10- 12 mm Hg) y, posteriormente, se colocan 3 o 4 trocares más de 12 y 5 mm según demanda, a lo largo de la zona operatoria todos en hemiabdomen superior. Realizamos ecografa translaparoscópica con transductor de 7,5 MH (Aloka 3500®). Definido el tipo de resección, procedemos a la preparación de la maniobra de Pringle. El clampeo pedicular lo realizamos en forma intermitente con 10 minutos de clampeo y 5 minutos de liberación de este. Para la sección parenquimatosa empleamos distintos métodos, tales como: el electrobisturí, el bisturí armónico (Ultracision®), el disector ultrasónico CUSA®, Ligasure® y suturas mecánicas vasculares (cartucho blanco). La hemostasia de vasos de importancia se realiza con clips metálicos o reabsorbibles (Hemolocks®). Empleamos sutura mecánica vascular para el control de las venas suprahepáticas.
La pieza resecada se introdujo en una bolsa plástica y se extrajo por la incisión umbilical ampliada, por la incisión del dispositivo de cirugía manoasistida de haberse empleado este método, o por una incisión de Pfanenstehl.
Los tipos de resecciones hepáticas se clasificaron de acuerdo con la clasificación de Brisbane 200035.
Análisis estadístico: las variables categóricas se describen mediante porcentajes. Las variables con-tinuas se expresaron como media y la desviación estándar (DE) para aquellas de distribución simétrica o como mediana (rango) para las de distribución no simétrica. Las diferencias entre grupos fueron analizadas mediante la prueba exacta de Fisher o prueba de chi-cuadrado, según corresponda. El método de Kaplan-Meier se ut-lizó para estmar la supervivencia global (SG) y la supervivencia libre de enfermedad (SLE) en pacientes con enfermedad maligna. El análisis estadístico se realizó con el programa NCSS 2007, Pass 2005, Gess 2066 (Hintze, 2077; Kaysville, UT).
Resultados
Entre el 1 de noviembre de 2000 y el 1 de sep-tembre de 2014 realizamos 109 resecciones hepáticas por vía laparoscópica en 100 pacientes tratados, de la cuales 96 (89%) fueron resecciones menores y 13 (11%) fueron mayores. En el mismo período se realizaron un total de 1205 resecciones hepáticas, lo que da un índice de aplicabilidad global del 9%.
Sesenta y siete pacientes (67%) eran mujeres y la mediana de edad fue de 55 años (r 11-87). Tres pacientes (3%) eran cirróticos estadio Child A. Las indicaciones por las cuales se les realizó la cirugía a los pacientes están representadas en la figura 1.

Indicación de la cirugía en los pacientes sometidos a resecciones he-páticas laparoscópicas
En 1 caso se realizaron ambos tempos por vía laparoscópica y en otro solo el segundo
*ALPPS: Associating Liver Partton and Portal vein ligaton for Staged hepatectomy
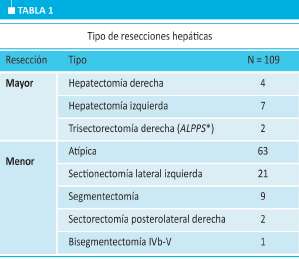
Los distintos tipos de resecciones realizadas se detallan en la tabla 1. La mayor parte de las lesiones (84,4%) se hallaba en segmentos periféricos del hígado (S II, III, IVb, V o VI). En 9 oportunidades se realizó más de una resección hepática de manera simultánea. La técnica más frecuentemente utilizada fue la laparos-cópica pura en 85 casos (85%), seguida por la técnica manoasistida en 10 y la híbrida en 5.
El instrumental más empleado para la transección del parénquima fue el sellador ultrasónico (Ultra-cision) (49%). El electrobisturí asociado en una cánula al sistema de aspiración e irrigación se empleó en el 33% de los casos, seguido por el CUSA en el 10% y el Ligasure en el 8% de los casos. Se empleó la maniobra de Pringle intermitente en 26 pacientes (24%) con una mediana de tempo total de 17,5 minutos (r 12-50). En
un caso se hizo pinzamiento selectivo del pedículo derecho. La media del tempo operatorio fue de 177 minutos (r 30-410). Once pacientes (11%) requirieron la transfusión de una mediana de 2 (r 1-4) unidades de GR intraoperatorios o posoperatorios. Dos pacientes requirieron trasfusión por anemia preoperatoria, 2 en casos no convertidos y 7 en casos convertidos por dificulta-des o accidentes. Es importante destacar que en el 40% de los pacientes se asoció un procedimiento adicional durante la cirugía (30 colecistectomías, 5 colectomías,
1 adrenalectomía, 1 esplenopancreatectomía corporo-caudal, 1 operación de Nissen, 1 eventroplasta, 1 resección parcial de diafragma). Tuvimos 9 conversiones (9%) a cirugía abierta (8 desde técnica pura y 1 desde manoasistida), con una tasa de conversión en resecciones mayores del 33% y en menores del 5%. Motivó la conversión la presencia de dificultades técnicas en 4 casos, hemorragia en 2, adherencias en 2 e infltración del diafragma en 1 caso.
Once pacientes presentaron complicaciones (11% morbilidad), de los cuales 7 tuvieron complicaciones menores (<IIIa) y 4 mayores (>IIIb). Hubo 3 bi-lirragias, 1 absceso de herida, 1 ITU, 1 íleo, 1 absceso del lecho, 1 insuficiencia hepática, 1 tromboembolismo pulmonar, 1 fibrilación auricular y 1 fistula pancreát-ca en una paciente a quien se le había asociado una esplenopancreatectomía corporocaudal. Un paciente falleció como consecuencia de insuficiencia hepática a los 21 días del segundo tempo de un ALPPS (1% mortalidad). La mediana del tempo de internación fue de 3 días (r 1-21).
El diagnóstico definitivo anatomopatológi-co fue de enfermedad benigna en el 52% de los casos y maligna en el 48% restante (Fig. 2). La mediana del tamaño de la lesiones resecadas fue de 3,7 cm (r 0,5-15,5).
En todos los pacientes con patología oncológica se logró un margen R0, con una mediana de 3,5 mm (r 1-22) de margen.
Durante el período A se intervinieron 24 pacientes y durante el período B, 76 pacientes. La tabla
2 muestra la comparación de las diferentes variables analizadas entre ambas poblaciones.
Considerando aquellos pacientes con enfermedad oncológica de origen colorrectal (n = 31), la media de seguimiento fue de 32,3 meses (r 1-153). Siete pacientes presentaron recurrencia de la enfermedad durante el seguimiento (3 hepáticas, 1 hepática y pulmonar, 2 hepática y peritoneal y 1 pulmonar). Cuatro pacientes fallecieron durante el seguimiento, 3 de ellos por progresión de la enfermedad a los 29, 30 y 54 meses, mientras que el paciente restante falleció como consecuencia de un accidente cerebrovascular a los 26 meses del seguimiento. La supervivencia global y la libre de enfermedad estmada a 1, 3 y 5 años para esta población de pacientes fue del 100%, 75%, 64% y 87%, 61%, 51%, respectivamente.


Diagnóstico anatomopatológico de las piezas resecadas por vía laparoscópica
Discusión
A partr del año 2008, luego de la reunión de consenso de Louisville donde participaron 45 expertos de todo el mundo, quedaron bien consolidadas las indicaciones indiscutibles de las resecciones hepáticas laparoscópicas4,5,16,33. En octubre de 2014, debido a los grandes avances en este tema, se realizó la Segunda Reunión de Consenso sobre Resecciones Hepáticas Laparoscópicas en Morioka (Iwate, Japón). Para esta reunión se informaron 9168 pacientes con resecciones hepáticas por vía laparoscópica, 2868 en series com-parativas y 6300 en series de casos. Sobre 93 centros que han publicado, solamente 17 cuentan con 100 o más pacientes En ellos se realizaron 3440 resecciones menores, 1942 resecciones mayores y 3620 combinadas. Los datos provienen de series de casos, estudios de casos control, revisiones y metanálisis a partr de bases prospectivas actualizadas21,28,33. Las resecciones hepáticas mayores solo representan el 20% de todas las resecciones publicadas10,22.
La evolución de los distintos tipos de resecciones hepáticas en relación con la complejidad técnica lo representamos en la figura 3. Este progreso en nuestra experiencia se ve refejado en la tabla 2 con incremento de resecciones hepáticas mayores en la segunda parte de la serie.
Las lesiones tumorales benignas o malignas no voluminosas y localizadas en segmentos anteriores (II, III, IVB, V, VI) representan los casos ideales para el abordaje laparoscópico4,5. Sin embargo, en los últmos años se avanzó en las resecciones de patología localizada en los segmentos "profundos o complejos" ( I, IVA, VII y VIII) y algunos autores las incluyen como "resección he-pática mayor"; aunque por la cantidad de parénquima no lo sean, sí lo son por las dificultades técnicas11,14.
| ■ TABLA 2 | ||||
| Variable | Serie global | Período A N°=24 | Período ES N°=76 | . |
| Período | 2000 - 2014 | 2000 - 2006 | 2007 - 2014 | |
| N°de casos | 100 | 24 | 76 | |
| Aplicabilidad | 9% | 5.2% | 10,1 | 0,45 |
| Patología benigna | 52% | 20 (84%) | 34 (45%) | 0,07 |
| Patología maligna | 48% | 4 (16%) | 42 (55%) | 0,02 |
| Duda diagnóstica | 26% | 11 (45,8%) | 15 (20%) | 0,06 |
| Resecciones < | 89% | 23 (95,8%) | 74 (87%) | 0,8 |
| Resecciones > | 11% | 1 (4,2%) | 11 (13%) | 0,2 |
| Conversión | 9% | 2 (8,3%) | 7 (9,2%) | 0,9 |
| Morbilidad | 9% | 1 (4,2%) | 8(10,5%) | 0,37 |
| Mortalidad | 1% | 0 | 1,3% | 0,5 |
Comparación de las distintas variables analizadas por períodos
* El % operado por patología maligna aumentó significativamente en el 2° período
Las indicaciones más frecuentes actuales son las metástasis de cáncer colorrectal y el carcinoma he-patocelular. Luego les siguen los tumores benignos y las metástasis no colorrectales. La indicación en cáncer de vesícula y colangiocarcinomas es aún poco frecuente.
El tamaño tumoral y la localización compleja se han consttuido en contraindicaciones relativas. Aunque la necesidad de una resección vascular extensa continúa siendo una contraindicación formal en la mayoría de los centros, ya se han comunicado casos de resección hepática derecha y de vena cava inferior por vía laparoscópica23. La resección de tumores de vía biliar ha dejado de ser una contraindicación frente al desarrollo de habilidades para realizar la resección hepática y la reconstrucción biliar con una hepático-yeyuno anastomosis en Y de Roux por vía laparoscópica.

Evolución progresiva de la complejidad técnica de las diversas resecciones hepáticas realizadas por vía laparoscópica
Cabe recordar que, en la etapa inicial, la principal indicación fueron los tumores benignos ya que había mucho reparo ante la posibilidad del desarrollo de implantes en los sitos de los trocares, dudas con respecto a la posibilidad de obtener adecuados márgenes de sección libres de tumor y los posibles resultados oncológicos desfavorables. En el seguimiento actual a largo plazo, todos esos temores se han disipado, porque no hay mayor índice de implantes parietales, y los márgenes de sección y los resultados a largo plazo son equiparables a los del abordaje abierto o, en algunos casos, mejores7,9,20,21,40. En nuestra serie, el aumento de resecciones en patología maligna ha sido un cambio con significación estadística (véase Tabla 2).
Finalmente, en relación con las indicaciones, las cirugías simultáneas resultan factibles de ser completadas por vía laparoscópica. Se han publicado series con limitado número de casos, que muestran la fact-bilidad y seguridad de realizar en forma simultánea la resección colónica y hepática, siguiendo los principios establecidos en las diversas series de resecciones simultáneas realizadas por vía abierta13. En nuestra serie contamos con 5 casos de resecciones colónicas y hepá-ticas simultáneas y un caso de resección pancreática y hepática simultánea por tumor neuroendocrino primi-tivo de páncreas con metástasis hepáticas.
De las resecciones anatómicas por vía laparos-cópica, la resección de los segmentos II y III (secto-nectomía lateral izquierda) es hoy considerada como el patrón oro frente a la cirugía abierta, como lo será en forma progresiva la resección de los segmentos ante-riores2,37,38. En nuestra serie, esta fue la resección anatómica más frecuentemente realizada.
En cuanto a las resecciones mayores, recientemente junto a Dagher hemos publicado un releva-miento de 18 centros entre 1996 y 2014 que realizan resecciones hepáticas por vía laparoscópica incluido el nuestro. Recolectamos 5388 resecciones hepáticas la-paroscópicas de las cuales 1184 (22%) fueron mayores. En estas últmas, el 10% debieron ser convertidas y se lograron resecciones R0 en el 96,5% de los casos. Esas cifras refejan complejidad técnica (conversión) y seguridad oncológica6,11,15,17,18,34,39. En nuestra serie, un 11% de las resecciones fueron mayores.
En un grado de complejidad extrema de resecciones hepáticas están la procuración hepática para trasplante con donante vivo relacionado y el procedimiento ALPPS (Associating Liver Partton and Portal Vein Liga-ton For Staged Hepatectomy). Respecto de este últmo procedimiento se han comunicado hasta la actualidad 6 casos que incluyen ambos tempos del procedimiento por vía laparoscópica, o en forma selectiva el primero o el segundo tempo25. En nuestra serie contamos con dos casos: uno totalmente laparoscópico y el otro corresponde al segundo tempo por vía laparoscópica luego del primer tempo inicialmente abierto por extensión tumoral insospechada.
En relación con los aspectos técnicos, la mayoría de nuestras resecciones fueron totalmente lapa-roscópicas, mientras que las técnicas manoasistidas e híbridas han sido de una aplicabilidad mucho menor. Estas características están en consonancia con las publicaciones internacionales. Se han reproducido por vía laparoscópica los pinzamientos pediculares selectivos y la maniobra de Pringle la hemos empleado en el 24% de nuestra serie. Con respecto a esta maniobra, en la medida en que se adquiere mayor experiencia disminuye su indicación y la duración del pinzamiento19,26.
La sección parenquimatosa es el problema que más dificultades presenta en el abordaje laparoscópico. No existe un consenso internacional en cuanto al abordaje abierto sobre cuál es el mejor método de transección parenquimatosa, y menos aún lo hay respecto del abordaje laparoscópico. Evitar la pérdida sanguínea durante la transección parenquimatosa es el objetivo principal de los diversos dispositivos tecnológicos. Representa el gran desafo para avanzar principalmente en las resecciones hepáticas mayores. En general, para las resecciones menores, cualquiera de los sistemas de coagulación resulta de utilidad. Para las resecciones mayores preferimos la sección del parénquima con equipos de selladores vasculares asociado con suturas mecánicas vasculares. Los potenciales costos mayores y la falta de disección fina de las estructuras anatómicas para seccionar son sus principales críticas. La combinación de disector ultrasónico asociado al uso de pinzas bipolares es otra técnica con mayor aceptación en Francia y Asia. El tempo operatorio más prolongado se describe como una de sus desventajas principales34. El control de las venas suprahepáticas es tal vez el momento de mayor riesgo en esta cirugía, con el peligro implícito de embolia gaseosa y hemorragias masivas24. Es aquí donde las suturas mecánicas vasculares tenen su principal indicación prácticamente indiscutida. En nuestra serie no hemos tenido ningún episodio de embolia gaseosa evidente por manifestaciones clínicas.
Respecto de los beneficios de este abordaje, las ventajas cosméticas, el menor dolor posoperatorio y la menor necesidad de analgésicos, así como la rápida movilización del paciente, son los beneficios comunes a todos los procedimientos laparoscópicos. Sin embargo, estas resecciones poseen ventajas específicas. En la actualidad hay 12 metanálisis y una revisión sistemática Cochrane relacionados con la evaluación de las ventajas del abordaje laparoscópico respecto del abierto21,28,33. Ya el primer metanálisis realizado por Simillis demostró un menor sangrado intraoperatorio y una recuperación posoperatoria más rápida en las cirugías laparoscópicas33.
Los resultados oncológicos fueron similares a los del abordaje abierto, y en el metanálisis referido no se observaron recidivas locales ni en las cicatrices de los trocares. A ello se debe agregar una menor inmu-nosupresión posoperatoria asociada al procedimiento laparoscópico, lo que podría condicionar mejores resultados en cuanto a supervivencia. Esto se cumplió tanto para pacientes con metástasis de cáncer colorrectal como para pacientes portadores de carcinoma hepato-celular. La evaluación del margen libre de enfermedad, en 37 estudios, demostraron que fueron similares, en 5 mejores y solo en 1 peor7,9,20,21,40.
Diversas publicaciones sobre las resecciones hepáticas laparoscópicas en los pacientes cirróticos remarcan una menor morbilidad. En ellos se observó menor grado de ascitis posoperatoria, seguramente relacionado con que no se secciona la circulación colateral en la pared abdominal y tampoco se seccionan el ligamento redondo y la circulación colateral para umbilical. A esto se suma un menor traumatismo hepático y ausencia de exposición de las vísceras al medioambien-te, todo lo cual disminuye la necesidad de reposición de líquidos y electrolitos. Una menor necesidad de transfusiones de hemoderivados es característica de las resecciones hepáticas por vía laparoscópica. Finalmente, al generar menor cantidad de adherencias se facilitan las futuras reoperaciones por recidiva tumoral y even-tualmente el trasplante hepático9.
Una de las principales preocupaciones técnicas era la capacidad de visualizar y movilizar el hígado por vía laparoscópica en una cavidad abdominal limitada, ya que se hacía dificil equiparar el campo operatorio logrado con cualquiera de las incisiones clásicas empleadas por vía abierta. Los pasos técnicos del "abordaje anterior" aplicado a los grandes tumores he-páticos donde se cambia el orden de los pasos técnicos 1) control del pedículo portal, 2) transección parenqui-matosa, 3) sección de vena suprahepática y 4) movilización de la pieza operatoria, son los que se aplican en la actualidad a las resecciones hepáticas mayores por vía laparoscópica34.
La morbimortalidad de las distintas series de resecciones hepáticas laparoscópicas es equivalente a la de la cirugía abierta. La principal causa de conversión fueron las hemorragias, y la complicación posoperato-ria más frecuente fue la bilirragia.
El tempo operatorio resultó más prolongado que el de la cirugía abierta en las etapas iniciales. Sin embargo, en forma progresiva con el entrenamiento, decrece el tempo operatorio, equiparándose, o en alguna oportunidad es menor que en los casos abiertos. Así, una reciente evaluación de 75 estudios mostró que la duración de la cirugía fue mayor en el abordaje lapa-roscópico en solo 15 de ellos.
La aplicabilidad del procedimiento la calculamos a través de la siguiente ecuación: número de resecciones laparoscópicas realizadas en determinado período por 100, dividido por el total de resecciones hepáticas realizadas en dicho período. Este índice es muy variable y depende del centro y la población tratada. Así en la serie de Cherqui fue del 19%, en la de Vibert llegó a ser del 46,5%, en la de Kofron fue del 70% y la actual de Brice Gayet es cercana al 90%. En nuestra serie inicial fue del 5,2% y en forma progresiva ascendió al 8,3% en esta serie de 100 casos hasta llegar al 20% en el últmo año. Estos índices variables están relacionados con diversos factores como la complejidad de los casos recibidos, la convicción respecto del método y el grado de entrenamiento y confort con el procedimiento que tene cada cirujano15,23,26.
Las resecciones hepáticas por laparoscopia han ganado interés en algunos centros desde el desarrollo de nuevas técnicas e instrumentos laparoscópi-cos. Sin embargo, las dificultades en la sección paren-quimatosa y en el control del sangrado intraoperatorio han sido los factores principales de la limitada aceptación de estos procedimientos5,8,10,38.
La selección del paciente y del cirujano resultan trascendentales, y por ello los metanálisis muestran que en casos seleccionados y realizados por cirujanos experimentados resulta una opción segura y posible de llevar a cabo, tal como fueron las observaciones que enunciamos en nuestro trabajo inicial y en el actual21,26,28,33.
Cabe remarcar que la convicción sobre el método resulta de suma importancia, al igual que la experiencia en cirugía laparoscópica avanzada, hechos que seguramente no están presentes en una proporción importante de cirujanos que manejan la patología hepát-ca. Esto explica que las series iniciales más importantes (excepto la de Cherqui) surgieron de manos de cirujanos que no eran referentes mundiales en resecciones hepáticas por vía abierta, pero que poseían dominio de las técnicas laparoscópicas en otros campos de la cirugía abdominal5,15.
En el traslado de las innovaciones desde su diseño hasta su aplicación en la práctica, transcurren diversas etapas definidas por distintos factores. El marco IDEAL (Idea, Development, Exploraton, Assessment, Long term study), que busca regular la aplicación de las innovaciones, incluye entre las variables para definir las distintas etapas de su acrónimo el número y tipo de pacientes, el número de cirujanos que se van involucrando con el procedimiento, aspectos éticos y la curva de aprendizaje sobre los seres humanos. En este momento de la evolución del desarrollo de las resecciones hepáticas por vía laparoscópica, podríamos decir que se está en la etapa A dado que aún un grupo importante de cirujanos no la adoptó y que ya son muchos los pacientes que aplican para el procedimiento, en los cuales hay aún algo de curva de aprendizaje. El avance de la aceptación seguramente en corto plazo nos llevará a la etapa L1.
Conclusiones
1. Las resecciones hepáticas por vía laparoscópica en manos de cirujanos con entrenamiento adecuado son seguras y eficaces para pacientes seleccionados para la patología tanto benigna como maligna del hígado.
2. La aplicabilidad del abordaje laparoscópico se ha elevado.
3. Las indicaciones en la patología maligna se han incrementado respecto de la serie inicial.
4. Ha aumentado su aplicación en casos complejos y en resecciones mayores.
Referencias bibliográficas
1. Barkun J, Aronson J, Feldman L, et al. Surgical innovaton and eva-luaton. Evaluaton and stages of surgical innovatons. The Lancet. 2009, September 26; 374:1089-96.
2. Belli G, Gayet B, Han H, et al. Laparoscopic lef hemihepatectomy a consideraton for acceptance as standard of care. Surg Endosc. 2013; 27:2721-6.
3. Boggi U, Caniglia F, Amorese G. Laparoscopic robot-assisted major hepatectomy. J Hepatobiliary Pancreat Sci. 2014; 21(1):3-10.
4. Bryant R, Laurent A, Tayar C, et al. Laparoscopic liver Resecton Understanding itis role in current Practice. The Henri Mondor Hospital Experience. Ann Surg. 2009; 250:103-11.
5. Buell J, Cherqui D, Geller D, et al. The Internatonal Positon on Laparoscopic Liver Surgery. The Louisville Statement 2008. Ann Surg. 2009; 250(5):825-30.
6. Cardinali J, Reddy S, tisung A, et al. Laparoscopic major hepatec-tomy: pure laparoscopic approach versus hand assisted techni-que. J Hepatobiliary Pancreat Sci. 2013; 20:114-9.
7. Castaing D, Vibert E, Ricca L, et al. Oncologic resultis of laparosco-pic Versus Open Hepatectomy for Colorectal Liver Metastases in Two Specialized Centers. Ann Surg. 2009; 250(5):849-55.
8. Cherqui D, Soubrane O, Husson E, et al. Laparoscopic living donor Hepatectomy for liver transplantaton in Children. Lancet. 2002; 359:392-6.
9. Cheung T, Poon R, Yuen W, et al. Long-term Survival Analysis of Pure Laparoscopic Versus Open Hepatectomy for Hepatocellular Carcinoma in patentis with Cirrhosis. A Single-Center Experience. Ann Surg. 2013; 257:506-11.
10. Dagher I, Gayet B, Tzanis D, et al. Internatonal experience for laparoscopic major liver resecton. J Hepatobiliary Pancreat Sci. 2014 DOI: 10.1002/jhbp.140.
11. Di Fabio F, Samim M, Di Gioia P, et al. Laparoscopic Major He-patectomies: Clinical outicomes and Classificaton. World J Surg. 2014 Aug.
12. Dindo D, Demartines N, Clavien PA. Classificaton of surgical com-plicatons: a new proposal with evaluaton in a cohort of 6336 pa-tentis and resultis of a survey. Ann Surg. 2004; 240:205-13.
13. Inoue A, Uemura M, Yamamoto H, et al. Short term outicomes of simultaneous laparoscopic colectomy and hepatectomy for primary colorectal cancer with synchronous liver metastases. Int Surg. 2014; 99 (4):338-43.
14. Ishizawa T, Gumbs A, Kokudo N, et al. Laparoscopic segmentec-tomy of the liver. From segment I to VIII. Ann Surg. 2012; 256:959-64.
15. Kofron A, Aufenberg G, Kung R, et al. Evaluaton of 300 Minima-lly Invasive liver Resectons at a single Insttuton. Less is More. Ann Surg. 2007; 246:385-94.
16. Kofron A, Geller D, Gamblin T, et al. Laparoscopic liver surgery: shifing the management of liver tumors. Hepatology. 2006; 44(6):1694-700.
17. Kluger M, Vigano L, Barroso R, et al. The Learning Curve in Lapa-roscopic Major Liver Resecton. J Hepatobiliary Pancreat Sci. 2013; 20:131-6.
18. Lin N, Nita H, Wakabayashi G. Laparoscopic Major Hepatectomy. A systematic Literature review and comparison of 3 techniques. Ann Surg. 2013; 257:205-13.
19. Machado N, Makdissi F, Surjan R, et al. Laparoscopic resecton of the lef liver segment using the intrahepatic Glissonian approach. Surg Endosc. 2009; 21(6):1841-3.
20. Mimezami R, Mimezami A, Chandrakumaran K, et al. Short and long term outicome afer laparoscopic and open hepatic resec-ton: systematic review and meta-analysis. HPB. 2011; 13:295-308.
21. Mizugucho T, Kawamoto M, Meguro M, et al. Laparoscopic Hepa-tectomy: a systematic review, Meta Analysis, and Power Analysis. Surg Today. 2011; 4:39-47.
22. Nguyen K, Gamblin C, Geller D. World Review of Laparoscopic Li-ver Resecton 2.804 patentis. Ann Surg. 2009; 250:831-41.
23. Nomi T, Fuks D, Agrawal A, et al. Totally laparoscopic Right hepa-tectomy Combined with Resecton of the Inferior Vena Cava by Anterior Approach. Ann Surg Oncol. 2014 Aug.
24. Otisuka Y, Katagiri T, Ishii J, et al. Gas embolism in laparoscopic hepatectomy: what is the optmal pneumoperitoneal pressure for laparoscopic major hepatectomy?. J Hepatobiliary Pancreat Sci. 2013; 20:137-40.
25. Pekolj J, Alvarez F, Ardiles V, et al. Pure laparoscopic Associating Liver Partton and Portal Vein Ligaton for Staged Hepatectomy (ALPPS): a new approach for an emerging surgical technique. JSLS 2014 (en prensa).
26. Pekolj J, Sánchez Clariá R, Bregante M, et al. Resecciones hepát-cas por vía laparoscópica. Experiencia inicial. Rev Argent Cirug. 2008; 94(1-2):39-49.
27. Rahbari NN, Garden OJ, Padbury R, et al. Posthepatectomy liver failure: a definiton and grading by the Internatonal Study Group of Liver Surgery (ISGLS). Surgery. 2011 May; 149(5):713-24.
28. Rao A, Rao G, Ahmed I. Laparoscopic or open liver resecton?. Let systematic review decide it. Am J Surg. 2012; 204(2):222-31.
29. Roe T, Abu-Hilal M, Hou D, et al. Is laparoscopic liver resecton cost efective? HPB. 2007; 9(2):14.
30. Samstein B, Cherqui D, Roteller F, et al. Totally Laparoscopic Full Lef Hepatectomy for Living Donor Liver Transplantaton in Ado-lescent and Adultis. Am J Transplant 2013; 13:2462-6.
31. Sánchez R, Ardiles V, Palavecino M, et al. Laparoscopic Resecton of Liver Tumors. Inital experience in a Single Center. Surg Lap Endoosc Percut Tech. 2009; 19 (5):388-91.
32. Scaton, O, Katisanos G, Boillot O, et al. Pure Laparoscopic Lef Lateral Sectonectomy in Living Donors from Innovaton to Develo-pment in France. Ann Surg. 2014; PMID:24646560.
33. Simillis C, Constantinides V, Tekkis P, et al. Laparoscopic versus open hepatic resecton for benign and malignant neoplasms a meta analysis. Surgery. 2007; 141:203-11.
34. Soubrane O, Schwarz L, Cauchy F, et al. A Conceptual Technique for Laparoscopic Right Hepatectomy Based on Factis and On-cologic Principles: The Caudal Approach. Ann Surg. 2014 May; PMID:24854453.
35. Strasberg S, Belghit J, Clavien PA, et al. The Brisbane 2000 Termi-nology of liver anatomy and resectons. HPB. 2000; 2:333-9.
36. Takahara T, Wakabayashi G, Hasegawa Y, et al. Minimally Invasive Donor Hepatectomy: Evoluton from Hybrid to Pure Laparoscopic Techniques. Ann Surg. 2014 Sept. 1.
37. van Dam R, Wong-Lun-Hing E, van Breukelen et al. Open versus la-paroscopic lef lateral hepatic sectonectomy within an enhanced recovery ERAS programme (ORANGE II - Trial): study protocol for a randomised controlled trial. BMC Trials. 2012; 13:54.
38. Wakabayashi G, Cherqui D, Geller D, et al. Laparoscopic hepatec-tomy is theoretically beter than open hepatectomy: preparing for the 2nd Internatonal Consensus Conference on Laparoscopic Liver Resecton. J Hepatobiliary Pancreat Sci. 2014 Aug; 21:732-6.
39. Wakabayashi G, Cherqui D, Geller D, et al. Current Status and Recommendatons for Laparoscopic Liver Resecton : A Report from the 2nd Internatonal Consensus Conference Held in IWATE. Ann Surg. 2014 (in press). 40. Zhou Y, Xiao Y, Wu L, et al. Laparoscopic liver resecton as a safe and eficacious alternative to open resecton for colorectal liver metastasis: a meta-analysis. BMC Surgery. 2013; 13:4.














