Introducción
La hernia inguinal es una de las patologías quirúrgicas más frecuentes y se estima que se reali zan veinte millones de hernioplastias inguinales en el mundo por año1. La introducción del concepto libre de tensión por Lichtenstein y col. a principios de los 802 y la utilización de prótesis (mallas) como refuerzo de las plásticas inguinales han permitido disminuir sig nificativamente la tasa de recurrencia a un valor menor del 5%3.
Superado el período de convalecencia, que coincide generalmente con la finalización del proceso de cicatrización e integración de la prótesis, la gran mayoría de los pacientes retorna a su vida regular. Sin embargo, existe un grupo de ellos que consulta en rei teradas oportunidades por dolores en la “zona opera da” con alteración de la calidad de vida (QOL). En los últimos años se ha logrado un mejor conocimiento de esta afección por medio la evaluación a través de en cuestas4. La incidencia de esta condición es variable, entre el 8 y el 16%5.
El tratamiento de los pacientes con dolor in guinal crónico posoperatorio (DICP) es complejo; habi tualmente han consultado a numerosos profesionales y recibido diferentes terapéuticas. El objetivo de este trabajo es describir un abordaje terapéutico multidis ciplinario en etapas de los pacientes con dolor inguinal crónico, luego de una hernioplastia inguinal con malla, y evaluar los resultados.
Material y métodos
Se revisaron las historias clínicas de todos los pacientes atendidos en el Servicio de Cirugía del Hos pital Alemán intervenidos por hernia inguinal en el hospital y otras instituciones entre el 01 de enero de 2010 y el 31 de diciembre de 2018 que tuvieran un se guimiento mínimo de 12 meses. Se registraron aquellos con diagnóstico de DICP.
En todos los pacientes se utilizó una malla de polipropileno de alto peso en la cirugía inicial, y mate riales de fijación irreabsorbibles (suturas o tacks).
Se definió como DICP la presencia de dolor inguinal por daño nervioso o afectación del sistema somatosensorial tisular que persiste más de 6 meses después de la cirugía.
Se determinó el origen neuropático del DICP mediante la utilización de la técnica de mapeo por der matoma descripta por Álvarez y col.6 (Fig. 1). El dolor inguinal posoperatorio se registró mediante la escala visual analógica del dolor numerada del 0 al 10, donde 0 es la ausencia de dolor y 10 la máxima intensidad. Se definió el dolor como leve, moderado y severo según tenían 0-4, 5-6, 7 o más puntos, respectivamente7-9.

Figura 1 Ejemplo de mapeo del dolor por dermatoma en paciente con DICP previo a la neurectomía, donde (O) equivale a sensación conservada, (+) a dolor o alodinia y (-) a hipoestesia o anestesia
En todos los pacientes con DICP se utilizó el mismo algoritmo terapéutico basado en un aborda je multidisciplinario en etapas que incluía: Servicio de tratamiento del dolor, Servicio de radiología interven cionista y Sector de pared abdominal del Servicio de Cirugía General como líder del equipo tratante10. En los primeros tres meses, el DICP fue tratado con anti inflamatorios no esteroides (AINE), previa evaluación clínica y ecográfica para descartar recidiva. Si el dolor persistía más allá de los 6 meses era considerado DICP y el paciente se derivaba al Servicio de tratamiento del dolor, el que instauraba un nuevo esquema farmacoló gico (gabapentinoides, antidepresivos tricíclicos, inhibi dores selectivos de la recaptación de serotonina, AINE, opioides). Los pacientes que continuaban con dolor a pesar del tratamiento médico se derivaban al Servicio de radiología intervencionista quienes llevaban a cabo bloqueos con triamcinolona y lidocaína guiados por ecografía. Los bloqueos se realizaron bajo guía ecográ fica con un transductor 38 mm lineal de banda ancha (10-5 MHz) para imagen de partes blandas. El trans ductor se coloca en la región delimitada por la espina ilíaca anterosuperior, el ligamento inguinal y una línea que une la espina ilíaca anterosuperior con el ombli go. El nervio ilioinguinal es localizado entre el músculo oblicuo interno y el transverso o el músculo oblicuo ex terno y dentro de 1-3 cm de la espina ilíaca anterosu perior. El nervio iliohipogástrico se encuentra inmedia tamente adyacente o medial al nervio ilioinguinal. Se introduce una aguja lateralmente a través del punto de ingreso del transductor y se inyectan 4 mL de lidocaína al 1% y 80 mg de triamcinolona. Luego se confirma la correcta localización de la solución inyectada observan do el nervio envuelto por un halo hipoecoico. Solo a los pacientes con buena respuesta al bloqueo se les realizó radiofrecuencia pulsada guiada por ecografía11.
Los pacientes que continuaron con dolor a pe sar del tratamiento médico y del tratamiento percutá neo fueron seleccionados para cirugía. La intervención fue el retiro del material protésico y triple neurectomía. La vía de abordaje dependió del abordaje utilizado pre viamente, la vía anterior para las hernioplastias con vencionales y la posterior para las laparoscópicas.
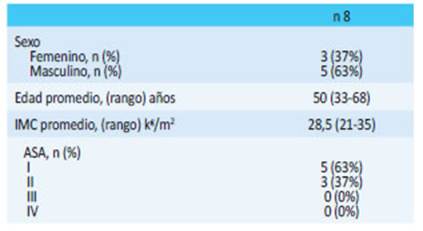
Se analizaron edad, sexo, índice de masa cor poral (IMC), clasificación del estado físico según la Sociedad Americana de Anestesiólogos (ASA), vía de abordaje, material protésico y tipo de fijación. También se evaluó el territorio nervioso afectado utilizando la técnica de mapeo del dolor por dermatoma6. Se evaluó la respuesta al tratamiento y la calidad de vida con la encuesta EuraHS Quality of life score antes y después del abordaje multidisciplinario12.
Análisis estadístico
Para la caracterización de los datos se utilizó el programa Microsoft Excel® versión 2019. Se realizó estadística descriptiva de las variables demográficas y quirúrgicas. Para el DICP se realizó la prueba t de Stu dent para muestras relacionadas con el programa R version 3.6.3® (2020-02-29) con el fin de comparar los resultados obtenidos de las encuestas EuraHS Quality of life score antes y después del abordaje multidiscipli nario. Se consideró una p < 0,05 como estadísticamente significativa.
Resultados
Se revisaron las historias clínicas de 1540 pa cientes. Consultaron 150 (15%) pacientes por dolor en zona inguinal de los cuales, en 135 (90%) de ellos, cedió dentro de los 6 meses del posoperatorio. En 15 (1%) pacientes se diagnosticó DICP leve y moderado y en 8 (0,5%) se diagnosticó DICP grave. De los 8 pacientes 5 fueron operados en otra institución.
Las variables demográficas se resumen en la tabla 1.
En 4 pacientes (50%), la cirugía inicial fue lapa roscópica (hernioplastia transabdominal preperitoneal- TAPP).
Los territorios nerviosos afectados identifica dos por mapeo del dolor por dermatoma fueron: terri torio del nervio cutáneo femoral lateral en 1 paciente (operado con técnica laparoscópica), el territorio del nervio ilioinguinal en 3 pacientes (2 pacientes opera dos con técnica laparoscópica y 1 con técnica conven cional), el territorio del nervio iliohipogástrico en 3 pacientes (2 pacientes operados con técnica conven cional y 1 con técnica laparoscópica) y dolor a nivel de la espina del pubis en 1 paciente (operado con técnica convencional).
Los 8 pacientes fueron evaluados por el Ser vicio de tratamiento del dolor y tratados con 3 o más fármacos.
Todos requirieron al menos un bloqueo radi cular o selectivo guiado por tomografía computarizada (TC). De los 5 pacientes con buena respuesta, 2 con sintieron en ser sometidos a radiofrecuencia pulsada guiada por ecografía. Los otros tres pacientes recibie ron bloqueos cada 3-6 meses.
Tres pacientes (38%) continuaron con dolor inguinal, a pesar de los bloqueos, por lo que fueron se leccionados para el tratamiento quirúrgico. En los 3 pa cientes se retiró el material protésico y en dos, además, se realizó triple neurectomía, uno por vía convencional y el otro por vía laparoscópica.
Cinco de los 8 pacientes (83%) pudieron volver a su tarea laboral habitual.
Al analizar los datos obtenidos de las encuestas EuraHS Quality of life score que se realizaron antes y después del abordaje multidisciplinario en etapas, evi denciamos una disminución estadísticamente significa tiva en el dolor en reposo (p = 0,04), dolor durante la actividad (p = 0,02) y dolor que experimentaron en la última semana (p = 0,01), así como también fue esta dísticamente significativa la disminución del promedio de dolor (p = 0,02) (Tabla 2). En cuanto a la restricción de la actividad observamos una tendencia a la disminu ción en la restricción de la actividad diaria (p = 0,08), la actividad moderada (p = 0,08) y en el promedio de restricción de la actividad (p = 0,10). No hubo diferencia estadísticamente significativa respecto de la actividad deportiva (p = 0,33) ni la actividad intensa (p = 0,40) (Tabla 3).
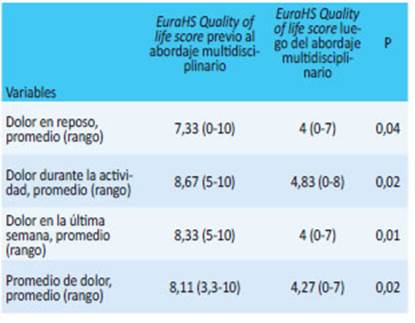
Tabla 2 Evaluación del dolor mediante el EuraHS Quality of life score previo y luego del abordaje multidisciplinario
Discusión
Este estudio intenta demostrar la importancia y la complejidad del diagnóstico y el manejo de los pa cientes con dolor inguinal crónico posoperatorio (DICP) luego de una hernioplastia inguinal. Observamos que: a) más del 50% de nuestros pacientes con DICP severo había sido operado de hernia en otra institución, por lo que es probable que la incidencia del DICP esté subesti mada en la mayoría de las series, b) la implementación de una estrategia en etapas con equipo multidiscipli nario permitiría seleccionar a aquellos pacientes tienen mayor posibilidad de beneficiarse con tratamiento qui rúrgico.
El DICP puede ser neuropático, proveniente del daño o traumatismo de los nervios inguinales, o no neuropático. Este último se subclasifica en dolor visce ral cuando se ve afectada una estructura visceral (p. ej., funiculodinia) y dolor somático cuando se afecta alguna estructura inguinal no nerviosa, como por ejemplo en la periostitis púbica. La evaluación por medio de la téc nica de mapeo del dolor por dermatomas nos permitió confirmar que había daño de territorios nerviosos es pecíficos en nuestros casos (Figs, 1, 2, 3).

Figura 2 Mapeo del dolor por dermatoma de paciente en día posoperatorio 15 de neurectomía, donde (O) equivale a sensación conservada, (+) a dolor o alodinia y (-) a hipoestesia o anestesia

Figura 3 Mapeo del dolor por dermatoma de paciente en día posoperatorio 30 de neurectomía, donde (O) equivale a sensación conservada, (+) a dolor o alodinia y (-) a hipoestesia o anestesia
El DICP presenta múltiples definiciones en la literatura. La Asociación Internacional para el Estudio del Dolor define como dolor crónico aquel que persiste por más de tres meses13. La objeción a esta definición radica en que no fue hecha para pacientes quirúrgicos; además se debe tener en cuenta que durante la hernio plastia se coloca una prótesis (malla) que genera una reacción inflamatoria que puede durar más de 3 me ses5. Considerando esta disparidad en las definiciones utilizadas, la incidencia de DICP informada puede llegar hasta el 37% 14-17, con algún grado de incapacidad entre el 11 y el 17%, incluso con incapacidad laboral hasta en el 3% de los pacientes18.
En nuestra serie, todos los pacientes presenta ron discapacidad significativa con deterioro de la cali dad de vida, abandono de la actividad física y ausencia laboral. Una de las características más llamativas de estos pacientes es la peregrinación entre distintos pro fesionales y la diversidad de los métodos diagnósticos que se les practican y que son más exigentes en la ne cesidad de resultados a corto plazo.
Numerosos estudios han intentado determi nar potenciales factores de riesgo para el desarrollo de DICP. Langeveld y col.19 realizaron un análisis re trospectivo de 669 pacientes y observaron: a) el dolor preoperatorio o posoperatorio inmediato severo, b) pa cientes con edad entre 18 y 40 años y c) la reparación de hernias recidivadas asociada a DICP. Pisanu y col.20 realizaron un metanálisis con 7 estudios aleatorizados que compararon las técnicas laparoscópica y conven cional y encontraron que la cirugía mínimamente inva siva presenta menor frecuencia de DICP. Jeroukhimov y col.21 han observado que la utilización de puntos de sutura con material no reabsorbible está asociada con mayor tasa de DICP en comparación con el material de sutura reabsorbible. Actualmente hay informes de una reducción de la incidencia del DICP con fijadores de tipo cianocrilatos22,23 y con la utilización de mallas autofija bles24,25.
La primera alternativa terapéutica debe ser el tratamiento farmacologico (AINE, gabapentinoides, antidepresivos tricíclicos, inhibidores de la recaptación de serotonina-norepinefrina)26. No se ha demostrado beneficio con la utilización de fármacos locales como parches de lidocaína y capsaicina por lo cual no pueden ser recomendados27,28. Thomassen y col.29 encontraron eficaz el bloqueo nervioso guiado por ecografía en el tratamiento del DICP con un seguimiento de 20 meses, en tanto que un estudio aleatorizado, doble ciego, no demostró utilidad del bloqueo nervioso en el trata miento del DICP30. La radiofrecuencia es una alternativa en aquellos pacientes con buena respuesta al bloqueo nervioso y puede utilizarse a una temperatura modera da (40 °C) que actúa mediante los fenómenos de neuro modulación o a mayor temperatura para ablacionar el nervio. Se puede realizar a nivel del nervio periférico o a nivel vertebral. Las dos modalidades han demostrado buenos resultados31,32.
En cuanto al abordaje quirúrgico siempre se debe considerar el retiro de la malla33, pero el simple retiro del material protésico puede no ser suficiente ya que, si bien durante la cirugía los nervios pueden tener un aspecto normal, el daño puede existir a nivel micros cópico5. Por esto, ante una formación fibrogranuloma tosa (meshoma), se recomienda, además del retiro de la malla, realizar una triple neurectomía1. Esta cirugía puede efectuarse por vía anterior (convencional) o pos terior (laparoscópica) y se recomienda utilizar la misma vía de la hernioplastia5. Nosotros realizamos dos triples neurectomías, una por vía anterior y otra por vía pos terior, y en una paciente solo se retiró el material de fijación ya que se negó a realizar la triple neurectomía. El 100% de ellos tuvo una franca mejoría clínica que se mantiene hasta la fecha.
Las limitaciones de este estudio incluyen su ca rácter retrospectivo y el reducido número de pacientes incluidos en la serie.
A pesar de estas limitaciones, creemos impor tante el aporte de un algoritmo terapéutico escalonado y multidisciplinario para el abordaje de los pacientes con DICP, el cual representa un problema de salud y económico subestimado y subregistrado. Considera mos que son necesarios nuevos estudios que permitan comprender la fisiopatología del DICP para así poder estandarizar su tratamiento.
Conclusión
El DICP debe ser abordado en forma multidisci plinaria y liderado por un equipo quirúrgico especializa do en la patología de pared abdominal. La identificación correcta de los pacientes que se verán beneficiados por el tratamiento quirúrgico depende de una terapéutica escalonada por etapas











 texto en
texto en