Introducción
La vasculitis reumatoidea (VR) es una de las manifestaciones extraarticulares más graves de la artritis reumatoidea (AR), con importante morbimortalidad, que requiere un tratamiento agresivo1. Es una manifestación infrecuente, que afecta aproximadamente al 5% de los pacientes con AR de larga data, aunque también puede aparecer como manifestación temprana. Se presenta como una vasculitis de pequeños y medianos vasos que puede comprometer cualquier órgano; en el 90% de los casos, el más involucrado es la piel2.
Si bien con las nuevas terapias inmunosupresoras su prevalencia se ha reducido, aún puede presentarse, por lo cual el diagnóstico temprano y oportuno es de vital importancia.
Caso clínico 1
Varón de 42 años, con antecedente de AR doblemente seropositiva, en tratamiento irregular con metotrexato 15 mg/semana y leflunomida 20 mg/día desde 2011.
Dos meses previos a la consulta inicia con poliartralgias a predominio de rodilla izquierda, y lesiones cutáneas pruriginosas en dedos de la mano. Había cursado internación en otra institución donde recibió tratamiento antibiótico con amoxicilina clavulánico, interpretándose infección de piel y partes blandas.
Evoluciona con cambios de coloración en pulpejos de los dedos de la mano izquierda e incapacidad para realizar dorsiflexión del pie izquierdo, por lo cual consulta nuevamente.
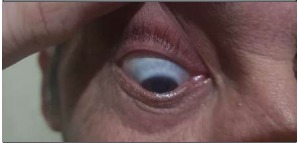
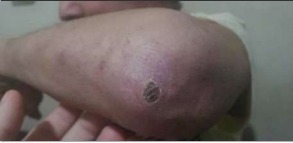
Ingresa a nuestra institución con lesiones compatibles con necrosis de primer y cuarto dedo de mano izquierda, y segundo dedo de mano derecha, caída de pie izquierdo con hipoestesia e hiporreflexia, posible neuropatía severa y escleromalacia bilateral (Figura 1 y Figura 2).
En la radiografía de manos se evidencian erosiones en cuarta metacarpofalángica izquierda, subluxación de quinto dedo de mano izquierda y pinzamiento de interfalángicas proximales en mano derecha. Doppler arterial de miembro superior izquierdo con abundantes placas fibrocálcicas en arteria cubital izquierda, arteria radial y digital del pulgar, y ausencia de flujo Doppler en arteria cubital en tercio distal con dilatación y material ecogénico en su interior con relación a trombosis.
Resultados de laboratorios: factor reumatoide 380 UI/ml (positivo), anticuerpos antipéptidos citrulinados (anti-CCP) 159 U (positivo). Anticuerpos antinucleares (FAN), antimieloperoxidasa (MPO), proteinasa 3 (PR3), anticuerpos nucleares extraíbles (anti-Ro, anti-La) y crioglobulinas negativas, C3 y C4 normales. Inhibidor lúpico negativo. Serologías virales (virus de inmunodeficiencia humana -VIH-, hepatitis B y C) negativas. Eritrosedimentación 24 mm/h y proteína C reactiva (PCR) positiva.
Evoluciona durante la internación y se agrega compromiso del pie derecho con hipoestesia en el dorso y disminución de la fuerza, presentando en ese momento neuropatía severa de ambos pies.
El electromiograma del miembro superior derecho y de ambos miembros inferiores evidencia inexcitabilidad sensitiva de ambos nervios surales, cubitales y nervio radial derecho, y reducción de amplitud motora de ambos nervios cubitales. Resultado: mononeuropatía múltiple axonal sensitivo motora aguda/subaguda.
Se interpreta el caso como VR con mononeuropatía periférica e isquemia digital; se inicia tratamiento con pulsos de metilprednisolona (500 mg/día por 3 días), y se continúa con meprednisona 40 mg/día vía oral y un pulso de ciclofosfamida de 1 g.
Luego del pulso de ciclofosfamida, se objetiva recuperación de la fuerza y sensibilidad en el pie derecho, sin progresión de las lesiones necróticas. Se otorga alta hospitalaria con buena evolución, en plan de descenso de corticoides y pulsos mensuales de ciclofosfamida hasta completar 6 g totales.
Caso clínico 2
Mujer de 66 años, con antecedente de AR desde el año 2000, doble seropositiva, en tratamiento con leflunomida 20 mg/día y meprednisona 4 mg/día, con mala adherencia al tratamiento. Con antecedente hace 1 año de necrosis digital en pie izquierdo asociado a flictenas hemorrágicas, realizando tratamiento con antibióticos y curaciones, evolucionando con amputación del primero al cuarto dedo.
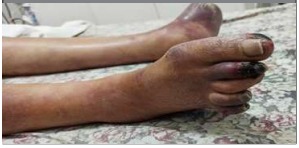
Consulta por cuadro clínico de 15 días de evolución caracterizado por necrosis en primer, segundo, cuarto y quinto dedo del pie derecho (Figura 3).
Como hallazgos relevantes, al examen físico presenta escleromalacia, dedos de ambas manos con desviación en ráfaga cubital; articulaciones no dolorosas ni inflamadas.
En el laboratorio: factor reumatoideo (FR) 180 UI/mL, anti-CCP mayor a 500 UI, C3 (91) y C4 (22) normales, anticuerpos antifosfolipídicos negativos. Anticuerpos anticitoplasma de neutrófilos (ANCAp) 1/160. Crioglobulinas positivas al séptimo día, FAN, anticuerpos anti-DNA, anticuerpos nucleares extraíbles (anti-Ro, anti-La, anti-Sm) negativos. Hematocrito 36% Hb 11,8 g/dL, glóbulos blancos 21,1x109/L, neutrófilos 71%, linfocitos 14,7%, eosinófilos 0,4%, plaquetas 430x109/L, creatinina 0,4 mg/dl, urea 19 mg/dL, glutamato oxalacetato (GOT) 14 U/L, glutamato piruvato (GPT) 8 U/L, fosfatasa alcalia (FAL) 97 U/L, eritrosedimentación de 45 mm/h, PCR 0,40 mg/dL. Serologías virales (hepatitis B, hepatitis C, VIH) y prueba serológica para sífilis (VDRL) negativas.
Ante la sospecha de VR se inicia tratamiento con pulsos de 500 mg de metilprednisolona durante 3 días asociado a tratamiento antibiótico endovenoso empírico por posible infección de piel y partes blandas. Evoluciona con deterioro del sensorio, dolor abdominal, diarrea y empeoramiento del estado general, por lo cual requiere monitoreo en unidad de terapia intensiva donde recibe tratamiento con drogas vasoactivas y asistencia respiratoria mecánica.
Se realiza laparotomía exploradora con evidencia de múltiples adherencias enteroparietales, peritonitis en cuatro cuadrantes, marco colónico con signos de edema e inflamación, sin perforación. No se toman biopsias.
La biopsia de piel en la planta del pie derecho informa epidermis desprendida, con capa córnea hiperortoqueratósica; en la dermis reticular, vasos con infiltrado inflamatorio polimorfonuclear, neutrófilos en el espesor de la pared y congestión en su luz. Inmunofluorescencia directa (IFD) para IgG, IgA, IgM y C3 negativas, lo que arroja el diagnóstico de vasculitis.
Evoluciona con progresión de necrosis en miembros superiores y se decide iniciar 1 g de ciclofosfamida endovenosa. A pesar del tratamiento instaurado, la paciente fallece a causa del compromiso multiorgánico.
Discusión
La VR se presenta en pacientes con AR de larga evolución (10 a 14 años), aunque puede observarse en los primeros 5 años del diagnóstico. Es más frecuente en el sexo masculino, en tabaquistas, y en enfermedad erosiva con presencia de anticuerpos a altos títulos y nódulos subcutáneos1,3.
La presentación clínica es heterogénea. Involucra vasos sanguíneos de cualquier tamaño, con afección de múltiples órganos; la piel y el sistema nervioso periférico (nódulos reumatoideos, úlceras, petequias, livedo reticularis, necrosis digital, gangrena periférica y mononeuritis múltiple) son las más comunes, así como el compromiso ocular y pericárdico. El compromiso intestinal, pulmonar, renal y del sistema nervioso central es menos frecuente y de peor pronóstico. La vasculitis órgano específica puede conducir al infarto de dicho órgano, y el pronóstico depende del tamaño de vaso afectado, del sitio y del número de vasos comprometidos2.
Aunque no existen criterios diagnósticos validados para VR, Scott y Bacon la definieron como la presencia de uno o más de las siguientes manifestaciones: 1) mononeuritis múltiple o neuropatía periférica; 2) gangrena periférica; 3) biopsia compatible con arteritis necrotizante del órgano afectado, excluyendo otras causas4.
El abordaje diagnóstico conlleva la combinación de antecedentes médicos y síntomas del paciente, examen físico, exámenes de laboratorios y biopsia del tejido afectado (piel, músculo, nervio, órgano), siendo esta última la prueba confirmatoria5.
Como hallazgos del laboratorio pueden mencionarse: anemia de trastornos crónicos, elevación de reactantes de fase aguda, hipergammaglobulinemia policlonal, anticuerpos positivos de AR, hipocomplementemia, anticuerpos anticitoplasma de neutrófilos (ANCA) o anti MPO2.
En ausencia de pautas de tratamiento, el abordaje empírico consiste en glucocorticoides orales (0,5 mg/ 1 mg/kg) asociados a drogas modificadoras de la enfermedad convencionales (DMARc) en casos leves a moderados, y pulsos de glucocorticoides endovenosos (EV) durante 3 días asociados a ciclofosfamida, rituximab o un agente anti-TNF, en casos de VR severa que incluya el daño de múltiples órganos y/o sistemas6-8.
Con el advenimiento de nuevos tratamientos, terapias biológicas, cambios en la prescripción de fármacos modificadores de la enfermedad y la disminución de factores de riesgo (tabaquismo activo), es cada vez más tardía la presentación de manifestaciones extraarticulares y menor la incidencia de VR6.
Se describieron dos casos clínicos de pacientes con compromiso extraarticular, principalmente cutáneo, con diagnóstico de AR de larga data y anticuerpos positivos. Se destaca que, a pesar de la baja incidencia de compromiso intestinal en la VR, la paciente del caso 2 presentó afectación de este órgano lo que provocó la descompensación hemodinámica y su posterior fallecimiento.
Conclusiones
La VR tiene una forma de presentación clínica heterogénea. La afección de múltiples órganos la convierte en un verdadero desafío diagnóstico y terapéutico. Por la elevada morbimortalidad que representa, la identificación de signos y síntomas en forma temprana y la instauración de un tratamiento precoz son de vital importancia para mejorar la evolución clínica de estos pacientes.