Introducción
La granulomatosis con poliangitis (GPA) es un cuadro clínico-patológico que cursa con inflamación granulomatosa del tracto respiratorio superior e inferior, glomerulonefritis necrotizante focal y vasculitis necrotizante de vasos de pequeño y mediano calibre (capilares, vénulas, arteriolas y arterias)1.
La prevalencia de la GPA oscila entre 2,3 y 146,0 casos por millón de personas, con una incidencia de 0,4 a 11,9 casos por millón de personas-año2.
La incidencia de la GPA varía ampliamente según la geografía. Afecta principalmente a las regiones del mundo en las que la población es predominantemente de ascendencia europea y rara vez se observa en el este de Asia. Los estudios de poblaciones multiétnicas en Francia y en los Estados Unidos informan una incidencia al menos dos veces mayor de GPA entre las poblaciones blancas en comparación con otras etnias3,4.
En la GPA se detectan anticuerpos anticitoplasma de neutrófilo con patrón citoplasmático, dirigidos contra la proteinasa 3 (c-ANCA/antiPR 3) en el 65 a 75% de los casos, siendo este un marcador muy específico, aunque no patognomónico, de la enfermedad2,5.
Aproximadamente del 82 al 94% de los pacientes con GPA tienen un ANCA positivo, según la gravedad de la enfermedad6.
La enfermedad tiende a ser crónica y recidivante, con un amplio espectro de manifestaciones clínicas que varían entre la enfermedad granulomatosa restringida al tracto respiratorio (enfermedad localizada), hasta la enfermedad severa necrotizante con afección multisistémica y predilección por el pulmón y el riñón. Para establecer un diagnóstico y tratamiento correctos, habitualmente se requiere realizar una biopsia, así como valorar la extensión y severidad de la enfermedad en cada órgano2,5.
La inmunidad humoral y celular participan en su patogenia; el daño tisular se produce como resultado de un proceso inflamatorio que se manifiesta por la formación de granulomas y la infiltración de polimorfonucleares, macrófagos y linfocitos en las paredes de los vasos sanguíneos, así como mediante la síntesis de autoanticuerpos (ANCA) dirigidos frente a antígenos presentes en los polimorfonucleares y monocitos1.
Hasta el 70% de los pacientes con GPA posee manifestaciones otorrinolaringológicas, siendo frecuentemente la forma de presentación de la enfermedad7. El compromiso a nivel nasal (64-80%) se caracteriza por rinitis inflamatoria y ulceración mucosa con epistaxis (11-32%), que puede evolucionar a ulceración del tabique con perforación y deformidad (9-29%). El compromiso de los senos maxilares y frontal ocurre en el 90% de los casos. La estenosis subglótica sucede hasta en un 16% de los pacientes8,9.
La afectación orbitaria de la GPA es menos frecuente: oscila entre el 7-45% según la bibliografía revisada10,11,12. Puede presentarse con proptosis en el 69% de los casos, inflamación ocular, pérdida de las paredes orbitarias en el 38%, epífora en el 52%, diplopía en el 52%, edema y eritema palpebral en el 31%, dolor orbitario en el 24%, disminución de la agudeza visual (AV) en el 17%, compromiso sinusal y pérdida del septum nasal. La glándula lagrimal ocasionalmente puede afectarse de manera aislada y resultar la manifestación inicial de la enfermedad10,11,12.
El tratamiento dependerá de la severidad de las manifestaciones clínicas. En los casos severos, se recomienda rituximab 375 mg/m2 cada semana durante 4 semanas o 1000 mg los días 1 y 15, ambos resultan igualmente eficaces para la inducción de la remisión13.
A pesar que la mayoría de los pacientes alcanza la remisión, un porcentaje elevado presentará una recaída y algunos pocos serán refractarios al tratamiento. Este grupo implica un gran desafío terapéutico. En los últimos años, se lograron grandes avances en el conocimiento de la fisiopatogenia de la enfermedad y con esto surgieron nuevos y atrayentes blancos terapéuticos que ampliaron las posibilidades de tratamiento de esta patología. La depleción de las células B con rituximab demostró en múltiples reportes funcionar como una alternativa beneficiosa para el tratamiento de pacientes con GPA refractarios y en otras vasculitis asociadas a ANCA14-17. Sin embargo, en aquellos casos donde no corre riesgo la vida del paciente, se utilizan drogas como el metotrexato oral 20-25 mg/semana, micofenolato de mofetilo hasta 3 g/día y azatioprina 2 mg/kg/día13.
Las lesiones destructivas de la línea media (LDLM) de la vía aérea superior (VAS) constituyen un dilema diagnóstico por la superposición de signos y síntomas, y a sus diversas etiologías (traumáticas, infecciosas, neoplásicas, autoinmunes o desconocidas). Por este motivo, se presenta el siguiente caso clínico debido a la baja frecuencia de la enfermedad y el daño orgánico tan particular producido en esta paciente. Además, conlleva un desafío terapéutico ya que se requiere de un trabajo multidisciplinario y es una patología con respuestas muy variadas a los tratamientos disponibles.
Caso clínico
En el presente trabajo se reporta el caso de una paciente de 24 años de edad, con antecedentes de hipertensión arterial (HTA) y diagnóstico de GPA de 4 años de evolución. Al interrogatorio negaba antecedentes de consumo de drogas de abuso u otras sustancias. En el examen físico se evidencia deformidad en silla de montar, secreción mucosanguinolenta junto con lesiones costrosas en ambas fosas nasales, visión borrosa en ojo derecho e hipoacusia bilateral intermitente. Se realiza interconsulta con Infectología para descartar infecciones micóticas o bacterianas concomitantes y se solicita laboratorio inmunológico que informa: FAN negativo, PR3-ELISA positivo, PCR (proteína C reactiva) positiva y ERS (eritrosedimentación) dentro de valores normales.
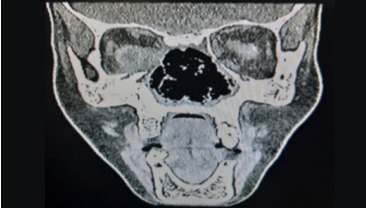
El estudio tomográfico evidencia la ausencia de la pared medial orbitaria derecha, septum nasal y cornetes, presencia de fístula orbitonasal derecha con seno frontal y celdillas etmoidales ocupadas, solución de continuidad a nivel de las láminas papiráceas, con aparente comunicación con órbitas, a predominio derecho (Figura 1).
En la evaluación oftalmológica se constata erosión corneal recurrente, leucoma corneal inferior que llega al eje pupilar y queratitis superficial derecha.
Se realizan lavados programados y profilaxis antibiótica, y luego de descartar patología infecciosa asociada, se interpreta cuadro como secundario a progresión de enfermedad de base. La paciente recibe tratamiento de inducción con ciclofosfamida 1 g cada mes por 6 meses, continuando etapa de mantenimiento con micofenolato 2 g/día y corticoterapia a dosis bajas. Luego de un año de tratamiento, presenta recaída de su enfermedad de base, con episodios de epistaxis, dolor ocular intenso derecho y brusca pérdida de la audición. Se realiza estudio tomográfico donde se evidencia proceso inflamatorio que compromete las celdas mastoideas y resto de las cavidades de ambos oídos medios, ausencia del tabique nasal, con fístula nasolagrimal (Figura 2). Por tal motivo, se indica infusión de rituximab 1 g (día 0 y 15), opción que resulta la acertada en los casos de nueva actividad de la enfermedad o recaída. La paciente no presenta nuevos signos de actividad durante 2 años aproximadamente, persiste con secuelas de la enfermedad, en tratamiento de mantenimiento con azatioprina 50 mg/día, profilaxis antibiótica trisemanal con trimetroprima-sulfametoxazol 800-160 mg y tratamiento tópico con antibióticos indicados por el Servicio de Otorrinolaringología.
La GPA es una vasculitis granulomatosa y necrotizante que afecta vasos pequeños y medianos. Compromete habitualmente la VAS e inferior, y los riñones. En general, la GPA es una enfermedad multisistémica, con manifestaciones variadas de acuerdo al órgano comprometido.
Las manifestaciones locales, como el compromiso de senos, con dolor facial, edema, obstrucción nasal o descarga purulenta, son signos y síntomas comunes en este cuadro.
La manifestación orbitaria suele ser unilateral y puede deberse a la perforación de estructuras vecinas como los senos paranasales, la cavidad nasal o ser originaria de la propia órbita; potencialmente puede provocar pérdida visual y deformación facial7. El compromiso de la glándula lagrimal es raro, generalmente unilateral, y se presenta principalmente como aumento de su tamaño.
Se requiere un amplio interrogatorio para descartar enfermedad sistémica asociada. Son importantes los antecedentes de zona endémica, contactos, inmunodeficiencias, adicción a drogas, tóxicos y traumatismos. El examen clínico general debe incluir un profundo estudio oftalmológico y de la VAS.
Conclusiones
De acuerdo al presente caso clínico descripto y a la bibliografía consultada, destacamos el severo compromiso orbitario observado en esta paciente, dada su presentación menos frecuente y sus potenciales complicaciones. Las secuelas de la enfermedad pueden comprometer severamente la calidad de vida de los pacientes porque están expuestos a múltiples infecciones que requieren tratamiento antibiótico prolongado. Además, la intensa inmunosupresión aumenta la susceptibilidad a infecciones graves que pueden poner en riesgo sus vidas.