Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. vol.84 no.5 Ciudad Autónoma de Buenos Aires oct. 2016
CARTAS CIENTÍFICAS
Diagnóstico del foramen oval permeable: concordancia entre la ecografía transtorácica y la transesofágica utilizando suero salino agitado
La prevalencia de foramen oval permeable (FOP) en la población general es del 25%. (1) La mayoría se descubre de manera incidental y no tiene consecuencias clínicas importantes. Se ha relacionado con varias entidades clínicas como el ictus criptogénico, la migraña, el síndrome de descompresión o el síndrome de platipnea-ortodesoxia. Los eventos cerebrales isquémicos, a su vez, representan el 70% a 80% de la enfermedad cerebrovascular. Sin embargo, en cerca del 40% no se conoce la causa exacta. (1) Es probable que en estos casos el FOP sea el responsable, ya que en quienes se diagnostica ictus criptogénico la probabilidad de presentar FOP es 4 veces más frecuente que en los sujetos control. (2) Existen múltiples estudios y maniobras tendientes a mejorar el rédito diagnóstico de esta patología. El ecocardiograma transesofágico (ETE) se ha considerado el método de referencia. (2) Sin embargo, resultados de estudios recientes muestran falsos negativos secundarios a la intubación y a la dificultad en la realización de la maniobra de Valsalva bajo sedación moderada. (3) Por otra parte, Morriott y colaboradores reportaron que el ecocardiograma transtorácico (ETT) puede utilizarse como método diagnóstico de FOP asociado con la utilización de suero salino agitado, con una sensibilidad y una especificidad similares a las del ETE. (4) Estos argumentos nos llevaron a estudiar la concordancia entre el ETT y el ETE en el diagnóstico del FOP.
Se incluyeron 45 pacientes consecutivos, que consultaron al Servicio de Neurología de nuestra institución luego de haber presentado un infarto cerebral de causa desconocida. De ellos, 22 pacientes (49%) eran hombres. Se realizó ecocardiograma transtorácico y transesofágico y en ambos se sensibilizó el estudio mediante la infusión de solución salina agitada y la maniobra de Valsalva.
Se halló cortocircuito de derecha-izquierda atribuido al FOP en el 42% de los pacientes en reposo y en el 53% con la maniobra de Valsalva. Al evaluar la concordancia entre las cuatro variantes de estudio, ETT y ETE, sin maniobra de Valsalva y con ella, se halló un kappa de 0,64 (kappa de Fleiss). La mejor correlación se observó entre ambos estudios con la maniobra de Valsalva (kappa de 0,73) y la peor entre ETT con Valsalva y el ETE en reposo (kappa de 0,42) (Tabla 1).
Cuando se analiza el grado se gravedad del cortocircuito con ambos métodos, es francamente menor con el ETE (ETT grave 33,3% vs. 17,8% con ETE) (Tabla 2).
Algunos autores aseguran que puede deberse a la dificultad para realizar la maniobra de Valsalva con el paciente bajo sedación. (3) El hecho de que nuestros pacientes no recibieron sedación durante el estudio no incidió en la cuantificación del cortocircuito. Esto sugiere que otros mecanismos, como la intubación, pueden estar implicados en el cambio de la hemodinamia auricular. (5) En el 49% de los pacientes estudiados se detectó aneurisma del septo interauricular (ASI) con los dos métodos de estudio. En el 68% de los pacientes que presentaron ASI se diagnosticó FOP por ETT y en el 63% se diagnosticó FOP por ETE.
La tolerancia de los pacientes al ETE sin sedación fue buena en el 87% y moderada en el 13%. La calidad de la ventana acústica por ETT fue favorable en el 80% de los casos y deficiente en el 20%.
La buena concordancia entre el eco transtorácico y el eco transesofágico encontrada en nuestro estudio confirma hallazgos similares de otros autores. (6)
Entre las limitaciones podemos contar la falta de ciego con respecto a los estudios, ya que el médico que llevó a cabo el ETT luego realizaba el ETE, con lo cual se hallaba en conocimiento de los resultados del primero.
No hemos establecido un patrón válido para cuanti-ficar la gravedad del shunt. En nuestro estudio hemos planteado la gravedad según la cantidad de burbujas que se pudieran contabilizar.
En cuanto a la evaluación de la tolerancia, hemos utilizado una valoración subjetiva de ella.
Finalmente, y a modo de conclusión, podemos afirmar, según nuestros hallazgos y teniendo en cuenta sus limitaciones, que la utilización del ETT para identificar el FOP, fuente potencial de embolia de causa no conocida, tiene un rédito diagnóstico muy similar al del ETE. Facilitan el diagnóstico el empleo de suero salino agitado y la maniobra de Valsalva. De confirmarse estos hallazgos con estudios con mayor cantidad de pacientes y más poder estadístico, la ecocardiografía transesofágica, método semiinvasivo, quedaría restringida para aquellos casos en los que exista una mala ventana acústica que limite el eco transtorácico, para definir la anatomía del septo interauricular cuando se planifique el cierre percutáneo o para complementar el estudio en presencia de fibrilación auricular.
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores en la web/ Material suplementario).
Jorge Vinicio Araque Rivadeneira1, Hugo Romo2
1 Cardiología - Imagen Cardíaca
Unidad de Diagnóstico Cardiovascular Quito
2 Emergencia y Desastres
Hospital Carlos Andrade Marín. Quito, Ecuador
Dr. Vinicio Araque
Carcelén, calle Modesto Chávez oe3-971 y Alberto Einstein.
Quito, Ecuador - email: jordi_var@yahoo.es
BIBLIOGRAFÍA
1. Furlan AJ, Reisman M, Massaro J, Mauri L, Adams H, Albers G W, et al. Closure or medical therapy for cryptogenic stroke with patent foramen ovale. N Engl J Med 2012;366:991-9. http://doi. org/bqnj
2. Pearson AC, Labovitz AJ, Tatineni S, Gomez CR. Superiority of transesophageal echocardiography in detecting cardiac source of embolism in patients with cerebral ischemia of uncertain etiology. J Am Coll Cardiol 1991;17:66-72. http://doi.org/czv3nq
3. Kuhl H P, Hoffman R, Merx MW, Franke A, Klötzch C, Lepper W, et al. Transthoracic echocardiography using second harmonic imaging diagnostic alternative to transesophageal echocardiography events. J Am Coll Cardiol 1999;34:1823-30. http://doi.org/bfdvkq
4. Marriot KI, Manins V, Forshaw A, Wright J, Pascoe R. Detection of right-to-left atrial communication using agitated saline contrast imaging: experience with 1162 patients and recommendations for echocardiography. J Am Soc Echocardiogr 2013;26:96-102. http:// doi.org/bqnk
5. Pfleger S, Haase K, Stark S, Latsch A, Simonis B, Scherhag A, et al. Haemodynamic quantification of different provocation manoeuvres by simultaneous measurement of right and left atrial pressure: implica-tions for the echocardiographic detection of persistent foramen ovale. Eur J Echocardiogr 2001;2:88-93. http://doi.org/b84jpg
6. González-Alujas T, Evangelista A, Santamarina E, Rubiera M, Gome-Bosch Z, Álvarez-Sabín J y cols. Diagnóstico y cuantificación del foramen oval permeable. ¿Cuál es la técnica de referencia? Estudio simultáneo con Doppler transcraneal, ecocardiografía transtorácica y transesofágica. Rev Esp Cardiol 2011;64:133-9. http://doi.org/fnvbgm
Rev Argent Gardiol 2016;84:494-495. http://dx.doi.org/10.7775/rac.es.v84. i5.7611
Reparación percutánea de la válvula mitral con MitraClip® en paciente con insuficiencia mitral isquémica
El tratamiento de la insuficiencia mitral (IM) grave del tipo isquémica o secundaria representa un desafío, ya que la cirugía de reparación de la válvula mitral no ha demostrado beneficios concluyentes, dado que se asocia con una tasa de recidiva elevada y necesidad de nueva
reparación. (1) Si bien las directrices internacionales recomiendan un abordaje quirúrgico cuando se combina con revascularización coronaria, la cirugía valvular aislada se desaconseja, especialmente en pacientes de riesgo perioperatorio alto. (2, 3) De esta manera, un número muy significativo de los pacientes con IM funcional grave no son operados, lo que conlleva un pronóstico ominoso. Presentamos el caso de un paciente de 83 años con antecedentes de enfermedad coronaria (revascularización quirúrgica en 1999 y percutánea en 2009) e insuficiencia renal (diálisis desde 2009), que fue derivado a nuestro servicio debido a la presencia de IM asociada con disnea clase III con episodios en clase IV de tres meses de evolución. En el ecocardiograma transtorácico basal se observó un jet central (segmento A2-P2) grave (3+), dilatación auricular izquierda (62 mm), diámetros sistólico y diastólico ventriculares izquierdos conservados (51 y 32 mm), con alteración de la motilidad de la cara inferior y una fracción de eyección ventricular izquierda del 54% (Figura 1 A). Se descartó la presencia de isquemia miocárdica mediante estudio funcional no invasivo. Con vistas a corregir la valvulopatía, se presentó el caso a los cirujanos, que desestimaron la intervención por su elevado riesgo (puntaje Society of Thoracic Surgeons [STS] 25,2; EuroSCORE logístico 32,7%). Dada la improbable buena evolución del paciente sin corrección del reflujo valvular, se decidió la reparación mitral mediante el implante del MitraClip® (Abbott Vascular). El dispositivo consiste en un clip de cromo-cobalto revestido con poliéster, que posee dos brazos que se cierran y abren de forma simultánea, con el fin de atrapar las valvas de la válvula mitral, imitando la técnica a cielo abierto de cierre de borde-a-borde de Alfieri y colaboradores. (4) Bajo anestesia general, se obtuvo acceso vascular venoso (femoral derecha con introductor de 8 Fr) y arterial (femoral izquierda con introductor de 6 Fr), seguido de anticoagulación con heparina sódica. Primero se avanzó una guía de extrasoporte de 0,035 pulgadas hacia la aurícula derecha seguida del set de Mullins, colocándose un catéter pig tail a nivel de la válvula aórtica como referencia. La punción septal fue guiada con ecografía transesofágica (ETE), ya que era necesario garantizar que el sitio de punción estuviera lo suficientemente lejano al plano valvular como para que se pudiera maniobrar el dispositivo dentro de la aurícula izquierda. Inmediatamente luego de punzado, se progresó la guía hacia la vena pulmonar y se dilató el septum interauricular con un balón de 5,0 × 40 mm. Una vez dilatado el septum, se intercambió el introductor por el catéter de liberación de 24 Fr (22 Fr en su extremo distal), que posee en su extremo distal el clip. Se avanzó el clip hacia la aurícula izquierda para luego atravesar la válvula mitral posicionando el clip en el ventrículo. Desde allí se retiró el dispositivo cuidadosamente bajo ETE tratando de que ambas valvas se apoyaran en él (Figura 2 A y B). Una vez posicionado se produce al cierre del clip. Finalmente, luego de confirmar su posicionamiento, la ausencia de gradiente auriculoventricular significativo (debe ser < 5 mm Hg) y una reducción importante del reflujo, se liberó el clip (Figura 1 y Figura 2 C y D).
En caso de un resultado no satisfactorio, el clip se puede abrir y reposicionar tantas veces como sea necesario. Si a pesar de una buena posición persiste un reflujo significativo, se pueden aplicar uno y hasta dos clips adicionales con la intención de dejar el menor grado de IM posible.
En el seguimiento a 30 días se observó una evolución asintomática, evidenciando IM de grado leve y una reducción del diámetro auricular izquierdo (50 mm).
La reparación percutánea de la válvula mitral mediante el implante del MitraClip® representa una alternativa terapéutica a la cirugía de reparación o reemplazo valvular para casos seleccionados considerados inoperables o con un riesgo perioperatorio muy elevado. Actualmente, este dispositivo es el único que se encuentra en uso clínico en la Argentina, con más de 25.000 casos realizados en el mundo. Ha recibido aprobación de la comunidad europea (CE Mark) para el tratamiento de la IM primaria y secundaria y en los Estados Unidos de América (Food and Drug Administration) para la IM primaria, en todos los casos en pacientes de riesgo perioperatorio elevado. La experiencia clínica inicial con esta técnica en pacientes con IM funcional ha demostrado eficacia y seguridad a corto plazo, aunque se desconoce la estabilidad de estos resultados a largo plazo. Actualmente, en tres ensayos multicéntricos aleatorizados (COAPT, RESHAPE-HF y MITRA-FR) se evalúa el rol de esta técnica percutánea en el contexto de IM funcional y sus resultados estarán disponibles en el próximo año. Mientras tanto, parece oportuno el abordaje mínimamente invasivo con esta técnica en pacientes de riesgo alto sin opción terapéutica efectiva clara, como en el caso presentado, en el cual se logró una disminución de la IM de grave a leve y se tradujo en una importante mejoría sintomática.
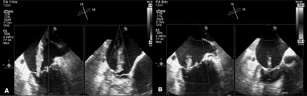
Fig. 1. Vista medioesofágica de cuatro cámaras con ETE (X-plane) donde se observa un jet de regurgitación mitral de grado grave (A). Luego del implante se constata una disminución del jet a grado leve (B).

Fig. 2. Posicionamiento del clip guiado por angiografía (A) y ecocardiografía tridimensional (vista auricular) donde se observa el clip a nivel de los segmentos A2-P2 (B). Se confirma la correcta liberación del clip (C y D).
El implante de estos dispositivos no solo mejora la clase funcional, sino que también reduce de manera significativa las reinternaciones y probablemente incremente la sobrevida en comparación con el abordaje conservador (única terapia que recibe la gran mayoría de estos pacientes de riesgo alto).
Resulta fundamental seleccionar de forma correcta los pacientes; para esto se requiere un abordaje multidisciplinario que incluya cardiólogos clínicos e intervencionistas, cirujanos cardíacos, especialistas en imágenes y anestesistas. En este sentido, se consolida el concepto del Heart Team, equipo que permite evaluar a cada paciente de forma integral y definir la mejor estrategia de tratamiento para cada paciente. El uso de ETE, en especial con imágenes tridimensionales, resulta de vital importancia para caracterizar la anatomía del aparato valvular (y subvalvular) mitral y guiar el procedimiento, mientras que las imágenes angiográficas poseen una importancia menor que en otros tipos de intervenciones percutáneas.
En conclusión, un nuevo dispositivo, entre muchos otros que se encuentran en desarrollo, surge como una alternativa de tratamiento en pacientes con IM grave sin otras opciones terapéuticas efectivas, corrigiendo su patología mitral y mejorando su sintomatología. Futuros estudios que comparen esta técnica con la cirugía valvular o simplemente versus el tratamiento médico esclarecerán su rol en el abordaje de esta patología valvular.
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores en la web/ Material suplementario).
Fabián Salmo, Carlos Fava, Gustavo Lev, León Valdivieso, Gaspar Caponi, Oscar MendizMTSAC
Instituto de Cardiología y Cirugía Cardiovascular (ICYCC),
Hospital Universitario Fundación Favaloro.
Buenos Aires, Argentina
BIBLIOGRAFÍA
1. Acker MA, Parides MK, Perrault L P, Moskowitz AJ, Gelijns AC, Voisine P, et al; CTSN. Mitral-valve repair versus replacement for severe ischemic mitral regurgitation. N Engl J Med 2014;370:23-32. http://doi.org/rrw
2. Vahanian A, Alfieri O, Andreotti F, Antunes MJ, Barón-Esquivias G, Baumgartner H, et al. Guidelines on the management of valvular heart disease (version 2012): the Joint Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS). Eur J Cardiothorac Surg 2012;42:S1-44.3.
3. Nishimura RA, Otto CM, Bonow RO, Carabello BA, Erwin JP 3rd, Guyton RA, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines. 2014 AHA/ACC gui-deline for the management of patients with valvular heart disease: executive summary: a report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol 2014;63:2438-88. http://doi.org/f2r556
4. Maisano F, Torracca L, Oppizzi M, Stefano PL, D'Addario G, La Canna G, et al. The edge-to-edge technique: a simplified method to correct mitral insufficiency. Eur J Cardiothorac Surg 1998;13:240-5. http://doi.org/c8q4rg
La ecogenicidad sanguínea espontánea (ESE) es un fenómeno ecocardiográfico que se caracteriza por la presencia de contraste intracavitario con movimiento lento, como una "nube de humo". Se produce por la agregación de glóbulos rojos que le confieren a la sangre capacidad ecogénica.
Presentamos un caso de ESE muy intensa en una localización inusual. Se trata de un paciente masculino de 24 años, con antecedentes de lupus eritematoso sistémico (LES), que consulta por artritis de la rodilla izquierda de 48 horas de evolución. Ingresa con tensión arterial de 95/60 mm Hg, frecuencia cardíaca de 120 lpm y temperatura axilar de 38 °C.
Exámenes de laboratorio: Hematocrito 25%, hemoglobina 8 g/dl; leucocitos 12.000/mm3; plaquetas 120.000/mm3; bilirrubina total 1 mg/dl; prueba de Coombs directa e indirecta positivas con crioaglutini-nas en suero.
Se aísla Streptococcus agalactiae en hemocultivos y en líquido sinovial. Se interna con diagnóstico de artritis séptica asociada con anemia hemolítica. Inicia anti-bioticoterapia con imipenem/vancomicina. Evoluciona con shock séptico, requiriendo asistencia ventilatoria mecánica. Se indica tratamiento con hidrocortisona y gammaglobulina I V.
El ecocardiograma transtorácico en sala de internación muestra cavidades cardíacas izquierdas con diámetros y función sistólica del ventrículo izquierdo normales, presencia de ESE densa en cavidades derechas no dilatadas, vena cava inferior y venas supra-hepáticas (Figura 1 A y B). Asimismo, se observan derrame pericárdico moderado e insuficiencia mitral, aórtica y tricuspídea leves. El ecocardiograma se realiza sin la administración de contraste ecográfico y no se halla otra fuente clara de burbujas.
Se efectúan un eco-Doppler de miembros inferiores, sin signos de trombosis venosa, y una tomografía de tórax con contraste endovenoso que descarta tromboe-mbolia pulmonar (TEP).
Evoluciona con mejoría del cuadro de shock y estabilización del hematocrito, sin recibir transfusiones ni tratamiento anticoagulante.
Una semana después del primer estudio se repite el ecocardiograma transtorácico, que evidencia la desaparición de la ESE (Figura 2 A y B). Posteriormente se realiza un ecocardiograma transesofágico, que confirma desaparición de la ESE y ausencia de vegetaciones.
Normalmente, en el examen ecocardiográfico las cavidades cardíacas están libres de ecos porque la reflexión del ultrasonido sobre la sangre no tiene suficiente intensidad como para generar imagen. Pero en condiciones de rémora sanguínea se produce apila-miento de glóbulos rojos (rouleaux), lo que le confiere capacidad ecogénica y puede observarse como una "nube de humo". (1)
La ESE depende de la concentración de glóbulos rojos, la velocidad sanguínea y la presencia de proteínas plasmáticas. (2) Los eritrocitos se repelen por las cargas electrostáticas negativas ubicadas en su superficie y se atraen por puentes electrodinámicos reversibles originados por las proteínas plasmáticas, fundamentalmente el fibrinógeno. (3) La ESE ocurre con mayor frecuencia cuando existe un aumento del fibrinógeno, que actuaría como una malla sobre la que la agregación eritrocitaria se produciría con mayor facilidad. (2, 4)
Se observa ESE por ecocardiografía transtorácica en cavidades izquierdas en el 0,1% al 3,5% de los estudios, en pacientes con patologías que originan estasis sanguínea, como la fibrilación auricular crónica, la estenosis mitral grave y la miocardiopatía dilatada con bajo gasto cardíaco. Se considera un predictor de eventos tromboembólicos, por lo cual se suele indicar tratamiento anticoagulante. (2)

Fig. 1. Ecocardiograma transtorácico, vista subcostal. Ecogenicidad sanguínea espontánea en cavidades derechas (A) y en la vena cava inferior y las venas suprahepáticas (B).

Fig. 2. Ecocardiograma transtorácico, vista subcostal. Desaparición de ecogenicidad sanguínea espontánea en las cavidades derechas (A) y en la vena cava inferior (B).
La localización más frecuente de la ESE es en la aurícula izquierda, pero también se describió en el ventrículo izquierdo, las cavidades cardíacas derechas, la aorta, la arteria pulmonar y en la vena cava inferior. (1) Se han reportado casos de ESE en la aurícula y el ventrículo derechos en pacientes con anemia hemolítica autoinmune y agregación de eritrocitos mediada por autoanticuerpos. (5, 6)
Miller y colaboradores publicaron el caso de una niña de 9 años, con antecedente de síndrome de Evans (trombocitopenia y anemia hemolítica autoinmune), en la que durante su internación por un cuadro de aspergi-losis diseminada de curso fulminante el ecocardiograma mostró ESE en las cavidades cardíacas derechas (y no en las izquierdas), resultante de la aglutinación de glóbulos rojos mediada por anticuerpos "calientes" de tipo IgM. La autopsia mostró TEP e infartos en pulmones, cerebro, hígado y riñones. (5)
Asimismo, Dogan y colaboradores reportaron un caso de ESE en las cavidades cardíacas derechas de un paciente masculino de 67 años con enfermedad pulmonar obstructiva crónica que debió ser hospitalizado por un cuadro de neumonía y anemia hemolítica autoinmune. Este paciente presentaba además TEP, hipertensión pulmonar y dilatación del ventrículo derecho. La ESE en las cavidades derechas desapareció luego de una semana de tratamiento con corticoides y anticoagulación con heparina de bajo peso molecular y warfarina. (6)
Presentamos el caso de un paciente con LES, shock séptico y anemia hemolítica autoinmune en el cual detectamos la presencia de ESE muy intensa en una localización inusual (cavidades derechas, vena cava inferior y venas suprahepáticas). A diferencia de los casos anteriormente descriptos, en nuestro paciente no se hallaron signos de TEP. Asimismo, la ESE desapareció con la resolución del cuadro de shock y "crisis hemolítica", bajo tratamiento con corticoides y gammaglobulinas y sin anticoagulación. Por lo tanto, sería razonable presumir que el principal mecanismo de ESE en este caso fue la agregación eritrocitaria, producida por la interacción de hematíes con los au-toanticuerpos. El menor shear stress en la circulación venosa (especialmente en el cuadro de shock séptico) contribuiría a la producción de ESE en la circulación derecha. La ausencia de ESE en las cavidades cardíacas izquierdas se debería a que los agregados eritrocitarios en "pilas de monedas" o rouleaux se disgregan en la microcirculación pulmonar o son retenidos por los capilares pulmonares que actúan como filtro.
De acuerdo con nuestra revisión bibliográfica, este sería el primer reporte de contraste ecocardiográfico espontáneo producido por este mecanismo, en ausencia de TEP y que desaparece sin tratamiento anticoagulante.
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores en la web/ Material suplementario).
Juan C. Ruffino, Miguel AmorMTSAC, Elías G. Benchuga, Hugo A. Mosto, Rita Tepper,
Rafael S. AcunzoMTSAC
Servicio de Cardiología, Hospital Ramos Mejía
Juan C. Ruffino
Servicio de Cardiología, Hospital Ramos Mejía. Urquiza 609
- (1221) Buenos Aires, Argentina.
e-mail: ruffinojuancarlos@gmail.com
BIBLIOGRAFÍA
1. Patel H, Boateng S, Singh G, Feinstein S. Spontaneous right-sided microcavitations in a healthy adult. Echo Research and Practice 2015;2:33-6. http://doi.org/bqbx
2. Black I W. Spontaneous echo contrast: where there's smoke there's fire. Echocardiography 2000;17:373-82. http://doi.org/b4vmq4
3. Fatkin D, Loupas T, Low J, Feneley M. Inhibition of red cell aggre-gation prevents spontaneous echocardiographic contrast formation in human blood. Circulation 1997;96:889-96. http://doi.org/bqbz
4. Rastegar R, Harmick DJ, Weidemann P, Fuster V, Coller B, Badimon JJ, et al. Spontaneous echo contrast video density is flow related and is dependent on the relative concentration of fibrinogen and red blood cells. J Am Coll Cardiol 2003;41:603-10. http://doi.org/d3txgn
5. Miller MR, Thompson WR, Casella J F, Spevak, PJ. Antibody-mediated red blood cell agglutination resulting in spontaneous echocardiographic contrast. Pediatr Cardiol 1999;20:287-9. http:// doi.org/bgk56v
6. Dogan M, Sari M, Acikel S, Akyel A, Albayrak M, Yeter E. Dense spontaneous echo contrast in the right heart chambers of a patient with autoimmune hemolytic anemia. Herz 2014;39:767-9. http:// doi.org/bqb2
Rev Argent Cardiol 2016;84:497-498. http://dx.doi.org/10.7775/rac.es.v84. i5.9067
Síncope recurrente en paciente con bocio multinodular
El síncope es una manifestación clínica poco frecuente de los tumores cervicales. (1) La fisiopatología reside en la compresión mecánica o irritación generada por el tumor sobre el seno carotídeo y el IX par craneal (nervio glosofaríngeo). Como consecuencia, se desencadena una respuesta barorrefleja exagerada que es la precursora del llamado síncope neuromediado. (2) Presentamos un caso poco común de bocio cervical cuya primera manifestación es el síncope.
Se trata de una mujer de 67 años, hipertensa, diabética y con anemia crónica secundaria a gastritis atrófica. Presentaba cuadros sincopales a diario desde hacía dos meses, relacionados con los movimientos del cuello y los miembros superiores. En la exploración física destacaba una tumoración cervical palpable. El electrocardiograma (ECG) basal mostraba un ritmo si-nusal a 65 lpm, un bloqueo auriculoventricular (AV) de primer grado (intervalo PR 220 ms), con QRS estrecho sin otras alteraciones (Figura 1 A). La monitorización electrocardiográfica durante los síncopes evidenció un bloqueo AV paroxístico con intervalos QRS superiores a 3,5 segundos de duración (Figura 1 B y C). Se realizó una ecografía tiroidea y seguidamente una tomografía computarizada (TC) de tórax, que confirmó la presencia de un importante bocio multinodular de predominio izquierdo, con extensión hasta los ejes carotídeos bi-lateralmente (Figura 2). No se evidenciaron estenosis angiográficas significativas en los ejes carotídeos. El estudio de la función tiroidea fue compatible con la normalidad. El ecocardiograma y el electroencefalograma no mostraron hallazgos patológicos.

Fig. 1. A. Electrocardiograma basal donde se aprecia ritmo sinusal con prolongación del intervalo PR. B y C. Bloqueo auriculoventricular completo paroxístico durante dos episodios sincopales.

Fig. 2. Bocio multinodular intratorácico. A. Tomografía computarizada con contraste, plano axial: voluminosa tumoración sólida, heterogénea, bien delimitada (flecha) que desplaza la luz traqueal hacia la derecha. B. Reconstrucción multiplanar coronal, que muestra la extensión de la masa en el mediastino superior hasta ambos espacios carotídeos.
La paciente fue intervenida quirúrgicamente del bocio cervical previa colocación de marcapasos transitorio. Posteriormente durante el ingreso no volvió a presentar síncopes, tampoco sensación de inestabilidad y no se observaron trastornos del ritmo en la monito-rización, por lo que no fue necesario el implante de marcapasos definitivo. Durante un año, la paciente se mantuvo asintomática. A los 13 meses la paciente acude nuevamente a la consulta por sensación de inestabilidad. En la monitorización electrocardiográfica se registró un bloqueo AV de segundo grado, sin recidiva del bocio cervical, por lo que se implantó un marcapasos definitivo bicameral.
El síncope neuromediado o reflejo que deriva de la hipersensibilidad del seno carotídeo forma parte del denominado "síndrome del seno carotídeo" (SSC). Clásicamente, este síndrome se ha dividido en tres tipos: cardioinhibitorio, vasodepresor y mixto. El tipo cardioinhibitorio habitualmente evoluciona con bra-dicardia sinusal o asistolia, muy raramente se pueden producir trastornos de la conducción auriculoventricu-lar. (3) En este caso, la paciente presentó un bloqueo auriculoventricular completo sintomático sin signos de disfunción sinusal. Las lesiones ocupantes de espacio a nivel de cabeza y cuello más comúnmente relacionados con el SSC son carcinomas escamosos de glotis y rinofaringe, adenopatías metastásicas, tumores de parótida y abscesos, entre otros. (4) Esta asociación de la masa cervical y SSC se ha descripto como "síndrome del espacio parafaríngeo". En nuestro caso, la extensión del bocio hasta los troncos supraaórticos nos hizo considerar la compresión o irritación del seno carotídeo o trayecto del glosofaríngeo. Tras la extirpación de la masa, la paciente se mantuvo asintomática durante el ingreso sin trastornos del ritmo en la monitorización. Sin embargo, transcurrido un año volvió a presentar sensación de inestabilidad con evidencia nuevamente de un bloqueo AV avanzado, por lo que se implantó un marcapasos definitivo. En el electrocardiograma al ingreso, la paciente presentaba un bloqueo AV de primer grado con un intervalo PR no muy alargado (220 ms), con QRS estrecho sin otras alteraciones. Por ello consideramos que el bocio cervical como causa extrínseca fue el precipitante del síncope. Una limitación en este caso fue no haber podido determinar si se trataba de un bloqueo infrahisiano, por no disponer de un registro del electrograma del haz de His, aunque consideramos que lo más probable es que dado el ECG de la paciente, y que tratándose de un bloqueo AV paroxístico, el estudio electrofisiológico no hubiera sido concluyente y los intervalos de conducción muy probablemente habrían sido normales. La recidiva transcurrido un año sugiere que en los casos de SSC en los que exista trastorno de la conducción auriculoventricular, en lugar de disfunción sinusal, la etiología del síncope puede ser mixta y existir un trastorno de conducción intrínseco y el paciente precisar un seguimiento más prolongado.
BIBLIOGRAFÍA
1. Macdonald DR, Strong E, Nielsen S, Posner JB. Syncope from head and neck cancer. J Neurooncol 1983;1:257-67. http://doi.org/fspcv4
2. Weiss S, Baker J. The carotid sinus reflex in health and disea-se: its role in the causation of fainting and convulsions. Medicine 1933;12:297-354. http://doi.org/cdv9t2
3. Hong AM, Pressley L, Stevens GN. Carotid sinus syndrome secon-dary to head and neck malignancy: case report and literature review. Clin Oncol (R Coll Radiol) 2000;12:409-12. http://doi.org/fh7f2j
4. Córdoba López A, Torrico Román P, Inmaculada Bueno Álvarez-Arenas M y cols. Síncope secundario a síndrome del espacio parafa-ríngeo. Rev Esp Cardiol 2001;54:649-51. http://doi.org/bqnh
Rev Argent Cardiol 2016;84:498-500. http://dx.doi.org/10.7775/rac.es.v84. Í5.8148














